Выбухает в просвет мочевого пузыря
Содержание статьи
Просвет мочевого пузыря: виды патологии и способы лечения
Просвет мочевого пузыря — это полость самого органа, он есть и в мочеиспускательном канале. Мочевой пузырь — это орган мочеполовой системы, который осуществляет накопительную и выделительную функции. Через орган мочевой системы выделяется моча, и при любой патологии органа может быть нарушена работоспособность всех систем организма. В мочевом пузыре, как в сосуде, скапливается моча и при накоплении выводится через уретру (мочеиспускательный канал).
Мышечная оболочка состоит из 3-х слоев:
- Наружный.
- Средний.
- Выпуклый.
Все они тесно переплетаются и образуют мышцу, которая и выталкивает биологическую жидкость, образуемую почечными органами, наружу. Орган выполняет 2 функции: выступает в качестве резервуара и эвакуатора биологической жидкости. Женский орган меньше мужского. В среднем вместимость мочевого пузыря составляет 200-400 мл. Пожилые люди имеют более вместительный мочевой пузырь, так как мышцы с возрастом слабеют и растягиваются.
Мочевой пузырь — важнейший орган, поэтому необходимо следить за его правильной работой. Проблемы с мочевыделительной системой нарушают правильное функционирование всего организма. Важно при наличии негативной симптоматики обратиться к врачу, который проведет обследование просвета мочевого пузыря, просвета уретры, поставит верный диагноз и при необходимости назначит эффективное лечение.
Что такое дивертикулез
Дивертикулез мочевого пузыря — это выпячивание стенки, просвета мочевого пузыря, при котором образуется своеобразный мешок — дивертикул, в котором и скапливается биологическая жидкость. Причиной развития заболевания могут стать:
- аденома простаты;
- раковая опухоль предстательной железы;
- мочекаменная болезнь.
К развитию болезни может привести хромосомная патология. Симптоматика не выражена, поэтому диагностирование проходит сложно. Основной симптом развития болезни — это постоянное ощущение переполненного мочевого пузыря и частое мочеиспускание.
Симптоматика развивается, поскольку часть биологической жидкости остается в выпяченном участке просвета, в дивертикуле. Если болезнь протекает тяжело, с осложнениями, то могут появиться болевые ощущения в нижней части живота, кровяные выделения.
Диагностику проводят при помощи УЗИ мочевого пузыря. Благодаря ультразвуковому исследованию врач может увидеть выпячивание в просвете. Иногда доктор назначает компьютерную томографию, цистоскопию. Лечат заболевание обычно при помощи хирургического вмешательства. Операция заключается в перевязке выпяченного мешка или его удалении.
Необходимо устранить причину появления дивертикулов.
Ультразвуковое исследование
Ультразвуковое обследование назначается пациенту для того, чтобы определить, в каком состоянии находится орган. Исследование проводится при использовании специальной аппаратуры, которая сканирует орган акустическими волнами, выводя изображение на экран. Это исследование назначается при:
- болезнях органа;
- вынашивании ребенка;
- травмировании;
- варикозе;
- гематурии;
- камнях в мочевом пузыре;
- аномалиях органа.
К проведению ультразвукового исследования противопоказаний нет, однако оно не назначается, если у пациента стоят катетеры на открытых ранах, потому как результаты в данном случае могут быть ошибочными.
Что может показать УЗИ?
После того как исследование проведено, доктор анализирует результаты УЗИ. Врач изучает, в каком состоянии находятся орган, его стенка, какой объем мочи остался в пузыре, каковы вместимость и состояние контура органа. Нормальным считается ровный по контуру орган с толщиной стенки не более 2 мм и эхонегативным содержимым. Доктор, расшифровывая результаты УЗИ, может диагностировать:
- наличие в органе песка или камней, их размер, количество;
- развитие какого-либо воспаления, о чем свидетельствует утолщение стенки органа;
- развитие опухоли, на что указывает присутствие новообразования, выдающегося поверх или выступающего в просвет органа.
Ультразвук считается очень эффективным способом диагностики, и современную медицину уже нельзя представить без этой методики. Благодаря УЗИ можно обнаружить развитие патологий на самых ранних стадиях и предотвратить тем самым развитие осложнений, ведущих порой к самым негативным последствиям.
Сужение просвета уретры — стриктура уретры
Такая патология, как стриктура уретры, может быть приобретенной или врожденной. Болезнь развивается по нескольким причинам. Чаще всего заболевание провоцируют:
- венерические заболевания;
- инфекционные заболевания;
- травмирование органов таза;
- развитие опухоли (редко);
- осложнение после исследований в мочевом пузыре и уретре;
- облучение (редко);
- воспаление на входе в уретру.
При сужении просвета пациенты замечают ослабление струи мочи, они ощущают нарастание давления в период мочеиспускания, чувствуют, что не опорожнили пузырь полностью. Когда болезнь протекает крайне тяжело, и биологическая жидкость (моча) выделяется по капле, требуется срочная госпитализация.
Терапия стриктуры проводится обычно консервативными методами. Лечение проходит путем бужирования.
Бужирование — это расширение просвета, которое проводится посредством введения в уретру специальных стержней различного диаметра.
Применение бужей не лечит заболевание, оно лишь дает временное облегчение. Важно понимать, что главное — устранить причину патологии. В ряде случаев врачи прибегают к хирургическому лечению стриктуры уретры. Хирурги проводят оптическую уретротомию или открытую хирургическую реконструкцию.
Источник
учевая диагностика пристеночных образований мочевого пузыря и мочеточников
Лучевая диагностика пристеночных образований мочевого пузыря и мочеточников
а) Определение:
• Первичные или метастатические опухоли, центрированные в стенке мочевого пузыря, поражающие либо собственную пластинку, либо собственную мышечную пластинку или слои адвентиции ± внутрипузырный рост
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Объемное образование, центрированное в стенке мочевого пузыря, выступающее в просвет
о Формирует тупые углы в просвете мочевого пузыря
• Локализация:
о Различается в зависимости от патофизиологии процесса
о Эндометриоз почти всегда локализуется на задней стенке вдоль маточно-пузырного кармана
• Размер:
о Различный (1-10 см)
• Морфология:
о Обычно данные образования растут как внутрь мочевого пузыря, так и наружу, причем границы между образованием и просветом мочевого пузыря сглаживаются
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ с контрастированием в отсроченную фазу; МРТ
• Советы по протоколу исследования:
о Гидратация пациента для тугого заполнения мочевого пузыря, сканирование с использованием внутривенного контраста
3. Рентгенологические признаки пристеночных образований мочевого пузыря и мочеточников:
• Антеградная/ретроградная цистография:
о Дефект наполнения с гладкой поверхностью
о Вдавления в просвет мочевого пузыря, образующие тупые углы к внутренней поверхности мочевого пузыря
4. КТ при пристеночных образованиях мочевого пузыря и мочеточников:
• Пристеночное мягкотканное образование
5. МРТ при пристеночных образованиях мочевого пузыря и мочеточников:
• МРТ позволяет лучше выделить слои стенки мочевого пузыря и помогает локализовать образование
• Характеристики сигнала различаются в зависимости от патофизиологии процесса и зачатую неспецифичны:
о Лейомиома/лейомиосаркома гипоинтенсивны на Т1 и Т2 (за исключением областей кистозного перерождения и некроза, сигнал от которых колеблется от умеренного до высокого на Т2) о Эндометриоз гиперинтенсивен на Т1 (вследствие продуктов распада крови)
о Нейрофиброма обладает классическим признаком мишени на Т2 (описано выше)
6. УЗИ при пристеночных образованиях мочевого пузыря и мочеточников:
• Изо- или гипоэхогенное мягкотканное образование, поражающее стенку мочевого пузыря
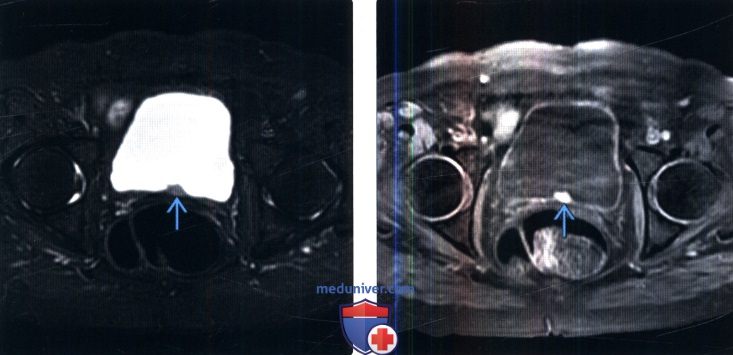
(Слева) МРТ, режим подавления сигнала от жира, STIR, аксиальный срез: у женщины 68 лет с гематурией в анамнезе определяется сигнал умеренной интенсивности на Т2 в виде дефекта наполнения на широкой ножке с тупыми углами по отношению к просвету мочевого пузыря.
(Справа) MPT, Т1, аксиальный срез: у этой же пациентки определяется гиперинтенсивный сигнал внутри образования на Т1. Была выполнена резекция мочевого пузыря и при патоморфологическом исследовании была выявлена параганглиома.
в) Дифференциальная диагностика пристеночных образований мочевого пузыря и мочеточников:
1. Лейомиома:
• Наиболее частая мезенхимальная опухоль мочевого пузыря
• В большинстве случаев небольшие и обнаруживаются случайно:
о Клиническая картина крупных опухолей может быть представлена симптомами раздражения при мочеиспускании, гематурией или обструкцией
• Опухоль растет из мышечного слоя и прорастает наружу и/или в просвет мочевого пузыря
• Опухоли меньшего размера, гомогенные; крупные опухоли склонны быть гетерогенными, вследствие кистозного перерождения
• Низкоинтенсивная на Т1 и Т2; отмечается различная степень контрастирования:
о Гиперинтенсивный сигнал на Т2 от областей кистозного перерождения
• Доброкачественная опухоль с отсутствием тенденции к малигнизации
• Лечение; местная резекция
2. Леймиосаркома:
• Наиболее частая злокачественная мезенхимальная опухоль мочевого пузыря
• Редкая опухоль; болеют чаще пожилые мужчины
• Ассоциирована с предшествующей радиотерапией или терапией циклофосфамидом
• В 80% случаев высокой степени злокачественности; пятилетняя выживаемость составляет — 60%
• Картина визуализации схожа с таковой при лейомиоме; обычно крупнее и содержит более гетерогенные области некроза
• Лечение: радикальная цистэктомия± химиорадиотерапия
3. Рабдомиосаркома:
• Растет из примитивных мышечных клеток мочевого пузыря и предстательной железы
• Наиболее частая опухоль мочевого пузыря у детей:
о Встречается в три раза чаще у европейцев по сравнению с афроамериканцами
• Клиническая картина представлена гематурией, дизурией или инфекцией мочевыделительных путей
• Полипоидные образования, похожие на виноград при гроздевидном варианте саркомы
4. Нейрофиброма:
• Редкая опухоль; мочевой пузырь является самым частым местом поражения мочевыделительных путей
• Может быть изолированной или ассоциированной с нейрофиброматозом первого типа
• Образования растут из пристеночного нервного сплетения рядом с треугольником мочевого пузыря
• Нейрофибромы могут быть очаговыми, плексиформными или диффузными:
о Могут приводить к диффузному узловому утолщению стенки мочевого пузыря
• Гиподенсные на КТ без контрастирования; отмечается гетерогенное контрастирование
• На МРТ обычно гипоинтенсивна на Т1 с признаком мишени на Т2:
о Гипоинтенсивная область (фиброз), окруженная гиперинтенсивной миксоидной стромой
о Элементы стромы сильно накапливают контраст на изображениях МРТ с контрастным усилением
5. Параганглиома:
• Редкая пристеночная/подслизистая опухоль, растущая из хромафинных клеток симпатической системы мочевого пузыря:
о Составляют 1% всех феохромацитом
• Чисто пристеночные опухоли имеет вид выемки в стенке мочевого пузыря с тупым углом (имитируя другие пристеночные опухоли)
• В большинстве случаев, однако, усиленно растут в просвет и их невозможно отличить от папиллярного уротелиального рака на визуализации
• Сильное гомогенное контрастирование (схожее с параганглиомами в других областях тела)
• На МРТ гиперинтенсивны на Т1, а также отмечается ограничение диффузии
• В большинстве случаев имеют клиническую картину и являются функциональными
6. Лимфома:
• Чаще всего образование вторично, первичная опухоль встречается реже
• Возникаете 10-25% случаев у пациентов с лимфомой
• Обычно представлены В-клеточными опухолями низкой степени злокачественности или опухолью из лимфоидной ткани слизистых (MALT)
• Образования с четкими границами в стенке мочевого пузыря
• Благоприятный прогноз как при химио-, так и при радиотерапии
7. Эндометриоз:
• Поражение мочевого пузыря при эндометриозе встречается редко
• Вызвано прямой имплантацией эндометрия при оперативном вмешательстве на малом тазу
• Имплантация эндометрия обычно возникает в маточно-пузырном кармане и образование растет через детрузор в подслизистый слой
• Почти всегда возникает на задней поверхности мочевого пузыря и не отделим от прилежащей матки
• Картина визуализации неспецифична; представляет из себя вдавление вдоль задней стенки мочевого пузыря с тупыми углами (имитируя другие пристеночные процессы):
о Менее часто эндометриоз может прорастать в эпителий и приобретать вид полипоидного пристеночного образования
• Сильное контрастирование (обычно гетерогенное, вследствие наличия и очагов кровоизлияния и фиброза)
• На МРТ определяются области кровоизлияния (гиперинтенсивные на Т1)
8. Метастазы:
• Возникают редко
• Наиболее частыми первичными опухолями являются меланома, рак молочной железы и желудка
• Обычно проявляются как очаговые образования:
о Может быть представлена в виде диффузного утолщения стенки мочевого пузыря; основываясь только на данных визуализации, дифференциальная диагностика доброкачественных причин цистита затруднена
• Образования обычно пристеночные/подслизистые с внутрипузырным ростом
9. Внешние образования (имитация):
• На антеградной/ретроградной цистографии и на цистоскопии внешняя компрессия мочевого пузыря может имитировать пристеночный процесс
• Инвазивные инфильтрирующие процессы, такие как злокачественные образования прямой кишки/мочеполовой системы и эндометриоз, начинаются снаружи мочевого пузыря и в дальнейшем прорастают в стенку мочевого пузыря
• УЗИ, КТ и МРТ могут помочь в дифференциальной диагностике между внешними и пристеночными процессами
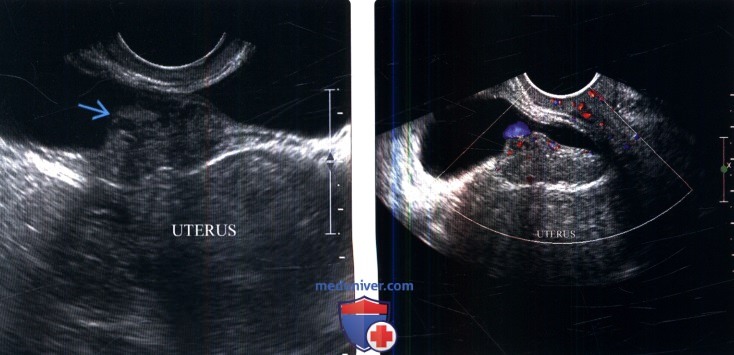
(Слева) УЗИ мочевого пузыря в поперечной плоскости: у женщины 45 лет определяется гетерогенное, гипоэхогенное пристеночное образование вдоль задней стенки мочевого пузыря (центрированное в маточно-пузырном кармане).
(Справа) Цветовая допплерография в продольной плоскости: у этой же пациентки лучше определяется взаимосвязь между образованием, маткой и мочевым пузырем. Обратите внимание на гладкую поверхность образования и тупой угол между образованием и стенкой мочевого пузыря. Был подтвержден диагноз эндометриоза.
г) Патология:
1. Общая характеристика:
• Генетика:
о Параганглиомы и нейрофибромы могут быть ассоциированы с наследственными синдромами
2. Стадирование, степени дифференцировки и классификация пристеночных образований мочевого пузыря и мочеточников:
• В зависимости от глубины пристеночной инвазии, наличия региональных и отдаленных метастазов
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые признаки/симптомы:
о Небольшие пристеночные образования обычно не имеют клинической картины и обнаруживаются случайно
о Клиническая картина крупных опухолей может быть представлена ирритативной симптоматикой, гематурией или обструкцией
о Параганглиомы мочевого пузыря могут быть функциональными
2. Демография:
• Эпидемиология:
о Пристеночные опухоли мочевого пузыря довольно редки:
— < 5% всех опухолей мочевого пузыря
3. Лечение пристеночных образований мочевого пузыря и мочеточников:
• Зависит от гистологии образования:
о Лейомиома; хирургическая резекция
о Лимфома: химио- или радиотерапия
о Рабдомиосаркома: оперативное лечение, химио- и радиотерапия
о Параганглиома: оперативное лечение
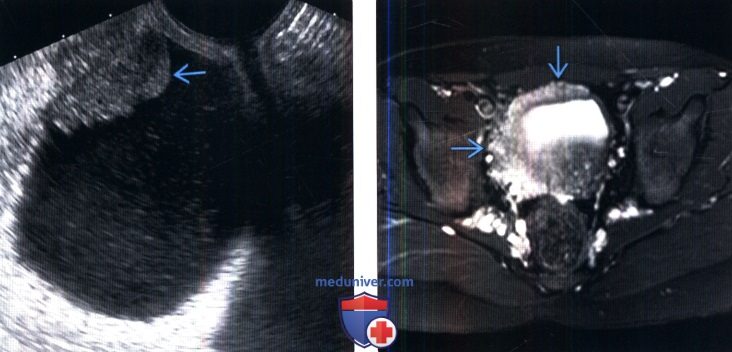
(Слева) Трансвагинальное УЗИ, В-режим, в продольной плоскости: у женщины 65 лет, поступившей с симптомами цистита, определяется гипоэхогенное образование возле купола мочевого пузыря. При цистоскопической биопсии была выявлена лейоми-осаркома.
(Справа) MPT, Т2, режим подавления сигнала от жира, аксиальный срез: у мальчика 9 лет с анамнезом нейрофиброматоза первого типа определяется заметное узловое утолщение стенки мочевого пузыря. Обратите внимание на дополнительную плексиформную нейрофиброму вдоль боковой стенки таза и в околопрямокишечном пространстве.
е) Диагностическая памятка. Советы по интерпретации изображений:
• Располагающаяся сверху слизистая как правило интактна, образование имеет тупые углы к внутренней поверхности пузыря
ж) Список использованной литературы:
1. Beilan JA et al: Pheochromocytoma of the urinary bladder: a systematic review of the contemporary literature. BMC Urol. 13:22, 2013
2. Castellino SM et al: Pediatric genitourinary tumors. Curr Opin Oncol. 21 (3):278-83, 2009
3. Velcheti V et al: Metastatic cancer involving bladder: a review. Can J Urol. 14(1)3443-8,2007
4. Wong-You-Cheong JJ et al: From the archives of the AFIP: Inflammatory and nonneoplastic bladder masses: radiologic-pathologic correlation. Radiographics. 26(6):1847-68, 2006
5. Chapron C et al: Deeply infiltrating endometriosis: pathogenetic implications of the anatomical distribution. Hum Reprod. 21(7): 1839-45, 2006
6. Bazot M etal: Deep pelvic endometriosis: MR imaging for diagnosis and prediction of extension of disease. Radiology. 232(2)379-89, 2004
7. Bazot M et al: Sonography and MR imaging for the assessment of deep pelvic endometriosis, J Minim Invasive Gynecol, 12(2): 178—85; quiz 177,186, 2005
8. Vercellini P et al: The pathogenesis of bladder detrusor endometriosis. Am J Obstet Gynecol. 187(3)338-42, 2002
9. Binsaleh S et al: Bladder leiomyoma: report of two cases and literature review. Can J Urol. 11 (5)341 1-3,2004
10. Mallampati GK et al: MR imaging of the bladder. Magn Reson Imaging Clin N Am. 12(3)345-55, vii, 2004
11. Wilkinson LM et al: Best cases from the AFIP: plexiform neurofibroma of the bladder. Radiographics. 24 Suppl 1: S237-42, 2004
12. Dahm P et al: Malignant non-urothelial neoplasms of the urinary bladder: a review. Eur Urol. 44(6)372-81,2003
13. Rosser CJ etal: Clinical presentation and outcome of high-grade urinary bladder leiomyosarcoma in adults. Urology. 61 (6): 1 151-5, 2003
14. Umaria N et al: MRI appearances of bladder endometriosis. Br J Radiol. 73(871):733-6, 2000
15. Bates AW et al: Malignant lymphoma of the urinary bladder: a dinicopathological study of 11 cases. J Clin Pathol. 53(6):458-61,2000
16. Knoll LDet al: Leiomyoma of the bladder. J Urol. 136(4):906—8, 1986
17. Sundaram CP et al: Characteristics of bladder leiomyoma as noted on magnetic resonance imaging. Urology. 52(6): 1142-3, 1998
— Также рекомендуем «Лучевая диагностика стадии рака мочевого пузыря»
Редактор: Искандер Милевски. Дата публикации: 15.10.2019
Источник
Нарушения опорожнения мочевого пузыря — диагностика и лечение. Часть 2 | Университетская клиника
Необходимо внимательно выслушать симптомы пациента. Многие жалуются на напряжение при мочеиспускании, на ощущение давления внизу и неполного опорожнения мочевого пузыря. Поток мочи часто уменьшенный и прерывистый, чтобы помочиться, необходимо прилагать усилия.
Симптомы при нарушениях опорожнения мочевого пузыря
Ниже перечислены некоторые общие симптомы нарушения опорожнения мочевого пузыря:
- чувство полноты в области мочевого пузыря;
- напряжение при мочеиспускании;
- необходимость тужиться для начала мочеиспускания;
- поток мочи непостоянный/прерывистое мочеиспускание;
- струя тонкая, вялая;
- ощущение неполного опорожнения в конце мочеиспускания;
- дискомфорт в нижней части живота;
- ощущение того, “что нужно идти в туалет сейчас”, но мочеиспускания нет;
- рецидивирующие инфекции мочевыводящих путей.
Диагностика нарушения опорожнения мочевого пузыря
Диагностика нарушений опорожнения мочевого пузыря включает:
- сбор жалоб пациента;
- физикальный осмотр;
- урологическое обследование;
- неврологическое обследование;
- уродинамическое обследование.
Консультация уролога
После выяснения жалоб собирают анамнез (диабет, травмы, неврологические заболевания). Пациенты с известными или предполагаемыми неврологическими повреждениями, вызванными травмой таза или крестца, должны пройти тщательное физическое обследование.
Иногда симптомы дисфункции мочеиспускания могут быть единственным начальным клиническим проявлением поражения конского хвоста. Разнообразные и смешанные симптомы подчеркивают необходимость полной нейроурологической оценки.
Физикальный осмотр проводится обязательно, но нужно понимать, что он не слишком информативен. Наиболее характерные признаки выявляются при тщательном уродинамическом обследовании, а также неврологическом обследовании.
Уродинамическое исследование
Одно из важных исследований для диагностики данного состояния – урофлоуметрия. Это метод исследования уродинамики информативный, но неинвазивный, безопасный.
Уродинамическое исследование
Позволяет оценить:
- скорость потока;
- объем выделенной мочи;
- количество остаточной мочи;
- состояние мышц сфинктеров;
- состояние мышц самого мочевого пузыря и некоторые другие показатели.
А результаты исследования выводятся в виде графика, который расшифровывает уролог.
Типичным цистометрическим признаком повреждения конского хвоста является арефлексия детрузора. На урофлоуметрии, как правило, видно напряжение брюшной полости, пилообразный рисунок. У некоторых пациентов с травмой конского хвоста, уродинамические нарушения могут быть единственной зарегистрированной аберрацией, при отсутствии других явных неврологических проявлений.
Другие исследования
Целостность крестцового рефлекса у мужчин можно дополнительно изучить. Для этого проводится стимуляция кожи полового члена и регистрация реакции с помощью игольчатого электрода в бульбокавернозной мышце. Затем оценивается время задержки вызванных потенциалов. У пациентов с полным поражением конского хвоста сакральная вызванная реакция отсутствует или значительно затягивается. Это более чувствительный индикатор нейропатии, чем классические электромиографические изменения.
УЗИ почек и мочевого пузыря необходимо, поскольку позволяет выяснить строение мочевыделительных органов, наличие/отсутствие врожденных аномалий и наличие/отсутствие остаточной мочи. Именно сонографию рекомендуется использовать для определения остаточной мочи, а не введение катетера.
Риски катетеризации при диагностике
При оценке нарушения опорожнения мочевого пузыря важно избегать катетеризации пациента с большим остаточным объемом мочи. Избежать введения бактерий в мочевой пузырь с катетором сложно даже при стерильной технике. Это не опасно для здорового пациента, однако у пациента с высокой остаточной мочой всего несколько бактерий могут быстро размножиться в теплой и влажной среде мочевого пузыря. Таким образом, ультразвуковое исследование остаточной мочи не только позволяет избежать боли и раздражения при катетеризации уретры, но и является более безопасным с медицинской точки зрения. Для проверки остаточной мочи рекомендуется использовать сонографию мочевого пузыря, а не катетеризацию.
УЗИ мочевого пузыря
Лечение нарушения опорожнения мочевого пузыря
Катетеризация. Внутренние уретральные или надлобковые катетеры и чистая прерывистая катетеризация – это доступные и используемые варианты дренирования мочевого пузыря. Часто используется как уретральная, так и надлобковая катетеризация. Однако, если требуется длительная катетеризация, большинство пациентов предпочитают небольшую хирургическую процедуру для установки надлобкового катетера. Надлобковая катетеризация более удобна, чем уретральная, кроме того, она не препятствует интимным контактам.
Особенно следует избегать длительной катетеризации уретры у женщин из-за риска хронического давления катетера, вызывающего эрозию и образование свищей во влагалище.
Без сомнения, если пациент может выполнять чистую прерывистую самокатетеризацию в домашних условиях, то она почти всегда предпочтительнее внутренней катетеризации. Этому обучит уролог.
Биологическая обратная связь. Переподготовка мочевого пузыря и биологическая обратная связь помогают пациенту со спастическим тазовым дном и спазмом наружного мочевого сфинктера заново научиться расслабляться во время мочеиспускания. Метод обычно выполняется с помощью промежностных электромиографических электродов, подключенных к электронному аппарату биологической обратной связи. В течение нескольких сеансов пациенты получают визуальные и слуховые сигналы о том, что они чувствуют, когда сокращают мышцы тазового дна. Затем положительная и отрицательная обратная связь используется для обучения пациента расслаблять определенные мышцы, таким образом, со временем, опорожнение мочевого пузыря нормализуется.
Биологическая обратная связь – эффективный, немедикаментозный, безопасный метод лечения нейрогенных расстройств мочеиспускания.
Медикаментозное лечение. Единственный препарат, доступный для лечения задержки мочи, – бетанехол хлорид. Выпускается в таблетках в дозировке 25 мг. Дозировка рассчитывается исходя из массы тела – 600 мкг/кг, эту суточную дозу делят на 3-4 приема. Бетанехол является агонистом для парасимпатического нервно-опосредованного, ацетилхолин-опосредованного сокращения мышц детрузора. Это помогает повысить мышечный тонус и сократительную способность мочевого пузыря.
Бетанехол действует в течение часа после приема таблетки. Поэтому требуется всего несколько дней, чтобы определить, является ли лекарство эффективным для конкретного пациента. Из-за проблем с всасыванием бетанехол обычно следует принимать натощак. Побочные эффекты включают расстройство желудка, рвоту, головокружение, бронхоспазм, потливость и покраснение. Однако в РФ препарат не зарегистрирован.
Внутренние уретральные и надлобковые катетеры
Уретральная инъекция ботулотоксина. Еще одним методом лечения рефрактерной спастичности сфинктера является введение ботулинического токсина в спастическое тазовое дно. Хотя эта техника может показаться весьма необычной, с ней специалисты добились большого успеха в лечении нарушения опорожнения мочевого пузыря. Ботулинический токсин является мощным специфическим миорелаксантом.
Инъекцию ботулинического токсина применяют в нижние мочевые пути, что приводит к расслаблению мышц. У нас этот метод лечения используется относительно недавно, а, например, в США – более 20 лет. Эта терапия не должна использоваться в качестве лечения первой линии, применяется, когда другие методы неэффективны. У применения ботулотоксина есть большой плюс – это позволяет избежать необходимости пожизненной катетеризации у пациентов, которые рефрактерны к терапии. Кроме того, методика проста в исполнении.
Стимуляция крестцового нерва. Нейромодуляция крестцового нерва способствует опустошению мочевого пузыря у пациентов с дисфункцией опорожнения.
У взрослых людей нормальное функционирование спинного мозга и выходящих из него нервных волокон необходимо для выключения сфинктерных и уретральных защитных рефлексов и обеспечения эффективного опорожнения мочевого пузыря. Травма спинного мозга нарушает эти спинномозговые механизмы, что приводит к диссинергии сфинктера мочевого пузыря и неэффективному опорожнению мочевого пузыря. Подобное повреждение может также произойти с более тонкими неврологическими поражениями у пациентов с идиопатической задержкой мочи, например, после приступа простатита или инфекции мочевыводящих путей.
На животных продемонстрировано следующее. При отсутствии мозгового контроля, стимуляция соматических афферентных путей, проходящих через пудендальный нерв к промежности, может инициировать эффективное мочеиспускание. Мочеиспускание обеспечивается путем активации эфферентных путей мочевого пузыря и выключения возбуждающих путей к уретральному выходу.
Стимуляция крестцового нерва может вызывать сходные реакции у пациентов с задержкой мочи. Она отключает возбуждающий отток к выходу уретры и способствует опорожнению мочевого пузыря.
Исследования и поиск новых методов лечения нарушений опорожнения мочевого пузыря
Трансплантация мышечных клеток. Цель тканевой инженерии стволовых клеток – замена, восстановление или улучшение биологических функций поврежденных тканей или органов. Этот процесс включает в себя сбор клеток у пациентов или доноров, выделение стволовых клеток из образца, увеличение количества клеток с помощью методов культивирования клеток, а затем инъекцию или имплантацию клеток пациенту.
Одним из особых преимуществ трансплантации мышечных стволовых клеток является то, что она может усилить нарушенную функцию мышц детрузора. Было продемонстрировано, что стволовые клетки скелетных мышц, вводимые в поврежденный мочевой пузырь, могут улучшить сократительную способность детрузора и дифференцироваться в гладкую мускулатуру мочевого пузыря. Это лечение дает единственную надежду пациентам с миогенной недостаточностью детрузора.
Генная терапия. Нарушение опорожнения мочевого пузыря может быть вызвано повреждением нерва, который иннервирует мочевой пузырь. Ученые изучают целесообразность генной терапии с использованием репликативно-дефицитного вирусного вектора простого герпеса, кодирующего нейротрофические факторы, который вводится в стенку мочевого пузыря. Вектор герпеса будет оттачивать нервы, которые иннервируют мочевой пузырь. Есть надежда, что полезная транскрипция белков нейротрофического фактора, которую он обеспечивает, поможет улучшить функцию нерва. Таким образом, в будущем нейротрофические факторы или другие факторы роста в сочетании с методами таргетной генной терапии могут быть полезны для пациентов с диабетической цистопатией или другими формами поражения урологических нервов.
Продолжение статьи
- Часть 1. Нарушения опорожнения мочевого пузыря: причины.
Часть 2. Нарушения опорожнения мочевого пузыря: дифференциальная диагностика и лечение.
Поделиться ссылкой:
Источник