Уровень белка в моче при преэклампсии
Содержание статьи
Акушер-гинеколог рассказал об опасностях преэклампсии для беременных
Преэклампсия — крайне тяжелое осложнение, угрожающее жизни и здоровью матери и ребенка, которое развивается во второй половине беременности. Кандидат медицинских наук, акушер-гинеколог Медицинского женского центра Петрейков Евгений Рафаилович рассказал Федеральному агентству новостей о симптомах и опасностях, которые кроет в себе патология.
Запланированная беременность — счастливейшее время в жизни каждой женщины. Тест с двумя полосками, первые УЗИ и прогнозы относительно пола будущего малыша, планирование детской и чтение форумов для будущих мам — все эти приятные мелочи остаются в памяти навсегда. Но случается так, что радостное ожидание малыша омрачается плохим самочувствием. И если ранний токсикоз, как правило, проходит сам по себе и не представляет особой угрозы для здоровья мамы и крохи, то его появление на поздних сроках чревато серьезными последствиями для роженицы и плода.
Что такое преэклампсия беременных? Симптомы и диагностика
Евгений Рафаилович Петрейков рассказывает, что преэклампсия является едва ли не самым тяжелым осложнением беременности. Ранее недуг также было принято называть гестозом или нефропатией беременных. Несмотря на то, что сейчас эти названия отошли на задний план и в международной классификации Всемирной организации здравоохранения принято употреблять именно термин «преэклампсия», понятие «гестоз» остается достаточно широко употребимым, особенно среди пациенток.
Поздний токсикоз беременности, который, в отличие от раннего, может не проявлять себя такими классическими признаками, как тошнота, рвота и отвращение к запахам, возникает, как правило, после 24-й недели беременности. Также различают позднюю преэклампсию, которая обнаруживает себя на 34-35-й неделях беременности.
Говоря об основных симптомах гестоза, Евгений Рафаилович поясняет:
«Есть такое понятие, как «триада Цангемейстера», которое представляет собой сочетание трех признаков, по которым врач может заподозрить развитие патологии у беременной: потеря белка в крови и, наоборот, его появление в моче, повышение артериального давления и отеки частей тела. Ведущих симптомов два: давление и появление белка в моче (протеинурия). Степени преэклампсии зависят от этих двух симптомов в основном. Третий симптом немного второстепенный — это отеки беременности».
Соответственно, основными методами первичной диагностики являются анализ мочи и крови, а также измерение артериального давления. Именно эти признаки должны наталкивать врача на мысль о том, что у пациентки начинает развиваться гестоз.
Заболевание имеет три стадии:
- Легкая преэклампсия. Характеризуется повышением систолического давления до 150, а диастолического — до 90 единиц. Показатели белка в моче при этом не превышают 0,3 г. Беременная может чувствовать слабость и апатию, страдать нарушениями сна и отеками конечностей.
- Умеренная эклампсия сопровождается показателями артериального давления от 150 до 170/100-110 мм рт. ст. Уровень белка в моче возрастает до 5 г. Пациентка мучается от головных болей, появляются тошнота и рвота, усиливаются отеки.
- Тяжелая степень преэклампсии является ургентным, или, иначе говоря, угрожающим жизни, состоянием. На этой стадии заболевания цифры на тонометре превышают 170/100-110 мм рт. ст. Будущая мама чувствует себя все хуже, головные боли, тошнота и отеки нарастают, к симптомам добавляются мелькание мушек перед глазами и боли в эпигастральной области.
Евгений Петрейков особо отмечает:
«Сами степени весьма условны. Сегодня она первой степени, то есть легкая, а завтра ни с того ни с сего вдруг становится очень тяжелой. И даже возможны фатальные случаи, когда на фоне условно полного здоровья вдруг возникает тяжелейшая преэклампсия».
Именно поэтому так важно регулярно посещать акушера-гинеколога и вовремя сдавать анализы, чтобы не пропустить развитие патологического процесса. Едва заметив тревожные отклонения и заподозрив преэклампсию, неважно какой степени, врач незамедлительно начнет принимать необходимые меры, чтобы избежать эклампсии — острого состояния, которое может приводить к судорожным припадкам и даже коме.
Особняком стоит такая форма преэклампсии, как ХЕЛП-синдром. Название этого осложнения беременности происходит от английской аббревиатуры HELLP и включает в себя следующие понятия: кровотечение, подъем печеночных ферментов, снижение тромбоцитов, на фоне чего может усилиться кровотечение. Несмотря на то, что медицина сегодня находится на высоком уровне, а квалификация врачей позволяет браться за самые тяжелые случаи, летальные исходы при развитии данного патологического процесса до сих пор не так уж и редки.
Причины возникновения преэклампсии и методы ее лечения
Евгений Рафаилович объясняет, что не совсем правильно задать вопрос о том, как лечат преэклампсию, не разобравшись в механизмах ее возникновения. Выбор тактики лечения зависит и от степени гестоза, и от патогенеза, то есть, простыми словами, общих принципов течения и исхода недуга.
Доктор Петрейков:
«Все зависит от степени и от фона, на котором возникла патология. Этиология, то есть условия ее возникновения доподлинно не известны. Существует 20 различных теорий причин развития преэклампсии, и все они не входят в стройную систему наших знаний. В основном это, конечно, иммунные и аутоиммунные механизмы. Иммунные, понятно, связаны с иммунитетом, который страдает во время беременности. Аутоиммунные обусловлены тем, что иммунитет, грубо говоря, идет не в ту сторону и организм сам себя начинает поедать».
На сегодняшний день медицинская наука не находит точного ответа на вопрос, что же ставить во главу угла: то ли спазм очень мелких сосудов — капилляров, артериол и венул, то ли первичные повреждения внутренних стенок сосудов.
Евгений Петрейков рассказывает, что если мы будем рассматривать сосуды при преэклампсии в микроскоп, то увидим признаки повреждения внутренней выстилки стенок сосудов. При повреждении сосудов и спазме возникает нарушение фильтрации мочи в почках, белок выходит вместе с мочой, потому что, будем так говорить, нет фильтра, который мог бы этот процесс сдержать. При этом содержание белка в крови падает, и происходит вынужденный спазм сосудов, направленный на то, чтобы держать давление. В этом случае сразу же появляются отеки беременных, связанные с падением онкотического давления, спазмированием и высвобождением жидкой части крови. Так выглядит механизм возникновения отеков.
Впрочем, Евгений Рафаилович поясняет, что для акушера-гинеколога, который видит развитие патологического процесса, даже не столь важно, что первично. Врачу необходимо действовать незамедлительно. Женщину в обязательном порядке госпитализируют и продолжают наблюдение в условиях стационара, при этом медицинское учреждение должно быть оснащено всем необходимым для родовспоможения.
Преэклампсия редко поддается какому-либо лечению, но медики могут попытаться лечить пациентку, если недуг находится на легкой стадии. Беременной назначают прием спазмолитиков, противосудорожных средств, препаратов для снижения давления, а также инфузионную терапию лекарственными растворами для коррекции развития патологических процессов.
Внимание! Стандарты ВОЗ допускают наблюдение за состоянием беременной женщины, страдающей от преэклампсии, в течение 48 часов. Если за это время не наступает видимых улучшений, принимается решение о немедленном родоразрешении вне зависимости от срока и степени физического развития плода! Причем эти улучшения должны носить объективный, а не субъективный характер.
Евгений Петрейков:
«Женщина может с нами говорить и улыбаться, но если анализы и гемостаз показывают, что вот-вот начнутся фатальные изменения, которые трудно или невозможно будет потом исправить, то мы должны прекратить беременность любым доступным путем. Самое главное лечение преэклампсии — это роды. Раз это иммунное или аутоиммунное заболевание, то эту цепочку нужно прервать, а прерывается она родами».
К сожалению, заранее сказать наверняка, придется ли женщине столкнуться с гестозом во второй половине срока, практически невозможно, однако некоторые клиники сейчас предлагают пройти дополнительное обследование в рамках I скрининга беременности, которое позволяет рассчитать риски развития недуга на основании данных ультразвукового исследования, результатов анализов мочи и крови и измерения артериального давления.
Чем опасна преэклампсия?
В первую очередь наш эксперт призывает говорить о возможных последствиях гестоза для женщины, а не для плода, поскольку последствия для ребенка идут от матери.
Как мы уже выяснили, при тяжелой форме преэклампсии давление повышается свыше 170/100-110 мм рт. ст., что может закончиться весьма плачевно. Среди наиболее частых осложнений Евгений Рафаилович называет отслойку сетчатки глаза, кровоизлияние в мозг или ишемический инсульт, отек мозга, различные полиорганные нарушения. Кроме того, может произойти отслойка плаценты и, как следствие, сильное кровотечение, создающее угрозу жизни.
Что же касается ребенка, нужно понимать, что он тоже страдает, поскольку от спазма сосудов происходит нарушение питания плода, возникает плацентарная недостаточность, которая влечет за собой хроническую или острую гипоксию, то есть нарушение кислородного снабжения. Мелкие сосуды плаценты недостаточно питают плод, поэтому происходит асимметричная задержка его физического развития. Это означает, что, например, длина его тела соответствует норме, а вес слишком низкий.
При тяжелой форме преэклампсии, особенно в фатальных случаях, необходимо незамедлительно извлекать ребенка, независимо от срока беременности. Ранняя преэклампсия развивается после 24 недель беременности. Плод на этом сроке весит порядка 700 г и в наше время считается жизнеспособным, ведь сейчас неонатологи выхаживают малышей весом от 520-540 г. Глубоко не доношенные новорожденные с экстремально низкой массой тела имеют свои весьма серьезные проблемы, но в случае с преэклампсией преждевременные роды являются единственным возможным выходом ради спасения жизни матери и ребенка.
К сожалению, специфической профилактики преэклампсии не существует. Однако здоровый образ жизни, рациональное питание, умеренные физические нагрузки, отказ от алкоголя и курения еще на этапе планирования будут только на пользу и помогут организму будущей мамы справиться с возросшей нагрузкой.
Анна Панкина; акушер-гинеколог Петрейков Евгений Рафаилович
Публикации: 1
Источник
Связь протеинурии, регистрируемой при поступлении в стационар, с исходом беременности и родов у пациенток с преэклампсией
Н.Ю. Пылаева1, Е.М. Шифман2, М.И. Федосов1, И.А. Пылаев1
1 ФГАОУ ВО «Крымский федеральный университет имени В.И. Вернадского», Медицинская академия имени С.И. Георгиевского, Симферополь, Россия
2 ГБУЗ МО «Московский областной научно-исследовательский клинический институт имени М.Ф. Владимирского», Москва, Россия
Для корреспонденции: Пылаева Наталья Юрьевна — канд. мед. наук, доцент кафедры анестезиологии и реаниматологии и скорой медицинской помощи Медицинской академии им. С.И. Георгиевского Крымского федерального университета им. В.И. Вернадского, Симферополь, Россия; : natalja.pylaewa@yandex.ua
Для цитирования: Пылаева Н.Ю., Шифман Е.М., Федосов М.И., Пылаев И.А. Связь протеинурии, регистрируемой при поступлении в стационар, с исходом беременности и родов у пациенток с преэклампсией. Вестник интенсивной терапии им. А.И. Салтанова. 2019;4:98-105. DOI: 10.21320/1818-474X-2019-4-98-105
Реферат
Актуальность. Протеинурия является одним из наиболее часто диагностируемых симптомов гестационных гипертензивных нарушений. Ее показатели важны не только для диагностики преэклампсии, но и коррелируют с высокой вероятностью развития эклампсии, HELLP-синдрома и неблагоприятными перинатальными исходами, а также указывают на вероятность развития почечного повреждения после родоразрешения.
Цель исследования. Оценить связь протеинурии во время беременности и родов для матери и плода у пациенток с преэклампсией при поступлении в стационар на территории Республики Крым в период с 2014 по 2018 год.
Материалы и методы. Проведено ретроспективное изучение 149 историй родов пациенток с протеинурией, диагностированной при поступлении в стационар, у которых беременность осложнилась преэклампсией. По степени выраженности протеинурии пациентки были разделены на 2 группы — с умеренной и выраженной протеинурией. В качестве откликов исследовались частоты осложнений матери и плода, антропометрические показатели матерей, их соматические заболевания и акушерский анамнез.
Результаты. Пациентки с выраженной протеинурией, отмеченной при поступлении в стационар, характеризовались более молодым возрастом и более низким индексом массы тела по сравнению с пациентками с умеренной протеинурией. Наличие выраженной протеинурии по сравнению с умеренной протеинурией чаще наблюдалось у первобеременных и первородящих. В группе пациенток с умеренной протеинурией чаще встречались ожирение и патология почек, а среди пациенток с выраженной протеинурией — заболевания сердечно-сосудистой системы. Риск осложнений преэклампсии, а также вероятность недоношенности и дыхательных расстройств у новорожденных были выше в группе пациенток с выраженной протеинурией.
Выводы. Наличие выраженной протеинурии у пациенток с преэклампсией при поступлении в стационар характеризовалось более высокой частотой неблагоприятных исходов для матери и плода, чем в группе с умеренной протеинурией.
Ключевые слова: преэклампсия, умеренная протеинурия, тяжелая протеинурия, исходы беременности и родов.
Поступила: 30.09.2019
Принята в печать: 05.11.2019
Читать статью в PDF
Статистика Plum русский
Актуальность исследования
Преэклампсия в настоящее время продолжает оставаться ведущей причиной материнской смертности [1]. Протеинурия (ПУ) является одним из наиболее часто диагностируемых симптомов гестационных гипертензивных нарушений. Высказывается предположение о том, что наличие ПУ не влияет на исходы беременности и родов [2]. Наряду с этим существуют работы, которые подчеркивают значимость ПУ для диагностики преэклампсии и прогнозирования преэклампсии, эклампсии и HELLP-синдрома и перинатальных потерь [3-5].
Цель исследования — оценить взаимосвязь ПУ и исходов беременности/родов для матери и плода у пациенток с преэклампсией при поступлении в стационар на территории Республики Крым в период с 2014 по 2018 год.
Материалы и методы
Проведено ретроспективное изучение 149 историй родов пациенток с преэклампсией, поступивших с 10.01.2014 по 29.12.2018 в отделение анестезиологии и реанимации для женщин структурного подразделения «Перинатальный центр» ГБУЗ РК «РКБ им. Н.А. Семашко» г. Симферополя.
Критерии включения: пациентки с умеренной и тяжелой формой преэклампсии, у которых ПУ регистрировалась при поступлении в стационар в соответствии с критериями умеренной и тяжелой преэклампсии [6]; возраст беременных — от 18 до 49 лет; срок гестации — более 20 недель, паритет и способ родоразрешения — без ограничений.
Критерии исключения: наличие онкологических заболеваний, туберкулеза, тяжелой соматической патологии в стадии декомпенсации, ментальных и психических расстройств, затрудняющих продуктивный контакт, хронического алкоголизма и наркомании; многоплодная беременность; срок гестации — менее 20 недель; возраст беременных — менее 18 и более 49 лет.
Полученная выборка была стратифицирована на 2 группы по признаку выраженности ПУ.
Группа 1 включала беременных пациенток с уме- ренной ПУ (0,3 и более г/сутки, но менее 5,0 г/сутки), объем группы составил 120 пациенток.
Группа 2 включала беременных пациенток с выраженной ПУ (5,0 и более г/сутки), объем данной группы составил 29 участников.
Указанное разделение интервала значений белка в суточной порции мочи и наименование степени выраженности ПУ было проведено согласно клиническим рекомендациями (протоколам лечения) «Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Преэклампсия. Эклампсия» Минздрава РФ от 7 июня 2016 г. [6].
В качестве откликов исследовались частоты осложнений матери и плода, зарегистрированные при поступлении в стационар, исходы беременности/родов для плода, а также антропометрические и демографические показатели матерей, их соматические заболевания и акушерский анамнез (табл. 1).
Таблица 1. Характеристика пациенток, включенных в исследование | |||
Показатель | Протеинурия | р | |
умеренная (n = 120) | выраженная (n = 29) | ||
Возраст, лет | 31,2 ± 6,0 | 27,6 ± 6,0 | 0,005 |
Рост, см | 164,3 ± 6,6 | 164,6 ± 6,9 | 0,865 |
Вес, кг | 84,7 ± 21,4 | 79,4 ± 14,1 | 0,115 |
Индекс массы тела, м2/кг | 31,2 ± 7, | 29,3 ± 4,9 | 0,095 |
Срок гестации, недели | 34,9 ± 3,4 | 34,4 ± 2,9 | 0,437 |
Родоразрешение путем кесарева сечения, n (%) | 93 (77,5) | 26 (89,7) | 0,143 |
Статистическая обработка данных включала описательную статистику, анализ и проверку статистической достоверности межгрупповых различий, а также исследование статистической значимости влияния факторов риска на ряд показателей с помощью расчета для них отношения шансов (ОШ) и его 95%-го доверительного интервала (ДИ). Результаты описательной статистики представлены в форме среднего (±) и среднеквадратичного отклонения для числовых (измеряемых) величин, в форме абсолютных (n) и относительных (%) частот для категориальных (счетных) и дихотомических показателей. Для сравнения частот между группами использовался метод χ2. Проверка распределения каждого числового показателя на статистически значимое различие с нормальным законом распределения проводилась с помощью критерия Шапиро-Уилка. Уровень значимости для всех результатов статистической обработки данных и проверки статистических гипотез был принят равным 0,05 (p < 0,05). Статистический анализ проводился с помощью программного обеспечения, которое включало программные паке- ты MS Excel 2010, istica v.10 и программную среду для статистического анализа R. Для построения лесовидных диаграмм использовался пакет программ для статистического анализа Tools версии 1.0 производства компании «ИнтелТек Лаб».
Исследование одобрено локальным этическим комитетом; заслеплено.
Результаты исследования
Оценивая показатели общей характеристики пациенток данного исследования (табл. 1), необходимо отметить, что среднее значение возраста пациенток с умеренной ПУ было статистически значимо выше, чем этот же показатель в группе беременных с выраженной ПУ.
Полученные нами данные о частоте встречаемости экстрагенитальной патологии в исследуемых группах свидетельствовали об отсутствии статистической значимости в данной выборке. Однако необходимо отметить, что изучаемые варианты экстрагенитальной патологии, включая ожирение, относятся к описанным факторам прогнозирования риска преэклампсии и ассоциированной с ней ПУ [6]. И хотя более ранние наши результаты, полученные на другой выборке пациентов, не показали наличия такой связи [7], позже мы обнаружили указанную связь и выдвинули предположение о возможных клинико-физиологических причинах этого явления [8, 9].
Интересно, что взаимосвязь ПУ и ожирения, даже при отсутствии почечной патологии до беременности, согласно данным современных исследований, может быть следствием повышенного синтеза лептина, секретируемого жировой тканью и плацентой и оказывающего прямое повреждающее действие на тубулярный аппарат почек, способствуя эндотелиальной дисфункции и альбуминурии [10, 11]. При этом полученные нами данные свидетельствуют, что в значительной степени на почечную дисфункцию влияет не столько сам факт ожирения, сколько тяжесть внутрибрюшной гипертензии у беременных с преэклампсией [12].
Анализ акушерского анамнеза исследуемых групп показал отсутствие связи ПУ в изучаемых группах с числом предыдущих беременностей и родов, а также наличием или отсутствием преэклампсии во время предыдущих беременностей.
Сравнительный анализ осложнений беременности и родов, отмеченных при поступлении в стационар между двумя исследуемыми группами, демонстрирует полученные, в соответствии с заданным уровнем значимости, результаты (табл. 2):
- частота HELLP-синдрома — выше в группе с выраженной ПУ по сравнению с группой умеренной ПУ (13,8 % vs 1,7 %, р = 0,003);
- частота головной боли — выше в группе с выраженной ПУ, чем у пациенток с умеренной ПУ (17,2 % vs 4,2 %, р = 0,012);
- частота генерализованных отеков — выше в группе с выраженной ПУ по сравнению с группой умеренной ПУ (96,6 % vs 76,6 %, р = 0,015), что, вероятно, можно объяснить как повышен- ной гидрофильностью тканей во время беременности, так и нарушением функции почек у исследуемой категории пациенток;
- частота повышенного уровня аспартатами- нотрансферазы (АСТ) — больше в группе с выраженной ПУ, чем у беременных женщин, страдающих умеренной ПУ (20,7 % vs 7,5 %, р = 0,035);
- частота повышенного уровня аланинами- нотрансферазы (АЛТ) — больше в группе с выраженной ПУ по сравнению с группой умеренной ПУ (17,2 % vs 5,8 %, р = 0,043).
Также статистически не значимые, но, на наш взгляд, заслуживающие внимания результаты получены по таким признакам, как отек зрительного нерва и показатели гемодинамики (табл. 2).
Таблица 2. Осложнения беременности/родов у беременных с протеинурией при поступлении в стационар | |||
Показатель | Протеинурия | р | |
умеренная (n = 120) | выраженная (n = 29) | ||
HELLP-синдром, n (%) | 2 (1,7) | 4 (13,8) | 0,003 |
Головная боль, n (%) | 5 (4,2) | 5 (17,2) | 0,012 |
Отек зрительного нерва, n (%) | 35 (29,2) | 6 (20,7) | 0,359 |
Боль в эпигастральной области, n (%) | 3 (2,5) | 2 (6,9) | 0,239 |
Тромбоцитопения, n (%) | 25 (20,8) | 9 (31,0) | 0,242 |
Генерализованные отеки, n (%) | 92 (76,7) | 28 (96,6) | 0,015 |
Повышение уровня АСТ, n (%) | 9 (7,5) | 6 (20,7) | 0,035 |
Повышение уровня АЛТ, n (%) | 7 (5,8) | 5 (17,2) | 0,043 |
Артериальное давление систолическое ≥ 160 мм рт. ст., n (%) | 24 (22,9) | 7 (29,2) | 0,478 |
Артериальное давление диастолическое ≥ 110 мм рт. ст., n (%) | 8 (7,6) | 4 (16,7) | 0,133 |
В отношении частоты встречаемости отека зрительного нерва необходимо отметить, что, по-видимому, в генезе неврологических осложнений у пациенток с преэклампсией и эклампсией лежат более глубинные процессы, которые находят свое отражение в других клинико-лабораторных признаках [13, 14].
При анализе показателей гемодинамики (рис. 1) обращает на себя внимание различие частот уровня диастолического артериального давления (ДАД) более 110 мм рт. ст. между группами, что является одним из значимых критериальных признаков тяжелой преэклампсии. Среди пациенток с выраженной ПУ частота данного события была выше по сравнению с показателями ДАД в группе с умеренной ПУ.
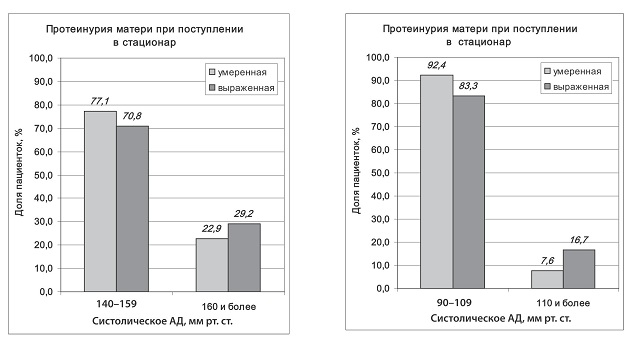
Рис. 1. Распределение частот умеренной и выраженной артериальной гипертензии при поступлении в стационар у беременных с протеинурией
Полученные нами данные позволяют предположить, что даже умеренная ПУ при гестационных гипертензивных нарушениях заслуживает особого внимания, т. к. является очевидным фактором риска дальнейшего прогрессирования преэклампсии и ее осложнений.
Исследование величины эффекта ассоциативной связи между степенью ПУ и наличием осложнений течения беременности/родов, отмеченных при поступлении беременных с протеинурией в стационар, проводилось методом расчета отношения шансов. Полученные результаты представлены на рис. 2 в формате диаграммы форест-графа, где группой исследования обозначена группа пациенток с выраженной ПУ, а группой контроля — группа пациенток с умеренной ПУ.
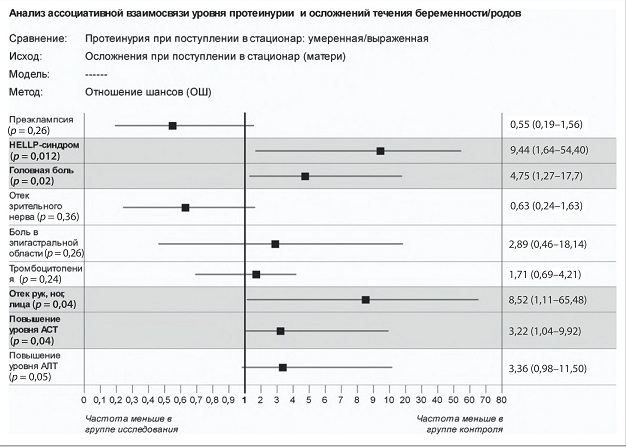
Рис. 2. Риск развития осложнений, зарегистрированных при поступлении в стационар, у беременных с выраженной протеинурией по сравнению с группой беременных с умеренной протеинурией
Анализ результатов исследования свидетельствует о том, что в группе с выраженной ПУ по сравнению с группой умеренной ПУ:
- риск развития HELLP-синдрома выше в 9,44 раза;
- риск развития головной боли выше в 4,75 раза;
- риск развития отека рук, ног, лица выше в 8,52 раза;
- риск повышения уровня АСТ больше в 3,22 раза;
- ÿ риск повышения уровня АЛТ больше в 3,36 раза.
Анализ результатов сравнительного анализа осложнений беременности/родов для плода, отмеченных при поступлении в стационар в обеих группах, позволяет сделать вывод, что в отношении указанных исходов для плода существенных различий между группами с умеренной и выраженной ПУ обнаружено не было (рис. 3). Исходы для детей, рожденных у матерей с ПУ, отмеченной при поступлении в стационар, представлены в табл. 3. Среди указанных исходов особое внимание привлекает частота дыхательных расстройств в группе с выраженной ПУ, которая значительно превышает таковую в группе с умеренной ПУ (41,4 vs 22,5 % соответственно, р = 0,038).
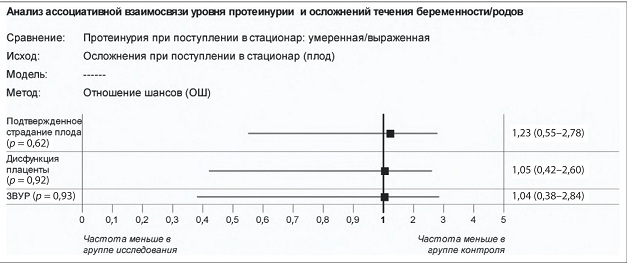
Рис. 3. Риск развития осложнений плода, зафиксированных при поступлении в стационар у группы беременных с выраженной протеинурией по сравнению с группой умеренной протеинурии
Таблица 3. Исходы беременности/родов для детей, рожденных у матерей с протеинурией, отмеченной при поступлении в стационар | |||
Показатель | Протеинурия | р | |
умеренная (n = 120) | Выраженная (n = 29) | ||
Благоприятный исход, n (%) | 42 (35,0) | 8 (27,6) | 0,450 |
Недоношенность, n (%) | 58 (48,3) | 17 (58,6) | 0,321 |
Дистресс плода, n (%) | 12 (10,0) | 1 (3,4) | 0,260 |
Дыхательные расстройства, n (%) | 27 (22,5) | 12 (41,4) | 0,038 |
Диабетические расстройства плода, n (%) | 4 (3,3) | 0 (0,0) | — |
Антенатальная смерть плода, n (%) | 1 (0,8) | 0 (0,0) | — |
Смерть после рождения, n (%) | 1 (0,8) | 0 (0,0) | — |
Анализ величины эффекта ассоциативной связи между уровнем протеинурии и наличием осложнений беременности и родов для плода показал, что риск развития дыхательных расстройств среди новорожденных в группе с выраженной ПУ оказался в 2,42 раза выше по сравнению с таковым в группе с умеренной ПУ (рис. 4), важно отметить, что указанный эффект является статистически значимым (р = 0,038).
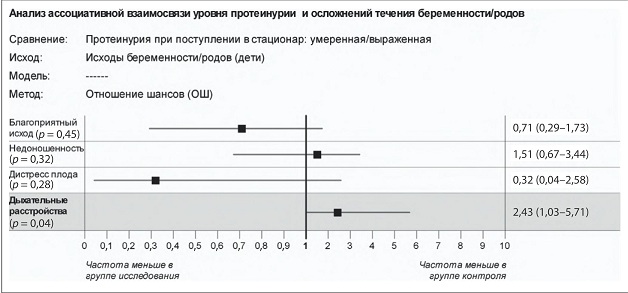
Рис. 4. Риск развития исходов беременности/родов (для ребенка) у беременных с выраженной протеинурией по сравнению с умеренной протеинурией, отмеченной при поступлении в стационар
При этом риск развития дистресса плода, отмеченного при поступлении у беременных с умеренной ПУ, в 3 раза превышал таковой по сравнению с группой выраженной ПУ (ОШ = 0,32 [0,04-2,58]).
Хотя эффект на данной выборке оказался статистически незначим, клинически его величина достаточно существенна, чтобы обратить на нее внимание. Для определенных заключений по этому вопросу необходимы дополнительные проспективные исследования с соответствующим дизайном и достаточным объемом выборки.
Заключение
Обобщая вышеизложенные результаты исследования 149 преэкламптических пациенток, поступивших с 10.01.2014 по 29.12.2018 в отделение анестезиологии и реанимации для женщин структурного подразделения «Перинатальный центр» ГБУЗ РК «РКБ им. Н.А. Семашко» г. Симферополя с ПУ, диагностированной при поступлении в стационар, можно сделать следующие заключения.
- Пациентки с выраженной ПУ, отмеченной при поступлении в стационар, характеризуются более молодым возрастом.
- Среди осложнений матери необходимо подчеркнуть более высокий, статистически и клинически значимый риск развития HELLP-синдрома, головной боли, генерализованных отеков, повышения уровня АСТ и АЛТ у пациенток с выраженной ПУ по сравнению с беременными, страдающими умеренной ПУ.
- Риск развития дыхательных расстройств среди новорожденных в группе с выраженной ПУ оказался значительно выше по сравнению с таковым в группе с умеренной ПУ.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Вклад авторов. Пылаева Н.Ю., Шифман Е.М., Федосов М.И., Пылаев И.А. — разработка концепции исследования, получение и анализ фактических данных, написание и редактирование текста статьи, проверка и утверждение текста статьи.
ORCID авторов
Пылаева Н.Ю. — 0000-0001-7220-0421
Шифман Е.М. — 0000-0002-6113-8498
Федосов М.И. — 0000-0003-0644-0018
Пылаев И.А. — 0000-0002-8392-844Х
Литература
- Mol B.W.J., Roberts C.T., Thangaratinam S., et al. Pre-eclampsia. Lancet. 2016; 387(10022): 999-1011. DOI: 10.1016/S0140-6736(15)00070-7
- Tochio A., Obata S., Saigusa Y., Shindo R., et al. Does pre-eclampsia without proteinuria lead to different pregnancy outcomes than pre-eclampsia with proteinuria? J Obstet Gynaecol Res. 2019; Jul 1. DOI: 10.1111/jog.14017
- Özkara A., Kaya A.E., Başbuğ A., et al. Proteinuria in preeclampsia: is it important? Ginekol Pol. 2018; 89(5): 256-261. DOI: 10.5603/GP.a2018.0044
- Paula L.G., Pinheiro da Costa B.E., Hentschke M.R., et al. Increased proteinuria and uric acid levels are associated with eclamptic crisis. Pregnancy Hypertens. 2019; 15: 93-97. DOI: 10.1016/j.preghy.2018.12.003
- Dong X., Gou W., Li C., et al. Proteinuria in preeclampsia: Not essential to diagnosis but to disease severity and fetal outcomes. Preg. Hyper. An Int. J. Women’s Card. Health. 2017; 8: 60-64. DOI: 10.1016/j.preghy.2017.03.005
- Анестезия, интенсивная терапия и реанимация в акушерстве и гинекологии. Клинические рекомендации. Протоколы лечения. Издание третье, дополненное и переработанное. Под ред. А.В. Куликова, Е.М. Шифмана. М.: Медицина; 2018. [Anesteziya, intensivnaya terapiya i reanimaciya v akusherstve i ginekologii. Klinicheskie rekomendacii. Protokoly lecheniya. Izdanie tret’e, dopolnennoe i pererabotannoe. Pod redakciej A.V. Kulikova, E.M. SHifmana. Moskow: Medicina, 2018. (In Russ)].
- Shifman E.M. Obesity is risk factor for developing preeclampsia in pregnant women. Proceedings of the 42nd annual meeting of the Society for Obstetric Anesthesia and Perinatology (SOAP). 2010; May 12-16, San Antonio, Texas, USA; Abstract 27.
- Маршалов Д., Шифман Е., Салов И. и др. Роль внутрибрюшной гипертензии в патогенезе акушерских и перинатальных осложнений. Врач. 2011; 2: 2-5. [Marshalov D., SHifman E., Salov I. i dr. Rol’ vnutribryushnoj gipertenzii v patogeneze akusherskih i perinatal’nyh oslozhnenij. Vrach. 2011; 2: 2-5. (In Russ)]
- Маршалов Д.В., Шифман Е.М., Салов И.А., Петренко А.П. Преэклампсия — синдром внутрибрюшной гипертензии беременных. Станет ли гипотеза теорией? Казанский мед. ж. 2016; 97(4): 638-644. DOI: 10.17750/KMJ2015-638. [Marshalov D.V., SHifman E.M., Salov I.A., Petrenko A.P. Preeklampsiya — sindrom vnutribryushnoj gipertenzii beremennyh. Stanet li gipoteza teoriej? Kazanskij med. zh. 2016; 97(4): 638-644. (In Russ)]
- Рымашевский А.Н., Туманян С.С., Франциянц Е.М., Туманян С.В. Эндокринная дисфункция у женщин с преэклампсией и алиментарным ожирением. Акушерство, гинекология и репродукция. 2017; 11(1): 14-18. DOI: 10.17749/2313-7347.2017.11.1.014-018. [Rymashevskij A.N., Tumanyan S.S., Franciyanc E.M., Tumanyan S.V. Endokrinnaya disfunkciya u zhenshchin s preeklampsiej i alimentarnym ozhireniem. Akusherstvo, ginekologiya i reprodukciya. 2017; 11(1): 14-18. (In Russ)]
- Вялкова А.А., Лебедева Е. Н., Афонина С.Н. и др. Заболевания почек и ожирение: молекулярные взаимосвязи и новые подходы к диагностике (обзор литературы). Нефрология. 2017; 21(3): 25-38.[Vyalkova A.A., Lebedeva E. N., Afonina S.N. i dr. Zabolevaniya pochek i ozhirenie: molekulyarnye vzaimosvyazi i novye podhody k diagnostike (obzor literatury). Nefrologiya. 2017; 21(3):25-38. (In Russ)]
- Marshalov D., Salov I., Petrenko A., et al. The interrelation between the renal blood flow and the severity of intra-abdominal hypertension in pregnancy. J. Perinat. Med. 2013;(41): 56. DOI: 10.1515/jpm-2013-2003.P.56
- Шифман Е.М., Тихова Г.П., Флока С.Е. Клинико-физиологические особенности развития неврологических осложнений эклампсии: систематический обзор. Акушерство и гинекология. 2010; 5: 6-15.[Shifman E.M., Tihova G.P., Floka S.E. Kliniko-fiziologicheskie osobennosti razvitiya nevrologicheskih oslozhnenij eklampsii: sistematicheskij obzor. Akusherstvo i ginekologiya. 2010; 5: 6-15. (In Russ)]
- Шифман Е.М., Тихова Г.П., Флока С.Е., Акимова Д.М. Клинико-лабораторные исследования у больных с неврологическими осложнениями эклампсии. Акушерство и гинекология. 2012; 2: 4-10.[Shifman E.M., Tihova G.P., Floka S.E., Akimova D.M. Kliniko-laboratornye issledovaniya u bol’nyh s nevrologicheskimi oslozhneniyami eklampsii. Akusherstvo i ginekologiya. 2012; 2: 4-10. (In Russ)]
Источник