Свищ пупка на мочевом пузыре
Содержание статьи
Свищ пупка у взрослых: причины, симптомы, диагностика и лечение
Пупочный свищ – это дырка в области пупка, относящаяся к хирургическим патологиям. Свищ соединяет область пупка с внутренними органами (кишечник, мочевой пузырь). Внешне он выглядит как мокнущая рана, которая не заживает в течение длительного времени и постоянно выделяет жидкость.
Причины появления свища пупка у взрослых
 Выделяют несколько форм свищей у взрослых, которые образуются по разным причинам:
Выделяют несколько форм свищей у взрослых, которые образуются по разным причинам:
- Свищ желчного протока (пупочно-кишечный). Формируется при неправильном зарастании желчного протока в результате операции. У новорожденных может быть следствием врожденной аномалии. При образовании такого свища в дырке будет видна красная слизистая оболочка. Если свищ полный, из него будут выделяться каловые массы, из неполного – только желтая жидкость. Полные свищи часто осложняются воспалением, похудением, высокой температурой и развитием непроходимости кишечника.
- Пузырно-пупочный свищ (мочевого хода). Предполагает неправильное заращивание стенки мочевого пузыря.
Врожденные свищи обычно обнаруживаются на первом году жизни, однако могут развиваться в течение некоторого времени.
В большинстве случаев поражения пупка становятся следствием операции у взрослых, когда происходит неправильный надрез в этой области. Также они развиваются по следующим причинам:
- наличие послеоперационных швов и проколов в пупочной зоне, их последующее нагноение и развитие тяжелой стадии омфалита;
- неправильная гигиена, которая привела к загноению пупка, а затем к развитию флегмоны.
Свищ пупка не лечится консервативными методами и требует хирургического вмешательства в большинстве случаев.
Клиническая картина
Распознать симптомы полного и неполного пупочного свища у взрослых можно по наличию следующих нарушений:
- кожа краснеет, пупочное кольцо раздражено и увеличено в размерах;
- повышается температура;
- возможно выделение гноя;
- при неполном свище выделяется жидкость, а при полном наружу выходит содержимое кишечника или мочевого пузыря;
- при напряжении пупок выпячивается наружу при полном свище.
Развитие патологии сопровождается формированием дыры, через которую видна слизистая оболочка, однако при неполном свище отверстие может быть закрыто соединительной тканью.
Диагностика патологии
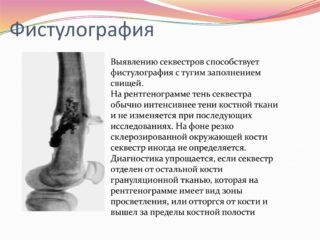 При появлении описанных симптомов человек обращается к доктору, который назначает дальнейшее обследование. Для уточнения формы патологии необходимо использовать 2 метода:
При появлении описанных симптомов человек обращается к доктору, который назначает дальнейшее обследование. Для уточнения формы патологии необходимо использовать 2 метода:
- Зондирование. В отверстие пупка вводят пуговчатый зонд, если он двигается на 1-2 и больше, то диагностируют наличие свища.
- Фистулография. Для диагностики используют рентген. В полость свища вводят 20% раствор сергозина. На снимке будет видна длина прохода и разветвление дыры, а также связь с органами.
Если глубина меньше определенных параметров, которые устанавливаются в каждом отдельном случае, фистулографию не проводят.
Методы терапии
Если поставлен диагноз неполного свища, чаще всего применяют консервативные методы лечения:
- Дезинфицирующие средства. Для ускорения заживления отверстия используют нитрат серебра 10% или йодный раствор 5%.
- Антибактериальная терапия. Показана при выявлении гнойных процессов и инфицирования раны. Антибиотики выбирают в зависимости от обнаруженного возбудителя.
- Физиотерапия. Регенерации тканей способствует УВЧ.
- Применение канюли. С помощью небольшой трубки в свищевое отверстие вводят лекарственные препараты.
- Применение жаропонижающих средств и иммуноглобулинов. Ибупрофен и парацетамол назначают при появлении соответствующих симптомов.
Консервативные методы также используются после оперативного вмешательства. Если пупочный свищ был прооперирован, обязательно используют дополнительную антибактериальную терапию. Если консервативная терапия не дает результатов, назначают операцию по иссечению неполного пупочного свища.
Хирургическое удаление назначают при полной форме образования. Процедура может привести к осложнениям, однако она не настолько опасна, как последствия невылеченного свища. Проводят операцию по следующим правилам:
- делают общий наркоз;
- полностью иссекают ткани свища;
- сформированные отверстия зашивают.
При восстановлении после операции пациент принимает медикаменты для предотвращения воспаления и болей. Можно воспользоваться некоторыми народными рецептами.
Нельзя игнорировать развитие пупочного свища во взрослом возрасте. Эта патология поддается простому хирургическому лечению и быстро проходит, если пациент соблюдает все рекомендации.
Народные средства при восстановлении после удаления свища

Польза календулы
Народные методы лечения нельзя считать единственно верными и безопасными, категорически запрещено применять их в качестве основного лечения до операции. После процедуры некоторые примочки и компрессы на основе натуральных ингредиентов способны улучшить восстановление:
- Травяной настой. Готовят из аптечной ромашки и календулы. Берут по 1 ст. л. каждого продукта и заливают 1,5 стаканами кипятка. Настаивают смесь до остывания, процеживают и промывают пупочную рану несколько раз в день.
- Травы от гноя в ранке. Смесь из 5 ст. л. эвкалипта, 1 ст. л. растительного масла и 1 измельченной луковицы способствует выведению лишнего гноя. Смесь тщательно измельчают и перемешивают, а затем дают настояться в течение суток. Накладывают кашицу на марлю и прикладывают на рану на 30 минут.
- Мазь для восстановления тканей. Готовят из 1 ч. л. меда, 1 ч. л.сливочного масла, такого же количества медицинского дегтя и сосновой живицы. Все компоненты нужно подогреть на водяной бане. Затем их накладывают на пупок на 30 минут.
- Капустный лист. Можно каждый день прикладывать слегка размятый лист капусты к пупочной ране.
Помогает от патологии мумие, разведенное небольшим количеством прохладной воды. К нему добавляют немного сока алоэ и прикладывают в виде компресса на рану.
Если игнорировать развитие пупочного образования, оно начнет гноиться. Это указывает на начало инфекции, лечение которой уже не может обойтись без антибиотиков. Осложненный омфалит переходит на глубокие ткани, достигая брюшной стенки и внутренних органов.
Может ли свищ появиться повторно
Гнойное воспаление будет появляться снова и снова, если не удалить его хирургическим путем. Даже если ранка затянется, но не будут вылечены пораженные ткани, в ямке будет скапливаться секрет. Он начнет гнить, вызывая повторное инфицирование.
Повторный свищ может возникнуть, если операция была проведена неправильно, и в пупочную зону попал инородный предмет. Также к рецидиву патологии приводит неправильный уход за раной после хирургического вмешательства. Для профилактики пациент должен каждый день обрабатывать рану антисептиками, не допускать ее длительного пребывания под одеждой, и тогда свищ исчезнет навсегда.
Источник
Киста урахуса
Киста урахуса – это порок эмбрионального развития, при котором в мочевом протоке происходит образование замкнутой полости, содержащей серозную жидкость. Маленькие кисты могут длительно не проявляться какими-либо симптомами, для новообразований значительных размеров характерны боли в животе за счет сдавления кишечника, пальпируемое выбухание брюшной стенки, расстройства мочеиспускания. Диагностика может включать УЗИ органов мочевыделения, цистоскопию, при кисте с образованием свищевого канала ‒ фистулографию. Лечение у взрослых исключительно оперативное, у детей возможна тактика активного наблюдения.
Общие сведения
Киста урахуса – урологическая патология, которую в 2 раза чаще регистрируют у новорожденных мальчиков. На долю данного эмбрионального порока приходится 42% от всех аномалий развития мочевого канала. Около трети людей при рождении имеют ту или иную патологию урахуса, что не всегда выявляется при жизни, но подтверждается результатами аутопсий. У взрослых новообразование чаще диагностируют случайно при исследованиях визуализации либо во время оперативных вмешательств. Клиника развивается при осложнениях: перфорации кисты, формировании свищевого канала, инфицировании. У женщин патология встречается редко, иногда симптомы манифестируют во время беременности по мере роста плода.
Киста урахуса
Причины
Доподлинно неизвестно, что вызывает нарушение редукции мочевого протока. Исследования показали, что у людей синдромом Дауна, Беквита-Видемана, трисомией 13 и 18 пороки эмбрионального мочевого канала встречаются чаще. Замечено, что у новорожденных с низкой массой тела может развиваться устойчивый к терапии омфалит, связанный с кистой рудиментарного протока или с врожденным полным или неполным свищем. К предрасполагающим факторам относятся:
- Генетическая патология. Иногда эмбриональные пороки — результат генетической мутации. В этом случае патология урахуса часто сочетается с другими серьезными дефектами развития, иногда несовместимыми с жизнью. Наследственное заболевание передается ребенку от отца и/или матери, но иногда мутации, приводящие к порокам развития мочеполовой системы, происходят спонтанно.
- Экзогенные воздействия. Некоторые лекарства, алкоголь, наркотики и другие факторы внешней среды оказывают тератогенное действие на плод, в результате чего закладываются различные дефекты развития урогенитального тракта. Заболевания, перенесенные матерью в критические для развития плода сроки, также рассматривают как возможную причину нарушения строения органов мочеполовой системы.
Патогенез
Роль урахуса – отведение мочи плода в околоплодные воды в процессе эмбриогенеза. Этот проток является производным стебелька аллантоиса и формируется к 2-3 месяцу беременности. Закрытие урахуса начинается с пятого месяца гестации. К моменту рождения в норме эмбриональный канал у большинства детей полностью закрывается, преобразуясь в срединную пузырно-пупочную связку.
С развитием ультразвуковой диагностики обнаружено, что небольшое отверстие в рудиментарном отростке может сохраняться у здоровых детей. Мнение практиков разделилось – это патология или вариант нормы. Киста урахуса образуется из-за необлитерации протока в срединной части и может сохраняться на протяжении всей жизни. Эпителий канала у взрослых продуцирует жидкость, которая способствует росту кисты, у детей кистозная полость может содержать еще и слизь, мекониевые массы, мочу. Есть наблюдения, когда заращение эмбрионального протока происходило самостоятельно к 1,5-летнему возрасту.
Классификация
Киста выделительного протока может иметь различные размеры, ее объем вариативен – от 5-10 мл до 100 – 150 мл. Встречаются гигантские кистозные полости, вызывающие компрессию соседних органов. Различают осложненную и неосложненную кисту урахуса. Мочевой проток условно разделяют на три части: проксимальную, срединную и дистальную. При нарушении процессов регрессии в различных участках этого эмбрионального образования возникают четыре известных порока, в т. ч. киста урахуса (некоторые авторы включают в классификацию альтернирующий синус – дефект, когда дренирование кисты попеременно осуществляется и через пупок, и в пузырь):
- Пупочный свищ (неполный). Отсутствие облитерации сохраняет сообщение с пупком (дистальное незаращение), приводит к формированию свища, или синуса (это название часто используют в англоязычной литературе). Встречается в 36,5 % случаев.
- Пузырно-пупочный свищ (полный). Моча из пузыря через пупок выходит наружу, так как эмбриональный проток полностью открыт. Диагностируют в 20% случаев от всех патологий урахуса.
- Дивертикул. К его образованию приводит незаращение протока в области верхушки мочевого пузыря (проксимальный отдел). Частота выявляемости дивертикула – 1,6%.
- Киста урахуса. Характерна изоляция кисты от пупка и мочевого пузыря, т.е., дистальный и проксимальный концы мочевого хода закрыты. Кистозные образования располагаются чаще в середине, но могут локализоваться на любом уровне урахуса. Регистрируют данную патологию наиболее часто – в 42% случаев.
Симптомы кисты урахуса
При небольших размерах образования симптомы отсутствуют в течение длительного времени; они появляются при росте кисты и вторичном присоединении инфекции. Пациент предъявляет жалобы на боли в нижних отделах живота, в области пупка, дискомфорт и частое мочеиспускание. Чувство неполного опорожнения после мочевыделения возникает из-за препятствия оттоку мочи. Если киста оказывает компрессионное воздействие на кишечник, присоединяются метеоризм, запоры, спазмы. При пальпаторном обследовании живота ниже пупка может определяться плотно-эластическое округлое образование, болезненное при нажатии. Гиперемия кожи над ним и резкая болезненность указывают на инфицирование.
При формировании свищевого хода из пупка выделяется серозная жидкость (при инфицировании – отделяемое гнойное с неприятным запахом, кровью). Избыточная мацерация приводит к развитию дерматита. Прорыв кисты вглубь мочевого пузыря проявляется клиникой острого цистита: рези при учащенном мочеиспускании, повышение температуры, изменение характера выделяемой мочи (зловонный запах, примесь крови и гноя). У взрослых киста урахуса часто диагностируется при обследовании, проводимом по поводу макрогематурии. Диспареуния (боль и неприятные ощущения во время и после сексуального контакта) регистрируется реже.
Осложнения
Эмбриональная киста урахуса осложняется инфицированием, свищеобразованием. У новорожденных риск нагноения кисты выше, так как собственная иммунная система ребенка еще несовершенна. У взрослых опасность представляет потенциальная малигнизация эмбрионального канала, в 90% развивается аденокарцинома. Доказано, что риск появления неопластического процесса увеличивается с возрастом. По анализу литературы, 10-30% случаев рака мочевого пузыря берет начало из устья мочевого протока.
Относительно редко в кисте происходит камнеообразование с персистирующим воспалением, болевым синдромом, перфорацией. Одним из грозных осложнений, угрожающих жизни, является перитонит, который развивается при разрыве инфицированного кистозного образования с излитием гнойного содержимого в брюшную полость. В литературе имеются упоминания о гнойном фасциите и сепсисе.
Диагностика
Диагноз устанавливает врач-уролог, опираясь на жалобы, данные анамнеза, физикального осмотра и результаты инструментального обследования. Осложненную кисту рудиментарного протока можно заподозрить, если есть мочевые или гнойные выделения из пупочного канала. Лабораторные анализы для данной патологии неспецифичны и могут быть полезны для оценки степени сопутствующего гнойно-воспалительного процесса. Алгоритм инструментальной диагностики:
- Ультразвуковое исследование. УЗИ мочевого пузыря и структур передней брюшной стенки – основной способ визуализации кистозного образования эмбрионального протока. Точность диагностики близка к 100%. Киста урахуса на сонограммах лоцируется как округлая отграниченная полость с ровными краями. Размеры ее вариативны. При воспалении содержимое негомогенное, присутствует отек окружающих тканей, при надавливании датчиком типично усиление боли.
- Дополнительные способы диагностики. При осложненной кисте выполняют фистулографию, которая может показать свищевой ход в стенке мочевого пузыря или внутри пупка. Сообщение кисты с пузырем видно при цистоскопии, особенности свищевого канала показывает цистография. МРТ применяют чаще у взрослых при подозрении на неопластическую трансформацию рудимента, а КТ мочевыделительной системы – при камнеобразовании. При симптомах перитонита выполняют лапароскопию.
Киста рудиментарного канала подразумевает дифдиагностику с острым омфалитом (воспалением пупка), пупочной грыжей, грыжей белой линии живота. Пороки мочевого протока дифференцируют между собой. Схожие с вскрывшейся кистой проявления могут быть у пузырно-пупочного и пупочного свища, дивертикула.
Лечение кисты урахуса
В детском возрасте, даже если рудиментарная киста осложнилась свищеобразованием, возможно динамическое наблюдение. В результате постнатальной эволюции мочевого хода может произойти полная облитерация урахуса даже при сопутствующем воспалительном процессе. Для его купирования проводят антибактериальную терапию с учетом чувствительности и оценивают динамику от лечения. Учитывая потенциальные осложнения с высоким риском летальности, хирургическая тактика в практической урологии остается приоритетной:
- Чрескожная пункция. Аспирация содержимого с последующим склерозированием стенок может быть выполнена при асептической неосложненной кисте мочевого хода. Чрескожное пункционное дренирование – малоинвазивное вмешательство, но вероятность рецидивов не позволяет рассматривать его в качестве основного лечения.
- Одномоментная операция. К вмешательству прибегают при рецидивирующем омфалите или повторном образовании кисты спустя полгода после ее чрескожной пункции. Лечение может выполняться открытым и лапароскопическим способом. Объем операции подразумевает дренирование и иссечение кисты за один раз. Тактика применима при отсутствии выраженного воспаления.
- Двухэтапная операция. Данный вид хирургии предпочтителен при осложненных формах. Изначально киста дренируется с последующим назначением антибактериальной терапии. На втором этапе иссекают урахус совместно со срединной складкой брюшины от пупка до мочевого пузыря, в большинстве случаев выполняют парциальную цистэктомию.
Прогноз и профилактика
Прогноз при своевременно выполненном оперативном лечении благоприятный, т. к. позволяет избежать осложнений. Профилактических мер с подтвержденной эффективностью не разработано. Учитывая потенциальное тератогенное воздействие алкоголя, никотина и наркотических препаратов на организм женщины и плод, следует придерживаться здорового образа жизни не только в период беременности, но и на протяжении жизни. В период гестации недопустим контакт с ядами, химикатами, ионизирующим излучением. Профилактический прием поливитаминных комплексов, прегравидарная подготовка, раннее обследование пары помогает уменьшить вероятность появления ребенка с пороками развития, в том числе – урогенитального тракта.
Источник
Свищ пупка у новорожденных: как выглядит, симптомы и лечение
01 февраля 2019
Аверьянова Света

Если у младенца долго не заживает пупочная ранка и из нее постоянно вытекает жидкость, мамам стоит забеспокоиться. Возможно, у ребенка свищ. Что это, как выглядит и как лечить пупочный свищ у новорожденного, расскажем подробнее.
Что это такое
Патологии пупочного кольца у грудничков занимают первое место среди хирургических заболеваний. Свищ пупка у новорожденных – довольно частая аномалия внутриутробного развития. Выглядит как небольшое отверстие, уходящее к внутренним органам.

У здоровых детей на месте пуповины через неделю после рождения образуется корочка, она отпадает, появляется аккуратный пупок. У малышей с аномалией развития на месте пупочного канатика остается мокнущая рана, может выделяться кровь, кал и моча. Ранка напрямую соединяется с кишечником или мочевым протоком. Дефект может быть внешним и внутренним.
Последствия незаращения пупка проявляются сразу. Кожа раздражается из-за выделения продуктов жизнедеятельности неестественным путем, возникают воспалительные процессы, отеки, отслаивается верхний слой дермы.
Различают несколько форм аномального развития тканей. Это:
- Полный свищ. Желточный или мочевой проток открыты полностью. Через дырочку могут выходить кал, моча. Этот вид патологии самый тяжелый.
- Неполный свищ. Проток приоткрыт частично. Пупочек мокнет, может загноиться при некачественном уходе, но моча и кал через отверстие не выходят.
По органу, с которым свищ соединен, различают:
- Пузырно-пупочный, или урахус. Отсутствует перегородка с мочевым пузырем.
Если нарушение полного типа, в отверстие выходит наружу моча, объем выделяемой жидкости зависит от размера дырочки в пупке.
- Пупочно-кишечный свищ. Это аномалия развития кишечного протока. Через отверстие выходит кал, при неполной форме – желтоватая жидкость.
Важно! Определять форму заболевания по тому, сколько вышло секрета из пупка, нельзя. В расслабленном состоянии моча и кал выделяется через отверстие в небольших количествах, при плаче или напряжении брюшной полости их объем может увеличиться в несколько раз. Для точной диагностики типа и формы патологии обязательно проходите аппаратное обследование.
Симптомы
Симптоматика врожденной патологии зависит от вида свища. Общими для всех типов данного заболевания являются следующие признаки:
- У ребенка повышается температура.
- Пупочное кольцо вокруг и внутри воспаляется, отекает.
- Не закрытая кожей ранка уходит вглубь живота.
- Из пупка выделяются продукты жизнедеятельности организма.
- Ранка не заживает через 3–4 недели после рождения ребенка, постоянно мокнет.
- От животика малыша исходит гнилостный запах.
- Могут быть гнойные и кровянистые выделения.
- При беспокойствах, истериках и плаче пупок сильно выпирает наружу.
При полном свище пупочно-кишечного типа из отверстия может выйти часть тонкой кишки, при урахусе – прощупывается опухоль в области передней брюшной стенки.
Если затянуть с лечением или диагностикой заболевания при незаращении кишечного протока, у ребенка наблюдаются следующие симптомы:
- дивертикулы;
- кишечная непроходимость;
- интоксикация;
- тошнота;
- боли в животе;
- перитонит;
- лейкоцитоз.
Последствия отказа от госпитализации или несоблюдение рекомендаций врача по лечению свища могут быть страшными и опасными для грудничка. Это заражение крови, инвалидность, смерть. Реагируйте на странные симптомы и признаки воспаления в пупке быстро, чтобы избежать осложнений.
Причины
Определить точную причину анатомической патологии современная медицина не может. Но абсолютно понятна схема развития дефекта внутри утробы:
- На 4–5-м месяце развития эмбриона мочевой и желточный проток, необходимые для питания и выделения мочи, начинают процесс обратного развития.
- После рождения и перерезания пуповины у здоровых детей протоки полностью облитерируются (зарастают), превращаются в срединную связку пупка.
- Пупочная ранка у младенца заживает через несколько недель после родов, органы функционируют отдельно друг от друга, не сообщаясь секретами и продуктами жизнедеятельности.
- У некоторого числа доношенных малышей и чаще у недоношенных процесс заращения протоков внутри утробы затормаживается. Тогда образуется неполный свищ. Или не начинается вовсе, тогда проток остается открытым полностью.
Выделяются несколько возможных причин развития врожденной патологии:
- несформированность ткани для закрытия протоков на 4–5-м месяце развития эмбриона;
- слабые мышцы брюшной полости.
Если свищ имеет приобретенную природу, то причины дефекта будут следующие:
- Акушер неправильно наложил нить на пуповину при ее перерезании.
- Произошло ранение кишечника.
- Пупочек защемлен грыжей.
Вне зависимости от причин появления недуга лечение патологии проводится по одной схеме, но обязательно назначается курс терапии для сопутствующих заболеваний. Например, пупочной грыжи или кисты мочевого пузыря.
Диагностика

Для определения свища у новорожденного и уточнения вида патологии осмотра, пальпации недостаточно. Обязательно используются аппаратные исследования:
- УЗИ брюшной полости.
- Ультрасонография передней стенки брюшины для исследования пупочного канатика.
- Зондирование канала. Если стержень опускается глубже 2 см, диагноз подтверждается однозначно.
- Рентген с использованием контрастного вещества, или фистулография. Снимок помогает уточнить тип свища (полный, неполный).
- Введение в пупочную дырочку контрастного вещества – раствора индигокармина. Если препарат обнаруживается в моче и мочевом пузыре, ставится диагноз пузырно-пупочный свищ.
Современные методы исследования аномалии развития у новорожденных позволяют получить результат за несколько часов.
Методы лечения
Терапия свища назначается после постановки диагноза. Полную форму лечить антибиотиками, мазями неэффективно, поэтому доктор направит малыша в стационар на операцию. Неполный свищ лечится в домашних условиях, если нет осложнений, нагноений, и в больнице – при наличии воспалительных процессов в пупке.
Если показаний для госпитализации нет, родителям нужно совершать следующие манипуляции дома:
- Купать ребенка в теплой воде со слабым раствором марганцовки ежедневно.
- Обрабатывать пупок перекисью водорода.
- Подсушивать края пупочка зеленкой, йодом.
- Накладывать повязки с «Хлорофиллиптом» или «Банеоцином».
В стационаре младенец проходит противомикробную терапию антибиотиками, если есть признаки воспалений и нагноений. Патологические микробы изгоняются с помощью УВЧ. Если лояльное лечение не дает результата к полугодовалому возрасту, свищ ушивается хирургическим путем.
Оперативное вмешательство
Без операции нельзя обойтись, если свищ полного типа или неполная форма не зарастают у новорожденного к 6-месячному возрасту. Если пупок гноится, развился омфалит, перитонит, то хирург обязательно предложит оперативное вмешательство и запретит родителям выжидать чудесного исцеления от ванночек и примочек.

Операция проводится под общим наркозом. Пупок надрезается до лобка, внутренние ткани с дефектами зашиваются, удаляются остатки эмбрионального желточного протока. При урахусе (пузырно-пупочном свище) восстанавливается сообщение в мочевом протоке. Свищ удаляется полностью. Повторная операция требуется крайне редко, если возникли нагноения или рецидив из-за нарушений требований к реабилитации после процедуры.
На заметку! Детям операцию по удалению свища проводят после полугода. До этого возраста назначается медикаментозная терапия.
Профилактика и уход
После операции или излечения неполного свища медикаментозно ребенку требуется специальный уход. В большинстве случаев младенцам ставят угрозу пупочной грыжи, потому важно соблюдать рекомендации доктора по профилактике осложнений и рецидивов.
Советы педиатров очень простые:
- Соблюдайте элементарные правила гигиены. Пупок должен быть чистым. Избегайте попадания грязи, инфекции в ранку. Перед тем как взять малыша на руки, запеленать или покормить, мойте руки.
- Купайте ребеночка в кипяченой воде не меньше месяца после хирургической помощи или самостоятельного заращения свища.
- Добавляйте в ванночку для мытья марганцовку. Раствор подсушит ранку и продезинфицирует.
- Обрабатывайте пупок перекисью водорода, затем зеленкой.
- Не разрешайте ребенку подолгу лежать на животике, швы после операции должны полностью зажить, ткани восстановиться.
- После полного заживления пупка получите у хирурга разрешение заниматься гимнастикой для укрепления мышц брюшной полости. Ежедневная нехитрая зарядка поможет избежать рецидива, снизить риск пупочной грыжи в будущем.
- Контролируйте стул младенца. Ему нельзя напрягать мышцы живота не меньше месяца после оперативного вмешательства. Проводите профилактику запоров.
- При малейших подозрениях на осложнения после операции, если увидели покраснения или гной в области пупка, обращайтесь к врачу.
Высокая эффективность медикаментозного лечения и оперативного вмешательства при свищах у новорожденных еще раз доказывает тот факт, что впадать в панику при диагностировании такой патологии у младенца не нужно. Вовремя обращайтесь к доктору, следуйте его советам, и ваш малыш вскоре будет полностью здоров.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/svish_pupka_u_novorozhdennih.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Понравился наш контент? Подпишитесь на канал в Яндекс Дзене.
Источник