Сужение мочеточника в мочевом пузыре
Содержание статьи
Стриктура мочеточника
Стриктура мочеточника — это аномальное сужение канала мочеточника, полностью или частично нарушающее его проходимость. В результате нарушения оттока мочи из почки патология становится причиной развития различных заболеваний: пиелонефрита, камнеобразования, гидронефроза, хронической почечной недостаточности, сопровождающихся характерной симптоматикой. Диагностируют стриктуру мочеточника по результатам урографии, УЗИ, МРТ и КТ почек. Лечение оперативное, состоит в иссечении и пластике патологического участка, установке стента.
Общие сведения
Стриктуры мочеточника могут возникать в разных отделах органа и иметь различную длину. Наиболее часто стриктуры наблюдаются на юкставезикальном (переход мочеточника в мочевой пузырь) и пиелоуретеральном (переход лоханки в мочеточник) участках. Патология может быть врожденной и приобретенной. Врожденные сужения выявляются у 0,6% детей, обычно носят односторонний характер. Самой распространенной специфической причиной приобретенных структур является туберкулез. Диагностику и лечение заболевания осуществляют специалисты в сфере практической урологии.
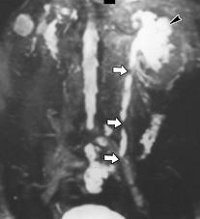
Стриктура мочеточника
Причины
К врожденным стриктурам мочеточника относятся рубцовые изменения стенки протока из-за имеющихся наследственных аномалий, а также его сдавления при пересечении с кровеносными сосудами (например, добавочным почечным сосудом). Причинами приобретенной стриктуры являются:
- повреждения мочеточника в результате операций и различных инструментальных процедур (стентирования мочеточника, уретероскопии и др.), травм, пролежней от камней
- мочевые инфекции (туберкулез, гонорея) и воспаление окружающих тканей (периуретерит)
- радиационное поражение.
При туберкулезе множественные рубцовые сужения формируются на участках подвергшихся инфильтрации и изъязвлениям. Пострадиационные стриктуры наблюдаются, как правило, в его тазовом отделе и могут быть связаны с проведением лучевой терапии при раке простаты, прямой кишки и женских половых органов. Сужения мочеточника после урологических оперативных вмешательств (уретеролитотомии, реконструкции лоханочно-мочеточникового сегмента) могут наблюдаться в любом отделе органа.
Патогенез
Имеющиеся в норме анатомические и физиологические сужения мочеточника при необходимости способны значительно расширяться благодаря его эластичной стенке. В отличие от них при стриктуре мочеточника происходят фиброзно-склеротические изменения, затрагивающие подслизистый, мышечный и наружный слои стенки мочеточника. В свою очередь это приводит к атрофии части мышечных элементов и их замещению на рубцовую ткань, гипертрофии поперечных мышечных волокон, а также к изменениям иннервации стенки.
Вследствие этого в области стриктуры отмечается стойкое уменьшение диаметра выводного протока, приводящее к нарушению нормальной функции мочеточника. На участках выше стриктуры из-за застоя мочи усиливается давление на мочеточник, наблюдается его растяжение, удлинение и извитость, возможно расширение лоханки и развитие гидронефроза (уретерогидронефроза).
Классификация
Истинная стриктура мочеточника по происхождению бывает врожденной и приобретенной. Сужения мочеточника могут быть односторонними и двухсторонними, одиночными и множественными, истинными (вследствие изменений, затрагивающих стенку) и ложными (по причине его компрессии извне).
Симптомы стриктуры мочеточника
Клиническая картина обусловлена нарушением свободного оттока мочи из почки и развитием на этом фоне различных патологических процессов: гидронефроза, пиелонефрита, мочекаменной болезни; при двухстороннем поражении — хронической почечной недостаточности. Пациенты предъявляют жалобы, свойственные данным заболеваниям: на тупые или острые боли в области поясницы, выделение мутной мочи, повышение температуры тела, уменьшение количества мочи, общую интоксикацию, артериальную гипертензию, тошноту, рвоту, мышечные судороги и др.
Диагностика
Диагноз стриктуры мочеточника устанавливает врач-уролог по результатам УЗИ почек, УЗДГ сосудов, рентгеноконтрастного обследования, КТ почек и МРТ. Проведение трехмерной УЗ-ангиографии с диуретической нагрузкой позволяет одновременно увидеть расширенный отдел мочеточника выше стриктуры и оценить сосуды почек.
Рентгенконтрастная урография (экскреторная, инфузионная, ретроградная) дает возможность визуализировать ткани почек и мочевыводящие пути, определить сужение мочеточников, протяженность стриктур, оценить снижение выделительной способности почек. В сложных случаях применяют КТ или МРТ, дополнительно выявляющие заболевания смежных органов и тканей, оказывающих влияние на почки и мочеточники.

КТ-урография. Резкое расширение чашечек и лоханки левой почки (красная стрелка), отсутствие контрастирования суженного левого мочеточника (синяя стрелка).
Лечение стриктуры мочеточника
Патология является абсолютным показанием для оперативного лечения, выбор которого определяется структурно-функциональным состоянием мочеточников и почек, протяженностью и уровнем стеноза. При минимальном поражении почечной ткани выполняют различные реконструктивные операции соответствующего отдела мочеточника, цель которых — ликвидировать сужение протока, восстановить свободный отток мочи из чашечно-лоханочного аппарата почек.
При серьезных поражениях верхних мочевых путей и развитии почечной недостаточности первым этапом оперативного лечения является открытая или пункционная нефростомия. Иногда производится эндоуретеральное рассечение спаек с установкой стента, бужирование и баллонная дилатация суженного отдела мочеточника, но они не дают стойкого эффекта и могут привести к еще большим осложнениям. Основные операции:
- Уретеролизис. Предполагает хирургическое удаление фиброзной ткани, сдавливающей и деформирующей мочеточники извне, для большей эффективности сочетают с резекцией суженного участка и другими реконструктивными операциями.
- Уретероуретероанастамоз. Проводят косую резекцию стриктуры мочеточника и сшивание его концов на специально введенном внутрь катетере; при пиелоуретероанастомозе — после продольного рассечения канала мочеточника (включая его здоровые ткани, стриктуру и часть лоханки) стенки сшивают в поперечном направлении (бок в бок).
- Прямой уретероцистооанастамоз. Выполняют при наличии одиночной стриктуры в юкставезикальном устье, после отсечения которой, неповрежденный конец мочеточника вшивают в стенку мочевого пузыря.
- Непрямой уретероцистоанастамоз. Модифицированная операция Боари применяется при стриктурах мочеточника большой протяженности, позволяет сформировать удаленную часть мочеточника из лоскута мочевого пузыря. При стриктуре в лоханочно-мочеточниковом сегменте для замещения части мочеточника на месте сужения создают лоскут из боковой стенки почечной лоханки (операция Фолея).
- Кишечная пластика мочеточника. При обширных стриктурах выполняют частичную или полную кишечную пластику мочеточника, при которой его суженную часть замещают аутотрансплантатом, сформированным из ткани кишечной стенки. Кишечная пластика — довольно большая по объему и длительности операция, которая противопоказана тяжелобольным и ослабленным пациентам, в остром посттравматическом периоде.
При стриктурах мочеточника, осложненных тяжелыми поражениями почечной ткани (поликавернозным туберкулезом, гидронефрозом, пионефрозом, сморщиванием почки) проводят нефроуретерэктомию (удаление почки и мочеточника).
Прогноз и профилактика
Для достижения благоприятного результата реконструктивно-пластические операции необходимо проводить на ранних стадиях до развития хронической почечной недостаточности. После реконструктивной пластики важную роль играет постоперационная реабилитация. Возможными осложнениями операций по поводу стриктур мочеточника является несостоятельность анастомозов, приводящая к забрюшинным мочевым затекам, развитию мочевой флегмоны, перитонита. Профилактика заключается в предупреждении и своевременном лечении заболеваний, способных стать причиной данной патологии.
Источник
Стриктура мочеточника — симптомы и лечение
Стриктура (стеноз) мочеточника — это сужение его просвета, нарушающее нормальный отток мочи. Стриктуры могут возникать в любом участке мочеточника и в различной степени влиять на работу почки.
Мочеточник — это мышечная трубка, по которой моча из почки попадает в мочевой пузырь. Его длина около 25 см, верхняя половина находится в области живота, а нижняя — в области таза.
Причины стриктуры мочеточника
К основным причинам образования стриктуры мочеточника относятся:
- снижение кровотока в стенке мочеточника (ишемия);
- хирургические и нехирургические травмы;
- забрюшинный фиброз — образование плотной рубцовой ткани в забрюшинной клетчатке;
- злокачественные новообразования;
- лучевая терапия;
- воспалительные заболевания, например туберкулёз;
- врождённые аномалии.
Своевременная диагностика и лечение стриктуры мочеточника позволяют сохранить функцию почек и исключить злокачественные новообразования. Например, за доброкачественную стриктуру мочеточника может быть принята переходно-клеточная карцинома.
Кроме того, опухоли, такие как рак шейки матки, предстательной железы, яичников, груди и толстой кишки, могут проявляться как стриктура мочеточника.
Любое инструментальное воздействие на мочеточник в перспективе может привести к развитию его стриктуры. Повреждения мочеточника при операциях на органах брюшной полости и малого таза встречаются с частотой 0,1-0,2 %. Из всех интраоперационных повреждений мочеточника:
- 73 % возникают после гинекологических операций;
- 14 % — после общехирургических операций;
- 13 % — после урологических операций.
Наиболее часто травмы мочеточника происходят при ампутации матки — в 54 % случаев [15].
Мочеточники нередко повреждаются и при кесаревом сечении, как правило, при извлечении плода.
Хирургическая травма после удаления камней из мочеточника путём их дробления традиционно была наиболее распространённой причиной патологии, но с улучшением и миниатюризацией эндоскопических инструментов она стала встречаться реже [13]. Частота развития стриктуры после уретероскопии на данный момент составляет 0,5 %, однако её точная распространённость неизвестна [1].
Факторы риска для данного заболевания — наличие камней в мочеточнике и лечение этого состояния. Согласно исследованиям, нахождение камня в мочеточнике продолжительностью более двух месяцев в 24 % приводило к образованию стриктур после уретероскопического лечения [2].
Стриктуры мочеточника часто возникают после проведения лучевой терапии по поводу рака шейки матки, рака тела матки, рака мочевого пузыря. Поражение мочеточников может возникнуть в период от 6 мес. до 20 лет после проведения лучевой терапии на область малого таза, причём с каждым годом риск повышается на 0,15 % [16].
Другая причина образования стриктуры мочеточника — его непреднамеренное повреждение при операциях на других органах. Чаще это операции выполняются по поводу опухолей яичников, матки и толстой кишки.
Прочие причины доброкачественных стриктур мочеточника:
- аневризмы брюшной аорты;
- специфические инфекции, такие как туберкулёз, а также паразитарные заболевания, например шистосомоз;
- эндометриоз;
- травмы в результате предыдущей операции на органах брюшной полости или таза, повреждение после абляционного лечения опухолей почки;
- воспаление и ишемия мочеточника после трансплантации почки.
Причины возникновения стриктуры мочеточника влияют на успех послеоперационного лечения [12].
Пациентов со стриктурами мочеточника неизвестного происхождения следует обследовать с помощью компьютерной томографии. Это поможет исключить внутреннее злокачественное новообразование мочеточника или поражение, вызывающее внешнюю компрессию.
Большинство пациентов испытывают постоянную тупую боль в поясничной области, у других выявляется кровь в моче (гематурия) и признаки инфекции мочевыводящих путей. Также возможна комбинация этих симптомов.
Симптомы инфекции верхних мочевых путей:
- интенсивная боль в боку на стороне поражённой почки;
- повышенная температура тела;
- озноб в сочетании с тошнотой и рвотой.
У пациентов с единственной почкой, сопутствующей хронической болезнью почек или двусторонним поражением могут возникать симптомы почечной недостаточности.
Почечную недостаточность можно заподозрить при сочетании следующих симптомов:
- одышка;
- замедление сердечного ритма;
- слабость и жажда;
- неприятный запах аммиака изо рта;
- периферические отёки в области нижних конечностей, шеи, лица;
- иногда нарушения сознания [13].
У 25 % пациентов, несмотря на выраженное сужение просвета мочеточника, заболевание протекает бессимптомно [8].
Просвет мочеточника может сужаться при его случайной перевязке, развитии рубцовой ткани в стенке или при сдавлении извне, например крупной опухолью или рубцовым процессом в забрюшинном пространстве.
При стриктуре мочеточника нарушается пассаж мочи по верхним мочевым путям. На фоне обструкции внутрипочечное давление повышается, что приводит к уменьшению кровотока в ткани почки и снижению клубочковой фильтрации. При этом расширяется чашечно-лоханочный комплекс, компенсаторно увеличиваются гладкомышечные структуры лоханки [13].
Кроме того, повышенное давление в чашечно-лоханочной системе почки сопровождается рефлюксами — обратным движением мочи из мочеточника в почки. В дальнейшем может развиться склероз ткани почки — её замена плотной соединительной тканью. Присоединение инфекции мочевых путей ускоряет и усугубляет течение болезни [12]. Независимо от характера сужения просвета мочеточника, функции ткани почки без лечения нарушаются, что приводит к гибели органа.
Стриктуры мочеточника классифицируют по протяжённости, локализации и причине возникновения.
Классификация стриктур мочеточника
| Признак | Виды стриктур |
|---|---|
| Протяжённость | • верхней трети; • нижней трети |
| Локализация | • короткие (˂ 20 мм); • протяжённые (≥ 20 мм) |
| Причина возникновения | • доброкачественные; • злокачественные |
Злокачественные стриктуры:
- уротелиальный рак мочеточника;
- опухоли малого таза (рак простаты, мочевого пузыря, гинекологические злокачественные опухоли);
- колоректальный рак;
- злокачественные опухоли забрюшинного пространства, не связанные с каким-либо органом.
Доброкачественные стриктуры:
- травма мочеточника;
- повреждение мочеточника во время операции;
- инфекции;
- последствия лучевой терапии органов малого таза;
- камни в мочеточнике;
- болезнь Ормонда — воспалительный процесс в забрюшинной клетчатке с образованием фиброзной ткани;
- эндометриоз;
- тубоовариальные абсцессы — полости, заполненные гноем, которые образовались при инфекционно-воспалительных заболеваниях маточной трубы и яичника;
- стриктуры после хирургического соединения верхних мочевых путей (создания анастомозов).
Сужение просвета мочеточника блокирует верхние мочевые пути с поражённой стороны и нарушает отток мочи. Затруднение пассажа мочи ведёт к прогрессивному ухудшению функции почки, вплоть до полной её потери.
Присоединение инфекции верхних мочевых путей значительно ухудшает состояние пациентов. У больных с единственной почкой, двусторонним поражением мочеточников или исходной сниженной почечной функцией может развиться почечная недостаточность [8].
Методы визуализации мочевыводящих путей:
- УЗИ брюшной полости — основной метод при подозрении на стриктуру мочеточника;
- внутривенная урография, ретроградная пиелография или диагностическая уретероскопия — эти методы позволяют определить местоположение и длину стриктуры мочеточника;
- КТ (компьютерная томография) — используется для выявления стриктуры мочеточника, а с помощью КТ-урографии определяются её анатомические особенности;
- уретероскопия с биопсией — проводятся при стриктурах неустановленного происхождения;
- ренография с диуретиком позволяет оценить функции почек и блокирование тока мочи.
Перед началом лечения крайне важно оценить функцию почек на стороне поражённого мочеточника — эндоурологические методы терапии проводятся при её сохранности на 25 %. В зависимости от этой характеристики принимается решение о том, сохранять почку или нет [8].
В сложных случаях может потребоваться тест Уитакера для исследования давления-потока и постановки окончательного диагноза.
Тест Уитакера — это рентгенологическое исследование, при котором определяется гидростатическое давление в почке или мочеточнике, а также их способность к нормальному пассажу мочи по верхним мочевым путям. Перед обследованием в лоханку почки устанавливают нефростому (трубочку-дренаж), через которую с определённой скоростью вводится контрастный материал. Для оценки обструкции мочеточника измеряется давление [12].
В настоящее время наиболее информативным диагностическим неинвазивным методом является мультиспиральная компьютерная томография с контрастированием (МСКТ).
Метод позволяет оценить:
- уровень и протяжённость повреждения мочеточника;
- состояние сопредельных органов и тканей — лимфоузлов, забрюшинной клетчатки и др.;
- выделительную функцию почки.
Завершающим диагностическим, а в большинстве случаев и успешным лечебным шагом, является рентгенэндроурологическое вмешательство. При невозможности отведения мочи из почек без создания наружных свищей показана реконструктивная операция.
Показаниями к вмешательству являются:
- необходимость исключить злокачественные новообразования;
- нарушение функции почек;
- рецидивирующий пиелонефрит и боль, связанная с блокированием верхних мочевых путей и нарушенным оттоком мочи.
Лечение стриктуры мочеточника бывает двух видов: эндоскопические вмешательства и реконструктивные хирургические операции. Благодаря улучшению методов уретероскопии и конструкции уретероскопов, эндоскопическое лечение стриктур мочеточника стало разумной альтернативой открытой хирургии [3].
Эндоскопическое лечение
К эндоскопическим вмешательствам относятся:
- установка мочеточниковых стент-катетеров;
- антеградная и ретроградная баллонная дилатация мочеточника;
- эндоуретеротомия.
Установка мочеточникового стента эффективна при лечении большинства стриктур мочеточника, в частности их внутренних разновидностей. При плохом прогнозе пациенту предлагается установить хронический стент с периодической его заменой. Хронический стент следует применять с осторожностью, особенно при лечении обструкции мочеточника при внешнем сдавлении, — в подобных случаях дренаж часто недолговечен.
Антеградная и ретроградная баллонная дилатация мочеточника. Вмешательство показано при функционально значимой обструкции. К противопоказаниям относятся инфекция в стадии обострения или стриктура длиной более 2 см — в таких ситуациях процедура редко бывает успешной. Более того, при стриктурах, превышающих 2 см, любая эндоскопическая техника может потерпеть неудачу.
Операция заключается во введении в мочеточник специального баллона под контролем эндоскопа и рентген-аппарата. Баллонный катетер размещается поперёк области стриктуры. Правильно расположить его помогают рентгенконтрастные маркеры на концах балона.
Затем баллон надувается. Через 10 минут тампонады его сдувают и извлекают. После процедуры устанавливают внутренний стент-катетер, который оставляют на 2-4 недели. Контрольные исследования обычно проводятся через один месяц после извлечения стента, а затем с интервалами от 6 до 12 месяцев.
Эндоуретеротомия. Внутрипросветный разрез мочеточника — продолжение баллонной дилатации для малоинвазивного лечения стриктур. Процедура проводится с использованием уретероскопического или рентгеноскопического контроля. Сам разрез выполняют с помощью холодного ножа, режущего электрода или гольмиевого лазера.
Развитие уретероскопии в сочетании с относительной доступностью гольмиевого лазера делают ретроградную лазерную эндоуретеротомию привлекательной для лечения коротких стриктур мочеточника [10]. Отдалённые результаты уретероскопической эндоуретеротомии показали, что операция успешна в 62-80 % случаях [5][6][7]. Как правило, для выявления поздних рецидивов рекомендуется рентгенографическое наблюдение в течение трёх лет.
Перед хирургическим вмешательством тщательно оценивают характер, местоположение и длину стриктуры мочеточника. Предоперационная оценка обычно включает внутривенную урографию (или антеградную пиелографию) и ретроградную пиелографию при наличии показаний. Пиелография — это прямое введение контрастного вещества в просвет верхних мочевых путей. Препарат можно ввести ретроградно, то есть через катетер, установленный в мочеточник, или антеградно — через иглу или нефростомическую трубку.
Другие исследования, такие как γ-сцинтаграфия для оценки функции почек и уретероскопия для исключения карциномы, назначаются строго индивидуальны.
Основные преимущества эндоуретеротомии:
- меньшая инвазивность;
- ниже летальность и длительность госпитализации;
- быстрее восстановление, чем при открытой или малоинвазивной пластике мочеточника.
Эффективность эндоуретеротомии и баллонной дилатации мочеточников в лечении постлучевых стриктур мочеточника, к сожалению, крайне мала. Это обусловлено нарушением регенерации облученной ткани мочеточника. Одна из основных трудностей в лечении пациентов с постлучевыми поражениями мочеточников — это риск рецидивирования болезни, обусловленный долго незаживающими поражениями тканей.
Уретероуретеростомия
При коротком дефекте, затрагивающем верхний или средний отдел мочеточника, либо после недавней травмы рекомендована уретероуретеростомия — операция по искусственному соединению мочеточников.
Стриктура нижней части мочеточника обычно лучше всего лечится с помощью обычной уретеронеоцистостомии или в сочетании с Psoas hitch пластикой и операцией Боари. С помощью сквозной уретероуретеростомии эффективно устраняются только короткие дефекты. Определить, возможно ли достигнуть достаточную подвижность мочеточника для выполнения уретероуретеростомии обычно удаётся только в момент операции [8].
Прямая уретеронеоцистостомия. Уретеронеоцистостомия без применения методов Psoas hitch или лоскута Боари проводится у взрослых при травме или обструкции, затрагивающей дистальные 3-4 см мочеточника.
После хирургического разреза мочеточник рассекается на уровне обструкции. Прямая уретеронеоцистостомия выполняется только в том случае, если возможно соединить участки мочеточника без натяжения (наложить анастомоз).
Затем создаётся подслизистый туннель для антирефлюксного анастомоза, используется двойной J-стент и хирургический дренаж [8].
При лечении дистальной стриктуры мочеточника уретеронеоцистостомия обычно выполняется через брюшную полость. В послеоперационном периоде, как и при открытой хирургии, применяется стентирование мочеточника.
Клинические исходы лапароскопического лечения дистальных стриктур мочеточника благоприятны и сопоставимы с результатами при открытых хирургических операциях. Лапароскопия проводится через проколы на поверхности тела. Лапароскоп передаёт изображение внутренних органов на монитор, где хирург с увеличением видит всё необходимое для операции.
Psoas hitch
Psoas hitch — эффективный метод устранения дефекта нижней трети мочеточника при стриктуре его дистального отдела, травме и неудачной уретеронеоцистостомии [8]. Для получения доступа к дистальному отделу мочеточника обычно используется разрез по нижней средней линии. Мочевой пузырь подтягивается наверх, его купол крепится к сухожилию малой или большой поясничной мышцы с помощью нескольких рассасывающихся швов.
Мочеточник выводится в просвет мочевого пузыря, после чего проводится анастомоз без натяжения с подслизистым туннелем или без него. Для дренирования обычно используется двойной J-стент.
Осложнения возникают редко, но возможно формирование мочевого свища, непроходимости мочеточника, уросепсиса, повреждения кишечника и подвздошной вены. Результаты применения лапароскопического доступа на сегодняшний день удоволетворительны и эквивалентны открытой хирургии.
Лоскут Боари
Лоскут Боари — метод, применяемый в тех случаях, когда поражённый сегмент мочеточника слишком длинный или подвижность мочеточника ограничена. Лоскут Боари может быть сформирован для замещения дефекта мочеточника от 10 до 15 см. Как и в случае с методом Psoas hitch, перед операцией оценивают функциональное состояние мочевого пузыря — противопоказанием к операции является его малая ёмкость [8].
Метод состоит в выкраивании из стенки мочевого пузыря П-образного лоскута, которым замещают часть мочеточника с нарушенной проходимостью.
Замещение мочеточника отключённым сегментом подвздошной кишки
Хирургическое лечение дефекта мочеточника большой протяжённости, особенно проксимального отдела, является сложной задачей. Наиболее предпочтительна реконструкция мочеточника тканью, выстланной уротелием (например, тканями мочевого пузыря), поскольку уротелий устойчив к воспалительному и потенциально канцерогенному действию мочи. Если дефект не может быть перекрыт другими методами или мочевой пузырь не подходит для реконструкции, то мочеточник замещают подвздошной кишкой [8].
Метод противопоказан при исходной почечной недостаточности с уровнем креатинина сыворотки более 2 мг/дл, дисфункции мочевого пузыря, обструкции выходного отверстия, воспалительном заболевании кишечника и лучевом цистите.
Аутотрансплантация
Аутотрансплантация мочеточника рассматривается в тех случаях, когда противоположная почка отсутствует или плохо функционирует, либо при невозможности применить другие методы лечения [8].
Раннее выявление болезни, своевременно начатое лечение, правильно подобранная и выполненная операция зачастую позволяют сохранить функциональное состояние почки с поражённой стороны [13]. Стриктуры доброкачественного характера имеют лучшие прогнозы для жизни [11].
Злокачественные стриктуры — осложнение распространённого опухолевого процесса, поэтому прогноз напрямую зависит от течения основного заболевания.
Специфической профилактики данного заболевания не существует. Усовершенствование инструментария для операций на мочеточниках уменьшает риск развития стриктур мочеточника [1][2][3][8].
Несмотря на внедрение малоинвазивных технологий в различных хирургических специальностях, проблема травмы мочеточников до сих пор остаётся актуальной, особенно после акушерско-гинекологических операций. Это объясняется близостью внутренних половых органов и мочевых путей и их обильным кровоснабжением.
Источник