Симптом пастернацкого при разрыве мочевого пузыря
Содержание статьи
Повреждения органов мочевой системы
Закрытые повреждения почек.
В подавляющем большинстве случаев у детей наблюдаются закрытые повреждения почек; открытые встречаются крайне редко. Причиной закрытых повреждений почек могут послужить удары в живот и поясницу, падение с высоты, транспортная травма. Частота тупой травмы почек объясняется анатомическими особенностями ребенка: почка ребенка пропорционально больше почек взрослого; слабо выражена паранефральная клетчатка, мышцы живота и спины; почки ребенка расположены ниже относительно ребер, недостаточная оссификация ребер не позволяет защитить почку от удара. Кроме того, травмирующие силы, смещая и придавливая почку к неподатливым отделам поясничной области (поперечным отросткам позвонков и ребер), вызывают его повреждение. При этом степень повреждения почек не всегда пропорциональна силе травматического воздействия. Наиболее подвержены повреждениям аномально развитые почки (удвоенная, подковообразная, кистозная, гидронефротическая и др.) даже при незначительной травме.
Различают проникающие и непроникающие повреждения почек. Проникающие повреждения характеризуются нарушением целостности чашечно-лоханочной системы, разрывом паренхимы, кровотечением и затеком мочи в околопочечное пространство. При непроникающих повреждениях капсула сохранна и моча не проникает в окружающие почку ткани. Наиболее тяжелы, но редко встречаются полное размозжение почки и отрыв почечной ножки.
При осмотре ребенка с травмой почки редко удается выявить какие-либо внешние признаки повреждения. Клиническая картина выражается триадой симптомов: болью, гематурией, припухлостью в поясничной области. Боль — наиболее постоянный признак. Обычно она тупая, ноющая, реже приступообразная в виде почечной колики. Резкое усиление боли, как правило, связано с закупоркой мочеточника кровяным сгустком. Гематурия — второй по частоте симптом повреждения почки. Она может быть различной по интенсивности: от микрогематурии до профузного почечного кровотечения. Длительность ее существования — от нескольких часов до 1,5 нед. Возможна повторная гематурия, связанная с эрозией сосуда, отрывом тромба, инфарктом почки. При отрыве почечной ножки гематурия отсутствует, состояние больного резко ухудшается вследствие массивного кровотечения в забрюшинное пространство и развития шока. Припухлость в поясничной области обусловлена наличием урогематомы и отеком тканей в результате травматического воздействия. Обычно она отмечается при тяжелых разрывах почки и выявляется на 2-3 день. Большие гематомы могут распространяться по ретроперитонеальной клетчатке от диафрагмы до таза вдоль восходящего и нисходящего отделов толстой кишки. Характерен симптом Пастернацкого. Иногда наблюдаются вздутие живота, отсутствие перистальтики кишечника. При инфицировании урогематомы появляется лихорадка, нарастает припухлость в области поясницы, определяются локальная гиперемия и повышение температуры кожи. Лейкоцитоз, отмечаемый в первые часы после травмы, в случае присоединения инфекции значительно возрастает.
«Золотым стандартом» определения травмы почки зарубежом считают компьютерную томографию с введением контрастного вещества. Исследование позволяет оценить целостность органа на всем протяжении, выявить наличие паранефральных гематом и мочевых затеков. Существует классификация повреждений почек по данным КТ:
- 1 степень — небольшое паренхиматозное повреждение без признаков субкапсулярного или околопочечного скопления жидкости, либо выявлена почка с аномалиями (но неповрежденная);
- 2 степень — частичное ранение почки или небольшое количество жидкости в субкапсулярном или околопочечном пространстве;
- 3 степень — выраженное повреждение, разрыв почки или значительное периренальное скопление жидкости;
- 4 степень — «вдребезги разбитая почка» (размозжение);
- 5 степень — повреждение (любое) сосудов.
В детской практике наибольшее распространение получила классификация повреждений почки Moore et al, 1989:
- 1 степень — ушиб почки и не распространяющаяся подкапсульная гематома без значительного разрыва (деформации) почечной ткани;
- 2 степень — нет нарастающей паранефральной гематомы. Разрыв паренхимы не превышает глубины 1 см. Нет мочевого затека;
- 3 степень — повреждение паренхимы глубже 1 см. Нет мочевого затека;
- 4 степень — разрыв почки через кортикомедулярный слой с повреждением чашечно-лоханочной системы, либо повреждение сегментарных почечных сосудов со значительной гематомой (сегментарный инфаркт паренхимы), либо повреждение ствола почечных артерии или вены с большой гематомой;
- 5 степень — множественные разрывы (фрагментация, размозжение) почки, отрыв или тромбоз ствола почечной артерии.
В настоящее время для диагностики повреждения почек широко используется ультразвуковое исследование, цветовое доплеровское картирование (Рис 2.).
Варианты повреждения почек у детей.
Ушиб почки — наиболее легкое повреждение почки. Клинически определяется небольшая болезненность при пальпации и поколачивании в поясничной области. В анализах мочи — микрогематурия. При ультразвуковом исследовании контур почки ровный, без признаков повреждения целостности органа; капсула плотно прилегает к паренхиме, отсутствуют подкапсульные гематомы, паранефральное скопление жидкости. ЧЛС не расширена. В паренхиме почки определяются один или несколько очагов понижения эхогенности неправильной овальной формы с потерей дифференцировки в этом участке. При ЦДК определяется обеднение кровотока в очагах инфильтрации (Рис.1.)
Рис.1. УЗИ в режиме ЦДК. Ушиб почки.
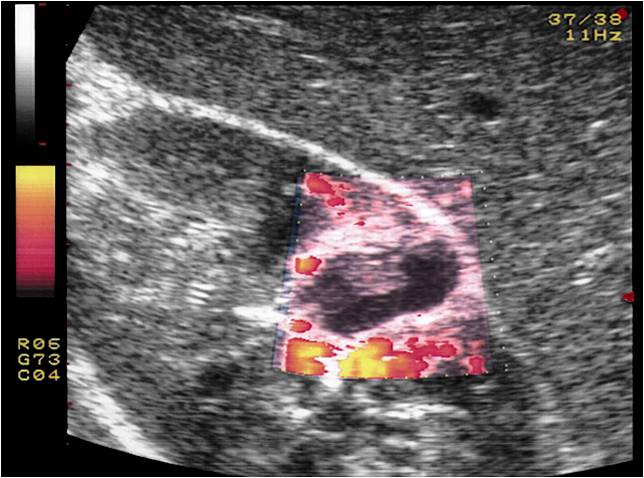
Следует отметить, что в/в урография в случае ушиба почки мало информативна и не дает данных о повреждении органа. Лечение, как правило, консервативное.
Подкапсульный разрыв почки — клинически определяется болезненность при пальпации поясничной области, положительный симптом Пастернацкого. Выраженность гематурии может быть различна — от микрогематурии, выявленной при исследовании анализа мочи, до макрогематурии. Интенсивность гематурии зависит от глубины разрыва почки, сообщения его с чашечно-лоханочной системой. При УЗИ отмечается сохранность контура почки, паранефральная гематома отсутствует, определяется отслойка капсулы почки за счет скопления крови (подкапсульная гематома). Паренхима почки в месте разрыва пониженной эхогенности (Рис.3.)
Рис.2. УЗИ почек в В режиме. Подкапсульный разрыв почки.
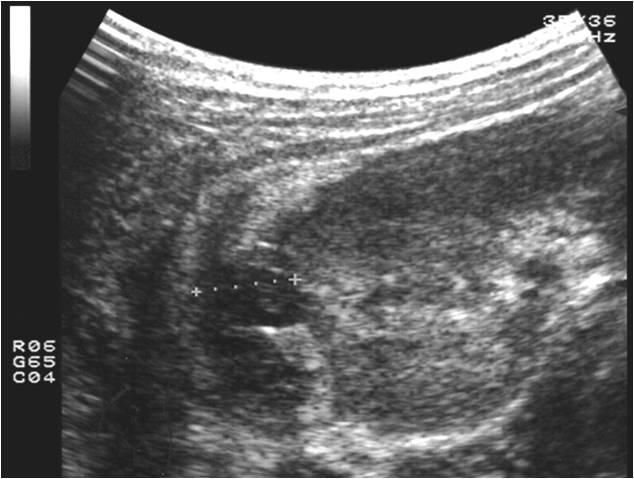
Лечение консервативное с обязательным УЗ-контролем дважды в сутки. Динамика изменения полости гематомы, ее эхогенности зависит от эволюции кровяного сгустка. В первые часы — это эхонегативная полость с нечеткими контурами, спустя 8-12 часов полость становится неоднородной за счет появления эхогенных включений. Спустя 3-7 суток происходит закрытие полости. Наличие гетерогенных включений в подкапсульной гематоме при отсутствии увеличения ее объема свидетельствует об организации гематомы и является прогностически благоприятным признаком.
Продолжающееся увеличение гематомы в размерах свидетельствует о значительном повреждении почки, протяженном разрыве паренхимы. Исход подобных состояний может развиваться в двух направлениях. Капсула почки разрывается и возникает разрыв почки с нарушением целостности капсулы с накоплением паранефральной гематомы.
В случае сохранности целостности капсулы почки гематома может распространяться по всей поверхности органа, сдавливая его извне. Подобное состояние называется напряженная плащевидная подкапсульная гематома. При УЗИ определяется отслойка капсулы почки практически на всем протяжении. При ЦДК кровоток значительно ослаблен или отсутствует.
Рис.3. УЗИ почек в В режиме. Напряженная плащевидная подкапсульная гематома почки.
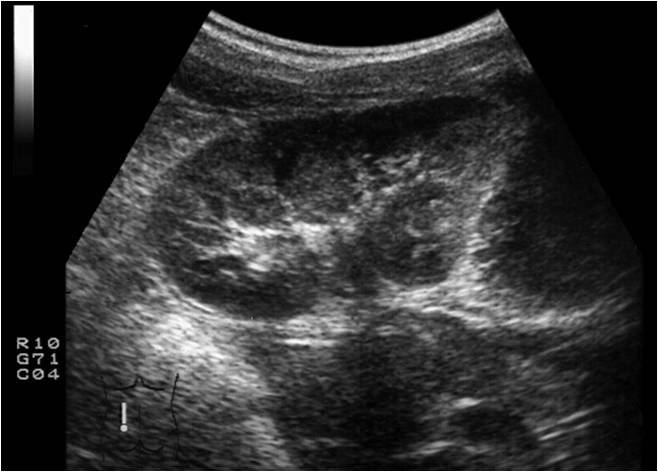
При экскреторной урографии определяется снижение функции поврежденной почки, без признаков затека контрастного вещества и заполнения ЧЛС. Лечение — оперативное, направленное на восстановление кровообращения в почке путем удаления гематомы.
Разрыв почки с повреждением капсулы, паранефральной гематомой (без мочевого затека) — клинически характерны интенсивные боли в поясничной области, особенно выраженные при пальпации и поколачивании. Всегда присутствует гематурия, незначительно выраженная, исчезает в течение 1-2 дней. При УЗИ определяется деформация контура почки в месте разрыва, здесь же определяется паранефральная гематома, имбибиция крови без значительного скопления жидкости. В зоне разрыва определяется инфильтрация ткани с ослаблением кровотока. Объем паранефральной гематомы может быть самым различным. Эхогенность ее зависит от количества излившейся крови и мочи (Рис 4.).
Рис.4. УЗИ почек в В режиме. Разрыв почки с повреждением капсулы и паранефральной гематомой.
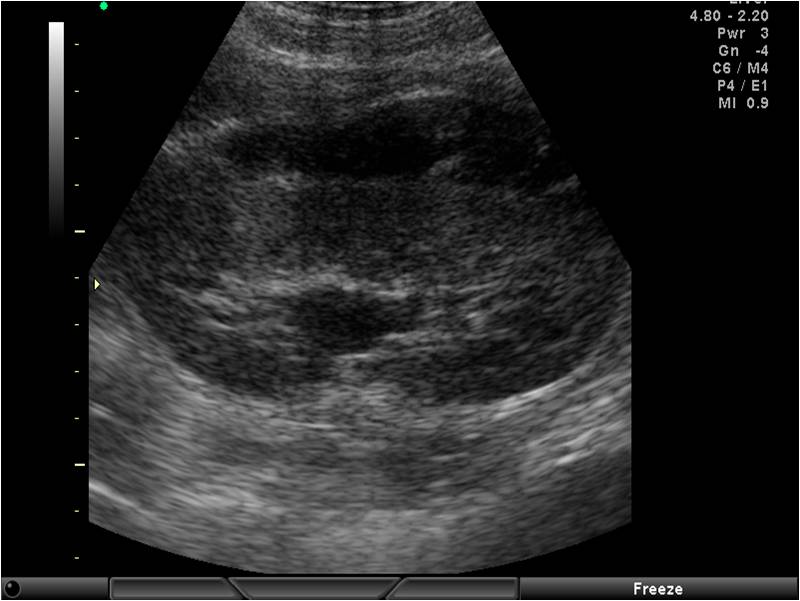
При экскреторной урографии функция почки сохранна, определяется задержка накопления контрастного вещества, опорожнение лоханки и мочеточника не нарушено. В подавляющем большинстве случаев лечение консервативное. При контрольном УЗИ при благоприятном исходе определяется уменьшение размеров паранефральной гематомы, при ЦДК — кровоток без отрицательной динамики. В случае нарастания паранефральной гематомы с признаками инфицирования или ослабления кровотока всей паренхимы, тактика лечения меняется — проводится ревизия почки.
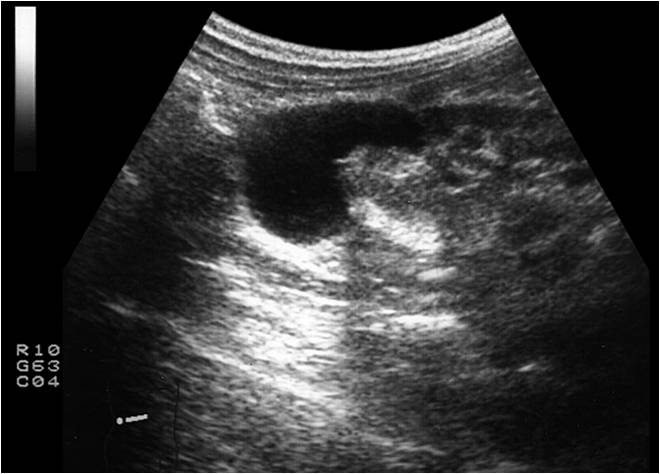
Разрыв паренхимы с повреждением капсулы, коллекторной системы, обширной паранефральной урогематомой — клинически характеризуется выраженным болевым синдромом при пальпации по переднее-латеральной поверхности живота и в поясничной области. Гематурия ярко выражена, носит стойкий характер, мочеиспускание алой кровью, иногда со сгустками. Характерным симптомом разрыва почки считают нарастание припухлости в поясничной области. Определяется активное и пассивное напряжение мышц передней брюшной стенки. При УЗИ определяется неровный контур почки в области разрыва, очаги пониженной эхогенности в проекции травмы со снижением кровотока, скопление крови и мочи в паранефральной клетчатки (Рис.5).
Рис.5. УЗИ почек в В режиме. Разрыв почечной паренхимы с повреждением капсулы, коллекторной системы и обширной паранефральной гематомой.
По данным экскреторной урографии определяется снижение функции пораженной почки, отсутствие четкого контура чашечно-лоханочной системы. На отсроченных снимках определяется скопление контрастного вещества в области среднего или нижнего сегмента, что свидетельствует о мочевом затеке.
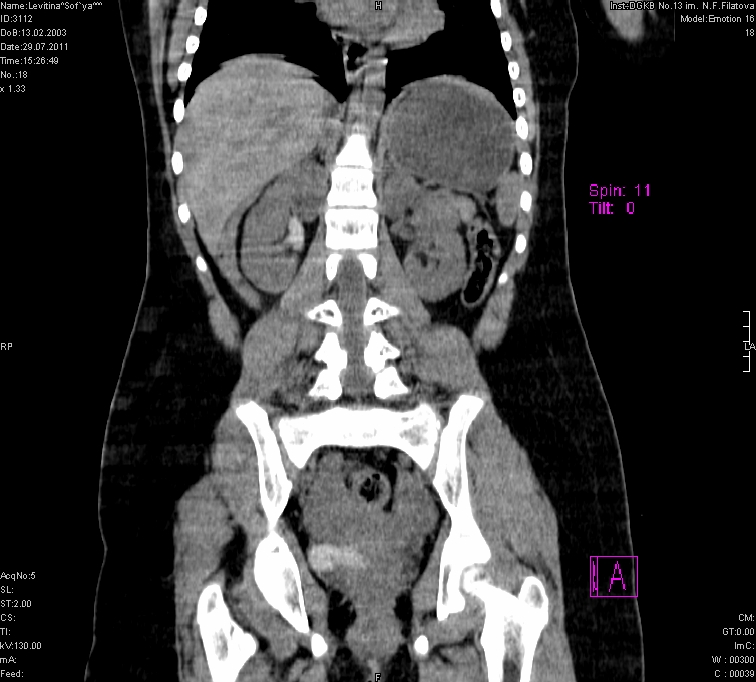
КТ является методом выбора при травматическом повреждении почки у пациентов с макрогематурией в гемодинамически стабильном состоянии, и играет важную роль в выборе тактики лечения. В случае подозрения на сосудистые повреждения необходимо выполнение ангиографии или КТА. При подозрении на повреждение коллекторной системы или мочеточника необходимо выполнять отсроченные изображения в экскреторной фазе (Рис.6).
Рис.6. КТ. Травматическое поражение почки с повреждением коллекторной системы.
Тактика ведения больных с разрывом почки и повреждением чашечно-лоханочной системы зависит от величины мочевого затека и объема паранефральной гематомы. Показанием к оперативному вмешательству считают нарастание размеров урогематомы и признаки инфицирования.
Повреждение сосудов почки при травме встречается редко. Выделяют разрыв или тромбоз сегментарного сосуда с нарушением кровоснабжения отдельного сегмента почки и отрыв сосудистой ножки, когда наблюдается нарушение кровообращения во всем органе. Большие повреждения могут быть результатом разрыва почечной артерии или надрыва интимы крупного сосуда, с последующим тромбозом почечной артерии или сегментарной ветви и, как следствие, инфарктом большого участка почечной паренхимы.
Повреждения мочевого пузыря
Различают внутри- и внебрюшинные разрывы мочевого пузыря. Внутрибрюшинные разрывы возникают при наполненном мочевом пузыре вследствие сильного сдавления или удара в нижнюю часть живота, а также при падении с высоты. При этом обычно разрывается верхнезадняя стенка пузыря с истечением мочи в брюшную полость. Внебрюшинные повреждения чаще всего вызываются отломками костей таза и обычно происходят в области шейки мочевого пузыря. При этом повреждении моча изливается в околопузырную клетчатку, образуя мочевые затеки в полость таза, вдоль передней брюшной стенки, в забрюшинное пространство. Клинически внутрибрюшинные разрывы характеризуются признаками раздражения брюшины. Самостоятельное мочеиспускание, как правило, отсутствует ввиду поступления мочи в брюшную полость. При внебрюшинном разрыве отмечаются резкая болезненность и выбухание над лоном. Моча интенсивно окрашена кровью, выделяется небольшими порциями, мочеиспускание болезненно. Иногда наблюдаются непрерывные позывы к мочеиспусканию без выделения мочи. Вследствие инфильтрации мочой клетчаточных пространств таза возникает тестоватой консистенции припухлость в паховых и подвздошных областях, резко болезненная при пальпации. При повреждении стенки мочевого пузыря при УЗИ в полости пузыря может определяться сгусток крови, выполняющий весь объем пузыря. Гематома также определяется в полости малого таза. Дефект стенки мочевого пузыря может не определяться. Непроникающая травма стенки мочевого пузыря характеризуется образованием внутристеночной гематомы, которая закрывается в течение 5-7 суток.
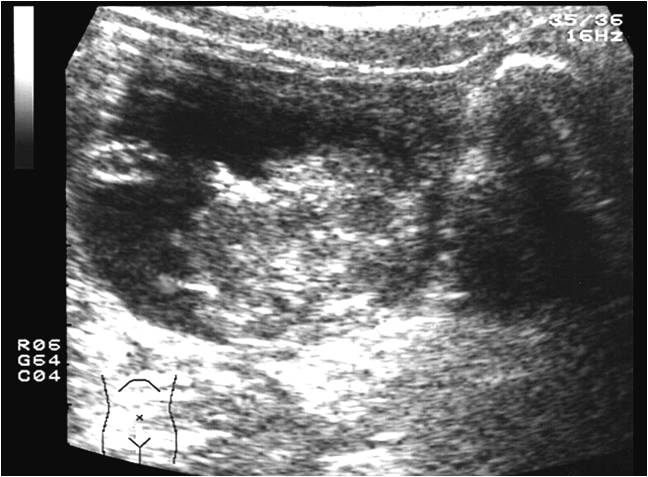
При травматических повреждениях почек, мочевого пузыря проводятся повторные ультразвуковые исследования с различной частотой, которая зависит от объема травмы, тяжести клинического состояния больного. Исследования проводятся каждые 2-3 часа, 1 раз в сутки. При выздоровлении исследование достаточно проводить 1 раз в 5-7 дней. (Рис.7).
Рис.7. УЗИ в В режиме. Травматическое повреждение мочевого пузыря с образованием пристеночной гематомы.
Источник
Глава 13. ТРАВМЫ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ
Высокая медико-социальная значимость этой патологии объясняется тем скорбным фактом, что во всём мире травмы — одна из главных причин гибели детей. По данным К.У. Ашкрафт (1996), у детей в возрасте 1-4 лет летальность от травм достигает 44% всех причин смертей, 5-9 лет — 51%, а 10-14 лет — уже 58%. Травма мочеполовых органов в детском возрасте также нередка и составляет 5% всех повреждений. Классификация травмы органов мочевой системы по А.Г. Пугачёву представлена в табл. 7.
Таблица 7. Классификация травмы органов мочевой системы
Под комбинированной травмой понимают сочетание травм органов разных анатомических вместилищ (например, почка + кишка), под сочетанной травмой — травмы органов, относящихся к одному анатомическому вместилищу (например, почка + мочеточник). Кроме того, в зависимости от тяжести выделяют лёгкие, средней тяжести или тяжёлые повреждения, с осложнениями или без них.
Отличительные особенности травмы органов мочевой системы у детей:
• тяжесть состояния пострадавших;
• обильное кровотечение;
• выраженные болевые проявления;
• частое выделение мочи в окружающие ткани;
• расстройства мочеиспускания и нарушения функций внутренних органов, что нередко способствует развитию ранних либо поздних осложнений.
У детей также встречаются проникающие ранения почки при огнестрельных или ножевых ранениях и повреждения от ятрогенных
воздействий при инвазивных процедурах и манипуляциях, таких как биопсия почки, оперативное лечение, чрескожная нефростомия или удаление камня при нефролитиазе, но гораздо чаще травма почки у детей носит тупой характер.
13.1. ТУПАЯ ТРАВМА ПОЧКИ
При тупой травме в детском возрасте почки страдают значительно чаще других органов мочеполовой системы из-за следующих анатомических особенностей детского организма.
• По сравнению с почками взрослого человека почки ребёнка пропорционально значительно больше.
• Детская почка менее защищена от травмы паранефральной клетчаткой (её просто мало) и фасцией Герота (которая очень тонка), слабо выраженными в детском возрасте. Недостаточно развитые мышцы живота и поясничной области также составляют слабую защиту.
• Фиксирующий аппарат почки ребёнка несовершенен, что делает её более подвижной. Почка фиксирована только в двух местах: мочеточником и сосудистой ножкой, поэтому легко перемещается с внезапным ускорением или торможением. Вследствие резкого перемещения возможны надрывы мочеточника в ЛМС или разрывы интимы сосудов почечной ножки с частичной или полной окклюзией. Подобный характер травмы наблюдают при жёстком торможении во время дорожно-транспортных происшествий либо в результате падения с большой высоты.
• Почка у детей младшей возрастной группы расположена значительно ниже, и её нижний полюс, а иногда и средний сегмент опускаются ниже края рёберной дуги. Два нижних ребра ребёнка мягкие и подвижные и не способны обеспечить должной защиты органа.
• Дольчатое строение почки, свойственное младенцам и детям младшего возраста, способствует лёгкому повреждению почечной паренхимы.
При диагностике повреждения почки у детей следует учитывать данные:
• анамнеза:
— характер травмы;
— сила удара;
— высота падения;
— особенности предметов, на которые упал ребёнок;
— наличие сочетанной урологической патологии, такой как гидронефроз, МКБ, гломерулонефрит;
• лабораторных анализов:
— общего анализа мочи;
— общего анализа крови;
— показателей красной крови и кислотно-щелочного равновесия;
• клинического осмотра:
— оценивают состояние кожного покрова;
— осматривают поясничную область;
— пальпируют живот и поясничную область;
— определяют места наибольшей болезненности;
— выявляют симптом Пастернацкого, напряжение мышц передней брюшной стенки и поясничной области;
— пальпируют мочеточниковые точки;
— констатируют вынужденное положение;
• УЗИ почек и органов брюшной полости + цветовое допплеровское картирование (исследование кровотока почки) с описанием размеров органа и целостности контура, подкапсульных и паранеф-ральных гематом, характера содержимого коллекторной системы почки и других признаков;
• экскреторной урографии в классическом варианте (четыре снимка: обзорный, на 6, 15 и 40-й мин после введения контрастного вещества);
• КТ с контрастом;
• ангиографии.
При нестабильном состоянии пациента и необходимости экстренной лапаротомии почку можно обследовать методом экстренной урографии по принципу «одиночного выстрела»: по А.Ф. Мори (A.F. Morey), введение двойного контраста + снимок на 10-15-й минуте. Данное обследование позволяет получить максимум необходимой информации за короткое время и помогает определиться в тактике. При подозрении на травму почки на рентгенограмме следует искать:
• отсутствие функции почек;
• затёки контрастного вещества (субкапсулярные или вне почки);
• различную деформацию ЧЛС;
• отсутствие тени большой поясничной мышцы (m. psoas major);
• тень в области почки;
• рефлекторную анурию со стороны противоположной почки.
Клиническая картина
Клиническая картина тупой травмы почки у детей отличается болевым синдромом, присутствием гематомы и гематурией.
Болевой синдром. Боль в поясничной области отмечается у подавляющего большинства больных при изолированных повреждениях (95%) и у всех пострадавших при сочетанной травме. Боль возникает вследствие повреждения тканей и органов, окружающих почку, растяжения фиброзной капсулы почки, ишемии её паренхимы, давления на париетальную брюшину нарастающей гематомой или в результате закупорки мочеточника сгустками крови.
Гематома. Припухлость в поясничной или подрёберной области обусловлена скоплением крови (гематомой) или крови с мочой (уроге-матомой) в околопочечной или забрюшинной клетчатке. Наблюдается не более чем у 10% пострадавших.
Гематурия. Главным признаком повреждения почки, обнаруживаемым у 80-90% больных с ренальной травмой, служит гематурия, степень которой часто не отражает тяжести повреждения. Лишь нарастание гематурии в динамике говорит о серьёзной травме. У 10-20% детей повреждение почки протекает без гематурии. Классификация М. Перлет и П. Мерфи (M. Perlet, P. Merphy, 1994), модифицированная для наглядности и объективизации лечебной тактики у детей с различными видами повреждений почек, представлена в табл. 8.
Лечение
Цель лечения травмы почки — максимальное сохранение функционирующей паренхимы, выполняют преимущественно органосохра-няющие операции. Единственное показание для нефрэктомии — раз-мозжение почки. Тактика: всех больных детей с травмой органов забрюшинного пространства необходимо госпитализировать. Около 85% повреждений почек представлены ушибами и ушибленными ранами, которые можно (и нужно) лечить консервативно.
При небольших повреждениях (I степени) назначают антибиотики и постельный режим до прекращения макрогематурии, после чего только через 6 нед разрешают более или менее активный образ жизни. Всякие ограничения полностью снимают лишь после исчезновения микрогематурии. В течение года необходимо периодически определять артериальное давление, брать для анализа мочу, проводить УЗИ почек и (при необходимости) КТ или урографию. При повреждении II степени тактика преимущественно консервативная: ребёнка лечат
Таблица 8. Классификация тупой травмы почки у детей (по Перлет М. и Мерфи П.)
как больного с ушибом, периодически повторяя УЗИ; при резком нарастании подкапсульной гематомы может быть показано оперативное лечение. Как правило, кровотечение при этом останавливается и операцию можно выполнить забрюшинным доступом. При повреждениях почки III степени и иногда IV степени лечение хирургическое, чаще активное, операцию выполняют трансабдоминальным доступом, но при такой тактике число нефрэктомий существенно возрастает. По данным последних лет, если возможно, операцию желательно отсрочить до 3-4 дней (кровотечение остановится, процесс некротизации отграничится, и можно выполнить резекцию органа). Выполняют люмботомный доступ и вмешательство на сосудистой ножке, соответствующее найденным изменениям, по возможности максимально сохраняя почечную ткань. При тяжёлых повреждениях (IV и V степени), особенно при гипотензии, необходимо хирургическое вмешательство. При травме сосудов почки операция эффективна лишь в периоде «тёплой ишемии», то есть не позже чем через 2 ч после травмы. В целом показания к оперативному лечению травмы почки у детей можно сформулировать следующим образом:
• невозможность чётко дифференцировать комбинированное повреждение органов (хирургическое вмешательство — лапарото-мия);
• интенсивная, продолжающаяся гематурия;
• кровотечение в околопочечное пространство, нарастающая гематома забрюшинного пространства;
• обширная гематома забрюшинного пространства;
• рецидивирующая гематурия;
• инфицированная урогематома;
• посттравматическая обструкция мочевыводящих путей. Наиболее распространённые осложнения у детей:
• прогрессирующий пиелонефрит;
• так называемая целлофановая почка;
• посттравматический гидронефроз;
• посттравматический нефролитиаз;
• ренальная гипертензия.
13.2. ТРАВМА МОЧЕТОЧНИКА
Повреждение мочеточника у детей редко, что обусловлено его большой эластичностью и подвижностью: обычно он «ускользает» от повреждающего агента. Мочеточник повреждается только при
очень сильном и резком ударе, когда он прижимается к отросткам позвонков. Тем не менее у детей возможны огнестрельные и осколочные ранения мочеточников. У мальчиков они бывали всегда, что объясняется их своеобразным воспитанием, стремлением к озорству, геройству, интересом к взрывчатым веществам. Реальность терроризма вернула в обиход понятие «минно-взрывная травма у детей». Однако чаще мочеточник травмируют при эндоскопических манипуляциях и/или во время оперативного вмешательства на органах брюшной полости либо на органах таза. Обычно травма локализуется в нижней трети мочеточника, при сочетанном переломе таза и при слепой травме — в прилоханочном отделе. Различают ушиб мочеточника, его разрыв (неполный и полный разрыв стенки) и сдавление мочеточника в результате перевязывания лигатурой (ятрогения).
Клиническая картина
Ушибы и неполный разрыв мочеточника практически не проявляются чёткими симптомами, зачастую маскируются повреждением органов брюшной полости и диагностируются редко. Клинические симптомы полного разрыва мочеточника: боль в области травмы и проходящая однократная гематурия. Травма проявляется на 5-6-е сутки мочевым затёком или истечением мочи из раны. При случайном перевязывании мочеточника в тканях (чаще — нижняя треть при гинекологических операциях) патологическое состояние проявится быстрым развитием (к концу 1-х суток) приобретённого гидронефроза и выраженным болевым синдромом.
Диагностика
При диагностике травмы мочеточника выполняют:
• УЗИ;
• урографию (в забрюшинном пространстве — затёк контраста);
• ретроградную уретеропиелографию.
Лечение
Лечение ушиба или частичного повреждения стенки мочеточника консервативное. При полном разрыве стенки мочеточника прибегают к оперативной коррекции. Вид операции зависит от длины повреждения мочеточника, уровня травмы и сроков оперативного вмешательства после травмы. Наилучшие функциональные результаты получают при раннем выполнении операции и наложении первичного анастомоза конец в конец. При повреждении прило-
ханочного сегмента обычно проводят пиелопластику. Повреждения дистальных отделов мочеточника корригируют, как правило, путём уретероцистонеостомии. Если для сопоставления концов мочеточника не хватает его собственной длины, то используют лоскут, выкроенный из мочевого пузыря. Из других методов, иногда применяемых для восстановления целостности мочеточников, следует упомянуть трансуретероуретеростомию и замещение мочеточника сегментом подвздошной кишки. При случайном перевязывании мочеточника в тканях показана повторная операция, тщательная ревизия мочеточника на протяжении и удаление лигатуры.
13.3. ПОВРЕЖДЕНИЯ МОЧЕВОГО ПУЗЫРЯ И УРЕТРЫ
Повреждения мочевого пузыря
Мочевой пузырь повреждается в результате сдавления нижних отделов туловища привязными ремнями во время автомобильной аварии, проникающего ранения промежности или живота, а также вследствие травмы, связанной с переломом костей таза (падения с высоты и автомобильные аварии). Различают внутрибрюшинный, внебрюшинный и смешанный разрыв. Закрытые повреждения подразделяют на ушиб, неполный и полный разрыв. Разрывы, связанные с переломом костей таза, чаще бывают внутрибрюшинными.
Клиническая картина
При тяжёлой травме пострадавший находится в состоянии шока. Отмечаются непрерывные боли внизу живота, позывы к мочеиспусканию и невозможность помочиться. Гематурия чаще обильная, тотальная. При внутрибрюшинном разрыве мочевого пузыря мочеиспускание обычно отсутствует, моча изливается в брюшную полость. Развивается мочевой перитонит.
Диагностика
При диагностике и дифференциальной диагностике этих повреждений необходимо ответить на вопросы: имеется ли повреждение мочевого пузыря, и какого вида? Внутриили внебрюшинный разрыв мочевого пузыря выявляют по данным цистографии (рис. 23).
Рис. 23. Внебрюшинный разрыв мочевого пузыря с затеканием контраста в паравезикальную клетчатку с двух сторон (по Куликовой Т.Н. и др., 2009; микционная цистография)
Лечение
При ушибе и частичном разрыве стенки мочевого пузыря предпочтительна консервативная тактика:
• строгий постельный режим;
• антибактериальная терапия;
• установка постоянного катетера в мочевой пузырь;
• гемостатическая терапия.
При полном разрыве стенки мочевого пузыря показано оперативное вмешательство. Тактику определяют во время вмешательства. Обязательно ушивание ран пузыря, а также наложение эпицистосто-мы и дренирование клетчатки таза (по Буяльскому-Мак-Уортеру — через запирательное отверстие, или по Куприянову — через промежность).
Повреждения уретры
Мочеиспускательный канал у детей обычно повреждается в области задней уретры. Как правило, этот вид травмы сочетается с тяжёлыми переломами таза. Повреждение уретры возможно в результате инструментальных исследований или связано с характерным механизмом травмы (например, ребёнок сел на остриё забора).
Клиническая картина
Пациент жалуется на боли в области промежности, мошонки. Отмечаются частые и безрезультатные позывы к мочеиспусканию. Из уретры выделяется по каплям кровь (гематоррагия). Появляется гематома в промежности.
Диагностика
Необходима ретроградная уретрограмма. Выход контрастного вещества из просвета в окружающие ткани доказывает значительное повреждение уретры. При ушибах уретры на уретрограмме видны неровные контуры слизистой оболочки. Проводить катетеризацию уретры не рекомендуют, поскольку этот метод не только крайне неинформативен, но и дополнительно травмирует область полученной травмы.
Лечение
При непроникающем повреждении лечение консервативное: покой, холодный компресс на область травмы и антибиотикотерапия. При задержке мочеиспускания прибегают к надлобковой пункции или цистостомии. При проникающих повреждениях показано оперативное вмешательство. Для мальчиков оптимально наложение первичного шва на уретру в первые 6 ч после травмы. Однако пока при разрыве уретры у детей, как правило, накладывают эпицистостому с последующим отсроченным восстановлением целостности уретры, через 4-6 мес после ликвидации воспалительных явлений. В таком случае неизбежны сужения и посттравматические стенозы уретры. При сужениях в области задней уретры операция возможна как про-межностным, так и чрезлобковым доступом (с рассечением лонного сочленения). В последние годы отдают предпочтение эндоскопическому методу. Его применяют при стриктурах на небольшом протяжении, а также при сужении уретры после наложения первичных или отсроченных швов. Особенности анатомо-топографического строения уретры девочек и механизмы разрыва их мочеиспускательного канала обусловливают иную хирургическую тактику, чем у мальчиков. При обширных повреждениях уретры у девочек ограничиваются наложением мочепузырного свища и дренированием урогематом. Реконструктивную операцию проводят спустя 6-8 мес после травмы с обязательным восстановлением повреждённых стенок влагалища и шейки мочевого пузыря.
Источник