Сфинктер мочевого пузыря у мужчин лечение
Содержание статьи
Хирургические вмешательства у мужчин с недержанием мочи
Реконструктивная урология
Хирургическое лечение мужчин с стрессом мочевого недержания.
Если вы страдаете стрессовым недержанием мочи (SUI), ваш врач может порекомендовать хирургическое лечение для улучшения или лечения вашего состояния.
Общие хирургические варианты для SUI:
- Стропы
- Искусственные устройства сжатия (вставка шаров)
- Искусственный мочевой сфинктер (AUS)
- Наполнители Цель всех процедур — сделать вас континент. Как это делается, меняется.
Вместе с врачом вы можете решить, какой из подходов вам подходит, исходя из:
- вашего возраста;
- тяжести вашего недержания мочи;
- насколько назойливыми являются ваши симптомы;
- вашего общего состояния здоровья.
Слинг(стропа)-имплантация.
Слинги обеспечивают поддержку мышц тазового дна и помогают уретре лучше противостоять давлению полного мочевого пузыря. Имплантация слинга направлена на излечение SUI путем сжатия уретры или репозиции уретры по отношению к шейке мочевого пузыря. Цель обоих методов — предотвратить утечку мочи.
Существуют различные типы слингов, такие как двуручные, четырехручные и регулируемые. Слинги могут быть синтетическими или изготовлены из ткани человека или животных. Вы можете обсудить с вашим врачом, какой вариант лучше для вас.
Какой тип слингов рекомендуется для вас, зависит от вашей конкретной ситуации и потребностей. Это также зависит от наличия различных типов слингов в вашей больнице и опыта хирурга с ними.
Как имплантируются слинги?
Для процедуры вы обычно используют спинномозговую анестезию, но в некоторых случаях вам может быть рекомендована общая анестезия. Сначала врач вставляет катетер, чтобы убедиться, что ваш мочевой пузырь полностью пуст во время операции.
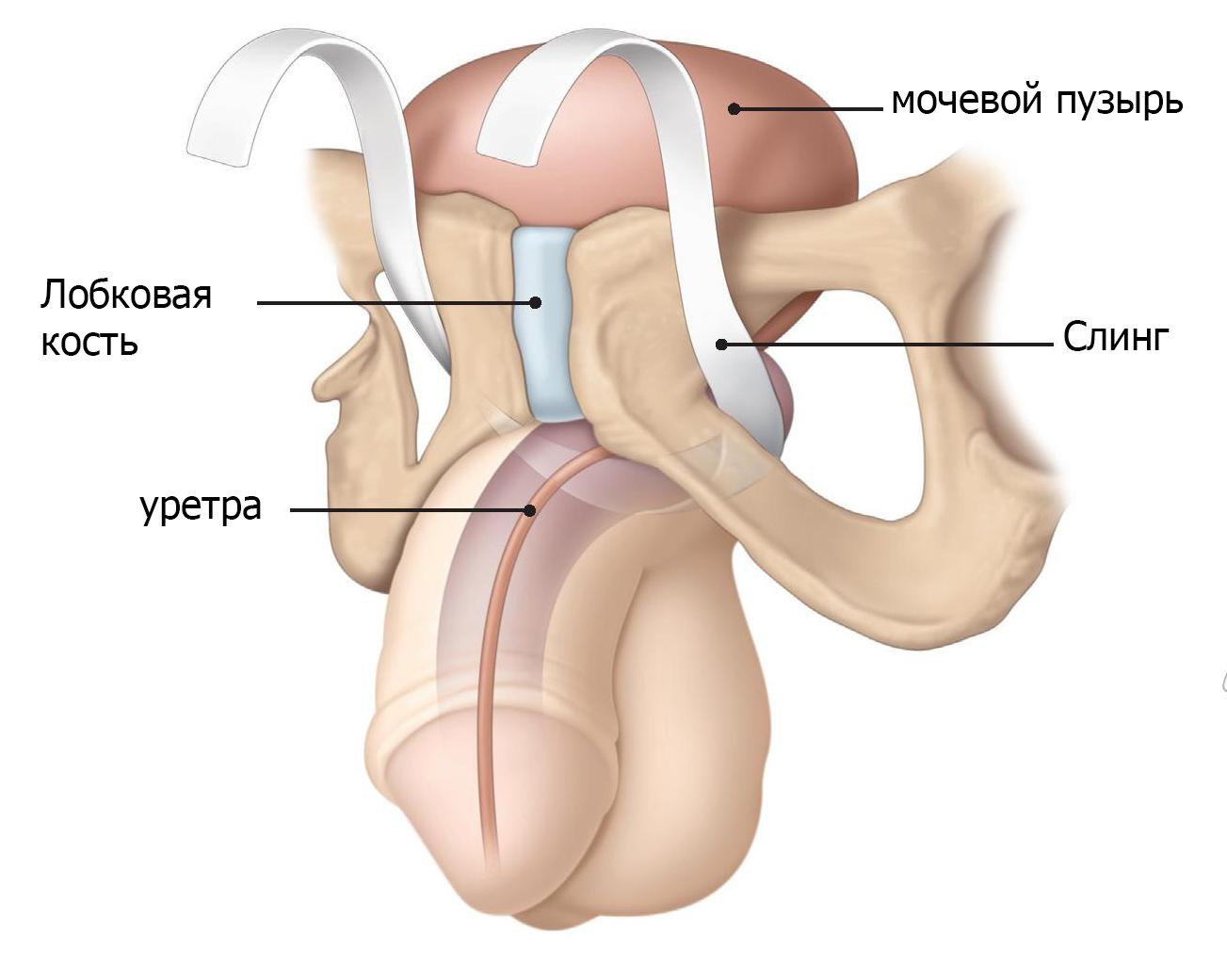
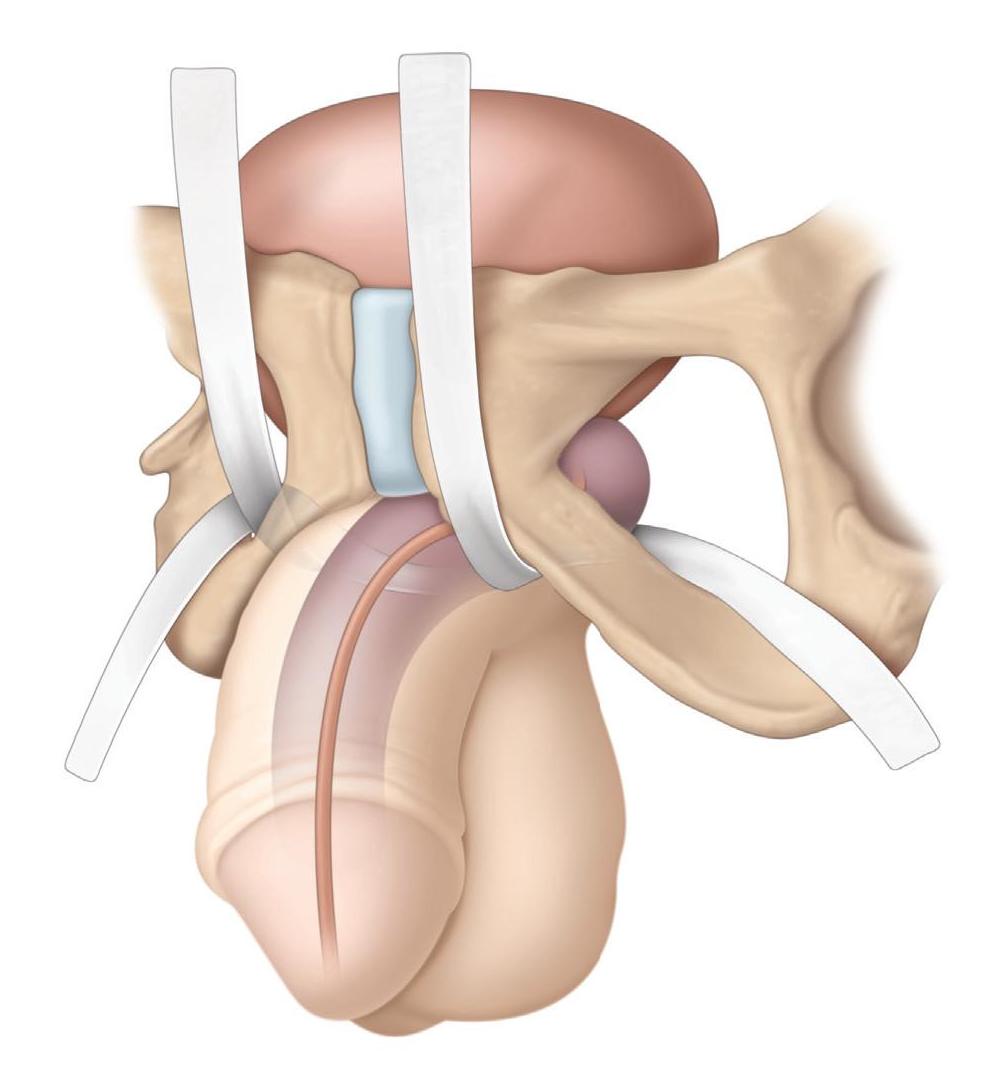
Затем врач делает надрез в промежности, чтобы вставить пращу. В двуручных слингах концы их устанавливаются на обе стороны уретры, образуя стропу как гамак. Затем концы слинга
прикрепляются к ткани либо чуть выше лонной кости, либо вокруг паха (рис.1). В четырехручных слингах два конца стропы прикреплены к паху, а два других прикреплены к ткани вокруг лонной кости (рис.2).
Для регулируемых слингов врач сделает дополнительные надрезы в нижней части живота, чтобы вставить в тело регулировочное устройство (рис.3). Существует несколько регулируемых систем. Каждый тип строп имеет специфические характеристики, результаты и возможные осложнения. Попросите своего врача рассказать о его или ее опыте с предложенным вам слингом
В каком случае использовать слинг-имплантацию?
Стропы могут быть рассмотрены в случае легкого или умеренного недержания мочи после простатэктомии. Они также рекомендуются, когда другие хирургические методы лечения невозможны, или если вы не хотите проходить серьезную операцию.
Слинг может быть хорошим вариантом после неудачи других процедур. Обсудите с вашим врачом, что является лучшим вариантом для вас.
Как подготовиться к процедуре?
Перед операцией врач попросит образец мочи, чтобы убедиться, что у вас нет инфекции мочевых путей. Если у вас есть инфекция, ваш врач назначит антибиотики до, во время и после операции.
Ваш врач будет подробно информировать вас о том, как подготовиться к процедуре. Если вам нужна общая анестезия, вы не должны есть, пить или курить в течение 6 часов до операции. Если вы принимаете какие-либо предписанные лекарства, обсудите их с вашим врачом. Вам может потребоваться прекратить прием препарата за несколько дней до операции. Ваш врач сообщит вам, когда вы сможете начать принимать его снова.
Сколько времени мне потребуется, чтобы вернуться к моей повседневной деятельности?
Врач обычно удаляет катетер в течение 24 часов после операции и контролирует ваше выздоровление. Обычно вы можете покинуть больницу через несколько дней после процедуры. Если у вас есть проблемы с мочеиспусканием или имеется много остаточной мочи после мочеиспускания в мочевом пузыре, вам может потребоваться больше времени. Рекомендуемая продолжительность пребывания в больнице варьируется в разных странах.
После любой операции вашему организму требуется время для полного выздоровления. Рана может занять до 6 недель, чтобы полностью излечить. В это время вы можете испытывать боль в области таза или чувствовать боль при мочеиспускании. Ваш врач может назначить лечение для устранения этих симптомов. Ваша рана будет проверена также. Обычно используются стежки, которые растворяются и исчезают.
В течение 4-6 недель ваш врач может рекомендовать:
- Пейте 1-2 литра каждый день, особенно воду.
- Не поднимайте ничего тяжелее 5 килограммов.
- Не делайте тяжелых упражнений.
- Принимайте душ вместо ванн.
- Избегайте приема термальных ванн или посещение саун
- Адаптируйте свою диету, чтобы предотвратить запор
- Избегайте проникновения через влагалище
Вам нужно обратиться к врачу или сразу же вернуться в больницу, если:
- Почувствуете лихорадку
- Не можете самостоятельно мочиться
- Обратите внимание, что рана начинает кровоточить или пропускать прозрачную жидкость, или начала болеть.
Преимущества
- Высокая вероятность излечения стрессового недержания мочи
- Долгосрочное решение
- Быстрое выздоровление
- Не оказывает негативного влияния на возможное будущее хирургическое лечение
Недостатки
- Риск повреждения уретры во время операции
- Очень низкий риск повреждения кишечника или крови Сосуды в области таза
- Риск временного задерживания мочи после операции
- Опасность срочного недержания мочи
- Опасность синяки или кровотечения в брюшной полости
- Риск инфекции мочевыводящих путей
- Риск эрозии или инфицирования стропы
- Риск рецидива недержания мочи
- Опасность повторного хирургического вмешательства в случае, если стропы не эффективны
Устройства искусственного сжатия (вставки шаров)
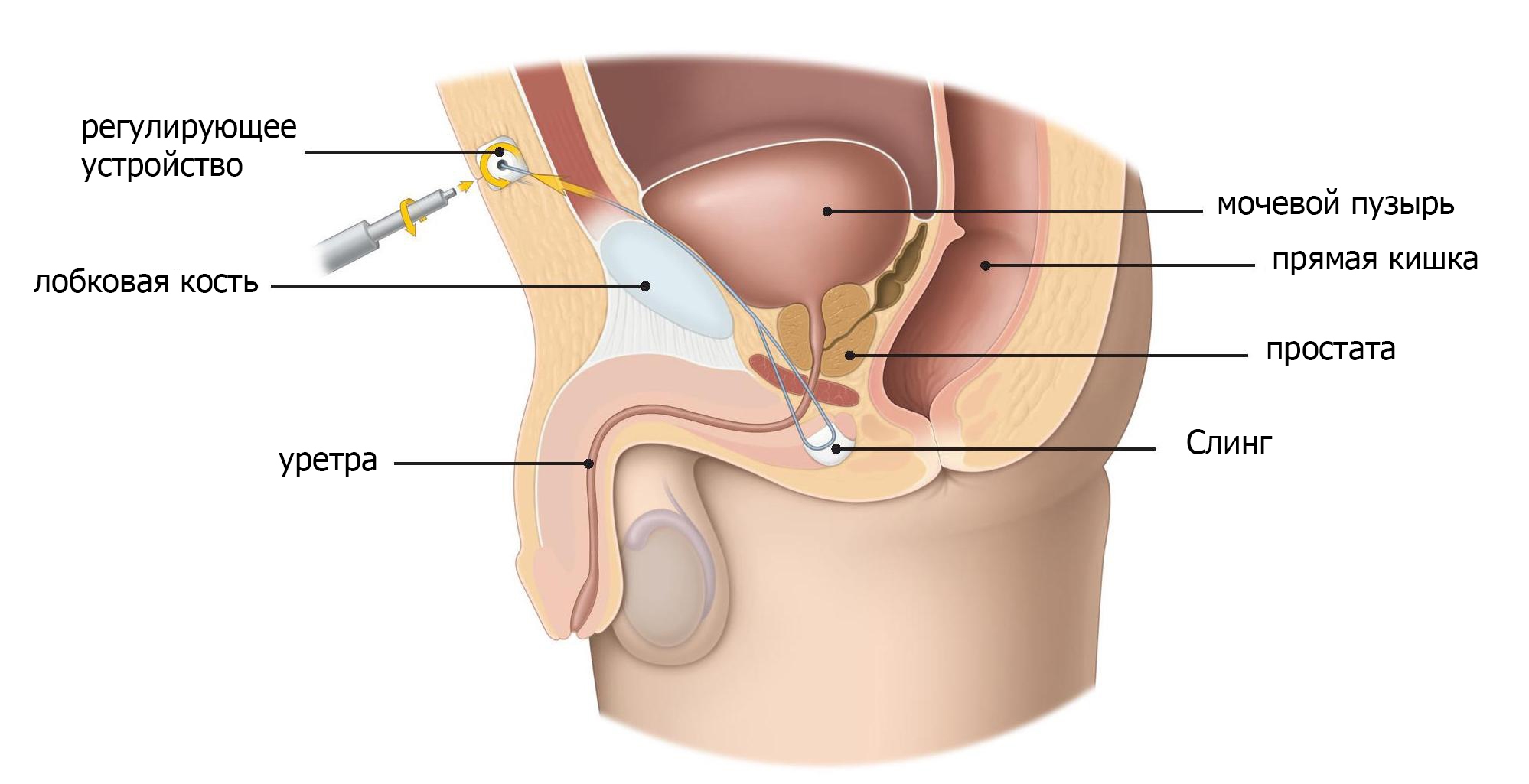
Искусственные компрессионные устройства, также известные как воздушные шары, являются обычным методом лечения SUI от легкой до средней степени тяжести. Они сжимают уретру чуть ниже шейки мочевого пузыря, чтобы лучше противостоять давлению полного мочевого пузыря. Целью воздушных шаров является уменьшение утечки мочи во время таких действий, как чихание, кашель, бег или подъем.
Устройство искусственного сжатия состоит из баллона, который может содержать жидкость, небольшой титановый порт и трубку, соединяющую порт с баллоном (фиг.4). Порт позволяет
врачу регулировать количество жидкости в баллоне. Две воздушные шарики вставляются по обе стороны уретры во время минимально-инвазивной процедуры.
Когда мне следует вставлять баллон?
Воздушные шары можно рассматривать в случае слабого или умеренного недержания мочи. Они также рекомендуются, когда другие хирургические процедуры невозможны, или если вы не хотите проходить серьезную операцию
Как вставляются шары?
Для процедуры вы обычно пользуетесь общей анестезией, но в некоторых случаях вам может быть рекомендована спинальная анестезия. Сначала врач вставляет катетер, чтобы убедиться, что ваш мочевой пузырь полностью опустел во время операции.
Затем врач делает разрез на промежности. Используя рентген для руководства, врач помещает первый баллон на одну сторону уретры, под предстательной железой. Если у вас была радикальная простатэктомия, врач размещает баллон прямо под шейкой мочевого пузыря. Затем это повторяется со вторым воздушным шаром на другой стороне уретры.
Наконец, доктор помещает титановые порты в мошонку и соединяет их с воздушными шарами. Это делается для того, чтобы объем шаров можно было легко регулировать после операции
Как подготовиться к процедуре?
Перед операцией врач попросит образец мочи, чтобы убедиться, что у вас нет инфекции мочевых путей. Если у вас есть инфекция, ваш врач назначит антибиотики до, во время и после операции.
Ваш врач будет подробно информировать вас о том, как подготовиться к процедуре. Если вам нужна общая анестезия, вы не должны есть, пить или курить в течение 6 часов до операции. Если вы принимаете какие-либо предписанные лекарства, обсудите их с вашим врачом. Вам может потребоваться прекратить прием препарата за несколько дней до операции. Ваш врач сообщит вам, когда вы сможете начать принимать его снова.
Сколько времени мне потребуется, чтобы вернуться к моей повседневной деятельности?
Врач обычно удаляет катетер в течение 24 часов после операции и контролирует ваше выздоровление. Обычно вы можете покинуть больницу на следующий день после процедуры. Если у вас есть проблемы с мочеиспусканием или имеется много остаточной мочи после мочеиспускания в мочевом пузыре, вам может потребоваться больше времени. Рекомендуемая продолжительность пребывания в больнице варьируется в разных странах.
После любой операции вашему организму требуется время для полного выздоровления. Рана может занять до месяца, чтобы полностью излечить. В это время вы можете испытывать боль в области таза или чувствовать боль при мочеиспускании. У вас также может быть выделения из влагалища. Ваш врач может назначить лечение для устранения этих симптомов.
Рекомендации в течение 4-6 недель после операции:
- Пейте 1-2 литра каждый день, особенно воду.
- Не поднимайте ничего тяжелее 5 килограммов.
- Не делайте тяжелых упражнений.
- Принимайте душ вместо ванн.
- Избегайте термальных ванн и саун
- Адаптируйте свою диету для предотвращения запоров
- Избегайте вагинального проникновения
Вам нужно обратиться к врачу или сразу же вернуться в больницу, если:
- появится лихорадка;
- не можете мочиться;
- тяжелая кровопотеря или боль;
- обратите внимание на то, что рана начинает кровоточить или пропускать прозрачную жидкость или она болит.
Преимущества
- Возможность улучшения стрессового недержания мочи
- Объем шаров можно отрегулировать
Недостатки
- Риск повреждения мочеиспускательного канала или мочевого пузыря во время операции
- Очень низкий риск повреждения кишечника или кровеносных сосудов в области таза
- Риск Временное задержание мочи
- Риск срочного недержания мочи
- Опасность синяки или кровотечения в брюшной полости
- Риск инфекции мочевыводящих путей
- Риск эрозии устройства, приводящего к инфицированию мочевого пузыря, прямой кишки или уретры
- Риск рецидива недержания мочи
- Опасность повторной операции в случае, если устройство не действует
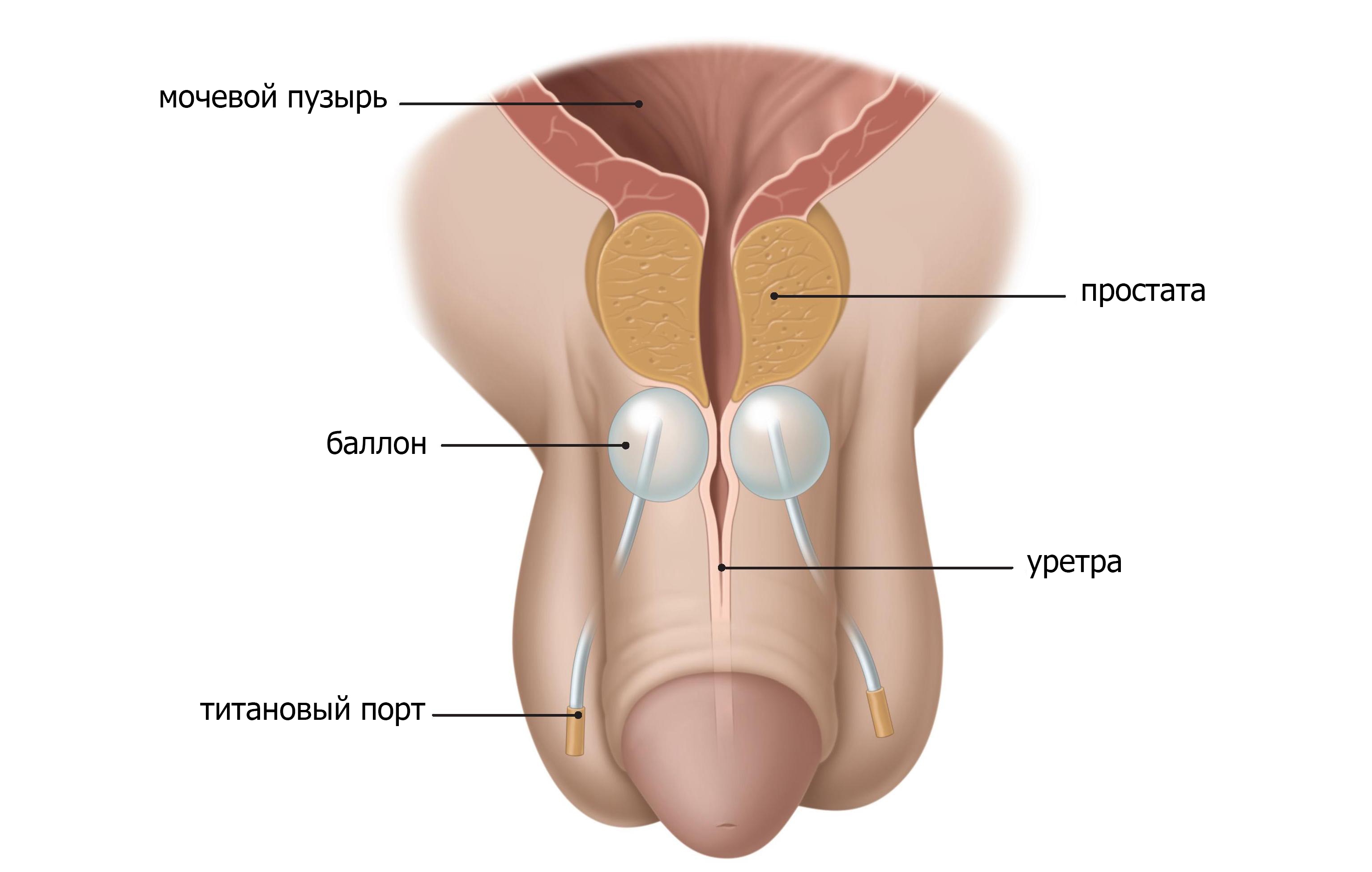
Искусственная имплантация сфинктера мочевого пузыря(AUS).
Искусственная имплантация сфинктера мочевого пузыря, или AUS, является общим методом лечения недержания мочи со средней или высокой степенью стресса. С помощью ручного насоса, AUS позволяет вам контролировать свой мочевой пузырь, сжимая и выпуская манжету вокруг уретры. Целью AUS является уменьшение утечки мочи во время таких действий, как чихание, кашель, бег или подъем.
Когда лучшевоспользоваться AUS?
AUS обычно рекомендуется при тяжелом недержании мочи, или если имплантация слинга не излечивает или не улучшает ваше состояние. AUS имеет долговременный эффект и улучшает качество вашей жизни.
Вы должны иметь возможность вручную управлять насосом. Прежде чем назначить операцию, врач или медсестра будут сидеть с вами, чтобы обсудить, как работает устройство, и убедиться, что вам удобно пользоваться им.
Врач проведет некоторые анализы, чтобы убедиться, что нет противопоказаний для получения AUS. В рамках этой оценки вам понадобится цистоскопия и прокладка. Вы можете подробнее узнать об этом в листовке «Оценка и диагностика недержания мочи.
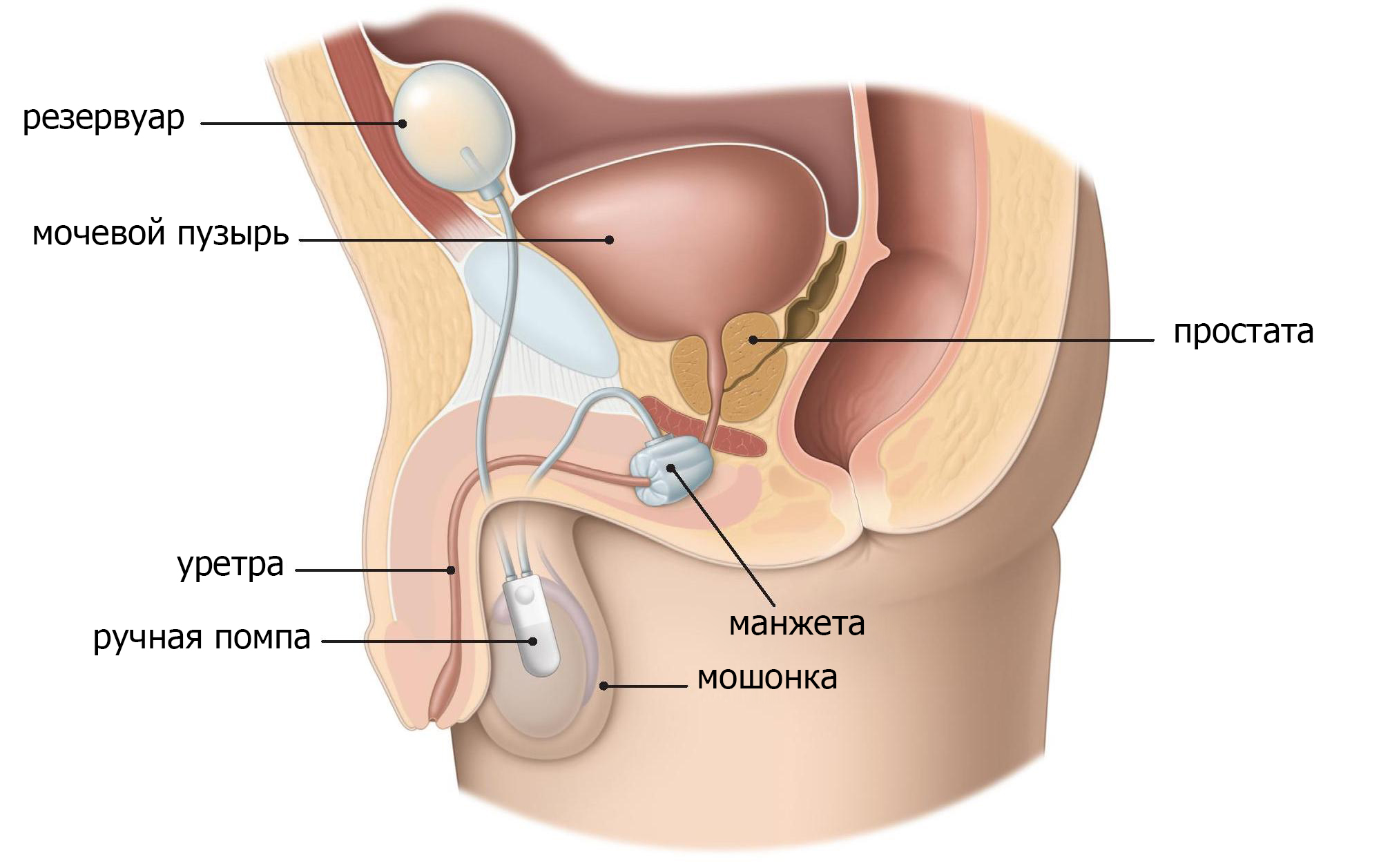
Как имплантируется AUS?
Для процедуры исользуют спинномозговую анестезию, но в некоторых случаях вам может быть рекомендована общая анестезия. Сначала врач вставляет катетер, чтобы убедиться, что ваш мочевой пузырь полностью опустошен во время процедуры.
Врач делает надрез в промежности, чтобы надеть манжету вокруг уретры. Затем врач вводит резервуар через второй разрез в нижней части живота. Наконец, насос расположен в мошонке и соединен с другими двумя элементами устройства (рис.5). Манжет остается открытым до тех пор, пока врач не активирует его несколько недель спустя.
Как подготовиться к процедуре?
Перед операцией врач попросит образец мочи, чтобы убедиться, что у вас нет инфекции мочевых путей. Если у вас есть инфекция, ваш врач назначит антибиотики до, во время и после операции.
Ваш врач будет подробно информировать вас о том, как подготовиться к процедуре. Если вам нужна общая анестезия, вы не должны есть, пить или курить в течение 6 часов до операции. Если вы принимаете какие-либо предписанные лекарства, обсудите их с вашим врачом. Вам может
потребоваться прекратить прием препарата за несколько дней до операции. Ваш врач сообщит вам, когда вы сможете начать принимать его снова.
Сколько времени мне потребуется, чтобы вернуться к моей повседневной деятельности?
Врач обычно удаляет катетер на следующий день после операции и контролирует ваше выздоровление. Возможно, вам придется принимать антибиотики для предотвращения инфекции. Если вы можете без проблем помочиться, и в мочевом пузыре не осталось много остаточной мочи, через несколько дней вас выпишут из больницы. Продолжительность пребывания в больнице может варьироваться в разных странах.
После того, как вы уйдете из больницы, ваше тело все еще нуждается во времени, чтобы полностью оправиться от операции. Из-за этого, AUS не будет активироваться, пока ваши нижние мочевые пути полностью не заживут. Это означает, что через несколько недель после процедуры у вас будет продолжаться утечка мочи. В это время вы также можете испытывать боль в области таза или чувствовать боль при мочеиспускании. Ваш врач может назначить лечение для устранения этих симптомов.
Врач назначит прием для активации устройства через 4-6 недель после операции.
Во время периода восстановления ваш врач может рекомендовать:
- выпивать 1-2 литра ежедневно, особенно воду;
- не поднимать ничего тяжелее 5 килограммов;
- не делать никаких тяжелых упражнений;
- принимать душ вместо ванн;
- избегать термальных ванн
- Предотвратите запор, адаптировав свою диету
- Избегайте сексуальной активности
- Избегайте езды на велосипеде или верхом. После имплантации AUS вам понадобится специально разработанное сиденье, чтобы предотвратить случайную активацию насоса во время этих действий.
Вам необходимо обратиться к врачу или немедленно вернуться в больницу, если:
- появится лихорадка;
- не можете мочиться
- Обратите внимание если раны начинают кровоточить или пропускать прозрачную жидкость или болеть
- Обратите внимание на отек, боль или покраснение мошонки
Преимущества
- Высокая вероятность излечения стрессового недержания мочи
- Долгосрочный эффект
Недостатки
- Очень низкий риск повреждения уретры, прямой кишки или мочевого пузыря во время операции
- Риск повреждения кишечника или кровеносных сосудов в области таза
- Очень Низкий риск временного удержания мочи после операции
- Очень низкий риск срочного недержания мочи
- Очень низкий риск рецидива стрессового недержания мочи
- Риск синяки или кровотечения в брюшной полости
- Риск инфекции мочевых путей
- Риск заражения устройства
- Риск эрозии AUS в уретру
- Опасность механического отказа устройства
- Более инвазивная, чем слинговая имплантация
- Требуется возможность управлять прибором и вручную управлять насосом
- Вы останетесь с недержанием до тех пор, пока устройство не будет активировано через 4-6 недель после операции
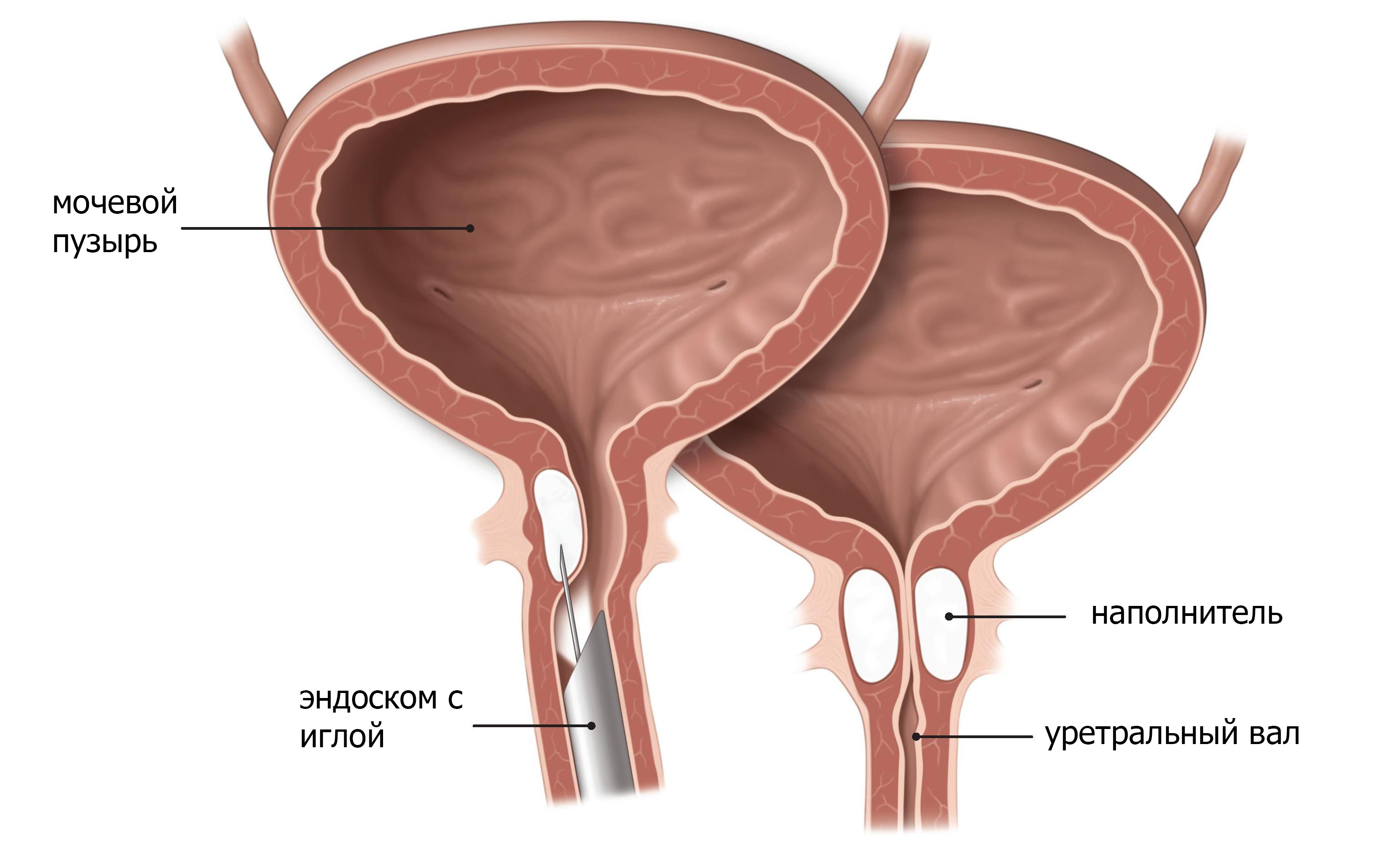
Инъекции с наполнителем.
Если вы страдаете от SUI, ваш врач может рекомендовать лечение с помощью наполнителей. Они вводятся в вашу стенку уретры, так что уретра сжимается и может лучше сопротивляться давлению полного мочевого пузыря (Рис.6). Наполнители вводятся в виде жидкости, которая затем затвердевает в губчатый материал для укрепления стенки уретры. Наполнители могут
состоять из синтетических материалов, таких как бычий коллаген, или быть изготовлены из ткани человека. Эффект от процедуры со временем стирается.
Когда лучше использовать инъекции с наполнителем?
Инъекция с наполнителями рекомендуется, если вы непригодны для других видов лечения, или предпочитаете, чтобы вас лечили с помощью объемных агентов.
Как применяются наполнители?
Для процедуры используют местную анестезию, но в некоторых случаях вам может быть рекомендована общая анестезия. Сначала врач вставляет катетер, чтобы убедиться, что ваш мочевой пузырь полностью опустошен во время процедуры. Затем врач использует эндоскоп для направления иглы в стенку уретры. Доктор вводит наполнители по обе стороны от уретры.
Как подготовиться к процедуре?
Перед процедурой врач попросит образец мочи, чтобы убедиться, что у вас нет инфекции мочевых путей. Если у вас есть инфекция, ваш врач назначит антибиотики.
В течение 3-4 недель ваш врач может рекомендовать:
- Пейте 1-2 литра каждый день, особенно воду.
- Не поднимайте ничего тяжелее 5 килограммов.
- Не делайте тяжелых упражнений.
- Принимайте душ вместо ванн.
- Избегайте приема термальных ванн или посещение саун
- Адаптируйте свою диету, чтобы предотвратить запор
- Избегайте проникновения через влагалище
Вам нужно обратиться к врачу или сразу же вернуться в больницу, если:
- Почувствуете лихорадку
- Не можете самостоятельно мочиться
- Обратите внимание, что рана начинает кровоточить или пропускать прозрачную жидкость, или начала болеть.
Преимущества
- Минимально-инвазивная процедура
- Обычно не требует общей анестезии
- Часто выполняется в амбулаторных условиях
- Не оказывает негативного влияния на возможное будущее хирургическое лечение
Недостатки
- Временный эффект
- Риск заражения стенки уретры
- Риск временной задержки мочи
Источник
Нарушения опорожнения мочевого пузыря: причины
Нарушение опорожнения мочевого пузыря в урологической практике — распространенное и во многих случаях недиагностированное состояние. Гиперактивный мочевой пузырь встречается и лечится чаще, а вот на другие симптомы, например, чувство неполного опорожнения или прерывистое мочеиспускание, многие пациенты не жалуются.
Если процесс не диагностировать и запустить, лечить его будет гораздо труднее. Поэтому как сами пациенты, так и врачи должны особенно внимательно следить за подобными нарушениями. Скрининг мочевого пузыря прост и безопасен: диагностика выполняется с помощью портативных ультразвуковых сканеров.
Лечение нарушений опорожнения мочевого пузыря варьирует от медикаментозной терапии для стимуляции сокращения детрузора до самокатетеризации. Некоторым пациентам с рефрактерным нарушением помогают инъекции ботулинического токсина, иглоукалывание, нейромодуляция крестцового нерва. Сейчас ведутся интересные исследования по трансплантации мышечных стволовых клеток и нейротрофической генной терапии.
Что понимают под нарушением опорожнения мочевого пузыря
Недержанию мочи уделяется много внимания, например, в последнее время мы много слышим о «гиперактивном» мочевом пузыре. А ведь у многих есть противоположная проблема — моча не выводится полностью. Такое состояние неполного опорожнения мочевого пузыря становится все более распространенным. Это связано с увеличением возраста населения и широким использованием холинолитиков для лечения гиперактивного мочевого пузыря.
Патофизиологических состояний мочевого пузыря и уретры, которые могут вызвать нарушение опорожнения мочевого пузыря, много. Задержка мочи и неполное опорожнение мочевого пузыря могут быть вызваны:
- недостаточной сократительной способностью мочевого пузыря;
- непроходимостью уретрального сфинктера или тем и другим;
- обструкцией уретры — это задержка функции из-за нейрогенной диссинергии детрузора-сфинктера, также называемая синдромом стеснительного мочевого пузыря.
Нарушение опорожнения мочевого пузыря
Для нормальной работы мочевыделительной системы необходимы:
- здоровая нервная система;
- здоровые мочевыводящие пути (отсутствие инфекции, повреждений и т.д.);
- нормальный мышечный тонус;
- здоровое психосоматическое состояние.
Патологии любой из этих составляющих приводят к нарушению опорожнения мочевого пузыря. По исследованиям, невропатические процессы являются лидирующей причиной этого состояния.
Рефлексы мочеиспускания — как работает мочевой пузырь
Нормальное мочеиспускание полностью зависит от нервных путей в центральной нервной системе. Эти пути выполняют 3 основные функции:
- усиление;
- координацию;
- синхронизацию.
Нервный контроль нижних мочевых путей должен быть способен усиливать слабую гладкомышечную активность. Это необходимо, чтобы обеспечить устойчивое повышение внутрипузырного давления, достаточного для опорожнения мочевого пузыря. Функция мочевого пузыря и уретрального сфинктера должна быть скоординирована, чтобы позволить сфинктеру открыться во время мочеиспускания, но оставаться закрытым во все остальное время.
Самоконтроль мочеиспускания представляет собой добровольный контроль опорожнения мочевого пузыря у нормального взрослого человека, и способность инициировать опорожнение в широком диапазоне объемов мочевого пузыря. В этом отношении мочевой пузырь является уникальным висцеральным органом, который проявляет преимущественно добровольную, а не непроизвольную (автономную) нервную регуляцию. Ряд важных рефлекторных механизмов способствуют накоплению и выведению мочи и модулируют добровольный контроль мочеиспускания.
Защитный рефлекс от стрессового недержания мочи
Существует важный рефлекс мочевого пузыря, который опосредуется симпатическими эфферентными путями к уретре. Это возбуждающий рефлекс, который сокращает гладкую мышцу уретры и, таким образом, называется охранительным рефлексом. Положительный рефлекс не активируется во время мочеиспускания, но активируется при повышении давления в мочевом пузыре, например, во время кашля или физических упражнений.
Второй охранительный рефлекс запускается активацией сакральных мотонейронов. Они, в свою очередь, активируют эфферентные нейроны наружного сфинктера уретры, которые посылают аксоны в пудендальные нервы и нервы, иннервирующие тазовое дно. Этот соматический охранительный рефлекс активируется афферентами мочевого пузыря и/или непосредственно стрессом, таким как чихание. Активация соматических уретральных и тазовых эфферентных путей сокращает наружный мочевой сфинктер и мышцы тазового дна, предотвращая таким образом стрессовое недержание мочи.
Мозг подавляет охранительные рефлексы во время мочеиспускания. И оно протекает нормально.
Причины неполного опорожнения мочевого пузыря
Задержка мочи, и неполное опорожнение могут быть вызваны рядом причин:
- Механические. В некоторых случаях поток мочи блокируется, например, у мужчин с доброкачественной гиперплазией предстательной железы. Это вызывает непроходимость.
- Необструктивные. Другая форма нарушения опорожнения является необструктивной, то есть нет никаких проблем с мочеиспускательным каналом, но мышца мочевого пузыря менее способна адекватно сокращаться. Когда мочевой пузырь не может правильно сокращаться, часть или вся моча остается в мочевом пузыре. Если патологию не лечить, это состояние приведет к инфекции мочевыводящих путей и повреждению почек.
Доброкачественная гиперплазия предстательной железы
Непроходимость уретры
Непроходимость уретры бывает:
- механическая;
- функциональная непроходимость наружного сфинктера тазового дна — синдром стеснительного мочевого пузыря.
Механическая непроходимость часто возникает из-за доброкачественной гиперплазии мочевого пузыря и стриктуры уретры.
Механическая непроходимость выходного отверстия мочевого пузыря и уретры, особенно у пожилых мужчин в результате гиперплазии простаты, может усугубить симптомы мочевыделения на фоне неврологического заболевания. Чтобы отличить симптомы, вызванные обструкцией предстательной железы, которая легко поддается лечению, от симптомов, вызванных неврологической дисфункцией мочевого пузыря, часто необходимо уродинамическое тестирование,
Симптомы обструкции включают:
- затрудненное мочеиспускание;
- медленную струю мочи;
- ощущение неполного опорожнения мочевого пузыря.
Обструкция выходного отверстия мочевого пузыря может возникать у женщин, но это нечастая причина дисфункции мочевого пузыря.
Функциональная непроходимость наружного сфинктера тазового дна, иногда называемая синдромом стеснительного/застенчивого мочевого пузыря, может вызывать такие же проблемы, как и механическая непроходимость, например, из-за увеличения предстательной железы. При парурезе человек не способен к мочеиспусканию в начале в общественных местах, а затем и в домашней обстановке. Причем появляются не только стыд, паника и страх при позывах в туалет, но и физический дискомфорт со спазмами и болями внизу живота, головокружением, тремором и сердцебиением, повышением АД. Это состояние считается ненормальным, регулируемым охранительным рефлексом.
При отсутствии лечения, патология прогрессирует. Например, в Питтсбургском университете наблюдался ряд пациентов с терминальной стадией почечной недостаточности, вызванной неспособностью расслабить внешний сфинктер в течение десятилетий. Прежде чем эти тяжелые пациенты попадают в список на трансплантаты, их обучают периодической самокатетеризации.
Сфинктерная дисфункция
Дисфункция сфинктера может возникать как во внутреннем сфинктере шейки мочевого пузыря, так и во внешнем сфинктере. При некоторых неврологических заболеваниях сфинктеры могут стать диссинергическими (то есть сокращаться одновременно с сокращением мочевого пузыря), что приводит к обструкции выходного отверстия мочевого пузыря. Обычно это происходит при рассеянном склерозе и поражении спинного мозга выше уровня конуса. Пациент может сообщить о нерешительности, прерывании потока мочи или неполном опорожнении мочевого пузыря.
Сфинктерная дисфункция
Дисфункция мочевого пузыря
Арефлексия детрузора определяется как аконтрактильность или отсутствие сократительной способности вследствие нарушения нервного контроля. При арефлексии детрузора мочевой пузырь не может сокращаться.
Арефлексия детрузора может развиться из различных состояний, при которых повреждаются неврологические пути, иннервирующие мочевой пузырь. Однако нельзя игнорировать вклад миогенных факторов.
Общие неврологические причины нарушения опорожнения мочевого пузыря
Любое повреждение спинного мозга, включая дегенеративное, развивающееся, сосудистое, инфекционное, травматическое и идиопатическое повреждение, может вызвать дисфункцию опорожнения мочевого пузыря. Повреждение конского хвоста (анатомическая структура спинного мозга) и периферических крестцовых нервов имеет разрушительные последствия для функции мочевого пузыря и уретрального сфинктера. Истинная частота дисфункции нижних мочевых путей в результате повреждения конского хвоста и тазового сплетения неизвестна, главным образом из-за отсутствия проспективных исследований предоперационной и послеоперационной нейроурологической оценки пациентов.
Тазовая хирургия. Сообщается, что частота пузырно-мочеточниковой дисфункции составляет:
- от 20% до 68% после абдоминальной резекции промежности;
- от 16% до 80% после радикальной гистерэктомии;
- от 10% до 20% после проктоколэктомии;
- от 20% до 25% после передней резекции.
Переломы таза и крестца. Травма таза может привести к травме конского хвоста и тазового сплетения. Частота неврологических травм после перелома таза оценивается в диапазоне от 0,75% до 11%.
Травма, наиболее тесно коррелирующая с неврологическим повреждением, — это поперечный перелом крестца. Примерно у 2/3 этих пациентов развивается нейрогенный мочевой пузырь. Поскольку большинство травм являются неполными, состояние большинства пациентов с нейроурологической травмой после переломов таза и крестца со временем улучшается.
Некоторые сообщения указывают на то, что частота дисфункции опорожнения мочевого пузыря у пациентов с пролапсом диска (смещение, одна из начальных стадий грыжи) приближается к 20%. Данные показали, что, как только у пациентов появляются признаки дисфункции мочевого пузыря после пролапса поясничного диска, восстановление детрузора при лечении происходит редко. Поэтому если появляется синдром конского хвоста из-за грыжи поясничного диска, это следует рассматривать как неотложную хирургическую помощь.
Перелом таза
Инфекционные неврологические процессы
Существует ряд инфекционных причин неполного опорожнения мочевого пузыря:
- Синдром приобретенного иммунодефицита (СПИД): неврологические осложнения, затрагивающие как центральную, так и периферическую нервную систему, встречаются у 40% больных СПИДом. Задержка мочи является наиболее распространенным симптомом.
- Нейросифилис (tabes dorsalis). Нейросифилис уже давно признан причиной аномалий центральных и периферических нервов. Дисфункция опорожнения кишечника, связанная с нейросифилисом, была распространена в эпоху, предшествовавшую применению пенициллина.
- Опоясывающий лишай и простой герпес. Опоясывающий лишай — это острая, болезненная мононевропатия, связанная с везикулярным высыпанием в области распространения пораженного нерва. Вирусная активность преимущественно локализуется в дорсальных корневых ганглиях черепных нервов. Однако поражение крестцового нерва может быть связано и может вызывать потерю контроля над мочевым пузырем и анальным сфинктером.
- Болезнь Лайма: вызванная спирохетой Borrelia burgdorferi, болезнь Лайма связана с различными неврологическими последствиями. Урологические проявления болезни Лайма могут быть первичными или поздними проявлениями заболевания и затрагивают как людей любого пола, так и всех возрастов. Срочность мочеиспускания, никтурия и недержание мочи — наиболее распространенные урологические симптомы.
Снижение чувствительности
При неврологических заболеваниях периферических нервов или спинного мозга может произойти потеря чувствительности мочевого пузыря. В результате происходит неадекватный афферентный вход в супраспинальные центры, регулирующие функцию органа, чтобы инициировать сильное сокращение детрузора. Человек может не осознавать потерю чувствительности, и может наблюдаться постепенное увеличение остаточных объемов после мочеиспускания, до тех пор пока не разовьется практически полная задержка мочи.
Гипоконтрактильность
Потеря сократимости детрузора может быть связана с потерей иннервации или первичным мышечным заболеванием (редко). При потере чувствительности мозг не распознает, что мочевой пузырь полон, поэтому рефлекс детрузора не может активироваться, и мочевой пузырь не сокращается. При моторной денервации эфферентное сообщение к эндоргану ослабляется или теряется. Гипоконтрактильность в наиболее тяжелой форме приводит к арефлексии детрузора.
Пациенты с гипоконтрактильностью могут чувствовать, что мочевой пузырь не опорожняется полностью, или могут возникнуть затруднения при мочеиспускании.
Миогенная недостаточность
Дегенерация или повреждение гладкой мускулатуры мочевого пузыря также может вызвать гипорефлексию детрузора или арефлексию. Хроническое чрезмерное растяжение может привести к миогенной недостаточности детрузора, даже если неврологическое заболевание лечится или обращено вспять.
Защитит орган от постоянного миогенного повреждения управление мочевым пузырем во избежание растяжения, например, установление прерывистой катетеризации после травмы спинного мозга.
Лечение гиперактивного мочевого пузыря, приводящее к новым нарушениям
Для лечения гиперактивного мочевого пузыря в настоящее время широко используются антихолинергические препараты. Потенциальным побочным эффектом всех антихолинергических средств является высокий остаточный объем мочи и нарушение опорожнения . Это может произойти вскоре после начала терапии и особенно беспокоит слабых пожилых людей и мужчин с сопутствующей гипертрофией предстательной железы.
Исключит потенциальные проблемы простой ультразвуковой контроль остаточной мочи, регулярно проводимый после начала антихолинергической терапии.
Сенсорная уропатия
Диабет приводит к сенсорной и вегетативной полиневропатии. При повреждении сенсорных и/или вегетативных нейронов, иннервирующих мочевой пузырь, может наблюдаться дисфункция мочевого пузыря, характеризующаяся:
- нарушением ощущения наполненности мочевого пузыря;
- увеличением емкости мочевого пузыря;
- снижением сократительной способности мочевого пузыря;
- увеличением остаточного объема мочи.
Распространенность диабетической цистопатии связана с длительностью диабета, а не с полом и возрастом пациента.
Также известно, что диабетическая цистопатия может возникать незаметно и на ранних стадиях развития диабета. В таких случаях дисфункция мочевого пузыря часто выявляется только после тщательного анкетирования и/или уродинамического тестирования. Таким образом, уродинамическое тестирование у пациентов с сахарным диабетом часто является ключом к ранней диагностике дисфункции мочевого пузыря.
Продолжение статьи
- Часть 1. Нарушения опорожнения мочевого пузыря: причины.
- Часть 2. Нарушения опорожнения мочевого пузыря: дифференциальная диагностика и лечение.
Источник