Резус конфликт может стать причиной замершей беременности
Содержание статьи
Замершая беременность на раннем сроке
Замершая беременность на 2 неделе
Замершая беременность на 2 неделе способна возникнуть на фоне различных инфекционных заболеваний. Организм матери в этот период находится в уязвимом состоянии. Именно поэтому нужно тщательно следить за всем происходящим. Особенно если есть риск развития замершей беременности на фоне генетической наследственности или же имеющихся заболеваний.
Основной причиной замершей беременности на раннем сроке может стать отрицательный резус-фактор матери, особенно если на его фоне уже был произведен аборт. Зачастую именно резус-конфликт становится тому причиной. Потому как количество антител перед беременностью значительно увеличивается, в некоторых случаях они достигают критической точки, что приводит к настоящей катастрофе.
Основываясь на всех выше приведенных фактах, следует только лишь один вывод. Нужно планировать беременность заранее и тщательно следить за собственным здоровьем. Таким образом, удастся избежать многих проблем в дальнейшем. Обойдет стороной и замершая беременность.
Замершая беременность на 5 неделе
Замершая беременность на 5 неделе способна развиться на фоне различных неблагоприятных факторов. Основными из них являются инфекционные заболевания. Организм матери не выполняет своих защитных функций. На этом фоне могут развиться многие заболевания, которые способны нести вред плоду.
Исходя из этого, стоит отметить тот факт, что следить за собственным здоровьем, просто необходимо следить. Особенно если замершая беременность уже была. В таком случае все действие происходит под наблюдением лечащего врача.
Кроме того, на ранних сроках эта проблема может возникнуть из-за резус-конфликта. В данном случае в организме женщины повышается количество антител. Данный процесс способен выйти из-под контроля и привести к самой настоящей катастрофе.
Самой распространенной причиной развития замершей беременности являются нарушения гипоталамо-гипофизарной системы. Проявляется это на фоне нерегулярной менструации, инфекций, а также нарушений в генетическом аппарате плода. Именно поэтому замершая беременность встречается часто непосредственно на ранних сроках.
Замершая беременность на 6 неделе
Замершая беременность на 6 неделе может возникнуть по ряду причин. Основными, из которых являются гипоталамо-гипофизарные нарушения. Это происходит из-за нерегулярного менструального цикла, на фоне инфекций передающихся половым путем и нарушениями в генетическом аппарате самого плода.
Большие проблемы могут возникнуть из-за резус-конфликта. Это происходит в том случае, если у матери отрицательный резус-фактор. В данном случае количество антител способно значительно увеличиваться и в конечном итоге привести к настоящей катастрофе.
Кроме того, аборты, которые были сделаны до этого момента, могут вызвать явление замершей беременности. Порой это происходит и из-за родственного брака. Потому как в этом случае наблюдаются тяжелые хромосомные или наследственные заболевания. Травматизация шейки матки способна привести к замершей беременности.
На самом деле факторов развития такого явления может быть довольно много. Важно следить за собственным здоровьем в этот период более тщательно. при наличии серьезных заболеваний избавиться от них или же обратиться за консультацией к специалисту. Потому как замершая беременность довольно неприятное явление, которое чревато серьезными последствиями.
Замершая беременность на 7 неделе
Может ли возникнуть замершая беременность на 7 неделе? Естественно, такое явление исключать не стоит. Дело в том, что на ранних сроках организм женщины подвержен атаке различных вирусов. Потому как происходит полная перестройка и подготовка к деторождению. Многие защитные функции не выполняются должным образом.
Кроме того, даже не значительнее нарушения со стороны менструального цикла способны нести опасность и стать причиной развития замершей беременности. Не нужно забывать и про хромосомные и наследственные заболеваниями. К ним относят болезнь Дауна, к примеру. В таком случае может не только возникнуть патология, но и не начаться развитие полностью.
Огромную роль играет также резус-фактор женщины. Если он отрицательный, то есть риск развития замершей беременности. Особенно если на фоне этого были сделаны и аборты, в таком случае опасность возрастает в несколько раз. Грубое нарушение гормонального статуса, также способствуют развитию многих проблем. В любом случае перед зачатием нужно проконсультироваться с лечащим врачом. Ведь замершая беременность может возникнуть и спонтанно.
Замершая беременность на 8 неделе
Если произошла замершая беременность на 8 неделе, что делать? Первым делом нужно обратиться за помощью в больницу. Никакого чуда в данном случае точно не произойдет. Необходимо прерывать беременность.
От чего так происходит? Почему на ранних сроках может возникнуть это явление? Дело в том, что на данном этапе организм матери подвержен различным атакам извне. Поэтому нужно следить за собственным здоровьем. Любое инфекционное заболевание способно нанести непоправимый вред.
Большую роль в этом деле играют и нарушения работы гипоталамо-гипофизарной системы. Происходит это из-за нарушения менструального цикла, различных инфекций и нарушений самого плода (в основном генетических). Не стоит забывать и про резус-конфликт. Дело в том, что если мама до этого делала аборты, да и плюс к этому у нее отрицательный резус, то риск развития замершей беременности возникает в несколько раз. Поспособствовать этому могут и травмы шейки матки. Поэтому перед планированием зачатия, нужно пройти обследование. Замершая беременность это далеко не шутки.
Замершая беременность на 9 неделе
Несет ли в себе опасность замершая беременность на 9 неделе и возможно ли это? Само по себе это определение говорит о том, что плод просто не может дальше развиваться. То бишь придется делать аборт.
Поэтому перед самим зачатием женщине рекомендуется последить за своим здоровьем. Пройти обследование, и избавиться от многих проблем. Ведь нарушения гипоталамо-гипофизарной системы возникают на фоне других «болезней». Так, нерегулярный менструальный цикл способен привести к развитию замершей беременности. Поэтому следует наблюдать за этим процессом. Кроме того, инфекции передающиеся половым путем, также способны внести свою лепту в это дело.
Генетические и хромосомные нарушения способствуют развитию замершей беременности. Ну и наконец самое распространенное явление, это резус-конфликт. Поэтому мамочкам с отрицательным резусом нужно тщательнее следить за собственным здоровьем. Для этого перед самим зачатие следует пройти ряд процедур и обследоваться. В противном случае замершая беременность способна «наступить».
Замершая беременность на 10 неделе
Если возникла замершая беременность на 10 неделе что делать? Естественно, нужно обращаться за помощью в медицинское учреждение. Сделать что-либо самостоятельно просто невозможно. Затем уже врач после обследования назначает аборт, в данном случае больше ничего сделать нельзя.
Почему же возникает замершая беременность? Дело в том, что многие мамы не следят должны образом за своим здоровьем. На ранних сроках беременности организм готовится к процессу вынашивания малыша и деторождению. Поэтому в какой-то мере он не способен выполнять своих основных защитных функций.
В связи со многими негативными факторами извне, возникают нарушения гипоталамо-гипофизарной системы. Происходит это из-за инфекций, передающихся половым путем и нерегулярного менструального цикла. Поэтому за этим аспектами необходимо постоянно следить.
Ну и наконец, резус-конфликт также способен привести к трагедии. Ведь из-за этого повышается уровень антител, и когда они достигнут своего максимального показателя, может произойти замершая беременность.
Замершая беременность на 12 неделе
Замершая беременность на 12 неделе также способна возникнуть, причем уже на фоне далеко не гинекологических проблем. Во втором триместре все уже несколько по-другому. Организму матери и ребенка уже практически не угрожают никакие инфекции. Но при этом риск развития замершей беременности все, же сохраняется, причем на довольно высоком уровне.
На поздних сроках гибель плода может произойти на фоне тяжелейших экстрагенитальных заболеваний матери. Зачастую к ним относят сахарный диабет и проблемы с сердечнососудистой системой. Не обходит стороной это явление и женщин страдающих проблемами со щитовидной железой. Потому как в организме происходят некоторые изменения.
Что же делать в этом случае? На самом деле ничего страшного нет. Необходимо перед зачатием немного подлечить свои болезни и улучшить состояние организма в целом. Все это производится под наблюдением специалистов. Необходимо четко следовать всем рекомендациям врача. В таком случае замершая беременность во втором триместре не страшна.
Источник
Резус-конфликт при беременности: причины возникновения, лечить или наблюдать?
Беременность — это достаточно сложный процесс, от протекания которого зависит жизнь ребенка, матери, и их здоровье. Одной из важнейших составляющих правильного протекания беременности является резус — фактор.
Для того, чтобы понять какой резус — фактор у будущей матери проводят специальное исследование на аллоиммунные антитела. Оно позволяет определить есть ли в крови особый белок, находящийся на поверхности эритроцитов. Если его нет — значит человек имеет отрицательный резус крови (он встречается у 15% жителей Земли). В повседневности он нам совершенно не мешает, но во время вынашивании ребенка, все меняется, так как он может вызвать множество проблем. Например, он может стать причиной резус — конфликта. Резус — конфликт — это взаимодействие отрицательных и положительных частиц крови (эритроцитов), в результате, которого возникает их склеивание (агглютинация), и появляются нарушения.
Причины резус — конфликта
Резус — конфликт возникает лишь тогда, когда в организме женщины уже есть антитела, которые негативно влияют на нормальное развитие ребенка. Антитела могут начать вырабатываться у плода и матери только в средине или конце беременности. Если антитела матери начали через кровоток проникать к ребенку и атаковать эритроциты, заходит речь о резус — конфликте.
Когда беременность протекает нормально, и кровоток матери и плода совершенно не взаимодействуют, то угрозы для ребенка не возникнет
Резус — конфликт может еще возникнуть в таких ситуациях:
- если в процессе родов произошло кровотечение, и кровь матери имела контакт с кровью малыша (в таком случае при первых родах для малыша опасности не будет, а во время вторых возможен большой риск, ведь процесс выработки антител уже запущен). Такая ситуация встречается в 10 — 15% от всех случаев; риск в разы возрастает при кесаревом сечении;
- выкидыш, возникший на сроке более 6 недель;
- возникновение травм во время беременности часто приводят к травматизации сосудов плода, плаценты, вследствие чего может смешиваться кровь, и происходить выработка антител, которые и губят эритроциты плода;
- в некоторых ситуациях выработка антител может начаться до беременности (например, если при переливании крови по ошибке перелили кровь с положительным резусом);
- внематочная беременность или аборт. Медицинские аборты являются причиной 6% случаев выработки антител, внематочная беременность — 1% случаев.

Если этот процесс был однажды запущен, антитела будут присутствовать постоянно. Но вместе с тем, если резус — конфликт проявил себя во период первой беременности, может так случиться, то он не повлияет негативно на плод, ведь иммунная система только начала выработку антител.
Симптомы резус — конфликта
На самом деле понять сразу что есть резус — конфликт достаточно сложно. У некоторых женщин могут возникать признаки схожие с гестозом (организм ребеночка тратит много сил на создание все новых эритроцитов).
Выяснить есть резус — конфликт можно с помощью специальных анализов и исследования УЗИ. Они могут показать: 
- состояние органов плода: увеличились ли в размерах почки, печень, сердце, селезенка;
- есть ли отек плаценты, который вызывает уплотнение пуповины и увеличение плаценты;
- возникла ли отечность плода, или есть накопление жидкости в грудной или брюшной полости;
- есть ли изменения в положении ребенка (он принимает позу «Будды», когда ножки отодвигаются в стороны через увеличенный живот и грудную клетку);
- возникла ли отечность мягких тканей мозга, которая приводит к раздвоению контура головы.
Проявление таких симптомов может вызвать гибель плода уже на 20-30 неделе развития. Если же ребенок рождается у него обычно обнаруживают анемию или желтуху. В более тяжелых случаях могут возникать серьезные поражения важных органов (в 1,5 — раза увеличена масса тела, что для новорожденных деток очень опасно и может причинить смерть).
Возможные осложнения от резус — конфликта

Важнейшим вопросом для матери является последствия, которые могут ожидать ребенка после возникновения резус — конфликта. Одни из наиболее опасных последствий — кислородное голодание мозга, а также скапливание жидкости во всех полостях и органах младенца. В результате этого нарушается нормальное функционирование всех систем, могут появиться очень опасные для ребенка отеки. В этом случае помочь крохе может только интенсивная терапия, так как без лечения, спасти ребенка вряд ли удастся.
Также беременность с резус — конфликтом вызывает такие осложнения:
- анемия;
- преждевременные роды;
- кровотечение;
- гестоз;
- выкидыш;
- осложнения после беременности.
Стоит отметить, что гибель плода возможна только при сложном протекании резус — конфликта, в других же случаях последствия могут быть не такими трагичными, но и недооценивать их не нужно.
Динамический контроль и диагностика
Чтобы спрогнозировать, как будет развиваться беременность, важно чтобы женщина как можно раньше пришла на консультацию (в особенности это касается тех случаев, если это вторая или третья беременность), а у нее ранее диагностировали сенсибилизацию антителами или гемолитическую болезнь новорожденного/плода.
Чтобы контролировать процесс протекания беременности важно:
- во время постановки на учет все беременные в обязательном порядке проходят такое лабораторное исследование, как определение группы крови и резус — фактора;
- если у женщины был выявлен отрицательный резус, пройти исследование рекомендуют и отцу;
- если опасения подтвердились и у родителей разный резус — фактор, то беременной до 20 недели каждые 8 дней проводят анализы на наличие титр антител;
- определяют вид иммуноглобулинов (IgG или IgM);
- после 20 недели беременную направляют на наблюдение в специализированный центр;
- с 32 недели анализы на титр антител делают один раз на 14 дней, а с 35 недели — раз в 7 дней;
- спрогнозировать ситуацию можно по сроку гестации, в котором обнаружили антитела. Он будет тем неблагоприятное, чем ранее были обнаружены иммуноглобулины к резус — фактору.
Если антитела обнаружили при второй беременности, возникновение резус — конфликта увеличивается, поэтому без инвазивных или не инвазивных методов лечения не обойтись.
Лечение
Для того, чтобы женщина с отрицательным резус — фактором могла вносить ребенка каждый триместр ей назначается десенсибилизирующая терапия, (это применение витаминно — минеральных комплексов, метаболических препаратов, антигистаминных средств, кислородотерапия).

Если же это тяжелая степень резус — конфликта, и возможна реальная угроза для плода, на 37 — 38 неделе беременности проводят кесарево сечение. Если же эта операция по определенным причинам не допустима, проводят переливание крови через пуповину. Эта процедура позволяет уменьшить симптомы анемии, уменьшает отечность, гипоксию, и беременность таким образом продлевают до положенного срока — момента родов.
Переливание крови очень действенный способ сохранения здоровья малыша, но, в то же время он является слишком рискованным, поэтому проводит его только под контролем аппарата УЗИ и только квалифицированным специалистом.
Раньше для решения проблемы с резус — конфликтом использовали метод плазмофороза, а также пересаживали кожу мужчины к женщине, но их эффективность была слишком мала или и вовсе отсутствовала.
Гемолитическое заболевание у новорожденного может проявиться анемией или желтухой. При сильном проявлении желтухи ребенка помещают под специальную фотолампу, если же это небольшая степень — она проходит сама собой.
Терапию новорожденного проводит врач — неонатолог, так как запущенная стадия желтухи может повлечь поражение нервной системы (наличие большого количества билирубина может спровоцировать моторно — двигательное отставание ребенка).
Если при рождении у ребенка выявлены симптомы гемолитической болезни, грудное вскармливание не разрешают несколько недель, так как оно может стать причиной появления новых заболеваний. В случае отсутствия клинической картины гемолитической болезни, после проведения инъекции иммуноглобулина матери разрешают кормить ребенка грудью. Антирезусную вакцину вводят один раз, но не позднее трех суток, так как это позволяет предотвратить резус — конфликт при следующих беременностях.
Источник
Резус-конфликт
Резус-конфликт — несовместимость матери с плодом, которая основывается на защитной реакции женского организма: положительный резус крови ребенка не может существовать с отрицательным резусом матери. Это очень серьезное явление, поскольку резус-конфликт ведет к замиранию плода, искусственному прерыванию беременности и рождению мертвого ребенка.
Содержание статьи:
- Что такое резус-конфликт при беременности?
- Причины резус-конфликта
- Симптомы резус-конфликта при беременности
- Симптомы осложненного резус конфликта при беременности
- Диагностика резус-конфликта
- Лечение резус-конфликта при беременности
- Профилактика резус конфликта при беременности
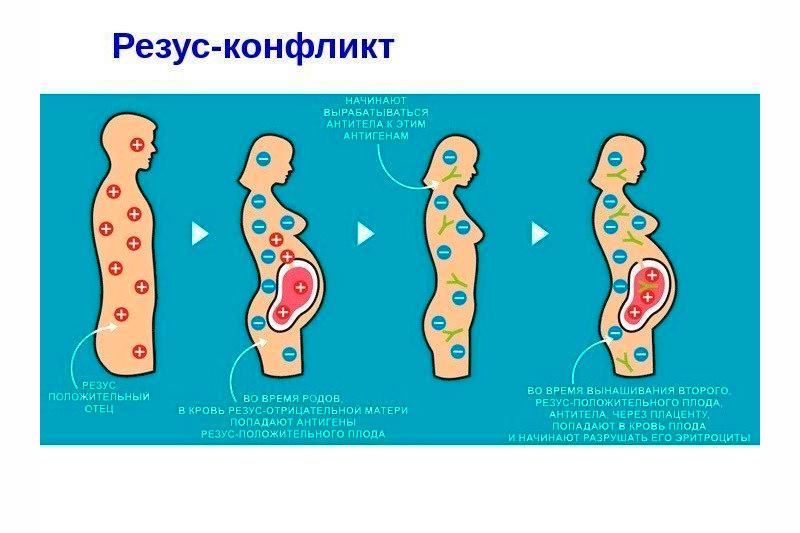
Резус фактор крови человека определяется наличием в резус-системе D-агглютиногена. Этот особый вид липопротеида располагается в верхней части эритроцитов. Данный элемент присутствует в крови у 85% жителей планеты, но 15% не имеют такого липопротеида, поэтому и являются резус-отрицательной группой. Специалисты разработали систему классификации резус-фактора в зависимости от группы крови и её резуса, положительный резус-фактор обозначается Rh (+), а отрицательный — Rh (-).
Резус-конфликт при беременности возникает исключительно у женщин с отрицательным резус-фактором. Ребенок может унаследовать положительный резус отцовской крови, отсюда и вытекают все последующие проблемы. Организм матери воспринимает ребенка как вирус и направляет все свои силы на борьбу с ним. Резус конфликт матери и плода не наблюдается, когда у пациентки Rh (+), а у вынашиваемого ребенка и его отца — Rh (-). Решающую роль играют показатели материнского резус-фактора крови.
Резус конфликт при первой беременности не несет большой угрозы для жизни малыша, ведь материнский иммунитет еще недостаточно вырабатывает атирезусные тела, но проблемы могут возникнуть на поздних сроках беременности. При каждом следующем зачатии ребенка иммунная система будет повышать количество антител по отношению к резус-фактору плода. Именно эти антитела проникают в кровь ребенка и провоцируют такое явление как резус-конфликт.
Сегодняшние достижения в области иммунологии значительно уменьшают риски, связанные с несовместимостью женщины и её малыша.
Что такое резус-конфликт при беременности?
Процесс слипания резус-положительных и резус-отрицательных эритроцитов называется агглютинация. Именно с этим явлением и борются соединенные с Rh-белком антитела — иммуноглобулины. Данные антитела имеют всего два типа: IgM и IgG.
Контакт материнских антител с эритроцитами ребенка наблюдается в полости между плацентой и маточной стенкой. Изначально при гематологическом столкновении происходит выработка антител типа IgM, которые имеют достаточно крупные размеры, не позволяющие им проникать к плоду через плаценту. Поэтому резус-конфликт при первой беременности является достаточно редким явлением. А вот при повторном попадании положительных молекул малыша в кровь женщины, начинается активная выработка антител второго типа — IgG . Их размеры намного меньше, следовательно они могут без проблем просачиваться сквозь плаценту и разрушать эритроциты ребенка. Наличие подобных процессов в организме вызывает развитие гемолитической болезни новорожденного. Поэтому резус конфликт при второй беременности несет серьезную угрозу для жизни ребенка.
Если первая беременность протекала без осложнений, а в организм вовремя был введен иммуноглобулин, то проблем при второй беременности тоже быть не должно. Не стоит опасаться раньше времени и переживать из-за отрицательного резус-фактора, так как он не является противопоказанием для зачатия ребенка. Просто резус-конфликтная беременность должна протекать под присмотром специалистов, а будущая мать должна быть предельно осторожной во всем.
Причины резус-конфликта
Спровоцировать это явление могут следующие факторы:
- Кровь с положительным резус-фактором ребенка попадает в материнскую кровь отрицательного резуса в момент рождения ребенка, что и активирует дальнейшую выработку антител в женском организме. Образованные единожды антитела, остаются в организме на всю жизнь.
- Несовместимая по резус-факторам кровь пациентки и плода может соединиться при патологическом протекании беременности: развитие оплодотворенного яйца вне матки, хирургическое вмешательство, самопроизвольное прерывание беременности, кровотечение, переливание крови с положительным резусом. Все вышеперечисленные факторы являются возможной причиной возникновения серьезных соложений при последующем вынашивании ребенка.
- На выработку антител в женском организме влияют проводимые раннее предродовые анализы: амниоцентнез, биопсия хориона. Для получения исследуемого материала необходимо внутриутробное вмешательство, что создает вероятность попадания резус-положительной крови плода в кровь матери.
Специалистами также выделяют не связанную с беременностью и родами, группу факторов риска, которая значительно увеличивает шанс проявления резус-конфликта матери и ребенка:
- выработка антител при переливании крови положительного резус-фактора;
- иммунизация при внутривенном введении наркотических веществ одной иглой на всех.
Симптомы резус-конфликта при беременности
Резус-конфликт матери и ребенка не имеет четко выраженной симптоматики. Обнаружить наличие гемолитического заболевания можно при прохождении УЗИ. На обследовании доктор сможет выявить скопление жидкости в брюшной полости, которое провоцирует нехарактерное увеличение животика. Также может наблюдаться аномальное увеличение жизненно важных органов: печени, селезенки, сердца. Проявление тех или иных симптомов свидетельствует о развитии определенной формы гемолитической болезни ребенка. Специалисты различают три типа заболевания: отечная, желтушная, анемическая.
Развитие данного заболевания имеет серьезные последствия и может стать причиной гибели ребенка в утробе матери с 20 недели беременности.
Симптомы осложненного резус конфликта при беременности
Степень сложности гемолитического заболевания зависит от количества выработанных антирезусных тел с Rh (-) в крови матери и от уровня развития плода. Серьезным осложнением является образование водянки плода, развитие отечного синдрома малыша и патологическое увеличение веса плода, что ведет к его гибели.
Диагностика резус-конфликта
Диагностирование заключается в обследовании женского организма и выявлении факторов риска возможного развития гемолитической болезни. Становясь на учет, каждая беременная женщина и отец будущего ребенка в обязательном порядке сдают анализ крови, определяющий её группу и резус-фактор. Если у женщины был обнаружен отрицательный резус-фактор, а у отца — положительный, необходимо один раз в месяц сдавать кровь на исследование антител и контроля их развития.
При первичном обнаружении антител, нужно определить их класс проявления. После 20 недели беременности пациентку обязательно нужно обследовать у специалиста, который и определит метод и срок предстоящих родов.
После 18 недели беременности осмотр состояния плода проводится при помощи ультразвукового исследования. Оценить состояние ребенка и уровень его развития можно при использовании следующих методов:
- Не инвазивные:
- проводится ультразвуковое исследование на наличие патологий у плода, изучаются размеры его органов, диаметр пуповинной вены, толщина плаценты. При нормальном протекании беременности УЗИ проводится 3 раза: на 18-20 неделе, 30-32 неделе и перед самыми родами 34-36 неделя. Если состояние ребенка не соответствует норме или проводилось переливание крови малышу, то ультразвуковое исследование могут проводить каждый день;
- допплерометрия; метод, оценивающий функциональность сердечной мышцы, показатели кровоснабжения крупных сосудов и пуповины;
- кардиотокография; направлена на обследование сердечно-сосудистой системы, что также помогает вовремя определить недостаток кислорода у плода.
- Инвазивные:
- амниоцентез: вмешательство в плодный пузырь с целью получения материала околоплодных вод с дальнейшим его исследование в лаборатории. Чтобы оценить общее состояние ребенка, изучается наличие присутствующего билирубина. Метод является очень точным, но, к огорчению, несет большую опасность: в плодный пузырь может попасть инфекция, вмешательство может привести к преждевременным родам, кровотечению. Амниоцентез назначают женщинам, у которых предыдущие роды сопровождались гемолитическим заболеванием малыша.
- кордоцентез: забор крови, предусматривающий прокол пуповины. Данный способ применяют в тех случаях, когда необходимо сделать переливание крови ребенку и максимально точно выяснить степень тяжести гемолиза. Осложнения после выполнения процедуры такие же, как и при амниоцентезе, однако на пуповине может развиться гематома, а в месте пункции пуповины может возникнуть кровотечение. Кордоцентез назначают женщинам, у которых был резус-конфликт во время предыдущих беременностей. Если при ультразвуковом исследовании были обнаружены симптомы гемолитической болезни, а количество выработанных антител превышает норму, то также необходимо проводить кордоцентез.
Осложнения после использования инвазивных методов диагностирования резус-конфликта матери и плода могут быть очень серьезными, поэтому необходимо сделать все возможное, чтобы избежать внутриутробного вмешательства. Женщину обязательно нужно проконсультировать и разъяснить тот риск, которому поддается плод. Доктор не может нести ответственность за поведение женского организма и успешное проведение процедуры, поэтому зачастую пациентка в письменной форме дает свое соглашение для дальнейшего применения процедур.
Лечение резус-конфликта при беременности
Современные терапевтические методики позволяют эффективно и быстро устранить угрозу жизни для плода, сохраняя ему жизнь и поддерживая нормальные показатели беременности. Самым эффективным методом остается переливание крови плода, которое назначают при развитии у ребенка малокровия. Вмешательство происходит исключительно при стационарном лечении, а после проведения процедуры женщина еще длительное время остается на сохранении, под тщательным присмотром акушеров. Переливание крови улучшает состояние плода и предотвращает преждевременные роды, также значительно снижаются риски развития у новорожденного гемолитического заболевания.
Женщины, у которых антитела были обнаружены на ранних сроках или прошлая беременность сопровождалась резус-конфликтом матери и плода, относятся к группе с повышенным риском осложнения. До 20 недели пациентки должны регулярно посещать женский кабинет, а после этого они направляются на стационарное лечение.
Также лечение может основываться на очищении материнской крови. Для этого применяют такие процедуры, как плазмаферез или гемосорбция. Ослабить иммунитет пациентки можно при помощи десенсибилизирующей терапии и иммуноглобулинного лечения. Однако статистика указывает на неэффективность данных методов, поэтому от них фактически полностью отказались.
Добиться нормализации состояния ребенка можно только прекратив доступ антител материнской иммунной системы, поэтому, как только медицинские показатели позволят ребенку выжить за пределами материнского утроба, проводится родоразрешение. Резус-конфликтная беременность обычно заканчивается преждевременными родами, так как на последних сроках антирезусные тела, поступающие к ребенку, вырабатываются в большем количестве. Способы и сроки, на которых проводится родоразрешение, зависят от индивидуальности женского организма и степени тяжести состояния плода. Самым щадящим методом считают кесарево сечение, поэтому он и является самым распространенным способом появления на свет малыша. Если пациентка достигла 36 недели беременности, то акушеры могут вызвать роды, которые будут проходить естественным путем, но немного раньше, запланированных сроков.
Профилактика резус конфликта при беременности
Чтобы предотвратить развитие гемолитической болезни, будущей матери вводят антирезусный иммуноглобулин D. Это очень эффективный препарат, который прошел ряд исследований и выпускается на предприятиях США, Франции и РФ. Препарат вводится на двадцать восьмой неделе беременности, ведь именно на этом сроке наблюдается увеличение риска развития резус-конфликта матери и плода. Повторное применение препарата необходимо провести на протяжении трех суток после родоразрешения.
Инъекцию могут назначать независимо от исходного результата: роды, искусственное прерывание беременности, аборт, внематочная беременность и т.д. Если во время любой из операций пациентка потеряла большое количество крови, доза иммуноглобулина должна быть увеличена.
При постановке на учет, женщина сдает анализы на определение резус-фактора крови, если результаты покажут, что он является отрицательным, то необходимо установить резус и отца ребенка. Если у мужчины окажется положительный резус-фактор, то плод может унаследовать его резус, что может спровоцировать резус-конфликт с матерью. В таком случае беременную регулярно обследуют и проверяют количество выработанных антирезусных тел. Если антитела не обнаруживаются, то ребенку ничего не угрожает. Сразу же после рождения у младенца берут кровь на анализ и определение группы и резус-фактора крови. Если результат укажет на то, что у малыша кровь с положительным резус-фактором, то матери также вводят иммуноглобулин D, чтобы предотвратить возможность появления резус-конфликта во время будущих беременностей.
Большая часть специалистов склоняются к тому, что вводить иммуноглобулин также стоит после переливания крови положительного резус-фактора или тромбоцитной массы, отслаивания плаценты, получении травм будущей матерью, биопсии хориона.
Источник