Прогрессия рака мочевого пузыря
Содержание статьи
Рак мочевого пузыря
Злокачественная опухоль или рак мочевого пузыря — это опасное, а зачастую и смертельное новообразование, изначально исходящее из слизистой мочевого пузыря, способное поразить как располагающиеся рядом с мочевым пузырем органы (предстательную железу, мочеиспускательный канал, матку, прямую кишку), так и отдаленные (легкие, печень, кости, головной мозг).
Злокачественные опухоли мочевого пузыря, классификация, стадии
В зависимости от вида клеток, из которых происходит опухоль, выделяют разные типы рака мочевого пузыря. Наиболее распространена уротелиальная, или переходно-клеточная, карцинома. Она встречается в 90-95% случаев. Гораздо реже опухоль представляет собой аденокарциному, плоскоклеточный рак, мелкоклеточную карциному, саркому (злокачественную опухоль из соединительной ткани).
Стадии рака мочевого пузыря:
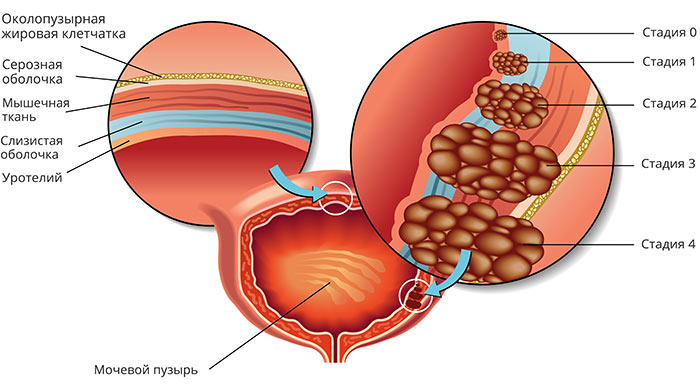
- I — опухоль находится в пределах уротелия (слизистой оболочки) и не прорастает глубже.
- II -опухоль проросла глубже в стенку мочевого пузыря, но все еще не прорастает за его пределы.
- III — опухоль проросла за пределы мочевого пузыря и распространилась на окружающие ткани.
- IV — рак мочевого пузыря с метастазами.
Причины рака мочевого пузыря, факторы риска
Известно, что существуют факторы, которые повышают риск онкологии мочевого пузыря. На некоторые из них можно повлиять, на другие (такие как наследственность и возраст) нельзя:
- Самый значимый фактор риска — курение. У курильщиков заболевание возникает в три раза чаще, чем у некурящих людей. Считается, что примерно половина случаев рака мочевого пузыря у мужчин и женщин связана с курением. Табачный дым содержит токсичные вещества, которые попадают в кровь и выделяются вместе с мочой. Они задерживаются в мочевом пузыре и вызывают злокачественное перерождение клеток слизистой оболочки.
- Некоторые профессии предполагают контакт с вредными веществами, которые повышают вероятность возникновения злокачественных опухолей мочевого пузыря. В группе повышенного риска работники предприятий, которые занимаются производством красителей (воздействие бензидина и бета-нафтиламина), резиновой, кожевенной, текстильной, лакокрасочной продукции, художники, машинисты, парикмахеры (воздействие веществ, которые входят в состав красок для волос), водители грузовиков (воздействие продуктов сгорания дизельного топлива).
- Было замечено, что раком мочевого пузыря реже страдают люди, которые пьют много жидкости. Вероятно, причина в том, что мочевой пузырь у них регулярно очищается.
- Чаще всего заболевание диагностируют в старшем возрасте. Более 90% пациентов с раком мочевого пузыря — люди старше 55 лет.
- У мужчин риски выше, чем у женщин.
Как избежать рака мочевого пузыря? На что обратить внимание?
- Извечный совет всех врачей — не курите. Не курите вообще.
- Частный совет онкоуролога: убедитесь, что вы не используете бензидиновых красителей в творчестве.
- Не задерживайте мочу, лучше посетить туалет каждые 2-3 часа, чем мочиться раз в день.
- И если вдруг в моче показалась кровь, даже капелька, то срочно, в этот же день — к урологу.
Особенно опасно появление крови в моче без боли, жжения и учащения мочеиспускания. Чаще всего это означает, что кровотечение происходит из опухоли мочевого пузыря. Также важным является ежегодная диспансеризация у уролога: УЗИ почек и мочевого пузыря, особенно для тех, у кого родственники болели раком мочевого пузыря.
Что делать, если у близкого человека выявили опухоль мочевого пузыря?
На приём к онкоурологу. Максимально возможно — быстро. Онкоуролог выполнит ряд диагностических процедур и предложит тот или иной вариант лечения. Важно понимать, что способы лечения рака мочевого пузыря разных стадий имеют кардинальные отличия. И чем раньше опухоль выявлена, тем больше шансов, что лечение будет радикальным. Не относитесь равнодушно к появлению даже слабого красного окрашивания в моче, это может иметь самые печальные последствия.
Симптомы злокачественных опухолей мочевого пузыря
Чаще всего признаки злокачественных опухолей мочевого пузыря неспецифичны, в большинстве случаев они бывают вызваны другими заболеваниями. Установить точный диагноз можно только после обследования.

Обычно первый признак рака мочевого пузыря — примеси крови в моче. Они могут окрашивать мочу в оранжевый, розовый, темно-красный цвет. Кровь может появиться один раз, а потом моча несколько недель или месяцев снова выглядит нормально.
Другие возможные симптомы:
- Частые мочеиспускания.
- Боли, рези во время мочеиспусканий.
- Затруднение во время мочеиспускания, слабая струя мочи.
При запущенном злокачественном образовании мочевого пузыря возникают такие симптомы, как боли в пояснице, невозможность помочиться, постоянная слабость и усталость, снижение аппетита и потеря веса, боли в костях, отеки на ногах.
Многие из симптомов, перечисленных выше, возникают при аденоме простаты у мужчин, мочекаменной болезни, отеке слизистой оболочки мочевого пузыря при цистите и других заболеваниях.
Особенности и симптомы рака мочевого пузыря у женщин
Несмотря на различия в строении женской и мужской мочеполовой системы, признаки рака мочевого пузыря у женщин и мужчин не различаются. Есть только один небольшой нюанс: женщины чаще игнорируют кровь в моче, особенно если она появилась незадолго до месячных или во время них. Из-за этого они позже обращаются к врачу.
Некоторые факты:
- Женщины страдают злокачественными опухолями мочевого пузыря реже, чем мужчины.
- Шансы среднестатистической представительницы прекрасного пола заболеть этим онкозаболеванием — 1:88.
- У женщин заболевание обычно диагностируют в более позднем возрасте, чем у мужчин.
- Обычно у женщин обнаруживают менее агрессивные и менее инвазивные опухоли.
- Но если обнаружен запущенный инвазивный рак, шансы выжить у женщины ниже, чем у мужчины.
Особенности рака мочевого пузыря у мужчин
- Мужской пол — фактор риска рака мочевого пузыря. У мужчин заболевание встречается чаще, чем у женщин.
- Шансы мужчины заболеть данной онкопатологией в течение жизни — 1:26.
- У мужчин рак мочевого пузыря обычно диагностируют в более раннем возрасте, чем у женщин, опухоль обычно оказывается более агрессивной и инвазивной.
- У мужчин опухоль может имитировать симптомы аденомы простаты.
Что важно в диагностике рака мочевого пузыря?
Методы диагностики:
- ТУР-биопсия,
- цистоскопия.
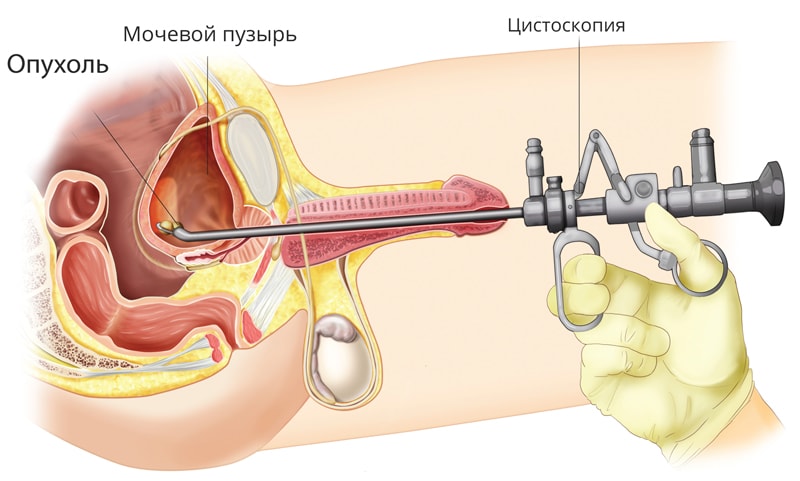
Первое и совершенно необходимое исследование — это цистоскопия. Многие знают про гастроскопию — процедуру осмотра желудка. Практически так же можно определить и цистоскопию — осмотр внутренней поверхности мочевого пузыря.
В Европейской онкологической клинике используются современные цистоскопы Karl Storz и Olympus, процедура выполняется с обезболиванием.
Еще один важный способ диагностики рака мочевого пузыря — ТУР-биопсия. Через мочеиспускательный канал без внешних разрезов вводится специальный инструмент — резектоскоп. Опухоль удаляется в пределах здоровых тканей и отправляется на гистологическое исследование и цитологию мочевого пузыря. И здесь применение фотодинамической диагностики позволяет расширить возможности стадирования: ведь ТУР — это не только диагностика, но в ряде случаев и способ лечения опухоли мочевого пузыря. В синем цвете хирургу видны самые мелкие участки слизистой, пораженных опухолью, для возможности их полного удаления.
Безусловно, важны такие исследования, как компьютерная томография, рентгенография грудной клетки, УЗИ органов брюшной полости. КТ позволяет оценить наличие и размер метастазов, находить пораженные лимфатические узлы, понять, успела ли опухоль выйти за пределы мочевого пузыря и поразить прямую кишку, матку, предстательную железу. Рентгенография грудной клетки делает возможным исключение метастазов в легкие, а УЗИ — в печень.
Методы лечения рака мочевого пузыря
Способ лечения зависит от стадии рака мочевого пузыря. На первых стадиях возможно сохранение мочевого пузыря, хирургическим способом удаляется только сама опухоль. Как было сказано выше, для этого используется ТУР — трансуретральная резекция — операция без каких-либо разрезов, через мочеиспускательный канал. Резко уменьшает количество рецидивов использование фотодинамической диагностики во время ТУР, ведь врач легко видит все пораженные участки мочевого пузыря. После удаления опухоли мочевого пузыря используется внутрипузырная химиотерапия или иммунотерапия: в мочевой пузырь курсами вливается либо химиопрепарат, активный против опухоли, либо вакцина БЦЖ. Введение противотуберкулезной вакцины БЦЖ при раке мочевого пузыря используется в медицине давно и увеличивает безрецидивную выживаемость больных.
Особым случаем является наличие опухоли мочевого пузыря, которая «сидит» прямо на устье мочеточника. Такая опухоль может блокировать отток мочи из почки. Для восстановления функции почки выполняется пункционная нефростомия — установка специальной трубочки в почку для восстановления оттока мочи.
К сожалению, удаление опухоли устья мочеточника сопряжено с обязательным повреждением этого органа. В Европейской онкологической клинике мы предлагаем удаление подобной опухоли при помощи трансуретральной резекции с сохранением мочеточника. Для этого мы пересаживаем мочеточник в верхнюю часть мочевого пузыря лапароскопическим способом, что позволяет избавить пациента от нефростомы.
Если же мы видим, что опухолей много, что имеются метастазы в местные лимфатические узлы, что опухоль слишком глубоко поражает стенку мочевого пузыря, то здесь необходимо решать вопрос об удалении мочевого пузыря и проведении облучения либо системной химиотерапии.
Необходимо понимать, что удаление мочевого пузыря — цистэктомия — это одна из наиболее сложных операций в урологии. Для обеспечения безопасности пациентов, кому показана цистэктомия, в Европейской онкологической клинике создан хирургический блок, отвечающий стандартам безопасности Израиля. Это мощная анестезиологическая и реанимационная служба, операционный зал, оснащенный самым современным оборудованием, позволяющим минимизировать кровопотерю. В блоке интенсивной терапии происходит круглосуточное врачебное наблюдение послеоперационных больных, постоянно мониторируются функции жизненно важных органов.
Как жить без мочевого пузыря, если онкоуролог рекомендует его удаление?
Самый неприятный вариант — удалили мочевой пузырь, а мочеточники вывели на кожу. У пациента нет резервуара для накопления мочи, она выходит в пластиковые мочеприемники, прикрепленные к телу. Качество жизни этих людей оставляет желать лучшего: это постоянный запах мочи, затруднения в гигиенических процедурах, резко повышенный риск инфекции почек, часто — невозможность просто выйти на улицу. Между тем, существует несколько способов создания нового мочевого пузыря, так называемая неоцистопластика. Изолируется участок кишечника, туда пересаживаются мочеточники, создается анастомоз (соединение) с мочеиспускательным каналом. Это позволяет пациенту мочиться как обычно.

Важно знать и понимать, что в лечении рака мочевого пузыря важна не только операция. Комплексный подход, совместные усилия хирурга-онкоуролога, химиотерапевта, радиолога зачастую помогают не только спасти жизнь пациенту, но и сохранить качество его жизни. В Европейской онкологической клинике по поводу каждого пациента с раком мочевого пузыря обязательно проводится консилиум этих специалистов, что позволяет достигнуть хороших результатов. В сложных неоднозначных случаях мы стараемся получить «второе мнение» наших коллег из ведущих университетских клиник Австрии, Германии и Израиля.
Почему при обнаружении маленькой опухоли врач-онкоуролог рекомендует выполнение расширенного обследования костей, печени, легких?
В онкологии нет понятия «маленькая опухоль». Есть понятие «стадия». В довольно большом количестве случаев первичная опухоль не превышает полсантиметра, однако она уже успела «забросать метастазами» отдаленные органы. Если просто удалить опухоль, даже удалить радикально, вместе с мочевым пузырем, то человека убьет метастаз, который вовремя не был выявлен.
Иммунотерапия при раке мочевого пузыря
Иммунотерапия — современное, активно развивающееся направление в лечении онкологических заболеваний, на которое многие врачи и ученые возлагают большие надежды. Применяется она и при злокачественных опухолях мочевого пузыря.
Внутрипузырное введение вакцины БЦЖ практикуется уже более 30 лет. В мочевой пузырь, зачастую после трансуретральной резекции опухоли на ранней стадии, вводят ослабленные туберкулезные палочки. Они не могут вызвать туберкулез, но активируют клетки иммунной системы, которые начинают «замечать» и атаковать опухоль.
Более современное направление в иммунотерапии злокачественных опухолей мочевого пузыря — применение ингибиторов контрольных точек. Контрольные точки — это молекулы, которые использует иммунная система, чтобы не допустить атаки на здоровые ткани. Эти молекулы иногда используют опухолевые клетки, чтобы подавить иммунный ответ. Ингибиторы контрольных точек помогают снять этот блок:
- Блокаторы PD-L1: атезолизумаб (Тецентрик), авелумаб (Бавенсио), дурвалумаб (Имфинзи).
- Блокаторы PD-1: ниволумаб (Опдиво), пембролизумаб (Кейтруда).
Цены в Европейской онкологической клинике на лечение рака мочевого пузыря
- Консультация онколога — 5100 руб.
- Консультация химиотерапевта — 6900 руб.
- Проведение внутрибрюшной химиотерапии (инфузия, без стоимости лекарственных препаратов) — 19100 руб.
- Резекция мочевого пузыря — 61000 руб.
- Резекция мочевого пузыря с резекцией мочеточника — 93800 руб.
- Трансуретральная резекция (ТУР) мочевого пузыря — 120000 руб.
- Расширяющая кишечная пластика мочевого пузыря — 85300 руб.
- Проведение химиотерапии (инфузия, без стоимости лекарственных препаратов) — 15000 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 15000 руб.
- Анти PD-1 терапия — 334000 руб.
Источник
ISSN 1996-3955
ИФ РИНЦ = 0,580
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Леонов М.Г. 1 Алексеенко С.Н. 2 Тхагапсо А.А. 1 Шадринова М.Д. 3 Тесленко Л.Г. 3
1 ГБУЗ «Онкологический диспансер № 3»
2 ФБОУ «Кубанский государственный медицинский университет»
3 ГБУЗ «Клинический онкологический диспансер № 1»
В статье представлены результаты ретроспективного исследования 627 больных раком мочевого пузыря (РМП), изучены частота и сроки возникновения рецидивов заболевания после проведенного лечения. По результатам обследования 173 больных РМП после проведенного лечения с использованием цистоскопии и цитологического исследования промывных вод мочевого пузыря с помощью метода жидкостной цитологии. Показано, что эффективность метода жидкостной цитологии в диагностике местных рецидивов РМП превышает традиционное цитологическое исследование на 29,6 % и количество неудовлетворительных цитологических препаратов снижается на 24,6 %.
рак мочевого пузыря
рецидив заболевания
цитологическая диагностика
жидкостная цитология
1. Лопаткин Н.А., Камалов А.А., Кудрявцев Ю.В. и соавт. Флуоресцентная диагностика рака мочевого пузыря // Урология. — 2000. — № 4. — С. 3-6.
2. Матвеев Б.П., Фигурин К.М. Результаты оперативного лечения больных раком мочевого пузыря // Урология и нефрология. — 1997. — № 2. — С. 25-28.
3. Переверзев А.С., Петров С.Б. Опухоли мочевого пузыря. — Харьков: Факт, 2002. — 303 с.
4. Поляничко М.Ф. Усовершенствование, диагностика и разработка восстановительных операций при хирургическом и комбинированном лечении злокачественных новообразований мочевого пузыря: Автореф. дис. д-ра мед. наук. — Ростов-на-Дону, 1980. — 26 с.
5. Семыкин Ю.А. Аутопластика после расширенных резекций в хирургическом и комбинированном лечении глубокоинвазивного рака мочевого пузыря: дис. … канд. мед. наук. — Томск, 1991. — 214 с.
6. Badjuk M., Dvoracek J. Diagnosis and therapy of superficial tumors of urinary bladder // Cas. Lek. Cesk. — 2002. — Vol. 22. — P. 723-728.
7. El-Bolkainy M.N., Mokhtar N.M., Ghoneim M.A. et al. The impact of schistosomatosis on the pathology of bladder carcinoma // Cancer. — 1981. — № 18. — P. 2643-2648.
8. Konofaos P., Zietman A., Wishnow K. Bladder cancer. In: Cancer of medicine, ed. 5 Ed. by J.F. Holland et al. Lea&Febiger. — 2001. — P. 1544-1558.
9. Pieras E., Palou J., Salvador J. et al. Management and prognosis of transitional cellcarcinoma. Superficial recurrence in muscle invasive bladder cancer after bladderpreservation. // Eur. Urol. — 2003. — Vol. 44. — P. 222-225.
10. Sweeney P., Kursh E.D., Resnick M.I. Partial cystesctomy // Urol. Clin. North. Amer. — 1992. — Vol. 19. — P. 701-711.
Частота местных рецидивов РМП после проведенного лечения, по данных разных авторов, составляет 50-95 % [1]. Долгие годы стандартом оказания медицинской помощи больным с мышечно-инвазивным РМП была цистэктомия. Цистэктомия является травматичной операцией, а пожилой и старческий возраст больных, наличие выраженной сопутствующей патологии часто ограничивают возможности и объем оперативного вмешательства, также немаловажное значение имеет отказ части больных от этого вида хирургического лечения [4].
Учитывая тот факт, что в последние годы изменилось отношение к вопросам качества жизни, то в настоящее время большое значение уделяется органосохраняющему лечению при инфильтративных формах опухолей мочевого пузыря — трансуретральной резекции (ТУР) мочевого пузыря в сочетании с адъювантной химиолучевой терапией [2, 7, 8, 10].
Поверхностный РМП среди злокачественных новообразований мочевого пузыря встречается в 80 % случаев. Частота рецидивов заболевания при этой форме РМП колеблется от 56,0 % до 65,5 % при I стадии заболевания, от 31,5 % при Т2а до 70,1 % — при T2b стадии [2, 5].
Возникновение рецидивов РМП после проведенного лечения зависит от многих факторов, среди которых наиболее значимыми являются: стадия процесса, величина опухоли и мультицентричность ее роста [1, 3, 7, 9].
Основными методами диагностики местных рецидивов РМП после окончания лечения являются цистоскопия и цитологическое исследование промывных вод мочевого пузыря. Диагностическая точность традиционного цитологического исследования в диагностике РМП невелика и составляет не более 40-54 % [1].
Для РМП характерна высокая частота рецидивов и прогрессии опухоли, что предполагает длительное наблюдение за больным, включающее проведение лабораторных и инструментальных методов исследований. В связи с этим совершенствование существующих методов своевременной диагностики рецидивов РМП остается актуальной задачей, решение которой позволит улучшить качество и увеличить продолжительность жизни больных [3]
Цель исследования — изучение частоты и сроков рецидивирования РМП после проведенного лечения и оценка эффективности использования метода жидкостной цитологии в своевременной диагностике местных рецидивов этого заболевания.
Материалы и методы исследования
Проведено ретроспективное изучение данных 627 больных РМП I-IV стадий, проходивших лечение в ГБУЗ «Клинический онкологический диспансер № 1» (г. Краснодар) в 2008-2010 гг.
Больные были разделены на две группы в зависимости от стадии первичной опухоли. В первую группу вошли 528 (84,2 %) пациентов, проходивших лечение по поводу поверхностного РМП (Tis-T1N0M0 стадии), подвергнутых органосохраняющему лечению. Во вторую группу — 99 (22,8 %) больных, лечившихся по поводу инвазивного РМП (II-IVстадий), которым была выполнена резекция мочевого пузыря или цистэктомия.
При проведении стадирования первичного опухолевого процесса использовалась Международная классификация злокачественных опухолей TNM 7-го пересмотра (2009), в рубрике С67 мочевой пузырь.
В каждой группе больных изучены частота и сроки возникновения рецидивов в течение трех лет.
С целью улучшения цитологической диагностики местных рецидивов РМП за период 2011-2013 гг. в ГБУЗ «Онкологический диспансер № 3» (г. Новороссийск) былои обследованы 173 больных РМП после проведенного лечения (комплексного или комбинированного) с использованием эндоскопического (фиброцистоскопия) и цитологического (жидкостная цитология и традиционное исследование) методов.
Всем обследуемым выполняли цистоскопию гибким фиброцистоскопом Karl Storz (Германия). Перед проведением цистоскопии выполняли общие клинические обследования, позволяющие определить противопоказания к проведению внутрипузырного инвазивного вмешательства и необходимые мероприятия по подготовке пациента к фиброцистоскопии. После окончания фиброцистоскопии получали спиртовой смыв мочевого пузыря по методу В.Т. Кузьмина (1963), делили его на две порции, одну из которых исследовали традиционным цитологическим методом, другую — методом жидкостной цитологии. При выполнении жидкостной цитологии полученный смыв центрифугировали на центрифуге «Эликон ЦЛМН-Р10-01» при скорости 1 500 об/мин в течение 10 мин. Из полученного клеточного осадка готовили традиционные цитологические препараты. При выполнении жидкостной цитологии к клеточному осадку в объеме 100-400 мкл добавляли 4 мл питательной среды 199 для получения клеточной суспензии. Клеточную суспензию цитофугировали в CytoFuge 2 ( Spin, США) при скорости 1 000 об/мин в течение 8 мин. Полученные монослойные препараты высушивали на воздухе. Фиксацию препарата проводили фиксатором Май-Грюнвальда, окраску — по методу Романовского-Гимзе автоматизированным методом на универсальном настольном роботе Shandon Varistain Gemini ES (Англия), обеспечивающем быстрое и одновременное окрашивание большого количества цитологических препаратов. Микроскопирование цитологических препаратов проводилось под иммерсионной системой с использованием видеомикроскопа МС 1000 (LCD), Австрия (окуляр 10х, объектив 100х, увеличение 1000). Видеомикроскоп МС (LCD) со встроенной электронной системой, жидкокристаллическим сенсорным дисплеем, позволяющим проводить просмотр изображения в реальном времени. Результаты микроскопирования фотографировались и сохранялись на CD Cart, что позволило составить фотоархив микропрепаратов.
Была проведена сравнительная оценка эффективности метода жидкостной цитологии и традиционного цитологического исследования путем сопоставления полученных результатов.
Результаты исследования и их обсуждение
Возраст 627 больных РМП колебался от 49 до 79 лет. Средний возраст составил 63,2 ± 1,8 года. По полу больные распределились следующим образом: мужчин — 559 (89,2 %), женщин — 68 (10,8 %) (соотношение 8:1).
У 528 больных поверхностным РМП была выполнена ТУР мочевого пузыря с последующей внутрипузырной химиотерапией (ВПХТ). При инвазивном РМП выполнены следующие виды лечения: 18 пациентам — резекция мочевого пузыря с последующей ВПХТ, 27 — резекция мочевого пузыря с последующей лучевой терапией, 42 — резекция мочевого пузыря с последующей химиолучевой терапией и 12 больным проведена цистэктомия.
У пяти пациентов из группы больных с проведенным лечением в объеме резекции мочевого пузыря с последующей лучевой терапией в лечении применяли препарат УРО-БЦЖ. Инстилляции проводили в течение шести недель.
В следующей группе больных с резекцией мочевого пузыря и последующей ВПХТ (четырем больным из 18) сразу после ТУР мочевого пузыря в мочевой пузырь вводили 50 мг доксорубицина или цисплатина, а через 3 недели проводили БЦЖ-терапию.
Большинство больных инвазивным РМП имели выраженную сопутствующую соматическую патологию, препятствующую проведению радикальной операции, а часть пациентов отказалась от цистпростатэктомии. Комплексное лечение в этих случаях включало проведение органосохраняющего хирургического вмешательства в объеме ТУР-опухоли мочевого пузыря, химиотерапии и/или дистанционной лучевой терапии.
Таблица 1
Частота рецидивов РМП (через 36 месяцев наблюдения) в зависимости от стадии первичной опухоли
Рецидивы РМП | Стадия первичного РМП | Всего | ||||
группа (Tis-T1 стадии) | группа (II-IV стадии) | |||||
абс. | % | абс. | % | абс. | % | |
Поверхностные рецидивы | 189 | 91,7 | 16 | 28,1 | 206 | 77,9 |
Инвазивные рецидивы | 17 | 8,3 | 41 | 71,9 | 57 | 22,1 |
Всего | 206 | 100 | 57 | 100 | 263 | 100 |
Таблица 2
Сравнительная оценка эффективности цитологических методов
Исследуемая группа | Количество исследуемых, N | Метод жидкостной цитологии, N ( %) | Традиционное цитологическое исследование, N ( %) | Р |
Диспансерные больные РМП | 173 | 70 (40,4) | 54 (31,2) | < 0,05 |
Через три года после окончания специального лечения было диагностировано 57 рецидивов (57,6 %) у 99 больных с инвазивным раком мочевого пузыря, относящихся ко второй группе исследования.
В группе больных с поверхностным раком мочевого пузыря рецидив заболевания после проведенного лечения диагностирован у 206 (39 %) (табл. 1).
При этом установлено, что у большинства больных, проходивших лечение по поводу поверхностного РМП, выявлены неинвазивные рецидивы. Среди больных после лечения изначально инвазивного РМП большинство рецидивов также имело инвазивный характер.
При изучении сроков возникновения рецидива у больных РМП после окончания лечения можно отметить, что в первой группе больных с поверхностным РМП наиболее часто рецидив заболевания возникал на первом году наблюдения — у 176 (85,4 %), на втором году — у 19 (9,2 %), на третьем — у 11 (5,4 %).
Во второй группе больных с инвазивным РМП также на первом году наблюдения частота рецидивов была наиболее высокой и составила 41 (72,0 %), на втором году — 11 (19,3 %), на третьем году — 5 (8,7 %).
В связи с вышеприведенным анализом, учитывая высокую частоту рецидивирования рака мочевого пузыря после проведенного лечения, был проведен поиск наиболее надежного и информативного метода своевременной диагностики рецидивов РМП с помощью метода жидкостной цитологии.
В результате проведенного исследования обнаружена существенная разница в диагностике местных рецидивов РМП после проведенного лечения среди сравниваемых методов (табл. 2).
Из 173 больных, находящихся на диспансерном наблюдении после проведенного лечения по поводу РМП, рецидив заболевания диагностирован в 54 (31,2 %) случаях, а при использовании метода жидкостной цитологии — в 70 (40,4 %). Диагностическая точность жидкостной цитологии на 29,6 % выше (р < 0,05), чем при обычном цитологическом методе.
В результате применения метода жидкостной цитологии снизилось количество неудовлетворительных микроскопических препаратов на 24,6 %.
Клинический случай использования метода жидкостной цитологии в диагностике местного рецидива РМП. Больной П., 62 лет, мужского пола. 04.06.13 г. выполнена операция ТУР опухоли мочевого пузыря. ПГИ № 2134-07 переходно-клеточный рак. В послеоперационном периоде получил семь курсов внутрипузырной химиотерапии (препарат доксорубицин 50 мг еженедельно). Больной находился под диспансерным наблюдением.
При контрольном обследовании 02.09.13 г. проведена фиброцистоскопия. При эндоскопическом исследовании обнаружен подозрительный участок в области послеоперационного рубца. Полученный спиртовый смывы мочевого пузыря был разделен на две порции. Цитологическое исследование первой порции было проведено традиционным методом. Опухолевых клеток обнаружено не было. Вторая порция смыва мочевого пузыря была исследована методом жидкостной цитологии с использованием питательной среды 199. При этом в смыве мочевого пузыря были обнаружены клетки переходно-клеточного рака (рисунок). По результатам выполненного обследования у больного диагностирован местный рецидив РМП.
Цитологический микропрепарат — переходно-клеточный РМП (микрофотография). Окраска по Романовском-Гимзе, х1000
Заключение
Таким образом, жидкостная цитология с использованием питательной среды 199, в отличие от традиционного цитологического исследования осадка мочи или смыва мочевого пузыря, значительно повышает чувствительность цитологического метода исследования за счет получения монослойных препаратов, которые характеризуются равномерным, монослойным распределением клеточного материала на небольшом участке предметного стекла, хорошей визуализацией деталей ядра и цитоплазмы, значительным снижением числа элементов воспаления, эритроцитов, слизи, бактерий, кристаллов мочевых солей, артефактов, сокращает время и повышает производительность исследования.
Использование метода жидкостной цитологии в онкологии, урологии, клинической лабораторной диагностике значительно повышает чувствительность метода цитологического исследования в диагностике местных рецидивов РМП.
Библиографическая ссылка
Леонов М.Г., Алексеенко С.Н., Тхагапсо А.А., Шадринова М.Д., Тесленко Л.Г. РЕЦИДИВЫ РАКА МОЧЕВОГО ПУЗЫРЯ И ВОЗМОЖНОСТИ ЦИТОЛОГИЧЕСКОГО МЕТОДА ИХ ДИАГНОСТИКИ // Международный журнал прикладных и фундаментальных исследований. — 2016. — № 9-3. — С. 393-396;
URL: https://applied-re.ru/ru/article/view?id=10258 (дата обращения: 19.04.2021).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник