Пристеночное образование в мочевом пузыре
Содержание статьи
учевая диагностика пристеночных образований мочевого пузыря и мочеточников
Лучевая диагностика пристеночных образований мочевого пузыря и мочеточников
а) Определение:
• Первичные или метастатические опухоли, центрированные в стенке мочевого пузыря, поражающие либо собственную пластинку, либо собственную мышечную пластинку или слои адвентиции ± внутрипузырный рост
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Объемное образование, центрированное в стенке мочевого пузыря, выступающее в просвет
о Формирует тупые углы в просвете мочевого пузыря
• Локализация:
о Различается в зависимости от патофизиологии процесса
о Эндометриоз почти всегда локализуется на задней стенке вдоль маточно-пузырного кармана
• Размер:
о Различный (1-10 см)
• Морфология:
о Обычно данные образования растут как внутрь мочевого пузыря, так и наружу, причем границы между образованием и просветом мочевого пузыря сглаживаются
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ с контрастированием в отсроченную фазу; МРТ
• Советы по протоколу исследования:
о Гидратация пациента для тугого заполнения мочевого пузыря, сканирование с использованием внутривенного контраста
3. Рентгенологические признаки пристеночных образований мочевого пузыря и мочеточников:
• Антеградная/ретроградная цистография:
о Дефект наполнения с гладкой поверхностью
о Вдавления в просвет мочевого пузыря, образующие тупые углы к внутренней поверхности мочевого пузыря
4. КТ при пристеночных образованиях мочевого пузыря и мочеточников:
• Пристеночное мягкотканное образование
5. МРТ при пристеночных образованиях мочевого пузыря и мочеточников:
• МРТ позволяет лучше выделить слои стенки мочевого пузыря и помогает локализовать образование
• Характеристики сигнала различаются в зависимости от патофизиологии процесса и зачатую неспецифичны:
о Лейомиома/лейомиосаркома гипоинтенсивны на Т1 и Т2 (за исключением областей кистозного перерождения и некроза, сигнал от которых колеблется от умеренного до высокого на Т2) о Эндометриоз гиперинтенсивен на Т1 (вследствие продуктов распада крови)
о Нейрофиброма обладает классическим признаком мишени на Т2 (описано выше)
6. УЗИ при пристеночных образованиях мочевого пузыря и мочеточников:
• Изо- или гипоэхогенное мягкотканное образование, поражающее стенку мочевого пузыря
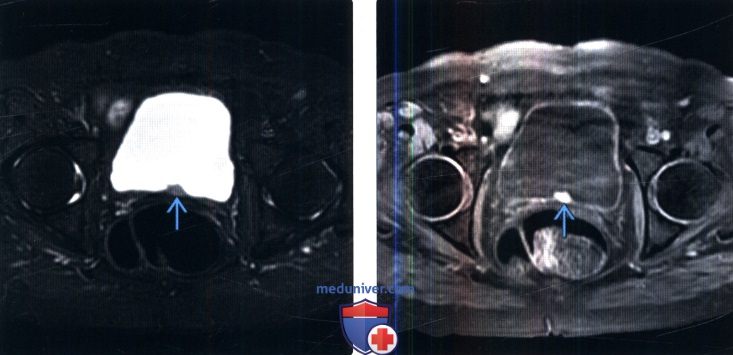 (Слева) МРТ, режим подавления сигнала от жира, STIR, аксиальный срез: у женщины 68 лет с гематурией в анамнезе определяется сигнал умеренной интенсивности на Т2 в виде дефекта наполнения на широкой ножке с тупыми углами по отношению к просвету мочевого пузыря.
(Слева) МРТ, режим подавления сигнала от жира, STIR, аксиальный срез: у женщины 68 лет с гематурией в анамнезе определяется сигнал умеренной интенсивности на Т2 в виде дефекта наполнения на широкой ножке с тупыми углами по отношению к просвету мочевого пузыря.
(Справа) MPT, Т1, аксиальный срез: у этой же пациентки определяется гиперинтенсивный сигнал внутри образования на Т1. Была выполнена резекция мочевого пузыря и при патоморфологическом исследовании была выявлена параганглиома.
в) Дифференциальная диагностика пристеночных образований мочевого пузыря и мочеточников:
1. Лейомиома:
• Наиболее частая мезенхимальная опухоль мочевого пузыря
• В большинстве случаев небольшие и обнаруживаются случайно:
о Клиническая картина крупных опухолей может быть представлена симптомами раздражения при мочеиспускании, гематурией или обструкцией
• Опухоль растет из мышечного слоя и прорастает наружу и/или в просвет мочевого пузыря
• Опухоли меньшего размера, гомогенные; крупные опухоли склонны быть гетерогенными, вследствие кистозного перерождения
• Низкоинтенсивная на Т1 и Т2; отмечается различная степень контрастирования:
о Гиперинтенсивный сигнал на Т2 от областей кистозного перерождения
• Доброкачественная опухоль с отсутствием тенденции к малигнизации
• Лечение; местная резекция
2. Леймиосаркома:
• Наиболее частая злокачественная мезенхимальная опухоль мочевого пузыря
• Редкая опухоль; болеют чаще пожилые мужчины
• Ассоциирована с предшествующей радиотерапией или терапией циклофосфамидом
• В 80% случаев высокой степени злокачественности; пятилетняя выживаемость составляет — 60%
• Картина визуализации схожа с таковой при лейомиоме; обычно крупнее и содержит более гетерогенные области некроза
• Лечение: радикальная цистэктомия± химиорадиотерапия
3. Рабдомиосаркома:
• Растет из примитивных мышечных клеток мочевого пузыря и предстательной железы
• Наиболее частая опухоль мочевого пузыря у детей:
о Встречается в три раза чаще у европейцев по сравнению с афроамериканцами
• Клиническая картина представлена гематурией, дизурией или инфекцией мочевыделительных путей
• Полипоидные образования, похожие на виноград при гроздевидном варианте саркомы
4. Нейрофиброма:
• Редкая опухоль; мочевой пузырь является самым частым местом поражения мочевыделительных путей
• Может быть изолированной или ассоциированной с нейрофиброматозом первого типа
• Образования растут из пристеночного нервного сплетения рядом с треугольником мочевого пузыря
• Нейрофибромы могут быть очаговыми, плексиформными или диффузными:
о Могут приводить к диффузному узловому утолщению стенки мочевого пузыря
• Гиподенсные на КТ без контрастирования; отмечается гетерогенное контрастирование
• На МРТ обычно гипоинтенсивна на Т1 с признаком мишени на Т2:
о Гипоинтенсивная область (фиброз), окруженная гиперинтенсивной миксоидной стромой
о Элементы стромы сильно накапливают контраст на изображениях МРТ с контрастным усилением
5. Параганглиома:
• Редкая пристеночная/подслизистая опухоль, растущая из хромафинных клеток симпатической системы мочевого пузыря:
о Составляют 1% всех феохромацитом
• Чисто пристеночные опухоли имеет вид выемки в стенке мочевого пузыря с тупым углом (имитируя другие пристеночные опухоли)
• В большинстве случаев, однако, усиленно растут в просвет и их невозможно отличить от папиллярного уротелиального рака на визуализации
• Сильное гомогенное контрастирование (схожее с параганглиомами в других областях тела)
• На МРТ гиперинтенсивны на Т1, а также отмечается ограничение диффузии
• В большинстве случаев имеют клиническую картину и являются функциональными
6. Лимфома:
• Чаще всего образование вторично, первичная опухоль встречается реже
• Возникаете 10-25% случаев у пациентов с лимфомой
• Обычно представлены В-клеточными опухолями низкой степени злокачественности или опухолью из лимфоидной ткани слизистых (MALT)
• Образования с четкими границами в стенке мочевого пузыря
• Благоприятный прогноз как при химио-, так и при радиотерапии
7. Эндометриоз:
• Поражение мочевого пузыря при эндометриозе встречается редко
• Вызвано прямой имплантацией эндометрия при оперативном вмешательстве на малом тазу
• Имплантация эндометрия обычно возникает в маточно-пузырном кармане и образование растет через детрузор в подслизистый слой
• Почти всегда возникает на задней поверхности мочевого пузыря и не отделим от прилежащей матки
• Картина визуализации неспецифична; представляет из себя вдавление вдоль задней стенки мочевого пузыря с тупыми углами (имитируя другие пристеночные процессы):
о Менее часто эндометриоз может прорастать в эпителий и приобретать вид полипоидного пристеночного образования
• Сильное контрастирование (обычно гетерогенное, вследствие наличия и очагов кровоизлияния и фиброза)
• На МРТ определяются области кровоизлияния (гиперинтенсивные на Т1)
8. Метастазы:
• Возникают редко
• Наиболее частыми первичными опухолями являются меланома, рак молочной железы и желудка
• Обычно проявляются как очаговые образования:
о Может быть представлена в виде диффузного утолщения стенки мочевого пузыря; основываясь только на данных визуализации, дифференциальная диагностика доброкачественных причин цистита затруднена
• Образования обычно пристеночные/подслизистые с внутрипузырным ростом
9. Внешние образования (имитация):
• На антеградной/ретроградной цистографии и на цистоскопии внешняя компрессия мочевого пузыря может имитировать пристеночный процесс
• Инвазивные инфильтрирующие процессы, такие как злокачественные образования прямой кишки/мочеполовой системы и эндометриоз, начинаются снаружи мочевого пузыря и в дальнейшем прорастают в стенку мочевого пузыря
• УЗИ, КТ и МРТ могут помочь в дифференциальной диагностике между внешними и пристеночными процессами
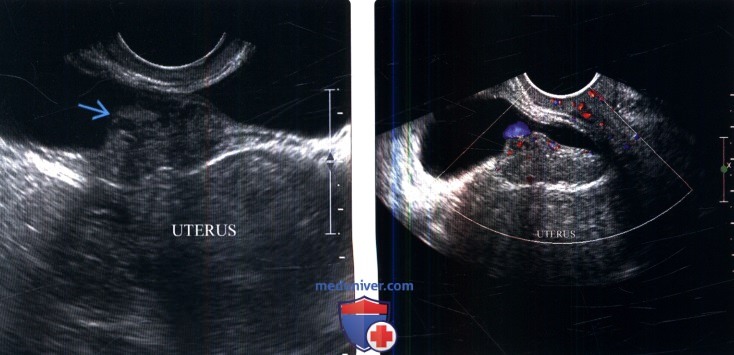 (Слева) УЗИ мочевого пузыря в поперечной плоскости: у женщины 45 лет определяется гетерогенное, гипоэхогенное пристеночное образование вдоль задней стенки мочевого пузыря (центрированное в маточно-пузырном кармане).
(Слева) УЗИ мочевого пузыря в поперечной плоскости: у женщины 45 лет определяется гетерогенное, гипоэхогенное пристеночное образование вдоль задней стенки мочевого пузыря (центрированное в маточно-пузырном кармане).
(Справа) Цветовая допплерография в продольной плоскости: у этой же пациентки лучше определяется взаимосвязь между образованием, маткой и мочевым пузырем. Обратите внимание на гладкую поверхность образования и тупой угол между образованием и стенкой мочевого пузыря. Был подтвержден диагноз эндометриоза.
г) Патология:
1. Общая характеристика:
• Генетика:
о Параганглиомы и нейрофибромы могут быть ассоциированы с наследственными синдромами
2. Стадирование, степени дифференцировки и классификация пристеночных образований мочевого пузыря и мочеточников:
• В зависимости от глубины пристеночной инвазии, наличия региональных и отдаленных метастазов
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые признаки/симптомы:
о Небольшие пристеночные образования обычно не имеют клинической картины и обнаруживаются случайно
о Клиническая картина крупных опухолей может быть представлена ирритативной симптоматикой, гематурией или обструкцией
о Параганглиомы мочевого пузыря могут быть функциональными
2. Демография:
• Эпидемиология:
о Пристеночные опухоли мочевого пузыря довольно редки:
— < 5% всех опухолей мочевого пузыря
3. Лечение пристеночных образований мочевого пузыря и мочеточников:
• Зависит от гистологии образования:
о Лейомиома; хирургическая резекция
о Лимфома: химио- или радиотерапия
о Рабдомиосаркома: оперативное лечение, химио- и радиотерапия
о Параганглиома: оперативное лечение
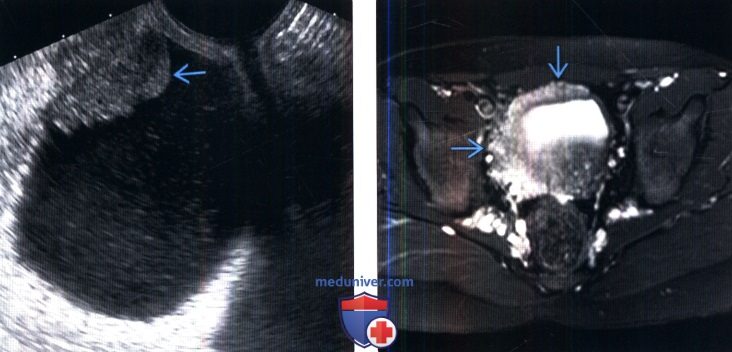 (Слева) Трансвагинальное УЗИ, В-режим, в продольной плоскости: у женщины 65 лет, поступившей с симптомами цистита, определяется гипоэхогенное образование возле купола мочевого пузыря. При цистоскопической биопсии была выявлена лейоми-осаркома.
(Слева) Трансвагинальное УЗИ, В-режим, в продольной плоскости: у женщины 65 лет, поступившей с симптомами цистита, определяется гипоэхогенное образование возле купола мочевого пузыря. При цистоскопической биопсии была выявлена лейоми-осаркома.
(Справа) MPT, Т2, режим подавления сигнала от жира, аксиальный срез: у мальчика 9 лет с анамнезом нейрофиброматоза первого типа определяется заметное узловое утолщение стенки мочевого пузыря. Обратите внимание на дополнительную плексиформную нейрофиброму вдоль боковой стенки таза и в околопрямокишечном пространстве.
е) Диагностическая памятка. Советы по интерпретации изображений:
• Располагающаяся сверху слизистая как правило интактна, образование имеет тупые углы к внутренней поверхности пузыря
ж) Список использованной литературы:
1. Beilan JA et al: Pheochromocytoma of the urinary bladder: a systematic review of the contemporary literature. BMC Urol. 13:22, 2013
2. Castellino SM et al: Pediatric genitourinary tumors. Curr Opin Oncol. 21 (3):278-83, 2009
3. Velcheti V et al: ic cancer involving bladder: a review. Can J Urol. 14(1)3443-8,2007
4. Wong-You-Cheong JJ et al: From the s of the AFIP: Inflammatory and nonneoplastic bladder masses: radiologic-pathologic correlation. Radiographics. 26(6):1847-68, 2006
5. Chapron C et al: Deeply infiltrating endometriosis: pathogenetic implications of the anatomical distribution. Hum Reprod. 21(7): 1839-45, 2006
6. Bazot M etal: Deep pelvic endometriosis: MR imaging for diagnosis and prediction of extension of disease. Radiology. 232(2)379-89, 2004
7. Bazot M et al: Sonography and MR imaging for the assessment of deep pelvic endometriosis, J Minim Invasive Gynecol, 12(2): 178-85; quiz 177,186, 2005
8. Vercellini P et al: The pathogenesis of bladder detrusor endometriosis. Am J Obstet Gynecol. 187(3)338-42, 2002
9. Binsaleh S et al: Bladder leiomyoma: report of two cases and literature review. Can J Urol. 11 (5)341 1-3,2004
10. Mallampati GK et al: MR imaging of the bladder. Magn Reson Imaging Clin N Am. 12(3)345-55, vii, 2004
11. Wilkinson LM et al: Best cases from the AFIP: plexiform neurofibroma of the bladder. Radiographics. 24 Suppl 1: S237-42, 2004
12. Dahm P et al: Malignant non-urothelial neoplasms of the urinary bladder: a review. Eur Urol. 44(6)372-81,2003
13. Rosser CJ etal: Clinical presentation and outcome of high-grade urinary bladder leiomyosarcoma in adults. Urology. 61 (6): 1 151-5, 2003
14. Umaria N et al: MRI appearances of bladder endometriosis. Br J Radiol. 73(871):733-6, 2000
15. Bates AW et al: Malignant lymphoma of the urinary bladder: a dinicopathological study of 11 cases. J Clin Pathol. 53(6):458-61,2000
16. Knoll LDet al: Leiomyoma of the bladder. J Urol. 136(4):906-8, 1986
17. Sundaram CP et al: Characteristics of bladder leiomyoma as noted on magnetic resonance imaging. Urology. 52(6): 1142-3, 1998
— Также рекомендуем «Лучевая диагностика стадии рака мочевого пузыря»
Редактор: Искандер Милевски. Дата публикации: 15.10.2019
Источник
Доброкачественные опухоли мочевого пузыря (Доброкачественные новообразования мочевого пузыря)
Доброкачественные опухоли мочевого пузыря — это группа эпителиальных и неэпителиальных новообразований, исходящих из различных слоев стенки мочевого пузыря и растущих внутрь его полости. Неоплазии могут проявляться гематурией различной интенсивности, учащенным мочеиспусканием и ложными позывами, болезненностью. Диагностика требует проведения УЗИ, цистоскопии с биопсией, нисходящей цистографии. Лечение при доброкачественных опухолях хирургическое — трансуретральное удаление новообразований, резекция мочевого пузыря.
Общие сведения
Группа доброкачественных опухолей мочевого пузыря включают в себя эпителиальные (полипы, папилломы) и неэпителиальные (фибромы, лейомиомы, рабдомиомы, гемангиомы, невриномы, фибромиксомы) новообразования. Новообразования мочевого пузыря составляют около 4-6% всех опухолевых поражений и 10% среди прочих заболеваний, диагностикой и лечением которых занимаются специалисты в сфере клинической урологии. Опухолевые процессы в мочевом пузыре диагностируются преимущественно у лиц старше 50 лет. У мужчин опухоли мочевого пузыря развиваются в 4 раза чаще, чем у женщин.
Доброкачественные опухоли мочевого пузыря
Причины
Причины развития опухолей мочевого пузыря достоверно не выяснены. Большая значимость в вопросах этиологии отводится воздействию производственных вредностей, в частности, ароматических аминов (бензидина, нафтиламина и др.), поскольку высокий процент новообразований диагностируется у рабочих, занятых в лакокрасочной, бумажной, резиновой, химической промышленности.
Провоцировать образование опухолей может длительный застой (стаз) мочи. Содержащиеся в моче ортоаминофенолы (продукты конечного обмена аминокислоты триптофана) вызывают пролиферацию эпителия (уротелия), выстилающего мочевыводящий тракт. Чем дольше моча задерживается в мочевом пузыре и чем выше ее концентрация, тем более выражено опухолегенное действие содержащихся в ней химических соединений на уротелий. Поэтому в мочевом пузыре, где моча находится сравнительно долго, чаще, чем в почках или мочеточниках, развиваются различного рода опухоли.
У мужчин в связи с анатомическими особенностями строения мочеполового тракта довольно часто возникают заболевания, нарушающие отток мочи (простатит, стриктуры и дивертикулы мочеиспускательного канала, аденома простаты, рак предстательной железы, мочекаменная болезнь) и существует большая вероятность развития опухолей мочевого пузыря. В некоторых случаях возникновению опухолей в мочевом пузыре способствуют циститы вирусной этиологии, трофические, язвенные поражения, паразитарные инфекции (шистосомоз).
Патанатомия
Полипы мочевого пузыря — папиллярные образования на тонком или широком фиброваскулярном основании, покрытые неизмененным уротелием и обращенные в просвет органа. Папилломы мочевого пузыря — зрелые опухоли с экзофитным ростом, развивающиеся из покровного эпителия. Макроскопически папиллома имеет сосочковую бархатистую поверхностью, мягкую консистенцию, розовато-беловатый цвет. Иногда в мочевом пузыре выявляются множественные папилломы, реже — диффузный папилломатоз.
Классификация
По морфологическому критерию все доброкачественные опухоли мочевого пузыря делятся на эпителиальные и неэпителиальные. Подавляющая часть новообразований (95%) — эпителиальные. К доброкачественным эпителиальным неоплазиям относятся папилломы и полипы. Эти типы опухолей имеют много переходных форм и довольно часто малигнизируются. Кроме того, группа доброкачественных неэпителиальных новообразований мочевого пузыря представлена фибромами, миомами, фибромиксомами, гемангиомами, невриномами, которые в урологической практике встречаются относительно редко.
Симптомы
Опухоли мочевого пузыря часто развиваются незаметно. Наиболее характерными клиническими проявлениями служат гематурия и дизурические расстройства. Наличие крови в моче может выявляться лабораторно (микрогематурия) или быть видимым глазом (макрогематурия). Гематурия может быть однократной, периодической или длительной, но всегда должна являться поводом для незамедлительного обращения к урологу.
Дизурические явления обычно возникают при присоединении цистита и выражаются в учащении позывов на мочеиспускание, тенезмах, развитии странгурии (затрудненного мочеиспускания), ишурии (острой задержке мочеиспускания). Боли при опухолях мочевого пузыря, как правило, ощущаются над лобком и в промежности и усиливаются в конце мочеиспускания.
Осложнения
Большие опухоли мочевого пузыря или полипы на длинной подвижной ножке, расположенные поблизости от мочеточника или уретры, могут перекрывать их просвет и вызывать нарушение опорожнения мочевых путей. Со временем это может привести к развитию пиелонефрита, гидронефроза, хронической почечной недостаточности, уросепсису, уремии. Полипы и папилломы могут перекручиваться, сопровождаясь острым нарушением кровообращения и инфарктом опухоли. При отрыве опухоли отмечается усиление гематурии.
Новообразования являются фактором, поддерживающим рецидивирующие воспаления мочевых путей — циститы, восходящие уретеро-пиелонефриты. Вероятность озлокачествления папиллом особенно велика у курильщиков. Папилломы мочевого пузыря склонны к рецидивированию через различные периоды времени, при этом рецидивы отличаются большей злокачественностью, чем ранее удаленные эпителиальные неоплазии.
Диагностика
Для выявления и верификации опухолей мочевого пузыря производится цистоскопия, эндоскопическая биопсия с морфологическим исследованием биоптата, цистография, КТ. УЗИ мочевого пузыря является неинвазивным скрининговым методом для диагностики новообразований, выяснения их расположения и размеров. Для уточнения характера процесса эхографические данные целесообразно дополнять компьютерной или магнитно-резонансной томографией органов малого таза с контрастированием.
Основная роль среди визуализирующих исследований мочевого пузыря отводится цистоскопии — эндоскопическому осмотру полости пузыря. Цистоскопия позволяет осмотреть стенки мочевого пузыря изнутри, выявить локализацию опухоли, размеры и распространенность, выполнить трансуретральную биопсию выявленного новообразования. При невозможности забора биоптата прибегают к выполнению цитологического исследования мочи на атипические клетки.
Среди лучевых исследований наибольшее диагностическое значение придается экскреторной урографии с нисходящей цистографией, позволяющим дополнительно оценить состояние верхних мочевыводящих путей. В процессе диагностики опухолевые процессы следует дифференцировать с язвами мочевого пузыря при туберкулезе и сифилисе, эндометриозом, метастазами рака матки и прямой кишки.
Лечение опухолей мочевого пузыря
Лечения бессимптомных неэпителиальных опухолей обычно не требуется. Пациентам рекомендуется наблюдение врача-уролога с выполнением динамического УЗИ и цистоскопии. При полипах и папилломах мочевого пузыря выполняется операционная цистоскопия с трансуретральной электрорезекцией или электрокоагуляцией опухоли. После вмешательства производится катетеризация мочевого пузыря на 1-5 суток в зависимости от обширности операционной травмы, назначение антибиотиков, анальгетиков, спазмолитиков. Современной малоинвазивной методикой является лазерная en-bloc резекция, позволяющая удалять образование с захватом мышечного слоя, что чрезвычайно важно для последующего гистологического исследования.
Реже (при язвах, пограничных новообразованиях) возникает необходимость в трансвезикальной (на открытом мочевом пузыре) электроэксцизии опухоли, частичной цистэктомии (открытой резекции стенки мочевого пузыря) или трансуретральной резекции (ТУР) мочевого пузыря.
Прогноз и профилактика
После резекции опухолей мочевого пузыря цистоскопический контроль выполняется каждые 3-4 месяца в течение года, в течение последующих 3-х лет — 1 раз в год. Выявление папилломы мочевого пузыря служит противопоказанием к работе во вредных отраслях промышленности. К стандартным мерам профилактики относится соблюдение питьевого режима с употребление не менее 1,5 — 2 л жидкости в сутки; своевременное опорожнение мочевого пузыря при позывах к мочеиспусканию, отказ от курения.
Источник