Причина из за чего может возникать мигрень
Содержание статьи
:
|
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
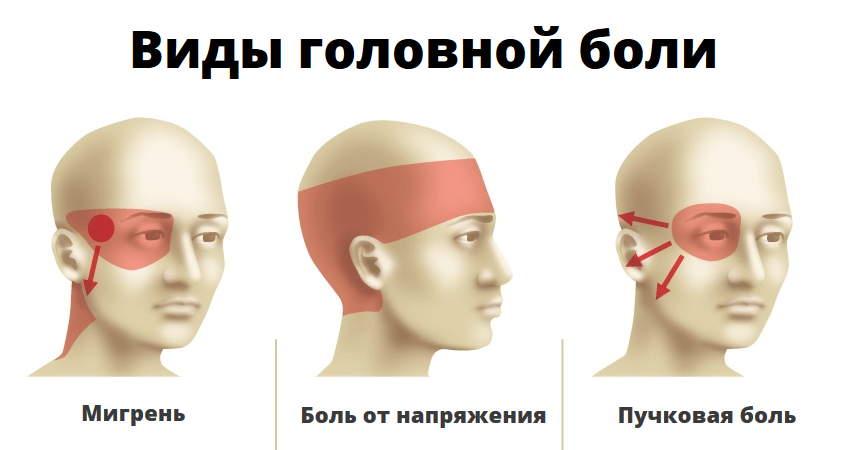
Причины мигрени
Среди версий о причинах мигрени как явления встречается немало заблуждений. Так, некоторые ошибочно полагают, что болезнь может быть следствием сердечной патологии, гипертонической болезни, искривления позвоночника, «плохих сосудов», заболеваний мозга или пережитого однажды эмоционального потрясения.
Этиология и патофизиология мигрени пока изучена до конца. Но ниже будут изложены наиболее актуальные сведения и научно обоснованные теории.
Почему возникает мигрень?
В современном представлении основными причинами предрасположенности к мигрени можно назвать следующие взаимосвязанные факторы:
- Генетика. Исследования последних десятилетий показывают, что мутации определённых генов способны привести к возникновению и наследованию мигрени. Причем при мигрени с аурой генетическая взаимосвязь более выражена.
- Биохимические изменения. Недостаток серотонина, дефект функции ионных каналов, нарушение обмена веществ в центральной нервной системе и периферической крови.
- Особенности нервно-сосудистой регуляции и работы нейрональных центров мозга, отвечающих за чувствительность и восприятие боли (антиноцицептивная система, тригемино-васкулярный комплекс).
Остановимся подробнее на каждом из этих звеньев.
Генетика мигрени
Установлено, что мигрень — это заболевание с наследственной предрасположенностью. У 80% больных с мигренью обнаруживаются близкие родственники (не обязательно родители) с таким же недугом.
Если мигренью страдают оба родителя, то шансы ребёнка унаследовать болезнь достигают 90 %. В случае, если больна только мать, риск составляет примерно до 70 %, а если только отец — до 20%.
Для гемиплегической формы мигрени определены гены, ответственные за её развитие. Мутации гена CACNА1A, расположенного в 19р13 хромосоме, приводит к патологии кальциевых ионных каналов в нейронах, что и является причиной приступов. Кроме того, не так давно (в 2010 году) выделен ген, способный служить причиной мигрени с аурой. Это ген KCNK18, нарушения в нём приводят к усилению чувствительности к боли.
Выявляется связь заболеваемости мигренью с несколькими генами, регулирующими метаболизм определенных нейромедиаторов в головном мозге и работу рецепторов к этим веществам. Исследования в данной области активно ведутся по сей день, и регулярно появляются новые публикации.
Сосуды и нервы
В истории изучения мигрени последовательно существовало 3 основные теории её этиологии.
Сосудистая теория
Выдвинута в 30-х годах ХХ столетия. Согласно сосудистой теории, пусковым фактором приступа мигренозной головной боли является внезапное генерализованное нарушение регуляции сосудистого тонуса. Патологическое сужение сосудов вызывает ишемию участков мозга, что проявляется аурой. Последующее чрезмерное расширение внутричерепных сосудов с увеличением потока крови приводит к растяжению сосудистой стенки и немедленной активации болевых рецепторов.
Нейрогенная теория
Стала доминировать во второй половине ХХ века. Эта теория гласит, что мигрень вызвана наследственными нарушениями функции центральной нервной системы.
Расширение внутричерепных сосудов является хоть и обязательным, но лишь вторичным патологическим звеном мигрени, а пусковым процессом считается спонтанная электрическая волна — корковая депрессия. Она распространяется по ходу нервных волокон, которые расположены вокруг сосудов головы и шеи. Активизированные нейроны дают сигнал о кратковременном сужении близлежащих сосудов, которые затем резко расширяются. Это вызывает и многообразие симптомов ауры, и сам приступ мигрени.
Тригемино-васкулярная теория
Тригемино-васкулярная теория мигрени наиболее актуальна в настоящее время. Она соединила в себе сосудистую и нейрогенную теории.
Внешние и внутренние факторы приводят к раздражению нервных окончаний тройничного нерва, которые у больного мигренью имеют повышенную чувствительность. Тригемино-васкулярные волокна тройничного нерва связаны с сосудами твердой мозговой оболочки. Активация этого комплекса инициирует выделение особых нейропептидов, в результате чего развивается воспаление стенок сосудов и участков нерва. Это ведёт к сбою функции парасимпатической регуляции тонуса сосудов головного мозга и перистальтики желудка. Следствием последнего является тошнота и рвота.
Биохимия мигрени
Почему же запускается корковая депрессия и активируется вышеупомянутый тригемино-васкулярный комплекс у лиц, имеющих наследственную предрасположенность к мигрени? Учеными описываются разные механизмы: дефицит серотонина, выработка других гормонов и нейромедиаторов, повышение уровня тромбоцитов, сбои в работе внутриклеточных структур, увеличение концентрации ионов магния в крови и др.
Правильное понимание причин заболевания способствует появлению новых типов лекарственных средств против мигрени.
Мигрень и серотонин
Серотонин — это один из главных медиаторов центральной нервной системы. В середине 20-го века появилась серотониновая теория возникновения мигрени, предполагающая связь болезни с обменом серотонина в организме. Точнее, с его дефицитом и аномальной чувствительностью рецепторов к низкому содержанию серотонина.
Экспериментально было подтверждено, что препараты, способные снижать уровень серотонина в ЦНС (например, резерпин), провоцируют приступ головной боли, и наоборот, внутривенное введение серотонина способно купировать мигрень. Современные препараты для лечения мигрени — триптаны — это агонисты серотониновых рецепторов.
На клеточном уровне
Что происходит в клетках между приступами? Ряд исследований показывает, что мигрень — следствие генетически обусловленного недостатка энергии в клетках мозга. При дефиците АТФ (основного источника энергии для клеток) снижается активность митохондрий и обмен углеводов и липидов. Это приводит нейроны к окислительному стрессу.
В результате экспериментов усилители метаболизма рибофлавин и коэнзим Q-10, а также соблюдение определённой диеты и приём медикаментов помогали в борьбе с мигренью.
Группы риска
Говоря о причинах мигрени, нельзя не упомянуть и о вторичных показателях, влияющих на то, как и с какой интенсивностью проявится заболевание у человека, если он уже имеет предрасположенность к мигренозной активности.
Пол и возраст
Мигрень встречается как у мужчин, так и у женщин, однако женщины страдают ей по статистике в 2.5 раза чаще, что связано с особенностями гормонального фона. Усреднённый возраст, в котором болеют мигренью, приходится на пик работоспособности — от 25 до 45 лет.
Образ жизни
Наиболее часто непосредственной предпосылкой (триггером) конкретного приступа выступают внешние факторы: перенапряжение и стресс, недостаток или избыток сна, компоненты пищевых продуктов и лекарств.
Заболевания
Очень часто мигрень не является единственным заболеванием, а сочетается с неврологическими, кардиологическими, желудочно-кишечными, респираторными, психическими и прочими патологиями. Эта связь не случайна. Такие состояния, как эпилепсия, синдром Рейно, некоторые пороки сердца, гипотония, бронхиальная астма, депрессия, неврозы и некоторые другие достоверно повышают вероятность возникновения мигрени.
Источник
Что такое мигрень и как ее лечить
- Что такое мигрень
- Причины
- Симптомы
- Виды
- Лечение
- Профилактика
- Комментарии врачей
Что такое мигрень
Мигрень — это одна из разновидностей первичных головных болей, то есть тех, что возникают сами по себе, а не как симптом другого заболевания.
Мигрень проявляется прежде всего в длительных приступах головной боли высокой интенсивности, однако нередко ей сопутствуют и другие симптомы. Приступы случаются раз в несколько месяцев, однако при хронической форме они могут происходить через день или ежедневно.
Считается, что мигрень нельзя вылечить полностью, можно лишь уменьшить интенсивность боли и частоту приступов.
По данным ООН, мигрень — третье по распространенности заболевание на планете [1]. По некоторым оценкам, в Европе и США от нее страдает около 14% населения [2]. У женщин мигрень встречается в три раза чаще, чем у мужчин, так как одной из частых причин ее развития может быть высокий уровень женского полового гормона эстрогена [3].
Причины мигрени
Большинство исследователей сходятся во мнении, что болезнь вызывает некая аномальная мозговая деятельность, которая влияет на химические сигналы и кровеносные сосуды в мозге. Но что именно вызывает эту аномалию, установить пока не удается.
Несмотря на это, ученые исследовали механизм возникновения мигренозного приступа. Его вызывает белок CGRP, действующий в нервной системе (нейропептид). Именно он передает тройничному нерву сигнал, который провоцирует боль. Ученые установили, что во время приступа повышается уровень только этого белка, а когда его вводили людям с мигренью, у них начинались сильные боли [4].
Чаще всего приступы мигрени начинаются спонтанно, однако их могут провоцировать некоторые факторы внешней среды. Вот самые частые из них:
- стресс, эмоциональные потрясения;
- алкоголь;
- продукты с кофеином;
- недостаток или переизбыток сна;
- изменения погоды — чаще всего скачки влажности или резкие падения температуры;
- интенсивные физические нагрузки, в том числе секс;
- пропуск приемов пищи;
- духота;
- сильные запахи.
Реже приступы мигрени могут вызывать продукты питания: сыр, шоколад, пища с нитратами, аспартамом и глутаматом натрия или же просто еда с резкими вкусами или запахами — к примеру, цитрусовые [5]. Набор триггеров мигрени у каждого пациента индивидуален.
Симптомы мигрени
Симптомы, предшествующие головной боли
Часто приступу мигренозной боли предшествуют специфические симптомы. Раньше их называли продромальной стадией приступа мигрени, однако сейчас врачи отказались от такого понятия. Чаще всего симптомы длятся 1-2 дня перед началом мигренозного приступа. Вот самые частые из них:
- тяга к еде или, наоборот, потеря аппетита;
- раздражительность;
- сонливость;
- снижение трудоспособности;
- перепады настроения;
- гиперактивность;
- повышенная жажда.
Аура
У мигрени есть две основные разновидности — с аурой и без.
Примерно у четверти пациентов болевому приступу мигрени предшествует аура — специфические зрительные и физические ощущения, сами по себе безболезненные. Аура возникает из-за спазма сосудов мозга, который предшествует приступу боли.
Чаще всего аура бывает зрительной. Перед глазами возникают вспышки, геометрические линии, темные или светлые пятна.
Нередко встречается сенсорная (чувствительная) аура. Обычно она проявляется в чувстве покалывания или онемения в одной или нескольких конечностях, лице или языке.
Гораздо более редкое явление — речевая, а также дисфазная аура. При ней у больного возникают проблемы с речью — становится сложнее говорить, слова и слоги путаются.
Аура продолжается 5-60 минут.
Стадия головной боли
Боль при мигренозном приступе может длиться от четырех часов до трех суток.
В зависимости от тяжести болезни, боль при мигрени может быть разной интенсивности. У некоторых она бывает сравнительно терпимой и не слишком мешает жизни. У других боли настолько сильные, что врачи назначают постельный режим. Независимо от степени болезни, мигренозная боль очень характерная, ее сложно спутать с другими видами головной боли.
Вот ее основные свойства:
- длится от 4 до 72 часов;
- имеет пульсирующий характер;
- концентрируется в области лба и висков, часто только с одной стороны;
- усиливается при физических нагрузках;
- сопровождается тошнотой иили рвотой, звуко-, запахо- и светобоязнью.
Виды мигрени
В зависимости от симптомов и вариаций ауры выделяется еще несколько подвидов мигрени.
Аура без головной боли
Эту форму еще называют тихой мигренью. У пациентов с таким видом болезни прослеживаются предшествующие симптомы и аура, но отсутствует головная боль. По данным Американской ассоциации мигрени, такой вид встречается у 4% людей, у которых диагностировано заболевание.
Менструальная мигрень
При ней приступы боли вызывают скачки эстрогена. Чаще всего это происходит за несколько дней до начала месячных или во время них, а также во время беременности, овуляции или перименопаузы. Также менструальная мигрень может проявляться при гормональной терапии.
Гемиплегическая мигрень
Это разновидность болезни, при которой симптомы мигрени с аурой сопровождаются слабостью в одной половине тела. Она встречается у 0,005% человек и почти всегда это результат генетической предрасположенности.
Мигрень со стволовой аурой (прежнее название — базилярная мигрень)
Это редкая разновидность мигрени с аурой. До недавних пор считалось, что она развивается из-за патологии базилярной артерии — основного сосуда мозга. Однако затем ученые установили, что это не главный механизм ее возникновения, поэтому поменяли название болезни. С точки зрения симптомов, мигрень со стволовой аурой характеризуется прежде всего особенно сильными зрительными искажениями, которые иногда не проходят до начала боли, а также более заметными двигательными расстройствами [6].
Вестибулярная мигрень
Разновидность заболевания, когда приступы боли сопровождаются сильным головокружением.
Мигрень сетчатки (ретинальная)
Плохо изученный вид мигрени, при котором аура сопровождается очень сильными нарушениями работы сетчатки и зрения, которые могут доходить до временной слепоты [7].
Хроническая мигрень
Хронической считается мигрень, при которой приступы происходят чаще 15 раз в месяц. Это наиболее тяжелая разновидность мигрени, которая сильно снижает трудоспособность.
Предшественники мигрени у детей
Мигрень чаще всего возникает в подростковом возрасте, однако у детей более младшего возраста могут быть диагностированы предшественники мигрени. К ним относятся:
- Абдоминальная мигрень, при которой вместо головы болит живот, это сопровождается рвотой и головокружением. Согласно исследованиям, болезнь встречается у 1-9% детей. Такой разброс связан с тем, что ее очень сложно диагностировать.
- Доброкачественное пароксизмальное головокружение детского возраста, которое проявляется внезапными приступами головокружения у детей.
- Синдром циклических рвот — периодические эпизоды сильной тошноты и рвоты у ребенка, которые сопровождаются бледностью и слабостью.
Лечение мигрени
Мигрень нельзя полностью вылечить, однако с помощью терапии можно снизить частоту и интенсивность приступов. Назначить подходящее лечение может лишь врач, а самолечение способно усугубить болезнь. Существует два основных способа лечения мигрени: профилактическое и направленное на купирование приступа.
Для купирования приступов применяются обезболивающие — нестероидные противовоспалительные препараты, а также специфические лекарства, снимающие боль только при мигрени — триптаны. В России используются суматриптан, элетрептан и золмитриптан.
Профилактическое лечение призвано снизить частоту, интенсивность и продолжительность приступов до их возникновения. В зависимости от возраста пациента, вида и степени болезни, врач может назначить:
- трициклические антидепрессанты;
- антагонисты серотониновых рецепторов;
- препараты сосудистого ряда, которые назначают при болезнях сердца и сосудов — бета-блокаторы и блокаторы кальциевых каналов;
- нестероидные противовоспалительные препараты (применяются для профилактики менструальной мигрени);
- противосудорожные препараты;
- инъекции ботокса в шею, которые расслабляют мышцы.
Несколько лет назад начались испытания принципиально нового класса препаратов от мигрени. Они блокируют белок CGRP, который передает сигнал, вызывающий болевые ощущения мигрени. Лекарства на основе этой технологии действуют точечно и имеют гораздо меньше побочных эффектов, чем триптаны (предыдущее поколение специфических лекарств от мигрени) [8], [9].
Два препарата-антагониста CGRP уже зарегистрированы и продаются в России. Одна инъекция эренумаба, которой хватает на месяц, стоит около 14 тыс. руб., а более мощный фреманезумаб, который рекомендован для пациентов с частыми приступами, — около 35 тыс. руб. Еще два препарата этой группы — эптинезумаб и галканезумаб — пока не продаются в России, но должны получить регистрацию в будущем.
Профилактика мигрени
В основе профилактики мигрени лежит четкий контроль за образом жизни. Врачи рекомендуют больным вести дневник головной боли и записывать в него события, которые приводят к приступам, — так пациент сможет определить уникальный набор личных триггеров мигрени.
В некоторых случаях врачам удавалось добиться снижения остроты мигрени с помощью диет [10]. Чаще всего людям с мигренью помогает отказ от алкоголя, кофе, продуктов с аспартамом и глутаматом натрия и холодной еды — напитков со льдом или мороженого.
Снизить болезненность приступов можно с помощью массажа мышц спины и шеи, а также занятий йогой и растяжкой.
Исследования показывают, что снять боль во время мигрени помогает эфирное масло лаванды, которое необходимо вдыхать, а также масло мяты — его нужно нанести на виски [11] [12]. Имбирь тоже поможет уменьшить боль и тошноту [13].
Комментарии экспертов
Елена Шипилова, невролог, врач-куратор медицинской компании BestDoctor
Как мигрень связана с возрастом пациента? Когда обычно появляются первые приступы, в каком возрасте они наиболее сильны и ослабевают ли они к старости?
Распространенность мигрени увеличивается с возрастом, начиная с детства и до 30-50 лет, после чего начинает снижаться.
В возрастной группе 3-5 лет мигрень более распространена среди мальчиков. До пубертатного возраста (12-15 лет) наблюдается равная распространенность, далее превалируют девушки. В возрасте до 7 лет частота случаев мигрени составляет примерно 2,5%, при этом возможно, мигрень встречается у детей дошкольного возраста чаще, чем регистрируется. Существуют предшественники мигрени в детском возрасте, такие как абдоминальная форма мигрени, доброкачественное пароксизмальное головокружение детского возраста и синдром циклических рвот. У женщин мигрень встречается в три раза чаще, чем у мужчин аналогичного возраста. Это связано с тем, что гормональные изменения во время менструального цикла могут провоцировать приступы мигрени.
С началом менопаузы частота приступов мигрени снижается или приступы могут вовсе исчезнуть.
Имеет ли смысл проходить МРТ при мигрени?
Мигрень относится к первичному типу головной боли, которая не связана с патологическими процессами головного мозга. Диагноз ставится на основании клинической картины и диагностических критериев. Иногда может потребоваться дополнительное обследование (ЭЭГ, МРТ головного мозга, Мр-ангиография и другие) для того, чтобы исключить структурную патологию головного мозга, сосудистого русла или мозговых оболочек. Это может понадобиться, если у пациента наблюдаются изменения сознания, приступы судорог, отклонения в неврологическом статусе или другие «красные флаги».
Какие меры профилактики мигрени наиболее эффективны?
Профилактическую терапию при мигрени всегда начинают с немедикаментозных методов, к которым относятся:
- соблюдение режима дня;
- достаточный сон;
- рациональное сбалансированное питание и питьевой режим;
- исключение или ограничение продуктов-провокаторов (газированных напитков, содержащих кофеин; специй и искусственных подсластителей, содержащих аспартам и нитратные консерванты, продуктов с высоким содержанием глутамата натрия, цитрусовых, бананов, авокадо, изюма, чернослива; алкоголя, особенно пива и красного вина);
- контроль уровня стресса;
- регулярные прогулки и занятия физической культурой.
Медикаментозная профилактическая терапия подбирается индивидуально, с учетом возраста пациента и сопутствующих заболеваний. Могут быть назначены как современные средства — моноклональные антитела — антагонисты рецептора CGRP, так и препараты с доказанной клинической эффективностью в отношении профилактики мигрени (бета-блокаторы, блокаторы кальциевых каналов, антиэпилептические препараты или антидепрессанты).
Маргарита Еремина, психолог, детский психотерапевт Центра когнитивной терапии
Как мигрень влияет на психическое здоровье?
Мигрень оказывает значительное влияние на психологическое здоровье человека. Чем чаще случаются приступы мигрени, тем сильнее это влияет на межличностные отношения, а также на отношение к работе, спорту и хобби. В зависимости от провоцирующих факторов болезнь может проявляться в разных сферах жизни. Кто-то сосредотачивает внимание на еде, кто-то старается избегать любого волнения, опасаясь, что стрессовая ситуация может вызвать новый приступ.
Из-за приступов головной боли и их ожидания могут меняться отношения между супругами и детьми. Очень часто в доме устанавливаются негласные правила: дети не должны громко играть, шуметь. Болеющие уходят от конфликта с близкими, и, хотя внешне ссор может не быть, проблемы могут оставаться нерешенными долгое время. При хроническом тяжелом течении болезни человек теряет возможность полноценно работать, вести активную социальную жизнь, заниматься физической активностью.
Может ли мигрень провоцировать психологические расстройства?
Да, может. Чаще всего мы встречаем депрессивное расстройство. При хронической мигрени чаще встречаются тяжелая клиническая депрессия и тревожное расстройство.
Используются ли психотерапевтические методы в лечении мигрени? Как психолог или психотерапевт может помочь людям с этой болезнью?
Психотерапия в лечении мигрени может быть очень полезна в комплексе с правильно подобранным фармакологическим лечением, особенно если мигрень носит хронический характер, а болевой синдром сильно выражен.
Можно выделить несколько направлений работы с такими клиентами.
Если у человека с мигренью уже была изначально или развилась депрессия, то работа с психотерапевтом будет очень важна. С одной стороны, депрессия усиливает болевой синдром, что в свою очередь приводит к ухудшению эмоционального состояния и влияет на качество жизни человека, а с другой, депрессия сама по себе тяжелое расстройство, при котором необходима психотерапевтическая помощь. Также психотерапевт может помочь справиться с тревожным расстройством.
Стресс служит частым провоцирующим фактором возникновения головной боли. Поэтому задача терапии — обучить человека справляться со стрессовыми ситуациями.
Еще одной задачей психотерапии может быть обнаружение деструктивного влияния мигрени на жизнь человека, на его отношения, работу, увлечения, а также более осознанный выбор стратегии совладания с болезнью и выстраивание жизни с учетом заболевания.
Источник