Пленка в мочевом пузыре
Содержание статьи
Лейкоплакия мочевого пузыря симптомы и лечение
Лейкоплакия мочевого пузыря – симптомы и лечение этой болезни чаще связаны с женщинами из-за более высокой предрасположенности к данной патологии. Это одно из заболеваний, которые возникают из-за изменений на тканевом и клеточном уровнях, после чего орган перестает нормально функционировать. Недуг делает мочевыделительную систему более уязвимой и к другим болезням, при диагностике которых чаще всего и выявляется первопричина. Ведь сама лейкоплакия может долго протекать скрыто, без специфичных симптомов.
Суть патологии
Мочевой пузырь изнутри выстлан особой формой эпителиальной ткани – переходной, которая не ороговевает как эпителий кожи. В норме его клетки живые, а омертвевшие постоянно заменяются новыми при регенерации. Эта ткань приспособлена к выполнению функций именно в данном органе: способна выделять защитные вещества – мукополисахариды – против вредного влияния мочевой кислоты и бактериальных инфекций.
Поэтому при нормальном функционировании органов мочевыделения оболочка не раздражается. Под эпителием располагаются гладкие мышечные клетки, которые при сознательном мочеиспускании сокращаются для опорожнения.
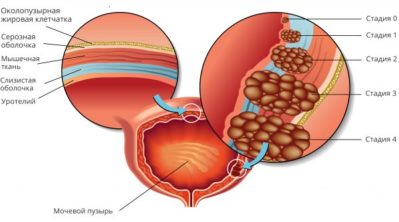
При лейкоплакии эпителиальная выстилка перерождается, ее клетки отмирают и образуются участки ороговения. Этот процесс состоит из следующих этапов:
- плоскоклеточная модуляция – клетки еще не отмирают, но ткань из переходного эпителия превращается в плоский многоклеточный;
- плоскоклеточная метаплазия – клетки начинают отмирать;
- плоскоклеточная метаплазия – из омертвевшей клеточной массы формируются бляшки.
Это в конечном итоге влияет на саму внутреннюю выстилку органа (она начинает раздражаться мочевой кислотой), а также на функционирование мышечного слоя – он теряет сократимость, отчего развивается недержание мочи. Патологический процесс может локализоваться в треугольнике Льето (вблизи шейки пузыря) и не сопровождаться ороговением. Такое состояние протекает бессимптомно и не требует лечения, но нуждается в контроле и наблюдении.
Врачи еще не готовы ответить на вопрос о том, какова первопричина заболевания, но предполагают, что оно может развиваться у людей с наследственной предрасположенностью. А запускать патологический процесс могут инфекционные болезни, поражающие мочевыделительную, половую и другие системы органов, слабый иммунитет, гормональные нарушения с повышением продукции эстрогенов.
Возбудители инфекции способны проникнуть сюда по мочевыделительным путям или посредством крови и лимфы.
Симптоматика и разновидности патологии
Симптомы лейкоплакии мочевого пузыря зависят от разновидности патологии:
| Форма заболевания | Особенности патологического процесса | Внешние проявления |
| Плоская | Пораженная область покрыта мутной пленкой | Болезнь может протекать без явных проявлений |
| Бородавчатая | Имеются выраженно пораженные участки ороговения | Симптомы выражены явно |
| Эрозивная | Имеются болезненные повреждения, язвы и трещины в области ороговения | Выражены внешние проявления и симптомы |
Проявления этого недуга очень тесно связаны с уретритом, циститом (перерождение клеток повышает шансы на воспалительные реакции, которые ускоряют процессы перерождения), поэтому эти патологии имеют сходную симптоматику:
- Боли в области лобковой кости тянущего или ноющего характера, могут распространяться на спину и проявляться при половом сношении.
- Позывы к мочеиспусканию учащенные, болезненные и нередко – ложные.
- После опорожнения не чувствуется облегчение.
- Моча меняет консистенцию и цвет, приобретает красноватый оттенок из-за крови и становится мутной из-за примеси хлопьевидного осадка.
Исходя из того, что симптомы лейкоплакии неспецифичны, пациенты не могут различить урологические заболевания и чаще всего лечатся от цистита. Врачи при недоскональной диагностике также могут путать эти воспалительные процессы, например, с гиперактивностью мочевого пузыря и по ошибке назначать неправильное лечение.
Диагностика
Данное заболевание можно выявить только тщательной диагностикой, которая включает:
- детальное рассмотрение анамнеза с учетом давности появления симптомов, частоты воспалительных заболеваний, частоты позывов к мочеиспусканию и сопутствующих симптомов;
- прощупывание органов таза, вагинальный осмотр;
- взятие мазка со слизистой влагалища;
- анализ крови – на биохимические показатели и общий;
- анализ мочи;
- бактериологические и иммунологические исследования на наличие инфекционных болезней, в том числе и половых (бакпосев мочи, ПЦР и ИФА);
- определение чувствительности микрофлоры мочеполовых путей к различным антибиотикам;
- УЗИ мочеполовой системы;
- урофлоуметрия;
- цистометрия;
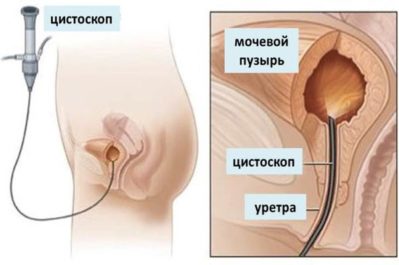
- цистоскопия с биопсией эпителия для цитологических и гистологических исследований (дает наиболее точный результат с возможностью дифференциальной диагностики между лейкоплакией и онкологическими процессами).
Лечение
Возможны два пути лечения лейкоплакии мочевого пузыря – консервативный и хирургический. Первый метод предусматривает назначение лекарств и процедур:
- длительного курса приема антибиотиков широкого действия. Может быть прекращен только после трех бактериальных посевов, не выявивших возбудителей инфекции;
- противовоспалительных средств, в том числе и гормональных;
- иммуномодуляторов для поддержания защитных сил организма;
- инстилляций с введением лекарственных препаратов (Гепарин или Гиалуроновая кислота) посредством катетера напрямую в мочевой пузырь. Эти манипуляции восстанавливают защитную оболочку, состоящую из мукополисахаридов;
- устранения рубцов спаечного и воспалительного процесса с использованием лазера, микроволн, магнитотерапии и электрофореза с гормонами.
К методам оперативного лечения обращаются в случаях, когда вышеописанные лечебные меры не обеспечивают облегчения. Наиболее известными являются такие методики:
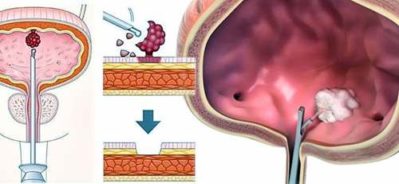
- Лазерная коагуляция слизистой оболочки. Во время процедуры пораженный слизистый слой облучается высокоэнергетическим лазером. На этом месте образуется струп, который в течение месяца очищается с восстановлением нормальной структуры ткани. При этом все нижерасположенные слои (подслизистый и мышечный) остаются целыми.
- Лазерная абляция. Эта процедура предусматривает периодическое, импульсное воздействие лазера на поврежденные участки, которое считается более точным. Период реабилитации гораздо короче, чем при иных типах вмешательства, восстановление проходит легче и без осложнений в виде кровопотерь и воспаления.
- Трансуретральная резекция мочевого пузыря. Прием предполагает иссечение больных участков хирургическими инструментами, которые вводятся через уретру. Стенка органа при манипуляциях не повреждается.
Традиционное лечение можно дополнять использованием народных средств при отсутствии противопоказаний и после консультации с лечащим доктором. Можно применять настои календулы (для принятия ванны или внутрь), зверобоя (внутрь) и добавлять пророщенные зерна пшеницы в различные блюда. Также советуют съедать ежедневно столовую ложку меда с семенами льна.
Диета и питье
Успешная терапия возможна при соблюдении особого питьевого режима и диеты. Пить нужно не менее 2 литров ежесуточно, но это должны быть чистая негазированная вода или отвары трав (почечные травы). В норму включаются также жидкие блюда. Пить алкоголь и содержащие кофеин напитки нельзя – они раздражают слизистую оболочку.
Питание нужно сделать разнообразным, но исключить из рациона любые продукты, раздражающие оболочку мочевыделительной системы. Нельзя употреблять острые, копченые, жареные и очень соленые блюда, а также тяжелые для переваривания насыщенные бульоны.
Возможные осложнения
Если оставлять данный недуг без лечения и не обращаться к врачу при других присоединившихся заболеваниях, могут развиться осложнения:
- недержание мочи;
- заболевания почек с последующей почечной недостаточностью;
- малигнизация – появление онкологических клеток на месте перерожденного эпителия.
Список этих осложнений расширяется, если болезнь протекает во время беременности. Недуг способен спровоцировать выкидыш или преждевременные роды, отслойку плаценты с последующими тяжелыми последствиями или инфицирование органов плода микрофлорой, которая вызвала воспаление в организме матери. Вынашивание плода возможно только при жестком контроле над состоянием беременной, а также длительном курсе антибиотиков, допустимых при беременности.
К лейкоплакии следует относиться серьезно, так как клеточные и тканевые видоизменения очень опасны. Без лечения они могут спровоцировать более тяжелые патологии, которые приносят большой вред организму и угрожают жизни человека.
Источник
ейкоплакия мочевого пузыря у женщин – первые симптомы и лечение
Лейкоплакия мочевого пузыря сопровождается воспалением стенок органа, но явные клинические признаки заболевания отсутствуют. Поэтому женщины, страдающие от этой патологии, долгое время могут посещать различных специалистов, а диагноз так и остается невыясненным.
Содержание:
- Лейкоплакия мочевого пузыря – что это
- Причины возникновения
- Симптомы лейкоплакии мочевого пузыря
- Диагностика лейкоплакии мочевого пузыря
- Лечение лейкоплакии мочевого пузыря
- Осложнения
- Лейкоплакия мочевого пузыря во время беременности
Лейкоплакия мочевого пузыря – что это
Лейкоплакия мочевого пузыря – это перерождение нормального эпителия в плоский с формированием участков ороговения. Обнаружить эти патологические изменения удастся только после проведения биопсии с гистологическим исследованием забранных тканей.
Лейкоплакия может поражать различные органы, в которых присутствует переходной эпителий. Лейкоплакия мочевого пузыря и его шейки – это серьезное заболевание, от которого чаще всего страдают женщины репродуктивного возраста. Патология сопровождается интенсивными болями, которые негативным образом отражаются на самочувствии пациентки. Болезненные ощущения возникают по той причине, что измененные ткани оказываются чувствительными к воздействию кислоты, содержащейся в моче.
Лейкоплакия мочевого пузыря имеет хроническое течение.
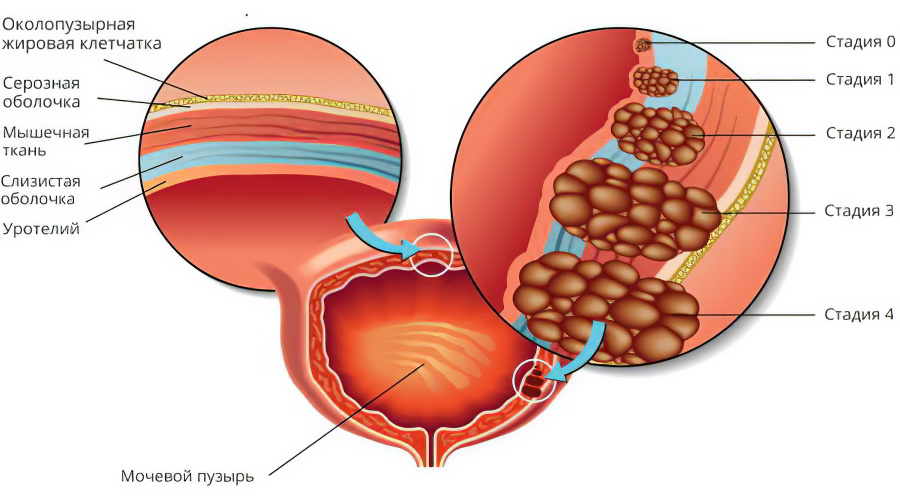
Заболевание развивается поэтапно:
Плоскоклеточное перерождение. На этом этапе происходит трансформация однослойного переходного эпителия в плоский многослойный эпителий. Сами клетки не претерпевают каких-либо изменений.
Плоскоклеточная метаплазия. На этом этапе наблюдается апоптоз, то есть изменение клеток в трансформированном многослойном плоском эпителии.
Формирование бляшек и ороговевание клеток.
Лейкоплакия мочевого пузыря сопровождается склеротическими процессами стенок органа. Со временем он утрачивает свою нормальную сократительную функцию, что становится причиной недержания мочи. При обычном воспалении этого не происходит.
Причины возникновения
Ученые не могут точно назвать причины развития данной патологии. Большинство специалистов придерживаются мнения, что лейкоплакия – это результат аномального внутриутробного развития. Это означает, что стенки мочевого пузыря формируются с определенными дефектами еще в то время, когда плод находится в матке. Доказательством этой теории является тот факт, что патология диагностируется у пациентов с аномалиями развития мочевого пузыря.
Кроме того, существуют факторы риска, которые способны повысить вероятность возникновения болезни.
К таковым относят:
Заболевания эндокринной системы. Это касается нарушений в работе гипоталамуса, гипофиза и яичников. Если в организме женщины повышены значения эстрогенов, то это стимулирует эпителий к метаплазии. Иногда заболевание развивается на фоне приема гормональных препаратов.
Воспаление мочевого пузыря и органов, расположенных рядом с ним. Спровоцировать лейкоплакию может хроническая форма цистита, камни в мочевом пузыре, перенесенные травмы органа, а также попадание в него инородных предметов.
Наличие хронического очага инфекции в организме, например, кариозных зубов или воспаленных миндалин.
Длительное влияние стресса на организм, снижение иммунитета.
Перерождение клеток эпителия мочевого пузыря часто случается под влиянием инфекции.
Если орган здоров, то его эпителий будет продуцировать мукополисахариды. Они не дают бактериям прилипать к поверхности мочевого пузыря. Эти же вещества защищают клетки от разрушающего влияния мочевой кислоты.
Когда эпителий органа трансформируется в плоский, его защитные свойства ослабевают. Это облегчает проникновение патогенной флоры в клеточные стенки. У женщины развивается хроническое воспаление. Формируется своеобразный замкнутый круг. Цистит становится причиной лейкоплакии, а она, в свою очередь, стимулирует воспалительный процесс.
Бактерии попадают в мочевой пузырь чаще всего восходящим путем, то есть с наружных половых органов.
Поэтому спровоцировать лейкоплакию могут такие патогенные микроорганизмы, как:
Гонококки.
Трихомонады.
Хламидии.
ВПЧ и вирус герпеса.
По крови и лимфе инфекция в мочевой пузырь попадает реже. Источником патогенной флоры в таком случае могут стать другие органы: небные миндалины, почки, кишечник, матка, яичники. В такой ситуации лейкоплакия развивается из-за проникновения в мочевой пузырь стафилококков, стрептококков, кишечной палочки и пр.
Метаплазия эпителия в треугольнике Льето (зона перехода мочевого пузыря в шейку) считается вариантом нормы. Такое изменение тканей происходит под влиянием эстрогенов. Если эпителий при такой метаплазии не ороговеет и не приводит к возникновению патологических симптомов, то лечение не требуется. За пациенткой просто наблюдают.
Симптомы лейкоплакии мочевого пузыря

Различают три формы лейкоплакии мочевого пузыря:
Плоская форма.
Бородавчатая форма. Участки ороговения тканей выражены в значительной мере.
Эрозивная форма. Эпителий покрыт язвенными дефектами.
Плоская лейкоплакия может никак не проявлять себя в течение длительного времени. При бородавчатой и язвенной форме женщина страдает от выраженных симптомов болезни. Если повреждается шейка мочевого пузыря, то самочувствие больной значительно ухудшается.
Основные симптомы лейкоплакии мочевого пузыря напоминают клиническую картину цистита:
Боль в области лобка. Она тянущая и иррадиирует в поясницу.
Позывы к опорожнению мочевого пузыря учащаются.
При опустошении органа женщина испытывает резь и жжение.
В моче заметны хлопья, может визуализироваться кровь.
Во время интимной близости женщина испытывает дискомфорт.
Примеси в моче и боль при мочеиспускании не всегда указывают на лейкоплакию. Женщина может долгое время мучиться от болей, а сдача анализов не выявляет признаков инфекции и воспаления. Иногда таким пациенткам выставляют диагноз «гиперактивный мочевой пузырь» и назначают успокоительные препараты.
Диагностика лейкоплакии мочевого пузыря
Врач может выставить диагноз только после проведения комплексного обследования. Обязательной процедурой является гистология тканей органа.
Чтобы подтвердить заболевание, могут потребоваться такие диагностические мероприятия, как:
Сбор анамнеза. Врач должен уточнить, как часто у женщины возникают приступы, имеются ли у нее другие заболевания внутренних органов. Важно выяснить все возможные предрасполагающие факторы болезни.
Вагинальное обследование. Оно позволяет оценить половое здоровье женщины.
Сдача крови, мочи и мазка из влагалища на анализ.
Проведение биохимического анализа крови. Важно уточнить уровень креатинина и мочевины.
Исследование методом ПЦР и ИФА. Эти диагностические процедуры позволяют выявить скрытые инфекции.
Забор мочи и мазка из влагалища на бактериальный посев.
УЗИ органов малого таза и почек.
Уродинамическое обследование (цистометрия и урометрия). Его проводят в том случае, когда пациентка указывает на ощущение неполного опорожнения мочевого пузыря. Исследование позволяет оценить тонус органа и его сократительную способность.
Эндоскопическое обследование мочевого пузыря с выполнением щипковой биопсии. Это исследование отличается высокой информативностью. Оно дает возможность оценить размеры поражения, форму болезни, состояние тканей органа. На основании полученных данных составляют лечебный план. Зоны поражения могут выглядеть как плоские белесоватые участки, как бляшки желтого цвета или как эрозии.
Точный диагноз удается выставить только после того, как будут полученные данные биопсии. Они должны подтвердить наличие метапластических изменений в клетках органа.
Клиническая картина лейкоплакии мочевого пузыря может напоминать симптомы других заболеваний, поэтому важно проводить дифференциальную диагностику с такими патологиями, как:
Цистит хронического течения. Симптомы этой болезни схожи с симптомами лейкоплакии. Отличить их можно только после проведения цистоскопии с биопсией. У пациенток с циститом слизистая оболочка органа воспалена, но низменных участков на ней нет.
Рак мочевого пузыря. Часто это заболевание вовсе не дает каких-либо симптомов, но по мере прогрессирования патологии появляются клинические признаки, которые напоминают лейкоплакию. В ходе проведения цистоскопии на слизистой оболочке будут обнаружены язвенные дефекты и измененные участки эпителия. Однако клетки при раке мочевого пузыря будут иметь атипичное строение.
Говорить о точном диагнозе можно только после эндоскопического обследования мочевого пузыря с биопсией материала.
Лечение лейкоплакии мочевого пузыря
Лечение может быть, как консервативным, так и хирургическим.
Консервативная терапия
Чтобы справиться с патологией, необходим комплексный подход:
Назначение антибактериальных препаратов. Антибиотики используют длительными курсами, которые могут продолжаться до 3 месяцев. В ходе лечения препараты меняют, подбирая оптимальное лекарственное средство. Курс прекращают только после того, как бактериальный посев мочи три раза даст отрицательные результаты. Препаратами выбора являются: Норфлоксацин, Ципрофлоксацин и Левофлоксацин. Они обладают минимальными побочными эффектами и способны эффективно устранять патогенную флору в мочевом пузыре.
Препараты для купирования воспаления. Если оно интенсивное, то могут быть использованы кортикостероиды, например, Преднизолон.
Препараты для повышения иммунитета: Интерферон, Лавомакс.
Инсталляции. Выполняют орошения мочевого пузыря аналогами мукополисахаридов. Они позволяют защищать слизистую оболочку органа от разрушающего влияния мочевой кислоты и микробной флоры. Вводят такие средства прямо в орган с использованием катетера. Лечение должно быть продолжительным. Его конкретные сроки зависят от того, насколько поражены стенки мочевого пузыря. Для инсталляций используют Гепарин, Гиалуроновую кислоту и Хондроитин сульфат.
Физиотерапевтическое лечение. Оно позволяет ускорить выздоровление, уменьшить степень воспаления, предупредить формирование рубцов и спаек. Наиболее эффективные методы лечения: лазеротерапия, электрофорез с гормональными препаратами, магнитотерапия, терапия микроволнами.
Хирургическое лечение
Если консервативная терапия не позволяет добиться желаемого эффекта, пациента готовят к операции.
Показаниями к ее проведению являются:
Стойкое воспаление, сопровождающееся нарушением сократительной способности мочевого пузыря.
Лейкоплакия 2 или 3 стадии, которая была подтверждена гистологическим исследованием.
Сильные боли, устранить которые лекарственными средствами не удается.
Наличие атипичных клеток. Такое состояние грозит раковой опухолью органа.
Виды хирургического вмешательства:
ТУР (трансуретральная резекция мочевого пузыря). В ходе проведения процедуры удаляют пораженные участки слизистой оболочки. Для этого используют специальную петлю. Вводят прибор через уретру, используя для этой цели эндоскопическое оборудование. Такая процедура позволяет не нарушить целостность мочевого пузыря.
Лазерная коагуляция мочевого пузыря. В ходе проведения операции удаляют только поврежденные болезнью слизистые структуры. Мышечный слой органа не трогают, то есть здоровые ткани при таком виде вмешательства не страдают. Пациент быстро восстанавливается, срок реабилитации составляет месяц.
Лазерная абляция. В этом случае ткани органа не прижигают, тепловое воздействие не агрессивное. Воздействие оказывается точечно, здоровые ткани не страдают. Вероятность развития осложнений минимальная. Реабилитация после такой процедуры проходит быстро.
Уже на второй день после операции женщину отпускают домой. Процесс мочеиспускания приходит в норму в течение 7 дней. В это время женщина может испытывать боль и дискомфорт.
Диета

Для повышения эффективности лечения пациентка должна соблюдать диету. Продукты и напитки нужно подбирать таким образом, чтобы они не раздражали слизистые оболочки органа. Пищу готовят на пару, либо отваривают.
Продукты, которые рекомендовано употреблять:
Сладкие фрукты в свежем виде.
Свежие и вареные овощи. Из меню убирают белокочанную капусту, цветную капусту, томаты чеснок, лук, щавель и редьку.
Маложирная рыба и мясо.
Молоко и кисломолочные напитки.
Каши.
В день нужно выпивать около 2 литров воды. Это позволит быстрее выводить бактерии из мочевого пузыря и снизить влияние мочевой кислоты на стенки органа. Можно пить травяные чаи, черный и зеленый чай без сахара, морсы с брусникой и клюквой, чистую воду, минеральную воду без газа.
Запрещено употреблять в пищу:
Приправы.
Острые блюда.
Маринады и солености.
Наваристые супы.
Копчености.
Жареные продукты.
Чай крепкой заварки, кофе, спиртные напитки.
Осложнения
После прохождения лечения женщине потребуется регулярно сдавать анализы. Время от времени ей проводят цистоскопию органа. Это позволит исключить рецидив патологии.
К возможным осложнениям относят:
Озлокачествление с развитием раковой опухоли.
Утрата нормальной функции мочевого пузыря. Ткани органа перестают сокращаться и не могут удерживать мочу.
Почечная недостаточность. При развитии этого осложнения, женщина может погибнуть.
Лейкоплакия мочевого пузыря во время беременности

Лейкоплакия способна осложнить течение беременности. Если заболевание обостряется на ранних сроках, то повышается риск выкидыша, либо аномалий внутриутробного развития плода.
Когда болезнь возникает во второй половине беременности, это грозит преждевременными родами, отслойкой плаценты и внутриутробным заражением плода. Если самочувствие женщины значительно ухудшается, то ей назначают антибиотики. Остальное лечение может быть проведено только после родов.
Хронический цистит может привести к лейкоплакии, также как и спровоцировать ее развитие. Эти патологии находятся в тесной взаимосвязи. Поэтому при частых обострениях болезни нужно отправиться на прием к урологу и пройти комплексное обследование.
Автор статьи: Лебедев Андрей Сергеевич | Уролог
Образование:
Диплом по специальности «Андрология» получен после прохождения ординатуры на кафедре эндоскопической урологии РМАПО в урологическом центре ЦКБ №1 ОАО РЖД (2007 г.). Здесь же была пройдена аспирантура к 2010 г.
Наши авторы
Источник

