Пластика свищей мочевого пузыря
Содержание статьи
Пластика пузырно-влагалищного свища (свищ мочевого пузыря)
Все мочеполовые свищи, сопровождающиеся выделением мочи из влагалища можно называть влагалищными, вагинальными, мочевыми свищами, однако в клинической практике необходимо четкая дифференцировка видов свищей в зависимости от вовлечения соседних органов.
Оптимальные сроки пластики
К пластике приступают после полного выздоровления больной, обычно через 2-3 недель после предшествующей операции. В других случаях следует выждать не менее 3 месяцев, чтобы уменьшить признаки воспаления. При небольших свищах, диаметром менее 2-3 мм, применяют коагуляцию слизистой оболочки — вводят в свищевой ход электрод Багби со стороны влагалища или мочевого пузыря, на электрод подают ток минимальной силы, затем устанавливают уретральный катетер на 2-3 недель.
Пузырно-влагалищный свищ (свищ мочевого пузыря)
Среди мочеполовых свищей этот вид наиболее распространен. Основной диагностической процедурой, позволяющей поставить диагноз пузырно влагалищного свища, является инструментальный осмотр мочевого пузыря (цистоскопия) с помощью специального оптического прибора — цистоскопа. Это исследование позволяет выявить патологическое отверстие, его размеры и положение относительно устьев мочеточников. В случае ранней диагностики пузырно-влагалищного свища в мочевой пузырь вводится катетер на срок до 30 дней. В настоящее время для оперативного лечения этого вида свищей чаще используется доступ через влагалище. Учитывая это необходимы специальные инструменты и оборудование, позволяющие выполнить это пособие в условиях ограниченного пространства. Выполнение фистулопластики при постлучевых свищах имеет определенные особенности. В случае невозможности сопоставить края раны после иссечения свища либо закрыть тканью влагалища используются различные тканевые лоскуты. Это может быть слизистая преддверия влагалища, мышечные лоскуты. После завершения операции мочевой катетер остается до 10 дней. В случае постлучевых свищей сроки нахождения катетера могут увеличиваться до трех недель. В настоящее время эффективность оперативного лечения посттравматических пузырно-влагалищных свищей составляет более 95%. Результативность лечения больных с постлучевыми поражениями существенно ниже.
Пузырно-маточные свищи
Причиной возникновения свищей этого вида является травма мочевого пузыря при выполнении кесарева сечения в нижнем маточном сегменте. Выполнение инструментального осмотра мочевого пузыря (цистоскопии) позволяет дифференцировать эндометриоз мочевого пузыря от свища. Доступ для закрытия этого вида фистул осуществляется сверху через мочевой пузырь или через брюшную полость.
Мочеточниково-влагалищный свищ
Чаще всего этот вид свища образуется после радикальных операций по поводу злокачественных поражений шейки и тела матки, при удалении (экстирпации) матки по поводу миомы больших размеров, в том числе через влагалище. Травма мочеточника также может возникнуть вследствие ожога при лапароскопических вмешательствах. Поражается, как правило, одна сторона, но нередки и двусторонние поражения. Основная роль в диагностике этого заболевания принадлежит катетеризации мочеточников (введение тонких катетеров через мочевой пузырь в устья мочеточников). В ряде случаев катетеризация с последующим стентированием (введением специальных внутренних катетеров на длительное время) верхних мочевых путей позволяет полностью восстановить проходимость мочеточника и избавить больную от операции. При выполнении УЗИ, экскреторной урографии, мультиспиральной компьютерной томографии можно выявить изменения верхних мочевых путей, а в ряде случаев и наличие мочевого затека. Для этого вида фистул оперативное лечение является основным. Самопроизвольное закрытие мочеточниково-влагалищных фистул чаще всего связано с потерей функции почки на стороне поражения. Выбор вида оперативного вмешательства зависит прежде всего от локализации и протяженности дефекта мочеточника. Основной методикой, направленной на восстановление оттока мочи по пораженному мочеточнику является операция Боари. Суть ее заключается в формировании лоскута из мочевого пузыря и соединение с ним участка мочеточника, расположенного выше места поражения. При невозможности выполнения реконструктивно-пластической операции, а также при выраженных нарушениях функции почки может быть выполнено удаление почки (нефрэктомия), которая избавляет больных от выделения мочи из влагалища.
Уретральные (Уретро-влагалищные) свищи
Возникновение данного вида свищей обычно происходит в результате ранений мочеиспускательного канала при родоразрешающих или гинекологических операциях. Травма уретры возможна, например, при передней пластики влагалища (кольпоррафии), удалении различных кист влагалища, парауретральных кист или дивертикулов уретры, локализованных преимущественно в конечном отделе мочеиспускательного канала. При гинекологическом осмотре можно выявить свищевое отверстие. Оперативное лечение уретральных свищей почти всегда сопряжено с дефицитом тканей. Для закрытия дефекта используется собственная ткань мочеиспускательного канала или различные лоскуты из ткани влагалища. Послеоперационный период идентичен таковому после пластики пузырно-влагалищных свищей.
Источник
Пластика мочепузырно – влагалищных свищей: возможности лапароскопической коррекции.
Новиков А.Б.1 , Галлямов Э.А.1 , Попов С.В.2 , Биктимиров Р.Г.1 , Сергеев В.П.1 , Кочкин А.Д.3 , Преснов К.С.1 , Мещанкин И.В.1 , Санжаров А.Е.1 , Орлов И.Н.2 , Болгов Е.Н.4 .
1 г. Москва. 2 г. Санкт-Петербург. 3 г. Нижний Новгород. 4 г. Ставрополь
Введение. Пузырно-влагалищный свищ (ПВС) является тяжелым заболеванием, социальной и медицинской проблемой. Хирургическая (гинекологическая) травма остается самой частой причиной ПВС, составляя около 85 % случаев. Другими главными причинами являются лучевая терапия (10 %) и акушерская травма (5 %). Начиная с сообщения Симса в 1852 г. об успешном закрытии ПВС, началась разработка хирургических методов коррекции. Описаны абдоминальный, чрезпузырный, чрезвлагалищный, и лапароскопический подходы. Большинством клиник в России трансвагинальный доступ принят как стандарт медицинской помощи. Целью нашей работы явилось изучение возможности, безопасности и эффективности лапароскопического лечения. Описан командный опыт нескольких клиник.
Материалы и методы. В период 2012-2016 гг. лапароскопическим доступом оперировано 44 женщины с ПВС. Возраст пациенток: 38-74 года (средний — 48 лет). ИМТ от 25 до 42 кг/м2. Клиническим проявлением явилось постоянное подтекание мочи из влагалища. В подавляющем большинстве случаев формирование ПВС произошло как следствие гистерэктомии и у некоторых пациенток — лучевой терапии. Срок корригирующего вмешательства составлял от 6 дней до 6 месяцев после первичной операции. Средний диаметр свища был 12 (4-20) мм. Непосредственно перед операцией выполнялась цистоскопия с катетеризацией / стентированием (при близости устьев к свищевому отверстию) мочеточников и свищевого хода. Вмешательство выполнялось в литотомическом положении с наклоном по Тренделенбургу 10-15 град. Использовалось 3-4 рабочих порта, установленных в подвздошной области сообразно клинической ситуации и оптимальной триангуляции. При значительных трудностях экстравезикальной мобилизации из-за выраженного рубцового процесса мы прибегали к трансвезикальному иссечению свищевого хода по О’Конор. После разобщения культи влагалища и мочевого пузыря выполняли иссечение краев свищевых отверстий до визуально неизмененных тканей «холодными» ножницами. В 3-х случаях симультанно был выполнен уретероцистоанастомоз из-за невозможности сохранения устья мочеточника в связи с его расположением в непосредственной близости к свищу. Дефект культи влагалища и мочевого пузыря разнонаправленно ушивали непрерывными 2-х рядными швами (полифиламентная нить или Вилок) под визуальным контролем устьев мочеточников. Между швами фиксировали лоскут большого сальника. Интраоперационно наполняли мочевой пузырь для проверки герметичности шва.
Результаты. Средняя продолжительность операции составила 130 мин. Она зависела от выраженности спаечного процесса, расположения свища и индекса массы тела пациентки. Средняя кровопотеря ≤ 100 мл. Пациенток активизировали в течение первых 24 часов. Восстановление функции кишечника происходило в течение одного дня после вмешательства. Интраоперационных осложнений и конверсий не было. Дренаж, наружные мочеточниковые стенты и уретральный катетер у основного количества больных были удалены на 2, 10 и 14 дни соответственно. Средняя продолжительность пребывания в стационаре составила 7 (5-22) дней. При выписке рекомендовали половой покой до 3 месяцев и местную терапию эстрогенами (вагинальные суппозитории). Внутренний мочеточниковый стент удаляли через 1 — 1,5 месяца. В позднем послеоперационном периоде (2 — 4 недели) отмечено 2 рецидива (4,5%). Пациентки оперированы повторно: 1 — трансвагинально, 1 — лапароскопически. Достигнуто заживление свищей. Максимальный период наблюдения составил 48 месяцев, без признаков рецидива.
Выводы. Лапароскопическая пластика пузырно-влагалищного свища является эффективной малоинвазивной операцией, результаты которой, сопоставимы с традиционным трансвагинальным доступом. Атермальная диссекция с одной стороны позволяет визуально оценить кровоснабжение, с другой — обеспечивает лучшую заживляемость тканей, особенно при операциях в ранние сроки. Анализируя хирургические аспекты нашей серии, можно считать лапароскопический доступ предпочтительным при «высоком» расположении свища, а также при необходимости ревизии мочевого пузыря, симультанного выполнения одностороннего или билатерального уретероцистоанастомоза.
Источник
Свищ мочевого пузыря
Свищ мочевого пузыря — это наличие патологического хода, соединяющего мочевой пузырь со смежными внутренними органами (влагалищем, кишечником) или кожей. Патология характеризуется выделением мочи через сообщающийся орган, постоянными инфекциями мочевых путей. Объем диагностического обследования должен включать гинекологический осмотр, УЗИ мочевого пузыря и органов малого таза, цистоскопию, хромоцистоскопию, фистулографию, урографию, цистографию, исследование мочи и мазков. Лечение свежих свищей может быть консервативным; при длительно незаживающих свищах показано их иссечение.
Общие сведения
С учетом вовлеченных в патологический процесс органов выделяют пузырно-генитальные, пузырно-кишечные и наружные свищи мочевого пузыря. Патология часто имеет длительное течение, доставляет моральные и физические страдания пациенту, приводит к инвалидизации, оказывает негативное влияние на функционирование мочеполового и кишечного тракта. Лечением свищей данной локализации занимаются специалисты в сфере практической урологии при участии проктологов и гинекологов.
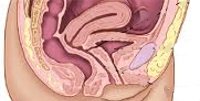
Свищ мочевого пузыря
Причины
Свищи мочевого пузыря приобретенного характера могут иметь травматическое, воспалительное, онкологическое или радиационное происхождение. Наиболее частыми причинами энтеровезикальных свищей служат рак кишечника, болезнь Крона, дивертикулит. Пузырно-генитальные свищи встречаются преимущественно у женщин и связаны с повреждениями, полученными в результате родов или гинекологических операций. Среди них большую часть (55-65%) составляют пузырно-влагалищные свищи.
Возникновение свищей между мочевым пузырем и половыми органами у женщин обычно вызывается родовыми травмами, интраоперационными повреждениями (при медицинском аборте, диагностическом выскабливании, гистерэктомии и др.). Среди других причин развития свищей выделяют ранения мочевого пузыря, урологические операции (в частности, трансуретральное удаление новообразований мочевого пузыря).
Свищи воспалительного генеза могут образовываться при прорыве в мочевой пузырь пиосальпинкса, параметрита, абсцесса предстательной железы и др. гнойных образований малого таза. В ряде случаев свищи возникают вследствие прорастания опухолью пузырной стенки при раке мочевого пузыря, раке влагалища, раке простаты и т. д. Патология может развиваться после облучения органов малого таза спустя несколько месяцев или даже лет после окончания лечения.
Классификация
По времени возникновения различают врожденные свищи мочевого пузыря и приобретенные. Врожденные свищи, наряду с кистой урахуса и дивертикулом мочевого пузыря, относятся к эмбриональным порокам и формируются в результате полного незаращения первичного мочевого протока. К таким видам аномалий относятся пузырно-пупочные, пузырно-кишечные свищи.
Значительно более часто встречающуюся и разнообразную группу представляют приобретенные свищи. У женщин в зависимости от органа, с которым формируется аномальное сообщение мочевого пузыря, свищи могут быть пузырно-влагалищными, пузырно-шеечными, пузырно-маточными, пузырно-придатковыми, параметрально-пузырными. Редко встречаются сложные комбинированные свищи — уретро-пузырно-влагалищные, мочеточниково-пузырно-влагалищные и резервуарно-влагалищные (между ортотопическим мочевым пузырем, сформированным из кишки, и влагалищем). При повреждениях стенки кишки образуются мочекишечные (кишечные свищи).
Довольно часто для отведения мочи в урологии прибегают к искусственному наложению надлобкового свища — эпицистостомии. Показаниями к формированию эпицистостомы служат стойкая задержка мочи и невозможность проведения катетеризации мочевого пузыря (например, при гиперплазии предстательной железы, раке простаты, стриктуре уретры и т. д.). Кроме этого, различают наружные свищи, сообщающиеся с кожей, и внутренние свищи, открывающиеся в полость органов.
Симптомы
Течение свища мочевого пузыря определяется его видом и вовлеченными органами. Наружные свищи, как правило, имеют прямой короткий ход, открываются на поверхности кожи, где вокруг отверстия возникает гиперемия, мацерация, гнойнички. Патологические ходы с более сложным строением могут быть длинными, извилистыми, с многочисленными карманами, что вызывает образование абсцессов и флегмон в окружающих тканях. Пузырно-влагалищные свищи (везиковагинальные) обычно проявляются спустя 1-2 недели после родов или гинекологического вмешательства.
Везиковагинальные свищи характеризуются появлением постоянных водянистых выделений из влагалища, интенсивность которых может быть различной. При свищах небольшого размера наблюдается периодическое непроизвольное подтекание мочи при сохраненном естественном мочеиспускании. Часто незначительные выделения мочи из влагалища ошибочно принимают за стрессовое недержание. Свищи, расположенные в основании мочевого пузыря, обычно достаточно широкие, поэтому через влагалище может выделяться часть или даже вся моча. Наряду с этими симптомами у женщин часто отмечается нарушение менструального цикла, частые циститы, кольпиты.
Пузырно-придатковые, параметрально-придатковые и комбинированные свищи протекают с явлениями выраженной общей интоксикации и болями, вызванными деструктивными процессами в малом тазу. Если свищ открывается в кишечник, то из прямой кишки постоянно выделяется жидкий кал и газы. Вытекание мочи (через наружный свищ, влагалище, прямую кишку) сопровождается мокнутием и раздражением кожи, присутствием резкого мочевого запаха, вызывает у больных психоэмоциональные расстройства и негативно сказывается на всех сферах жизни.
Диагностика
Мочепузырно-влагалищный свищ может быть обнаружен врачом-урологом или гинекологом. При констатации непроизвольного подтекания мочи требуется проведение влагалищного исследования. Большой свищ, соединяющий мочевой пузырь с влагалищем, хорошо виден при осмотре в зеркалах, поскольку полость влагалища довольно быстро заполняется свободной жидкостью — мочой. При сомнениях в характере отделяемого прибегают к биохимическому исследованию вагинального транссудата. Если в жидкости, выделяемой из влагалища, уровень креатинина превышает аналогичный показатель в сыворотке крови, то данный транссудат является мочой.
Выявить свищ мочевого пузыря также позволяет цистоскопия, проведенная на фоне тугой тампонады влагалища марлевыми тампонами. В ходе цистоскопии оцениваются локализация и размеры, выраженность воспаления и отека слизистой. Небольшие и точечные свищи могут быть обнаружены с помощью пробы с красителем. Для этого во влагалище устанавливается три тампона, а в мочевой пузырь по катетеру вводится раствор индигокармина. При окрашивании в течение 15 минут нижнего тампона наиболее вероятно стрессовое недержание мочи; при окрашивании верхних тампонов предполагается наличие свища.
С целью выявления сопутствующей инфекции мочеполовых путей производится бакпосев мочи и отделяемого уретры, бакисследование влагалищного мазка. Для контроля за функцией почек определяются биохимические показатели крови — креатинин, мочевина, электролиты. Наиболее точные сведения о характере свища, его локализации и взаимоотношениях с соседними органами получают при выполнении контрастных исследований — вагинографии, экскреторной урографии, цистографии, хромоцистоскопии, ретроградной уретеропиелографии. Для уточнения ветвления свищевого хода проводится фистулография.
Выявление мочепузырно-кишечных свищей требует проведения пальцевого исследования и дополнительного осмотра прямой кишки (аноскопии, ректороманоскопии). При свищах, вызванных лучевой терапией по поводу раковых опухолей, необходимо исключить рецидив онкопроцесса с помощью биопсии и гистологического исследования краев фистулы.
Лечение свища мочевого пузыря
При точечных (менее 3 мм в диаметре) пузырно-влагалищных свищах предпринимается попытка их консервативного закрытия. Для этого в мочевой пузырь устанавливается постоянный катетер Фолея, проводятся инстилляции мочевого пузыря, во влагалище вводятся мазевые тампоны, назначаются уросептики и антибиотики. Рубцевания удается достичь у 2-3% пациенток. Если в течение 6-8 недель свищ не закрывается самостоятельно, следует отказаться от консервативной терапии в пользу хирургического лечения.
Хирургическое закрытие свища — фистулопластику выполняют после медикаментозной подготовки и стихания гнойно-воспалительных процессов в зоне патологического хода. Независимо от вида свища, в процессе фистулопластики иссекаются рубцово-измененные ткани, мобилизуется и полностью разобщается с соседними органами и тканями стенка мочевого пузыря, после освежения краев дефекты ушиваются. Операции по закрытию сформировавшихся свищей производят надлобковым, трансвагинальным (у женщин), промежностным (у мужчин) или комбинированным доступом.
После ушивания пузырно-влагалищного свища на некоторое время оставляют эпицистостому или постоянный мочевой катетер. Наличие пузырно-кишечного свища может потребовать временного наложения колостомы, резекции сегмента кишки, пересадки мочеточников в кишечник либо цистэктомии с созданием искусственного кишечного резервуара для мочи.
Прогноз и профилактика
Профилактика свищей мочевого пузыря у женщин требует правильной организации родовспоможения, особенно у беременных с узким тазом, крупным плодом, поперечным положением плода и т. д.; предупреждения интраоперационного повреждения органов при выполнении гинекологических операций. Во всех случаях для более благоприятного прогноза необходимо своевременное распознавание травмы мочевых органов, ее правильная оценка и выбор адекватного способа устранения свища.
Источник