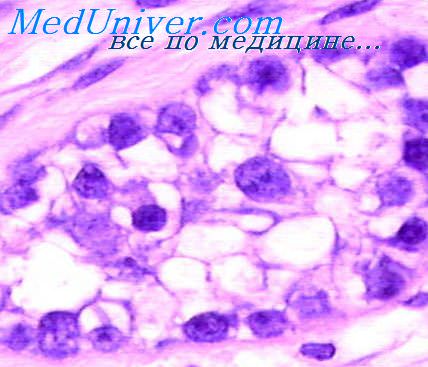
Папиллома мочевого пузыря гистология
Содержание статьи
пухоли мочевого пузыря. Эпителиальные опухоли мочевого пузыря.
Опухоли мочевого пузыря. Эпителиальные опухоли мочевого пузыря.Переходноклеточная папиллома. Обычно это экзофитная опухоль на ножке или на широком основании с мелкопапиллярной бархатистой поверхностью. В любом отделе мочевыводящих путей опухоль имеет одинаковое строение. Она состоит из множества тонких сосочковых выростов, иногда ветвящихся. Узкий тяж нежновокнистой стромы с тонкостенными сосудами покрыт несколькими слоями (до 5—6) переходного эпителия. Это продолговатые клетки с очень мономорфными овальными ядрами и светлой цитоплазмой. Лишь один слой базальных клеток отличается некоторой гиперхромией ядер и наличием митозов, хотя и крайне редких. Ядра остальных клеток относительно светлые, с мелкодисперсным хроматином, без митозов. Клетки расположены параллельно друг другу, своим длинником перпендикулярно или под тупым углом к поверхности стромы. Иногда встречаются первично-множественные папилломы, располагающиеся в различных отделах мочевыводящих путей. Изредка наблюдается диффузный папилломатоз с множественными мелкими сосочковыми разрастаниями. Переходноклеточная папиллома, инвертированный тип, встречается очень редко. Имеет вид полипа на широком основании с гладкой или грубососоч-ковой поверхностью, а также слегка выступающего бугристого образования, расположенного в основном в собственном слое слизистой оболочки мочевого пузыря. Опухоль покрыта переходным эпителием обычного вида либо атрофичного, но местами с погружной пролиферацией. В рыхлой нежноволокнистой строме залегают четко очерченные округлые разрастания мономорфного переходного эпителия, ограниченные одним слоем базальных клеток. Внутри этих разрастаний имеются полости, поверхность которых либо неровная за счет выступающих мелких сосочковых эпителиальных выростов, либо гладкая, ограниченная уплощенным поверхностным эпителием. Некоторые полости открываются узким ходом на поверхность слизистой оболочки. Плоскоклеточная папиллома, встречающаяся в мочевом пузыре редко, построена из ороговевающего или неороговевающего многослойного плоского эпителия. Некоторые из подобных образований являются остроконечными кондиломами, сочетающимися с аналогичным процессом в уретре.
Переходноклеточный рак является наиболее часто встречающейся карциномой мочевыводящих путей. Лишь в некоторых странах Азии и Африки, где среди населения широко распространен мочеполовой шистосомоз, чаще наблюдается плоскоклеточный рак мочевого пузыря. Иногда переходноклеточный рак выявляется в преинвазивной форме (карцинома in situ). Инвазивная форма рака обычно характеризуется экзофитным ростом. Высокодифференцированный рак по гистологической картине часто очень мало отличается от переходноклеточной аденомы, особенно на той стадии, когда еще отсутствует инфильтрация собственного слоя слизистой оболочки . Мономорфность и правильная полярность эпителия сочетаются с более выраженной, чем в папилломе, его многорядность, наличием митозов, иногда со значительным количеством и даже преобладанием темных клеток с узкими палочковидными ядрами и базофильной цитоплазмой. Можно обнаружить отдельные участки выраженного клеточного атипизма, где выявляются клегки с крупными гиперхромными ядрами и полной или частичной утратой полярности, а также имеются признаки инвазии в подлежащую ткань. Но эти отличительные признаки нередко раскрываются лишь при тщательном изучении срезов из разных мест опухоли, в том числе обязательно срезов, проходящих через ножку или широкое основание опухоли. Переходноклеточный рак средней степени зрелости занимает промежуточное положение между высоко- и низкодифференцированным. В качестве разновидностей опухоли выделяют переходноклеточный рак с метаплазией в плоскоклеточный или/и железистый. Такие участки «метаплазии» обнаруживаются в общей массе опухоли лишь в виде отдельных очагов. Особым чрезвычайно редким вариантом опухоли является двухфазный переходноклеточный рак, при котором в папиллярных структурах многослойные умеренно или низкодифференцированные переходноклеточные разрастания покрыты одним или несколькими слоями атипических поверхностных клеток. Последние кубической или округлой формы, нередко двуядерные, с хорошо выраженным поясом светлой цитоплазмы. Ядра расположены центрально или несколько базально, округлой или овальной формы, с нежной сетью хроматина, с одним или двумя ядрышками. Апикальные части клеток несколько эозинофильны и содержат небольшое количество ШИК-положительного материала. Они закруглены, создавая подобие булыжной мостовой. Местами клетки крупные, приближающиеся к гигантским. Опухоль описана как «переходноклеточный рак с дисп-лазией покровных клеток». Этот термин нельзя признать удачным, так как можно думать скорее об опухолевой природе покровных клеток, а не о их дисплазии. По аналогии с некоторыми другими двухкомпонентными опухолями описанный вариант новообразования, по-видимому, можно назвать двухфазным переходноклеточным раком. Плоскоклеточный рак (как с ороговением, так и без него) по своему гистологическому строению не отличается от соответствующей карциномы иных локализаций. Аденокарцинома, встречающаяся в мочевом пузыре очень редко, может быть тубулярной, слизистой, перстневидноклеточной. Аденокарцинома урахального происхождения (чаще всего слизеобразующая) обычно локализуется в верхушке или передней стенке мочевого пузыря в виде диффузно-инфильтрирующей опухоли, покрытой слизистой оболочкой мочевого пузыря. Рак экстрофированного мочевого пузыря у подавляющего большинства больных является аденокарциномой. Недифференцированный рак мочевого пузыря, встречающийся довольно часто, обычно бывает мелкоклеточным или полиморфно-клеточным иногда с преобладанием веретенообразных клеток. Редкой его формой является светлоклеточный рак, в том числе солидного строения. — Также рекомендуем «Неэпителиальные опухоли мочевого пузыря. Смешенные опухоли мочевого пузыря.» Оглавление темы «Опухоли поджелудочной железы, почек, мочевого пузыря.»: |
Источник
Уротелиальная папиллома мочевого пузыря | Университетская клиника
Уротелиальные папилломы мочевого пузыря – доброкачественные опухоли, встречающиеся преимущественно у молодых людей.
Существование папиллярного поражения мочевого пузыря с доброкачественным клиническим течением и узнаваемыми морфологическими признаками, заслуживающими доброкачественной классификации “папилломы”, признано, но вызывает много вопросов.
В основе диагностики уротелиальных папиллом лежит гистологическое исследование. Трансуретральная резекция – безопасный и эффективный вариант лечения. Необходимо установить дифференциальный гистопатологический диагноз по отношению к другим неинвазивным неопластическим уротелиальным поражениям, учитывая особенности рецидива, прогрессирования и лечения этих опухолей.
Общие сведения об уротелиальной папилломе мочевого пузыря
Неинвазивные папиллярные уротелиальные новообразования согласно системе классификации ВОЗ/ISUP (2004) следующие:
- Уротелиальная папиллома.
- Папиллярное уротелиальное новообразование низкой степени злокачественности (PUNLMP).
- Папиллярная уротелиальная карцинома низкой степени злокачественности.
- Папиллярная уротелиальная карцинома высокой степени.
Уротелиальная папиллома
Папиллярная уротелиальная карцинома низкой степени злокачественности
Уротелиальная папиллома (переходноклеточная) мочевого пузыря – это отдельное образование доброкачественного характера, которое развивается преимущественно в молодом возрасте. Уротелиальные папилломы являются гистологически и биологически отличительными опухолями, и их следует дифференцировать от других папиллярных новообразований мочевого пузыря с более высоким риском.
Уротелиальные папилломы представляют собой экзофитное неинвазивное уротелиальное новообразование, состоящее из тонкого фиброваскулярного ядра, покрытого уротелием нормальной толщины и нормального внешнего вида по классификации ВОЗ. На их долю приходится всего 1–4% всех опухолей мочевого пузыря. Обозначение «папиллома» использовалось разными авторами по-разному в результате постоянного обновления классификации, поэтому вопрос о том, можно ли считать уротелиальные папилломы доброкачественным поражением, все еще обсуждается.
Исторические аспекты этого вопроса были подробно рассмотрены Эблом и Янгом в 1989 году. Существование типичных папиллом было определено классификацией ВОЗ 1973 года, со временем эта диагностическая категория была признана и включена в консенсусную классификацию новообразований мочевого пузыря Всемирной Организацией Здравоохранения и Международным обществом урологических патологов (ВОЗ/ISUP).
Если использовать ограничительные диагностические критерии, рекомендованные ВОЗ, это поражение встречается редко. Некоторые исследователи предложили расширить диагностическую категорию уротелиальной папилломы, включив в нее карциному 1 степени по классификации ВОЗ, но большинство не следует этому предложению.
Уротелиальные папилломы возникают в двух различных клинических условиях:
- новообразования de novo (без предшествующего уротелиального новообразования);
- или возникающие у пациентов с известным клиническим анамнезом рака мочевого пузыря (вторичные папилломы).
Новообразования de novo возникают в более молодом возрасте, в том числе детском и подростковом и обычно имеют доброкачественное течение. Вторичные уротелиальные папилломы встречаются у пациентов с известной в прошлом клинической историей неоплазии мочевого пузыря или с сопутствующим поражением уротелия.
Переходноклеточные папилломы имеют низкую частоту рецидивов и редко прогрессируют до развития уротелиальной карциномы. Кажется разумным избегать определения этих пациентов как больных раком.
Редкость папиллом мочевого пузыря (когда они строго диагностированы), приводит к тому, что специалисты имеют ограниченный опыт в их распознавании и лечении. Чтобы восполнить дефицит информации, проводятся дальнейшие исследования этой патологии.
Распространенность уротелиальных папиллом
Средний возраст развития папиллом de novo определить достаточно сложно, поскольку диапазон их развития очень большой 8-76 лет. Развиваются преимущественно у мужчин (соотношение мужчины : женщины составляет 1,9:1). Средний возраст пациентов с вторичными папилломами составляет 66 лет (диапазон 55-73 года), они также немного преобладают у мужчин.
Уротелиальная папиллома мочевого пузыря у детей встречается крайне редко. Оценочная распространенность таких новообразований составляет 0,1% –0,4%. В педиатрической популяции чаще встречаются в позднем подростковом возрасте (67,0% в возрасте 15–20 лет против 13,6% в возрасте до 10 лет) и преобладают среди мальчиков. Обычно заболевание проявляется безболезненной макрогематурией.
Причины и факторы риска уротелиальных папиллом мочевого пузыря
Причины развития данного типа образований не установлены. Задокументированные факторы риска окружающей среды связаны с образом жизни и производственной вредностью. К ним относятся курение сигарет и ароматические амины, обычно содержащиеся в краске, резине, красителях и выхлопных газах дизельного топлива.
Эти факторы риска могут играть второстепенную роль в педиатрической когорте, так как латентный период, необходимый после воздействия, довольно длительный. Такая связь у молодых пациентов не доказана.
Симптомы наличия папиллом в мочевом пузыре
Уротелиальные папилломы имеют широкий спектр симптомов, из которых наиболее частый (90%) – макрогематурия. Другие менее частые проявления:
- раздражающие симптомы мочеиспускания – дизурия, частые и неотложные позывы;
- обструкция мочевыводящих путей;
- боли в животе;
- лихорадка;
- нефролитиаз;
- рвота.
Лихорадка
Гистологические особенности уротелиальных папиллом мочевого пузыря
Образование обычно единичное. Размеры опухолей варьируют от 0,2 до 2,8 см в наибольшем диаметре (в среднем = 0,76 см). Локализация различна (заднее, боковое, в тригональной области, в области купола), но задние и боковые стенки мочевого пузыря поражаются больше.
Уротелиальные папилломы оценивают по архитектурному расположению сосочков (относительный размер сосочков, форма, сложность и наличие эндофитного роста), содержанию фиброваскулярных ядер, количеству клеточных слоев в уротелии, характеру зонтичного клеточного слоя, полярности уротелия по отношению к базальной мембране, митотической активности и ядерной цитологии.
Под микроскопом обрзования имеют сформированную папиллярную архитектуру с фиброваскулярными ядрами. Папиллярная архитектура варьирует от общего простого, неиерархического расположения (в большинстве, по исследованиям в 73% случаев) до более сложного анастомозирующего сосочка с почкованием (по исследованиям в 27% случаях). Отдельные сосочки также различны: от мелких со скудной стромой и тонкими фиброваскулярными ядрами, до крупных с выраженным стромальным отеком.
Уротелиальные инвагинации (эндофитный рост) в папиллярные ядра присутствуют во многих случаях (около 42%). Общим для всех является нормальный внешне уротелий без гиперплазии (толщина уротелия варьирует от четырех до семи клеток).
Гистологические особенности уротелиальных папиллом мочевого пузыря
Уротелий в большинстве случаев содержит базальные клетки, промежуточные клетки и зонтичные клетки. В более чем половине исследований поверхностный зонтичный клеточный слой отчетливо выражен с увеличенной цитоплазмой, часто с вакуолизацией. Ядерная морфология почти всегда мягкая, без какой-либо ядерной атипии и имеет вид нормального уротелия. В менее 10% случаев наблюдается ядерная атипия дегенеративного типа, которая обычно бывает очаговой, но в остальном эти случаи имеют типичные признаки уротелиальной папилломы. Редкие митотические фигуры идентифицируются у единиц образований, ни один из них не оказывается, как правило, атипичным митозом.
Гистологическое исследование в дифференциальной диагностике очень полезно и необходимо.
При подозрении на диагноз папилломы одним из дифференциально-диагностических соображений является папиллярная уротелиальная гиперплазия, поражение, которое считается предполагаемым предшественником низкосортных папиллярных уротелиальных новообразований. Однако, в отличие от папиллом, они обычно имеют гиперпластический уротелий (более семи клеток в толщину) с волнообразным рисунком, состоящим из тонких сосочковых складок слизистой оболочки различной высоты.
Важно отметить, что дискретные фиброваскулярные ядра отсутствуют и что васкулярность сосредоточена в основании уротелиальной пролиферации. Папиллярная уротелиальная гиперплазия имеет доброкачественную, нормальную цитологию пролиферирующего уротелия, общую с уротелиальными папилломами, но, учитывая гиперпластический уротелий, вероятно, является более близкой имитацией папиллярных уротелиальных новообразований низкого злокачественного потенциала/переходно-клеточного рака I степени.
Диагностика переходноклеточных папиллом мочевого пузыря
Консультация уролога. Во время консультации уролог подробно выясняет симптомы и жалобы пациента, выясняет наличие предшествующих заболеваний со стороны мочевыделительной системы и проводит физикальный осмотр, который, как правило, ничем не примечателен. Поскольку проявления папиллом неспецифичны, назначается дальнейшее обследование, в первую очередь анализы мочи, крови и УЗИ мочевого пузыря.
Сонография. УЗИ мочевого пузыря следует использовать в качестве первого клинического подхода для выявления уротелиальных папиллом, учитывая его хорошую специфичность и высокую чувствительность с возможностью обнаружения очагов поражения размером до 5 мм. Лучше делать его на заполненный орган, или на полный и пустой мочевой пузырь.
УЗИ мочевого пузыря
Цитология мочи играет минимальную роль в диагностике уротелиальных папиллом, несмотря на ее высокую специфичность (98%), она обладает низкой чувствительностью (34%), особенно к низкодифференцированным поражениям (12% для опухоли 1-й степени).
Цистоскопия. Цистоскопия считается золотым стандартом диагностики уротелиальных папиллом мочевого пузыря. Результаты цистоскопии могут быть разные и включают:
- воспаленный или эритематозный уротелий;
- новообразование;
- нормальный уротелий
Цистоскопия
Цистоскопию лучше проводить одновременно с биопсией, это позволяет взять материал образований для гистологического исследования и определения точного диагноза.
Лечение папиллом мочевого пузыря
Лечение папилломатозного поражения мочевого пузыря заключается в удалении образований с помощью трансуретральной резекции. В некоторых случаях при наличии/подозрении на более высокую степень злокачественности папиллом проводится внутрипузырная химиотерапия. Также ее следует рассмотреть при повторных папилломах, наличии в анамнезе доброкачественных или злокачественных поражений органов мочевыделительной системы.
Трансуретральная резекция
Прогноз уротелиальной папилломы мочевого пузыря
Метастатическое заболевание и агрессивная форма данной переходноклеточной папилломы в молодом возрасте встречаются редко, с низкой частотой рецидива (3,4%), прогрессирования (1,1%) и смерти (1,1%).
Тем не менее, исследования показывают, что неинвазивная папиллома, включая уротелиальную, может рецидивировать в любом возрасте. Рецидивы могут быть множественными и могут возникать через много лет после первоначального диагноза, иногда с прогрессированием до более высокой степени злокачественности заболевания. Имеются данные, что такое прогрессирование до злокачественной опухоли происходит у лиц с иммунодефицитом, с иммуносупрессией, которая, например, вызвана приемом препаратов по поводу другого заболевания.
Последующее наблюдение
Последующее наблюдение за болезнью широко варьируется среди авторов. Время наблюдения должно быть пропорционально риску рецидива и прогрессирования заболевания, однако все еще существуют разногласия в этом вопросе. Немногие проведенные исследования предполагают, что клиническое течение как у взрослых, так и у детей требует агрессивного наблюдения. Другие предполагают менее агрессивный подход, поскольку папилломы в основном имеют доброкачественное клиническое поведение.
Ультразвук доказал свою высокую эффективность для наблюдения за пациентами с уротелиальной папилломой по сравнению с цистоскопией и цитологией мочи. КТ для этой цели не следует использовать, учитывая его более низкую чувствительность по сравнению с ультразвуком.
Программа наблюдения предполагает 2-летнее наблюдение с цистоскопией каждые 6 месяцев. Некоторые специалисты предлагают клиническое обследование и ультразвуковое исследование, повторяющиеся с периодичностью 3, 6, 12 месяцев после операции, а затем ежегодно. В этом случае цистоскопия выполняется через 6 месяцев после трансуретральной резекции для подтверждения полной резекции, последовательное наблюдение с помощью УЗИ мочевого пузыря проводится каждые 6 месяцев.
В связи с обычным доброкачественным поведением уротелиальных папиллом мочевого пузыря считается приемлемым консервативный подход, при котором ультразвук обладает достаточной чувствительностью для диагностики и последующего наблюдения.
Длительное наблюдение представляется разумным у молодых пациентов, чтобы помочь определить прогностическую значимость и потенциальное биологическое течение уротелиальных папиллом мочевого пузыря.
Поделиться ссылкой:
Источник