Опухоли мочевого пузыря книга
Содержание статьи
Рак мочевого пузыря
Опухоли мочевого пузыря могут быть доброкачественными (папилломы) и злокачественными (папиллярный и инфильтрирующий рак). Папиллома — мягкая опухоль на тонкой ножке, состоящая из множества длинных ветвящихся ворсинок. Папилломы могут злокачественно перерождаться и подлежат хирургическому удалению в ходе эндоскопических (выполняются без дополнительных разрезов) операций, несмотря на свою доброкачественную природу.
Надо сказать, что доброкачественные новообразования в мочевом пузыре встречаются относительно редко — не более чем в 10% случаев. Злокачественное поражение мочевого пузыря — довольно часто встречающаяся онкоурологическая проблема. У мужчин это заболевание выявляется в 4 раза чаще, чем у женщин. Опухоли мочевого пузыря составляют 1,5-3% от общего числа злокачественных опухолей и 30-50% — от опухолей мочеполовых органов. Наиболее часто эта форма опухоли встречается в возрасте 40-60 лет. По распространенности рак мочевого пузыря (РМП) занимает 4-е место среди всех злокачественных новообразований у мужчин и 9-е место — у женщин. Мочевой пузырь ввиду анатомических особенностей строения, расположения и функций чаще всего подвержен различным поражениям. Данное утверждение обусловлено прежде всего накапливающей функцией мочевого пузыря, и те продукты, которые находятся в растворенном состоянии в моче, способны действовать пролонгированно на стенку мочевого пузыря, чего не скажешь, например, о стенке мочеиспускательного канала.
Причины возникновения РМП
Однозначно утверждать, что причины возникновения опухолей мочевого пузыря изучены досконально, нельзя, но кое-что об истоках этого заболевания известно. Так, однозначно доказана связь риска развития РМП с курением табака, а также с действием некоторых химических и биологических канцерогенов. Курильщики сталкиваются с этим заболеванием до 6 раз чаще, чем больные, у которых этой пагубной привычки нет. Промышленные канцерогены, используемые в резиновом, лакокрасочном, бумажном и химическом производстве, часто являются причиной возникновения РМП. Широко известно вредное влияние анилина. Так, у рабочих, занятых в анилиновом производстве, значительно чаще наблюдался РМП, чем у других групп населения, причем иногда опухоли возникали через 10 лет после прекращения контакта с анилином. Механизм воздействия канцерогенов на стенку мочевого пузыря очевиден — выделяясь с мочой, они контактируют со слизистой оболочкой. Именно поэтому стандартные меры профилактики злокачественных образований мочевого пузыря начинаются с соблюдения норм потребления жидкости (около 1,5-2 л/сут) и своевременного опорожнения мочевого пузыря при позыве к мочеиспусканию. Надо отметить, что РМП — профессиональное заболевание водителей. Причина этого заключается в том, что не всегда есть возможность опорожнить мочевой пузырь при возникновении позыва, т. к. быстро найти туалет на дороге зачастую не удается.
К факторам риска развития онкологического процесса в мочевом пузыре относится употребление хлорированной воды — риск увеличивается в 2 раза. К пищевым канцерогенам можно отнести жареное мясо и жиры животного происхождения. Продукты питания с высоким содержанием витаминов A, С, калия, â-каротина, пища, приготовленная с использованием растительного масла с высоким содержанием полиненасыщенных жирных кислот, обладают защитным действием.
Дистанционная лучевая терапия, перенесенная ранее больным по поводу другого заболевания (например, рака яичников или рака шейки матки), химиотерапия с использованием циклофосфамида также являются предрасполагающими факторами к развитию новообразований в мочевом пузыре.
Хронический цистит и паразитарная инфекция шистосомоз не исключают попадания пациента в группу риска. Длительное стояние уретрального катетера сегодня также относят к возможным причинам развития РМП у определенной группы урологических больных.
Симптомы РМП
Первым проявлением РМП чаще всего становится примесь крови в моче. Так бывает в 75% случаев. В большинстве случаев примесь крови не сопровождается никакими болевыми ощущениями, может быть длительной или кратковременной, интенсивной или едва заметной, но она всегда должна вызвать беспокойство и стать причиной немедленного обращения к врачу. Появление примеси крови в моче может повторяться через различные промежутки времени. Этот симптом не всегда однозначно свидетельствует о злокачественном поражении, он может быть следствием инфекции и развития цистита, особенно если имеется сопутствующее учащенное болезненное мочеиспускание. Если опухоль прорастает глубоко в стенку пузыря, то возможны грозные осложнения: сдавление мочеточников с развитием почечной недостаточности, прорастание опухоли в кишечник или влагалище с развитием мочепузырно-кишечных или мочепузырно-влагалищных свищей, развитие острой или хронической анемии вследствие внутрипузырного кровотечения. На этом этапе больных начинают беспокоить боли в поясничной области. По статистике, 75% всех впервые выявляемых опухолей носят поверхностный характер и не проникают глубоко в стенку мочевого пузыря.
При прогрессировании заболевания наблюдается возникновение других симптомов, таких как затрудненное болезненное мочеиспускание, к которому присоединяются болевые ощущения в нижних отделах живота, промежности, крестце и в паховых областях; императивные позывы к мочеиспусканию. Первоначально боли наблюдаются только при наполнении мочевого пузыря, а немного позднее становятся постоянными, изнуряющими. Степень прорастания опухолью стенки мочевого пузыря и интенсивность болевых ощущений имеют прямо пропорциональную зависимость.
Диагностика
Установление диагноза РМП с определением онкологической распространенности процесса и стадии заболевания предполагает проведение комплексного обследования, включающего в себя осмотр, пальпацию, проведение инструментальных и лабораторных методов исследования. При обращении к врачу обследование начинается с осмотра и пальпации, но растущие внутрь пузыря небольшие опухоли обычно не прощупываются. Пальпируемое образование свидетельствует о распространенном проникающем поражении пузыря.
К лабораторным методам исследования относятся:
• общий анализ мочи (обнаружение эритроцитов в осадке мочи);
• бактериологический посев мочи (для исключения инфекции мочевыводящих путей);
• анализ на онкомаркеры (определение в крови и моче пациента специальных антигенов или РНК);
• биохимический анализ крови (определение уровня азотистых оснований).
К инструментальным методам исследования относятся:
• УЗИ (ультразвуковое исследование) — наиболее доступный и информативный метод первичной диагностики опухоли мочевого пузыря, является скрининг-методом в обследовании урологических больных с подозрением на новообразования в органах мочевыводящей системы. Проводится исключительно при наполненном мочевом пузыре. При УЗИ обнаруживается большинство опухолей размером более 1 см.
• МРТ (магнитно-резонансная томография) и МСКТ (мультиспиральная компьютерная томография) с контрастированием позволяют установить стадию заболевания и глубину поражения стенки мочевого пузыря, вовлечение регионарных лимфатических узлов.
• Цистоскопия (осмотр мочевого пузыря с помощью эндоскопических инструментов, которые проводятся по мочеиспускательному каналу в просвет мочевого пузыря). Данный метод диагностики позволяет определить локализацию, размер, количество новообразований, а также характер их роста. При осмотре оценить степень их злокачественности и гистологическое строение невозможно, т. к. подавляющее большинство новообразований мочевого пузыря дают схожую эндоскопическую картину.
• Биопсия с последующим гистологическим исследованием материала проводится для установления окончательного диагноза.
• Радиологическое исследование и рентгенография грудной клетки используются при подтвержденном диагнозе РМП для определения метастатического поражения костей скелета и легких.
Лечение РМП
Лечение включает различные оперативные вмешательства, лучевую и лекарственную терапию. Выбор оптимальной тактики ведения больного зависит от стадии заболевания. Подход к лечению РМП с признаками прорастания опухоли в мышечный слой мочевого пузыря и без таковых принципиально разный.
В 75% случаев мышечный слой не поражен. Раньше такие опухоли называли «поверхностными», сейчас — «мышечно-неинвазивными» (рис. 1). Это стадии заболевания Та и Т1. Прогноз лечения у таких пациентов — более благоприятный. Стандарт лечения подобных опухолей при отсутствии метастазов — трансуретральная резекция (эндоскопическая операция, подразумевающая электрорезекцию зоны мочевого пузыря с опухолевым поражением) с последующим проведением иммуно- или химиотерапии. Необходимость последующей терапии объясняется тем, что около 70-80% опухолей мочевого пузыря склонны к рецидивированию в течение последующих 5 лет после операции. Проведение специфического лечения, заключающегося в периодическом введении препаратов в мочевой пузырь по определенной схеме, позволяет снизить риск рецидивирования до 20-35%.
Если диагноз злокачественного поражения не подтвердился или опухоль проникает в мышечный слой, то внутрипузырная терапия не назначается. В этом случае может обсуждаться выполнение курса лучевой терапии или более радикальное оперативное вмешательство, направленное на полное удаление пораженного опухолью органа с последующим созданием мочевого пузыря из сегмента тонкой или толстой кишки.
Резекция мочевого пузыря как метод лечения инвазивного РМП сегодня практически не используется ввиду частого рецидивирования и метастазирования. В некоторых случаях, особенно за рубежом, применяется лучевая терапия в дозе 60-70 Гр, самостоятельно или как дополнение к оперативному лечению. Предоперационное проведение лучевой терапии способствует уменьшению самой опухоли и перифокальных воспалительных изменений, что значительно облегчает оперативное вмешательство, а иногда делает неоперабельную опухоль операбельной. Проведение послеоперационной лучевой терапии показано в случае недостаточно радикально выполненного вмешательства, а также для профилактики рецидивов. В дополнение к лучевой терапии у пациентов с наличием метастатического поражения других органов и систем возможно использование системной химиотерапии.
Радикальная цистэктомия — метод выбора в лечении глубоко инфильтрирующих опухолей. Она включает удаление мочевого пузыря и простаты у мужчин; мочевого пузыря, уретры, передней стенки влагалища и матки — у женщин. В случае распространенного поражения (уретра, матка, простата) возможность применения эндоскопических операций практически исключена. Иногда последний этап операции (создание мочевого пузыря из сегмента кишки) откладывается на некоторое время. Это позволяет минимизировать объем операции у ослабленных больных на запущенных стадиях рака. В таких случаях используется методика выведения мочеточников на кожу.
При распространенном раке, вовлечении забрюшинных лимфатических узлов, отдаленных метастазах основное значение имеет химиотерапия. Рецидивы опухоли могут возникать как после лучевого лечения, так и после хирургических вмешательств и подлежат паллиативному облучению или симптоматической терапии.
Прогноз зависит от стадии процесса и характера проведенного лечения. После радикальной операции 5-летняя выживаемость составляет около 50%. Наилучшие результаты наблюдают при комбинированном лечении (резекция мочевого пузыря с лучевой терапией). При стадиях Т1-2 5-летняя выживаемость составляет 50-80%, стадиях Т3-4 — 20-30%. При поверхностном поражении мочевого пузыря на стадии Та 10-летняя выживаемость достигает 87%. Раннее выявление и адекватное лечение РМП — залог успеха!
Источник
Рекомендуемая литература по теме «Опухоли почек и мочевого пузыря»
1. Косинец А.Н., Жебентяев А.А. Почечно-клеточный рак. — Витебск, 2002. — 131с.
2. Нечипоренко Н.А., Батвинков Н.И. Урология (Учебное пособие для студентов). — Гродно, 2005. — 187с.
3. Приказ №80 от 09.02.2007г. Об утверждении клинических протоколов «Алгоритмы диагностики и лечения больных злокачественными новообразованиями». — Минск, 2007. — 512с.
4. Савченко Н.Е., Нечипоренко Н.А. Учебно-методическое пособие по урологии. — Минск, 2000. — 239с.
5. Филиппович В.А. Лекции по урологии. (Пособие для студентов лечебного и медико-психологического факультетов). — Гродно, 2008. — 210с.
Глава 5. Доброкачественная гиперплазия и рак предстательной железы доброкачественная гиперплазия предстательной железы
Анатомия и физиология предстательной железы. Предстательная железа (простата) является органом мужской половой системы, располагается в полости малого таза непосредственно под мочевым пузырем и охватывает часть задней уретры.
Паренхима простаты состоит из железистых структур и стромы, содержащей фиброзную ткань и волокна гладких мышц. Структура простаты в разных ее отделах не одинакова. В простате различают 4 зоны, которые отличаются друг от друга морфологическими признаками и своей функцией: переходная, центральная, периферическая и передняя фиброзно-мышечная строма(рис. 5-1). В силу морфологических и функциональных различий в этих зонах развиваются разные патологические процессы.

Рис. 5-1. Схема зонального строения предстательной железы
В периферической зоне развивается рак предстательной железы (РПЖ), в переходной — доброкачественная гиперплазия (ДГПЖ).
В железах простаты продуцируется секрет, который имеет слабо кислую реакцию. Секрет входит в состав спермы и составляет около 15-25% объема эякулята. Секрет простаты содержит фруктозу, которая является источником энергии для сперматозоидов, секрет семенных пузырьков, лимонную кислоту, обеспечивающую необходимый рН и осмолярность, а также цинк. Простата выделяет также полиамины необходимые для синтеза ДНК, и простагландины, которые стимулируют подвижность сперматозоидов. Секрет простаты содержит некоторые иммуноглобулины, а также обеспечивает снижение вязкости спермы за счет наличия активаторов плазминогена и простат-специфического антигена (ПСА).
ДГПЖ представляет собой разрастание железистых структур и стромы в переходной зоне простаты. Разрастание переходной зоны простаты приводит к появлению боковых долей ДГПЖ, а разрастание центральной зоны — «средней доли». Периферическая зона и передняя фиброзно-мышечная строма отодвигаются к периферии увеличивающейся гиперплазированной тканью, атрофируются и образуют хирургическую капсулу ДГПЖ. (рис. 5-2).
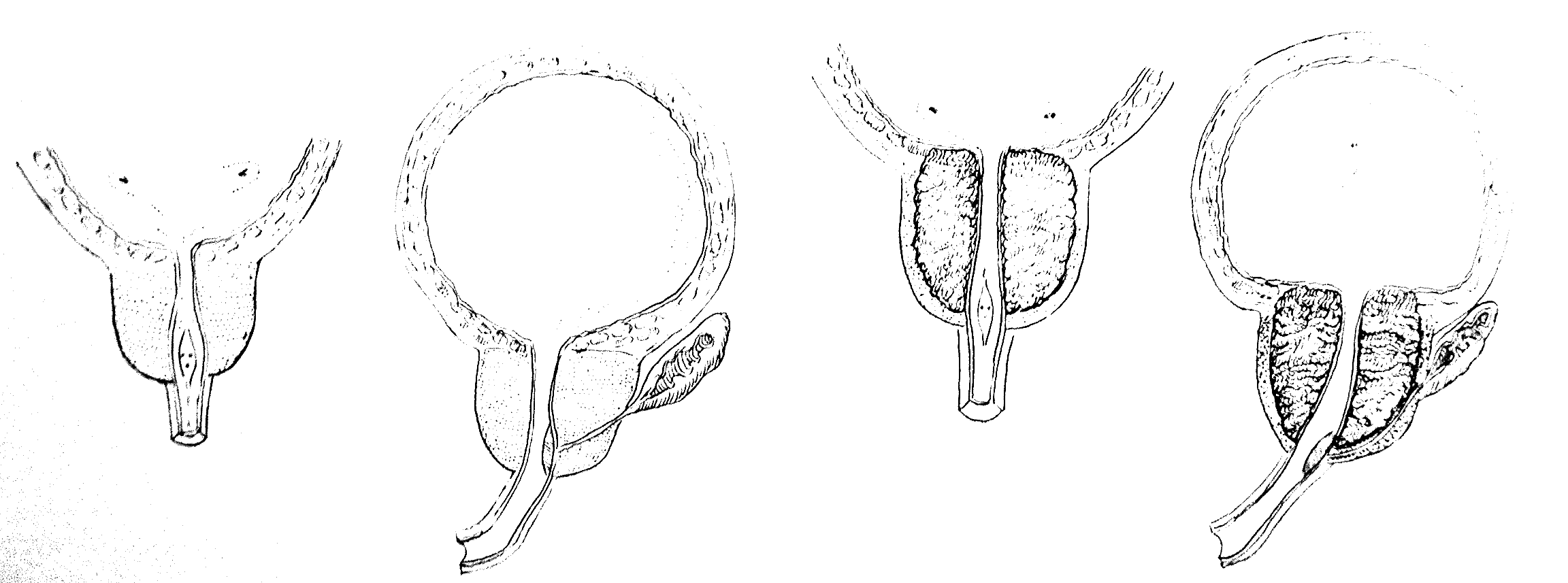

а б
Рис. 5-2. Схема развития доброкачественной гиперплазии простаты:
а — аденоматозная гиперплазия отсутствует; б — замещение простаты гиперплазированной тканью, ткань простаты превращается в хирургическую капсулу аденомы
Эпидемиология
ДГПЖ развивается практически у всех мужчин преклонного возраста. У 50% мужчин в возрасте 60 лет и у 80% в возрасте 80 лет гистологически обнаруживается ДГПЖ. Отмечено, что клинические проявления ДГПЖ имеют место у 30% мужчин в возрасте 50 лет и старше.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Опухоль мочевого пузыря

Диагностикой и лечением данного заболевания занимаются уролог, онколог.
Что такое опухоль мочевого пузыря?
Опухолью мочевого пузыря называется новообразование, возникающее внутри или на стенке органа. По частоте встречаемости данный вид опухоли составляет порядка 4-5% и уступает лишь опухоли пищевода, желудка, гортани и легких. Наиболее часто заболевание диагностируется у мужчин старше 50 лет, однако может встречаться и у женщин (соотношение по половому признаку 4:1).
Опухоль мочевого пузыря может носить доброкачественный или злокачественный характер. В первом случае болезнь обычно устраняется малотравматичными методами — электрокоагуляцией или электрорезекцией во время цистоскопии; реже — с помощью открытой операцией. При злокачественной опухоли (раке мочевого пузыря) требуется сложное многокомпонентное лечение, включающее операцию, лучевую терапию и иммунотерапию.
Виды опухолей мочевого пузыря
Новообразования мочевого пузыря по природе происхождения делятся на добро- и злокачественные. Это учитывают урологи при выборе наиболее рациональной программы лечения.
К доброкачественным плюс-тканям относятся:
- Полипы. Полипы — это соединительнотканные структуры, которые крепятся к стенке мочевого пузыря с помощью тонкой ножки. С виду образования напоминают грибы. Полипы небольшие по размеру, мягкие и гладкие на ощупь.
- Папилломы. Папилломы — это зрелые розоватые новообразования с шероховатой поверхностью мягко-эластической консистенции. Могут быть единичными или множественными. Отличительная особенность папиллом заключается в их потенциальной возможности рецидивировать. При этом повторное прорастание может сопровождаться видоизменением, что повышает риски трансформации в рак (атипичные папилломы).
Значительно реже в мочевом пузыре могут возникать неэпиталиальные новообразования: фибромы, миомы, фибромиксомы, гемангиомы, невриномы.
Злокачественные опухоли мочевого пузыря подразделяются на 3 вида:
- Переходноклеточный рак. Переходноклеточный рак является наиболее распространенной формой онкологии мочевого пузыря. Новообразование развивается из клеток внутренней стенки органа. Под воздействием ряда факторов клетки начинают разрастаться, видоизменяясь. Опухоль можно определить по наличию коротких толстых ворсинок, растущих на широком основании и прорастающих стенку пузыря. При этом слизистая органа становится отечной и гиперемированной.
- Плоскоклеточный рак. Данный вид рака имеет наиболее агрессивное течение. Образование возникает из эпителиальных клеток, которые при размножении поражают оболочку мочевого пузыря, нередко вместе с близлежащими лимфатическими узлами. Плоскоклеточный рак в большинстве случаев возникает у представителей мужского пола, достигших 60-летнего возраста.
- Аденокарцинома. Аденокарцинома развивается вследствие мутационных процессов в клетках желез мочевого пузыря. При мутации клетки начинают бесконтрольно делиться, образуя опухоль. Как правило, новообразование поражает верхушку, шейку и мочепузырный треугольник. По мере разрастания опухоль может поражать близлежащие ткани и органы.
Симптомы
Клиническая картина новообразований в мочевом пузыре зависит от характера и степени тяжести заболевания. Так, доброкачественные опухоли на ранних стадиях могут никак себя не проявлять. Лишь со временем больной начинает испытывать трудности с выведением урины. Появляются примеси крови в моче, при акте мочеиспускания возникают болезненные ощущения в области промежности и над лобком.
Злокачественные опухоли, как правило, проявляют себя уже на начальных стадиях своего развития. В моче больного обнаруживаются примеси крови. При этом кровь может быть хорошо заметной невооруженным глазом или скрытой (диагностируется при анализе мочи на скрытую гематурию). При обильных и продолжительных кровотечениях может развиться острая задержка урины из-за заполнения мочевого пузыря кровяными сгустками. Болевой синдром локализуется в области паха или крестца. На запущенных стадиях рака боль становится непроходящей и нестерпимой.
Несвоевременное лечение злокачественных новообразований может привести к летальному исходу.
Причины опухолевых заболеваний
Возникновение любых опухолевых новообразований связано с патологически активным делением клеток. Подобные процессы запускаются под влиянием ряда факторов, провоцирующих мутации в генетическом клеточном материале.
- Работа на вредном производстве. Доказано наиболее негативное влияние таких работ, как печать, производство бумаги, алюминия, литейное производство, лакокрасочная, смольная промышленность, газовое хозяйство.
- Плохая экологическая обстановка. Наиболее часто заболевание встречается у жителей крупных промышленных городов. На организм пагубное влияние оказывают загазованность воздуха, выбросы производственных отходов в сточные воды и почву.
- Наличие заболеваний, провоцирующих застой мочи. Риски возникновения опухолей мочевого пузыря повышаются при наличии у человека болезней мочеполовой системы: простатита, аденомы простаты, мочекаменной болезни, дивертикула и стриктуры канала мочеиспускания и др.
- Курение. При табакокурении происходит повышенное выделение с мочой продуктов горения. Так как продукты горения являются серьезными канцерогенами, риски возникновения новообразований (особенно злокачественных) резко повышаются.
- Отягощенная наследственность. Развитие некоторых виды опухолей связано с наследственной предрасположенностью.
Необходимо отметить, что ввиду анатомических особенностей строения мочеполовой системы мужчины находятся в группе риска развития рака мочевого пузыря.
Мнение эксперта
Для того, чтобы снизить риски развития доброкачественных и злокачественных опухолей человеку необходимо отказаться от курения и употребления алкоголя, сменить работу, исключив влияние вредных производств, употреблять в пищу только очищенную питьевую воду, вовремя лечить заболевания мочеполовой системы (ликвидировать уростаз — застой мочи). Также помогут избежать развития новообразований профилактические осмотры у уролога, ультразвуковые исследования и анализы мочи.
Лечение опухолей мочевого пузыря напрямую зависит от характера новообразований.
Доброкачественные устраняются при помощи цистоскопии с электрокоагуляцией или электрорезекцией новообразований. Реже может понадобиться проведение трансвезикальной и трансуретральной резекции мочевого пузыря.
Злокачественные опухоли требуют более серьезных мер. Обычно новообразования устраняются во время трансуретральной резекции или радикальной цистэктомии (удаления мочевого пузыря с последующим его воссозданием из тонкой либо толстой кишки). Для предотвращения метастазов проводится химиотерапия.
Мингболатов Аятулла Шахболатович,
врач уролог-андролог высшей категории, к.м.н.
Диагностика опухоли мочевого пузыря
При диагностике опухоли мочевого пузыря врачи сталкиваются с некоторыми сложностями. В первую очередь это связано с тем, что новообразования никак не проявляют себя на ранних стадиях своего развития. Поэтому пациенты, как правило, обращаются в клинику уже при наличии серьезных нарушений в организме.
В диагностике опухолей важное значение имеют профилактические осмотры и исследования.
Первостепенная задача при диагностике новообразований — определить их природу. Для этой цели пациенту проводятся следующие исследования:
- УЗИ органов малого таза;
- эндоскопическое обследование (цистоскопия);
- биопсия с забором образцов тканей для дальнейшего гистологического анализа;
- экскреторная урография;
- компьютерная томография;
- магнитная томография;
- анализы крови на онкомаркеры.
Комплексная диагностика позволяет урологу определить тип и характер новообразований, их размеры и точное местоположение.
Нужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Методы лечения опухолей мочевого пузыря
Любые опухоли требуют незамедлительного лечения (вне зависимости от природы новообразований). Во-первых, даже небольшие доброкачественные опухоли могут стать причиной нарушения оттока мочи, что в дальнейшем приводит к развитию сопутствующих болезней: уретриту, воспалению почек, недостаточности почек и т.д. Во-вторых, некоторые виды доброкачественных опухолей имеют свойство менять характер, перерастая в рак.
Лечение доброкачественных опухолей
При небольших опухолях без признаков озлокачествления не требуется сложных хирургических операций. Достаточно проведения малотравматичной цистоскопии, во время которой образования удаляются при помощи электрокоагуляции или электрорезекции.
После цистоскопии больному назначается медикаментозная терапия, включающая:
- антибиотики;
- спазмолитики;
- анальгетики.
Еще одной малотравматичной методикой лечения опухоли мочевого пузыря является лазерное удаление. Лазерная en-bloc резекция позволяет удалить опухоль с захватом мышечного слоя (для дальнейшего гистологического анализа).
Сложные хирургические манипуляции (на открытом мочевом пузыре) применяются лишь в том случае, если на опухоли имеются изъязвления, или гистотип считается пограничными (с риском перерождения в злокачественные). В такой ситуации урологи прибегают к резекции опухоли или даже удалению части органа.
Лечение злокачественных опухолей
Лечение онкологических заболеваний проводится комбинированными методами. Выполняются индивидуально подобранные хирургические методики:
- Трансуретральная эндоскопическая резекция — удаление пораженных тканей органа с последующим микроскопическим исследованием иссеченных тканей.
- Резекция лазером «en-bloc» — удаление стенки мочевого пузыря вместе с новообразованием при помощи лазера.
- Открытая или лапароскопическая цистэктомия — удаление мочевого пузыря при инвазивной форме рака.
Закрепить результат лечения и предотвратить развитие метастазов позволяют лучевая терапия и иммунотерапия.
АКЦИЯ Бесплатная консультация хирурга
Воспользуйтесь уникальной возможность получить ответы на все свои вопросы
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время

Нажимая кнопку, вы даете согласие на обработку своих персональных данных
Профилактика
Для снижения риска развития опухолевых новообразований в мочевом пузыре необходимо соблюдать меры профилактики:
- Устранить профессиональный вред на производстве.
- Снизить контакт с химикатами.
- Отказаться от курения.
- Вести активный образ жизни.
- Своевременно лечить заболевания мочеполовой системы.
- Приходить на профилактические осмотры к врачу-урологу.
Реабилитация после хирургии
Непосредственно после операции проводится катетеризация с целью восстановления нормального оттока мочи. Для ускорения реабилитации пациенту необходимо придерживаться определенных правил:
- Следить за гигиеной половых органов, обрабатывать место хирургических вмешательств антисептическими растворами.
- Ограничить физическую активность.
- Исключить половые контакты.
- Соблюдать все указания лечащего врача.
После малоинвазивных операций при доброкачественных опухолях период послеоперационного восстановления занимает порядка 2-3 недель. При злокачественных новообразованиях — до нескольких месяцев.
Вопросы
- Как заподозрить рак мочевого пузыря? Наиболее характерный симптом злокачественных опухолей мочевого пузыря — наличие в моче примесей крови (гематурия).
- В каких случаях показано удаление мочевого пузыря? Удаление мочевого пузыря (цистэктомия) может проводиться при инвазивной форме новообразований с высоким риском прогрессирования заболевания.
- От чего зависит прогноз заболевания? Исход болезни зависит от характера опухоли, ее стадии, размеров и распространенности. Поэтому очень важно обращаться к урологу как можно раньше.
Источники
- Опухоли мочевого пузыря. Морфологическая диагностика и генетика. Под редакцией Ю.Ю.Андреевой и Г.А.Франка, 2011, г. Москва
- Онкология. Рак мочевого пузыря. Методическое пособие
Звезды медицины

Трухманов Роман Сергеевич
Врач уролог-андролог, к.м.н.
«СМ-Клиника» на ул. Ярцевская (м. «Молодежная»)

Мартиросян Гурген Арменович
Врач уролог-андролог, к.м.н.
«СМ-Клиника» на ул. Новочеремушкинская (м. «Новые Черемушки»)

Данилов Александр Олегович
Врач уролог-андролог, к.м.н.
«СМ-Клиника» на ул. Сенежская (ст. МЦК «Коптево»)
«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)

Данилов Иван Александрович
Врач уролог-андролог, врач-онколог, к.м.н.
«СМ-Клиника» на Волгоградском проспекте (м. «Текстильщики»)

Мингболатов Аятулла Шахболатович
Врач уролог-андролог высшей категории, к.м.н.
«СМ-Клиника» на Волгоградском проспекте (м. «Текстильщики»)

Дудиев Сослан Маратович
Врач уролог-андролог, к.м.н.
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Кириленко Василий Витальевич
Врач-уролог, врач-андролог, к.м.н., врач высшей категории
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Мингболатов Фейзула Шахболатович
Врач уролог-андролог, врач-онколог, к.м.н., врач высшей категории, доцент кафедры урологии РУДН, заслуженный врач Республики Дагестан
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)
Детское отделение на ул. Ярославская (м. «ВДНХ»)

Капто Александр Александрович
Врач уролог-андролог высшей категории, к.м.н., доцент кафедры клинической андрологии ФПКМРМИ РУДН, профессор РАЕ. Заведующий кафедрой урологии АНО ДПО «Центр обучения медицинских работников». Руководитель Центра Андрологии«СМ-Клиника»
«СМ-Клиника» в пер. Расковой (м. «Белорусская»)
Центр репродуктивного здоровья «СМ-Клиника» (м. «Белорусская»)

Курбатов Дмитрий Геннадьевич
Врач уролог-андролог высшей категории, д.м.н., профессор
«СМ-Клиника» в пер. Расковой (м. «Белорусская»)
Центр репродуктивного здоровья «СМ-Клиника» (м. «Белорусская»)

Поддубный Георгий Сергеевич
Врач-уролог, врач уролог-андролог, к.м.н.
Детское отделение в Марьиной Роще (м. «Марьина Роща»)
Клиники

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 09:00 до 21:00 в выходные

- с 08:00 до 21:00 в будни, с 09:00 до 15:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 09:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 07:30 до 21:00

- с 08:00 до 21:00 в будни, с 09:00 до 21:00 в выходные

- с 08:00 до 21:00 в будни, с 09:00 до 21:00 в субботу, с 09:00 до 20:00 в воскресенье

- с 08:00 до 22:00 в будни, с 09:00 до 21:00 в выходные
- с 09:00 до 21:00 в будни и выходные

- с 08:00 до 21:00 в будни, с 08:00 до 21:00 в выходные

- с 09:00 до 21:00 в будни и выходные

- 09:00-21:00




- 09:00-21:30

- с 08:00 до 21:00 в будни, с 09:00 до 21:00 в выходные

- с 09:00 до 21:00

- с 09:00 до 21:00 в будни и выходные
Хотите мы вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Врачи-урологи ведут прием в следующих клиниках:
Источник