Операция при раке мочевого пузыря и простаты
Содержание статьи
Хирургическое лечение рака простаты
Операции при раке простаты выполняются как с целью радикального удаления опухоли, так и для паллиативного лечения, когда требуется устранить жизнеугрожающие осложнения. Радикальная операция называется простатэктомией и выполняется пациентам с локализованными и некоторыми местнораспространенными формами рака простаты с целью полного излечения.
Показания и противопоказания
Показанием к хирургическому лечению являются локализованные и некоторые виды местнораспространенного рака предстательной железы.
Операция по радикальному удалению рака простаты не показана в следующих случаях:
- ожидаемая продолжительность жизни больного менее 10 лет;
- опухоль стадии Т1а при ожидаемой продолжительности жизни менее 15 лет;
- Опухоли менее 7 баллов по шкале Глисона.
В таких ситуациях проводится органосохраняющее лечение другими противоопухолевыми методами, например, с помощью брахитерапии, дистанционной лучевой терапии и гормональной терапии.
Простатэктомия не показана и в случаях, когда есть сомнения в возможной радикальности операции, например, если рак простаты выходит за пределы капсулы органа, когда есть отдаленные метастазы, или имеются другие неблагоприятные факторы (ПСА выше 20 нг/мл, более 8 баллов по шкале Глисона).
Преимущества хирургического вмешательства при раке простаты
- Полное удаление злокачественной ткани при условии, что опухоль не выходит за пределы капсулы простаты.
- Возможность точного стадирования новообразования. Это позволяет при необходимости назначить дополнительное противоопухолевое лечение.
- Жесткий контроль уровня ПСА. В идеале после радикальной простатэктомии ПСА должен стремиться к 0. Если его уровень начинает расти, следует исключить рецидив заболевания.
- Устраняются симптомы, сопутствующие гиперплазии простаты, например, нарушение мочеиспускания.
Виды оперативного лечения рака простаты
Выделяют несколько видов радикальной простатэктомии:
Открытые операции, которые выполняются через продольные разрезы:
- позадилонная простатэктомия,
- перинеальная простатэктомия.
- Эндоскопические вмешательства, которые проводятся через небольшие проколы без вскрытия брюшной полости. Сюда относят внебрюшинную простатэктомию и лапароскопическую простатэктомию.
Позадилонная простатэктомия
Такая операция более предпочтительна по сравнению с перинеальной простатэктомией, поскольку обеспечивает свободный доступ к тазовым лимфоузлам и позволяет применить нервосберегающую технику. Но, с другой стороны, здесь необходим обширный разрез и вскрытие брюшной полости, что неблагоприятно сказывается на сроках восстановления пациента.
Операция проводится следующим способом:
- Пациент располагается на операционном столе с опущенной головной частью, т.е. в положении Тренделенбурга.
- Проводится антисептическая обработка операционного поля и введение мочевого катетера в уретру.
- Выполняется разрез от лона до пупка размером приблизительно 10-12 см.
- Мягкие ткани послойно рассекаются до обеспечения доступа в залобковое пространство.
- Выполняется ревизия и удаление тазовых лимфатических узлов.
- Далее выделяется, прошивается и пересекается дорзальный венозный комплекс.
- Затем переходят к манипуляциям на уретре. Ее пересекают и катетер выводят в рану.
- Выделяют и удаляют простату вместе с семенными пузырьками, отсекая ее от шейки мочевого пузыря.
- Накладывают анастомоз между мочевым пузырем и уретрой. В рану устанавливают дренаж и производят ее послойное ушивание.
Перинеальная простатэктомия
Перинеальная простатэктомия выполняется через разрез в области промежности — пространства между анусом и половым членом. Такая техника операции применяется редко ввиду своих недостатков — она не обеспечивает доступа к тазовым лимфоузлам (их приходится оперировать отдельно с помощью эндоскопической техники), есть более высокие риски повреждения прямой кишки и образования свищей. Кроме того, могут быть проблемы при попытке выполнить нервосберегающую операцию.
Однако перинеальная простатэктомия имеет и некоторые преимущества:
- меньшая травматичность, а соответственно, меньший период восстановления пациента;
- меньше кровопотеря, реже требуется гемотрансфузия;
- более комфортный доступ для наложения пузырно-уретрального анастомоза.
Перинеальная простатэктомия может быть рекомендована пациентам с морбидным ожирением, а также больным со спаечным процессом в брюшной полости.
Нервосберегающая простатэктомия
Нервосберегающая простатэктомия позволяет сохранить эректильную функцию после операции. Такой вид вмешательства подходит не всем пациентам. Целесообразно ее выполнять в следующих случаях:
- сохранная половая функция на дооперационном этапе;
- стадия рака менее Т2b;
- уровень ПСА не превышает 10 нг/мл;
- индекс по шкале Глисона менее 4;
- отсутствие фиброзных и спаечных процессов в области малого таза.
Радикальная нервосберегающая операция может выполняться 2 методами диссекции:
- Интрафасциально. В этом случае оставляется весь сосудисто-нервный пучок.
- Интерфасциально — часть нервнососудистого пучка может быть удалена.
Следует отметить, что даже при нервосберегающей операции, возможны временные проблемы с эрекцией. В среднем на восстановление уходит около 2 лет. Стоит отметить, что после удаления простаты во время оргазма не будет выброса семенной жидкости. Такое явление называется «сухим оргазмом». Кроме того, если пациент желает в будущем иметь детей, ему необходимо позаботиться о криоконсервации спермы заранее, до госпитализации в стационар.
Подготовка к операции
В рамках подготовки к удалению простаты пациент проходит полное диагностическое обследование, направленное на определение стадии основного заболевания, а также стандартное обследование, необходимое перед любым хирургическим вмешательством (анализы, ЭКГ, консультации узких специалистов и др.).
Уже на этом этапе рекомендуется позаботиться о послеоперационном периоде:
- Начать выполнять упражнения Кегеля для укрепления мышц тазового дна. Это поможет быстрее устранить проблемы с мочеиспусканием после извлечения катетера.
- Подготовить свободную одежду, которая не будет стеснять движений в области паха.
- Подготовить мягкую подстилку, например, подушку из поролона, которая облегчит давление на промежность во время сидения.
- Запастись средствами личной гигиены, необходимыми при недержании мочи — урологические прокладки, подгузники для взрослых и другие аксессуары (о них мы расскажем ниже).
- Обсудить с лечащим врачом все нюансы операции и послеоперационного периода, чтобы они не стали неприятным сюрпризом.
Вечером перед операцией необходимо очистить кишечник с помощью слабительного или клизмы. Начиная с 10 часов вечера, нельзя принимать пищу и пить. Кроме того, необходимо удалить волосы на лобке, промежности и животе.
Возможные осложнения после удаления рака простаты
Осложнения при удалении простаты делятся на интраоперационные (происходят непосредственно во время операции), ранние послеоперационные и поздние послеоперационные.
К интраоперационным осложнениям относят:
- Кровотечения. При большой кровопотере может потребоваться переливание компонентов крови.
- Травмы прямой кишки. Требуется ушивание повреждения.
- Повреждение мочеточников.
Ранние послеоперационные осложнения:
- несостоятельность пузырно-уретрального анастомоза;
- лимфорея;
- лимфоцеле — отек мошонки.
К поздним послеоперационным осложнениям относят стриктуры (сужения) анастомоза, уретры и недержание мочи.
Реабилитация после удаления рака простаты
Восстановление в стационаре
Непосредственно после операции пациент находится в реанимации или палате интенсивной терапии. Если все в порядке, на следующий день его переводят в профильное отделение.
В раннем послеоперационном периоде приоритетными задачами является уменьшение болевого синдрома, уход за раной и мочевым катетером.
Чтобы уменьшить боль назначаются анальгетики, в том числе наркотического ряда. Многие пациенты опасаются этого и даже отказываются принимать обезболивающее. Здесь следует отметить, что хорошее обезболивание обеспечивает раннюю мобилизацию, что, в свою очередь, уменьшает вероятность развития таких осложнений как тромбозы, госпитальные пневмонии, спаечная болезнь.
Повязка на швах будет меняться медсестрой по мере необходимости. При физических нагрузках может возникать сильная боль в месте разреза, поэтому его можно придерживать подушкой. Это поможет при чихании, кашле, подъеме с кровати, опорожнении кишечника. Когда пациент начинает ходить, рекомендуется использовать послеоперационный бандаж.
Вставать с постели рекомендуется уже к концу первых суток после операции. Сначала можно посидеть, чтобы почувствовать себя увереннее, а затем уже встать и по возможности сделать несколько шагов. Если пациенту предписан строгий постельный режим, необходимо переворачиваться в постели каждые 2 часа и делать дыхательную гимнастику.
Выписка
Выписка осуществляется после того, как пациент сможет активно двигаться, и у него наладится работа кишечника. Перед тем, как отпустить больного домой, ему удаляют дренаж и обучают уходу за раной, мочевым катетером и мочеприемником. Подавляющее большинство людей справляется с этими процедурами самостоятельно, но можно попросить о помощи близких.
Реабилитация дома
Первое время дома нужно больше отдыхать. Улучшение общего самочувствия в среднем наступает через 4-6 недель. К этому времени большинство мужчин чувствуют силы вернуться на работу.
Пока происходит восстановление, рекомендуется придерживаться щадящего режима — избегать поднятия тяжестей более 4 кг и энергичных упражнений. Начиная со 2-ой недели, нужно расширять свою активность — увеличивать длительность прогулок, постепенно возвращаться к повседневным делам, вождению автомобиля.
Кроме того, если появилось покраснение, уплотнение, необычная боль, раневое отделяемое — нужно немедленно обратиться к хирургу. Если швы уже сняли, можно принимать водные гигиенические процедуры, избегая трения в области раны.
Важно следить за питанием. Нужно употреблять достаточное количество белков, жиров и углеводов, соблюдать энергетический баланс, употреблять в достаточном количестве овощи и фрукты. Очень важно не допускать запоров, поскольку натуживание брюшной стенки может негативно сказаться на состоянии прооперированных тканей и спровоцировать несостоятельность уретро-везикального анастомоза.
Некоторые пациенты отправляются домой вместе с мочевым катетером. О том, как за ним ухаживать, доктор расскажет при выписке. Удаление катетера осуществляется на 6-14 сутки после операции, при этом первое время будет наблюдаться полное недержание мочи. Чтобы пережить эти неудобства, лучше захватить с собой урологические прокладки или памперсы для взрослых.
Подтекание и недержание мочи наблюдаются в течение нескольких дней или недель, при этом пациенты могут испытывать следующие симптомы:
- мочеиспускание более 8 раз в сутки;
- учащенное мочеиспускание;
- императивные позывы — резкие, болезненные позывы к мочеиспусканию;
- императивное недержание мочи — непроизвольное мочеиспускание при императивных позывах;
- затруднение мочеиспускания. Это явление возникает редко и, как правило, обусловлено стенозом анастомоза;
- недержание мочи при физической нагрузке.
Нормализация мочеиспускания наблюдается в течение 3-х месяцев. Если за этот период остаются проблемы, необходимо рассматривать варианты медикаментозного, физиотерапевтического или хирургического лечения.
Прогноз и стоимость лечения
Прогноз после радикальной простатэктомии благоприятный. Подавляющее большинство мужчин возвращаются к привычному образу жизни в течение нескольких месяцев, необходимо только проходить регулярное обследование у участкового онколога для своевременного обнаружения возможного рецидива.
Стоимость операции определяется видом хирургического вмешательства. В нашей клинике цены начинаются от 128 600 руб.
Несмотря на благоприятный прогноз при раке предстательной железы, лечением данного заболевания должны заниматься врачи-онкологи, имеющие большой опыт в данной области. Только в этом случае можно рассчитывать на достижение максимального результата.
Источник
Рак мочевого пузыря
Злокачественная опухоль или рак мочевого пузыря — это опасное, а зачастую и смертельное новообразование, изначально исходящее из слизистой мочевого пузыря, способное поразить как располагающиеся рядом с мочевым пузырем органы (предстательную железу, мочеиспускательный канал, матку, прямую кишку), так и отдаленные (легкие, печень, кости, головной мозг).
Злокачественные опухоли мочевого пузыря, классификация, стадии
В зависимости от вида клеток, из которых происходит опухоль, выделяют разные типы рака мочевого пузыря. Наиболее распространена уротелиальная, или переходно-клеточная, карцинома. Она встречается в 90–95% случаев. Гораздо реже опухоль представляет собой аденокарциному, плоскоклеточный рак, мелкоклеточную карциному, саркому (злокачественную опухоль из соединительной ткани).
Стадии рака мочевого пузыря:
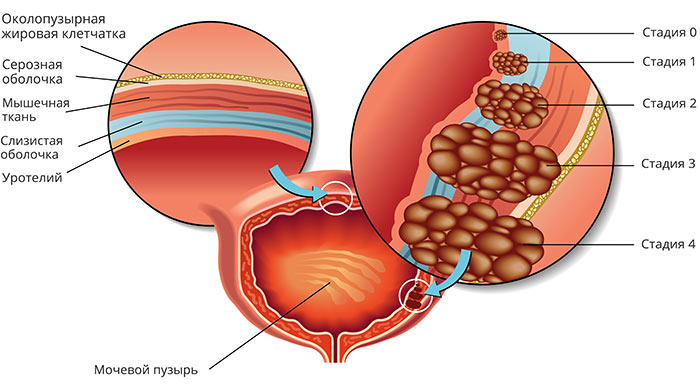
- I — опухоль находится в пределах уротелия (слизистой оболочки) и не прорастает глубже.
- II -опухоль проросла глубже в стенку мочевого пузыря, но все еще не прорастает за его пределы.
- III — опухоль проросла за пределы мочевого пузыря и распространилась на окружающие ткани.
- IV — рак мочевого пузыря с метастазами.
Причины рака мочевого пузыря, факторы риска
Известно, что существуют факторы, которые повышают риск онкологии мочевого пузыря. На некоторые из них можно повлиять, на другие (такие как наследственность и возраст) нельзя:
- Самый значимый фактор риска — курение. У курильщиков заболевание возникает в три раза чаще, чем у некурящих людей. Считается, что примерно половина случаев рака мочевого пузыря у мужчин и женщин связана с курением. Табачный дым содержит токсичные вещества, которые попадают в кровь и выделяются вместе с мочой. Они задерживаются в мочевом пузыре и вызывают злокачественное перерождение клеток слизистой оболочки.
- Некоторые профессии предполагают контакт с вредными веществами, которые повышают вероятность возникновения злокачественных опухолей мочевого пузыря. В группе повышенного риска работники предприятий, которые занимаются производством красителей (воздействие бензидина и бета-нафтиламина), резиновой, кожевенной, текстильной, лакокрасочной продукции, художники, машинисты, парикмахеры (воздействие веществ, которые входят в состав красок для волос), водители грузовиков (воздействие продуктов сгорания дизельного топлива).
- Было замечено, что раком мочевого пузыря реже страдают люди, которые пьют много жидкости. Вероятно, причина в том, что мочевой пузырь у них регулярно очищается.
- Чаще всего заболевание диагностируют в старшем возрасте. Более 90% пациентов с раком мочевого пузыря — люди старше 55 лет.
- У мужчин риски выше, чем у женщин.
Как избежать рака мочевого пузыря? На что обратить внимание?
- Извечный совет всех врачей — не курите. Не курите вообще.
- Частный совет онкоуролога: убедитесь, что вы не используете бензидиновых красителей в творчестве.
- Не задерживайте мочу, лучше посетить туалет каждые 2-3 часа, чем мочиться раз в день.
- И если вдруг в моче показалась кровь, даже капелька, то срочно, в этот же день — к урологу.
Особенно опасно появление крови в моче без боли, жжения и учащения мочеиспускания. Чаще всего это означает, что кровотечение происходит из опухоли мочевого пузыря. Также важным является ежегодная диспансеризация у уролога: УЗИ почек и мочевого пузыря, особенно для тех, у кого родственники болели раком мочевого пузыря.
Что делать, если у близкого человека выявили опухоль мочевого пузыря?
На приём к онкоурологу. Максимально возможно – быстро. Онкоуролог выполнит ряд диагностических процедур и предложит тот или иной вариант лечения. Важно понимать, что способы лечения рака мочевого пузыря разных стадий имеют кардинальные отличия. И чем раньше опухоль выявлена, тем больше шансов, что лечение будет радикальным. Не относитесь равнодушно к появлению даже слабого красного окрашивания в моче, это может иметь самые печальные последствия.
Симптомы злокачественных опухолей мочевого пузыря
Чаще всего признаки злокачественных опухолей мочевого пузыря неспецифичны, в большинстве случаев они бывают вызваны другими заболеваниями. Установить точный диагноз можно только после обследования.

Обычно первый признак рака мочевого пузыря — примеси крови в моче. Они могут окрашивать мочу в оранжевый, розовый, темно-красный цвет. Кровь может появиться один раз, а потом моча несколько недель или месяцев снова выглядит нормально.
Другие возможные симптомы:
- Частые мочеиспускания.
- Боли, рези во время мочеиспусканий.
- Затруднение во время мочеиспускания, слабая струя мочи.
При запущенном злокачественном образовании мочевого пузыря возникают такие симптомы, как боли в пояснице, невозможность помочиться, постоянная слабость и усталость, снижение аппетита и потеря веса, боли в костях, отеки на ногах.
Многие из симптомов, перечисленных выше, возникают при аденоме простаты у мужчин, мочекаменной болезни, отеке слизистой оболочки мочевого пузыря при цистите и других заболеваниях.
Особенности и симптомы рака мочевого пузыря у женщин
Несмотря на различия в строении женской и мужской мочеполовой системы, признаки рака мочевого пузыря у женщин и мужчин не различаются. Есть только один небольшой нюанс: женщины чаще игнорируют кровь в моче, особенно если она появилась незадолго до месячных или во время них. Из-за этого они позже обращаются к врачу.
Некоторые факты:
- Женщины страдают злокачественными опухолями мочевого пузыря реже, чем мужчины.
- Шансы среднестатистической представительницы прекрасного пола заболеть этим онкозаболеванием — 1:88.
- У женщин заболевание обычно диагностируют в более позднем возрасте, чем у мужчин.
- Обычно у женщин обнаруживают менее агрессивные и менее инвазивные опухоли.
- Но если обнаружен запущенный инвазивный рак, шансы выжить у женщины ниже, чем у мужчины.
Особенности рака мочевого пузыря у мужчин
- Мужской пол — фактор риска рака мочевого пузыря. У мужчин заболевание встречается чаще, чем у женщин.
- Шансы мужчины заболеть данной онкопатологией в течение жизни — 1:26.
- У мужчин рак мочевого пузыря обычно диагностируют в более раннем возрасте, чем у женщин, опухоль обычно оказывается более агрессивной и инвазивной.
- У мужчин опухоль может имитировать симптомы аденомы простаты.
Что важно в диагностике рака мочевого пузыря?
Методы диагностики:
- ТУР-биопсия,
- цистоскопия.
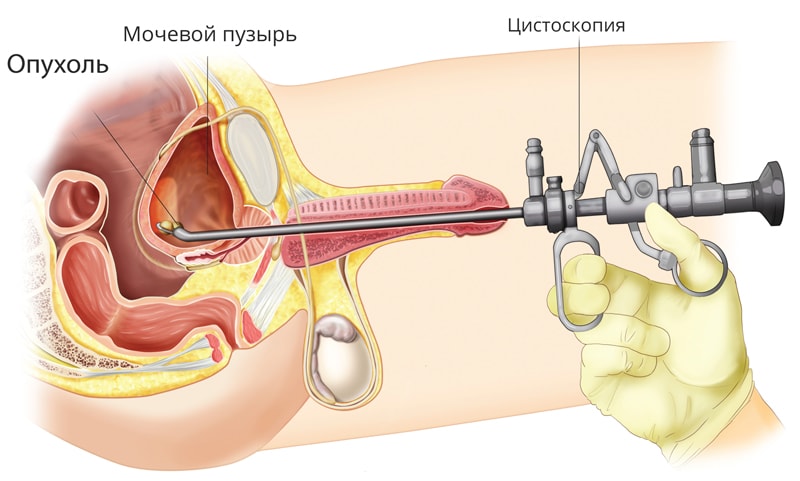
Первое и совершенно необходимое исследование — это цистоскопия. Многие знают про гастроскопию — процедуру осмотра желудка. Практически так же можно определить и цистоскопию — осмотр внутренней поверхности мочевого пузыря.
В Европейской онкологической клинике используются современные цистоскопы Karl Storz и Olympus, процедура выполняется с обезболиванием.
Еще один важный способ диагностики рака мочевого пузыря — ТУР-биопсия. Через мочеиспускательный канал без внешних разрезов вводится специальный инструмент — резектоскоп. Опухоль удаляется в пределах здоровых тканей и отправляется на гистологическое исследование и цитологию мочевого пузыря. И здесь применение фотодинамической диагностики позволяет расширить возможности стадирования: ведь ТУР – это не только диагностика, но в ряде случаев и способ лечения опухоли мочевого пузыря. В синем цвете хирургу видны самые мелкие участки слизистой, пораженных опухолью, для возможности их полного удаления.
Безусловно, важны такие исследования, как компьютерная томография, рентгенография грудной клетки, УЗИ органов брюшной полости. КТ позволяет оценить наличие и размер метастазов, находить пораженные лимфатические узлы, понять, успела ли опухоль выйти за пределы мочевого пузыря и поразить прямую кишку, матку, предстательную железу. Рентгенография грудной клетки делает возможным исключение метастазов в легкие, а УЗИ – в печень.
Методы лечения рака мочевого пузыря
Способ лечения зависит от стадии рака мочевого пузыря. На первых стадиях возможно сохранение мочевого пузыря, хирургическим способом удаляется только сама опухоль. Как было сказано выше, для этого используется ТУР – трансуретральная резекция – операция без каких-либо разрезов, через мочеиспускательный канал. Резко уменьшает количество рецидивов использование фотодинамической диагностики во время ТУР, ведь врач легко видит все пораженные участки мочевого пузыря. После удаления опухоли мочевого пузыря используется внутрипузырная химиотерапия или иммунотерапия: в мочевой пузырь курсами вливается либо химиопрепарат, активный против опухоли, либо вакцина БЦЖ. Введение противотуберкулезной вакцины БЦЖ при раке мочевого пузыря используется в медицине давно и увеличивает безрецидивную выживаемость больных.
Особым случаем является наличие опухоли мочевого пузыря, которая «сидит» прямо на устье мочеточника. Такая опухоль может блокировать отток мочи из почки. Для восстановления функции почки выполняется пункционная нефростомия – установка специальной трубочки в почку для восстановления оттока мочи.
К сожалению, удаление опухоли устья мочеточника сопряжено с обязательным повреждением этого органа. В Европейской онкологической клинике мы предлагаем удаление подобной опухоли при помощи трансуретральной резекции с сохранением мочеточника. Для этого мы пересаживаем мочеточник в верхнюю часть мочевого пузыря лапароскопическим способом, что позволяет избавить пациента от нефростомы.
Если же мы видим, что опухолей много, что имеются метастазы в местные лимфатические узлы, что опухоль слишком глубоко поражает стенку мочевого пузыря, то здесь необходимо решать вопрос об удалении мочевого пузыря и проведении облучения либо системной химиотерапии.
Необходимо понимать, что удаление мочевого пузыря – цистэктомия – это одна из наиболее сложных операций в урологии. Для обеспечения безопасности пациентов, кому показана цистэктомия, в Европейской онкологической клинике создан хирургический блок, отвечающий стандартам безопасности Израиля. Это мощная анестезиологическая и реанимационная служба, операционный зал, оснащенный самым современным оборудованием, позволяющим минимизировать кровопотерю. В блоке интенсивной терапии происходит круглосуточное врачебное наблюдение послеоперационных больных, постоянно мониторируются функции жизненно важных органов.
Как жить без мочевого пузыря, если онкоуролог рекомендует его удаление?
Самый неприятный вариант – удалили мочевой пузырь, а мочеточники вывели на кожу. У пациента нет резервуара для накопления мочи, она выходит в пластиковые мочеприемники, прикрепленные к телу. Качество жизни этих людей оставляет желать лучшего: это постоянный запах мочи, затруднения в гигиенических процедурах, резко повышенный риск инфекции почек, часто – невозможность просто выйти на улицу. Между тем, существует несколько способов создания нового мочевого пузыря, так называемая неоцистопластика. Изолируется участок кишечника, туда пересаживаются мочеточники, создается анастомоз (соединение) с мочеиспускательным каналом. Это позволяет пациенту мочиться как обычно.

Важно знать и понимать, что в лечении рака мочевого пузыря важна не только операция. Комплексный подход, совместные усилия хирурга-онкоуролога, химиотерапевта, радиолога зачастую помогают не только спасти жизнь пациенту, но и сохранить качество его жизни. В Европейской онкологической клинике по поводу каждого пациента с раком мочевого пузыря обязательно проводится консилиум этих специалистов, что позволяет достигнуть хороших результатов. В сложных неоднозначных случаях мы стараемся получить «второе мнение» наших коллег из ведущих университетских клиник Австрии, Германии и Израиля.
Почему при обнаружении маленькой опухоли врач-онкоуролог рекомендует выполнение расширенного обследования костей, печени, легких?
В онкологии нет понятия «маленькая опухоль». Есть понятие «стадия». В довольно большом количестве случаев первичная опухоль не превышает полсантиметра, однако она уже успела «забросать метастазами» отдаленные органы. Если просто удалить опухоль, даже удалить радикально, вместе с мочевым пузырем, то человека убьет метастаз, который вовремя не был выявлен.
Иммунотерапия при раке мочевого пузыря
Иммунотерапия — современное, активно развивающееся направление в лечении онкологических заболеваний, на которое многие врачи и ученые возлагают большие надежды. Применяется она и при злокачественных опухолях мочевого пузыря.
Внутрипузырное введение вакцины БЦЖ практикуется уже более 30 лет. В мочевой пузырь, зачастую после трансуретральной резекции опухоли на ранней стадии, вводят ослабленные туберкулезные палочки. Они не могут вызвать туберкулез, но активируют клетки иммунной системы, которые начинают «замечать» и атаковать опухоль.
Более современное направление в иммунотерапии злокачественных опухолей мочевого пузыря — применение ингибиторов контрольных точек. Контрольные точки — это молекулы, которые использует иммунная система, чтобы не допустить атаки на здоровые ткани. Эти молекулы иногда используют опухолевые клетки, чтобы подавить иммунный ответ. Ингибиторы контрольных точек помогают снять этот блок:
- Блокаторы PD-L1: атезолизумаб (Тецентрик), авелумаб (Бавенсио), дурвалумаб (Имфинзи).
- Блокаторы PD-1: ниволумаб (Опдиво), пембролизумаб (Кейтруда).
Цены в Европейской онкологической клинике на лечение рака мочевого пузыря
- Консультация онколога — 5100 руб.
- Консультация химиотерапевта — 6900 руб.
- Проведение внутрибрюшной химиотерапии (инфузия, без стоимости лекарственных препаратов) — 19100 руб.
- Резекция мочевого пузыря — 61000 руб.
- Резекция мочевого пузыря с резекцией мочеточника — 93800 руб.
- Трансуретральная резекция (ТУР) мочевого пузыря — 120000 руб.
- Расширяющая кишечная пластика мочевого пузыря — 85300 руб.
- Проведение химиотерапии (инфузия, без стоимости лекарственных препаратов) — 15000 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 15000 руб.
- Анти PD-1 терапия — 334000 руб.
Источник