Операции на мочевом пузыре оперативная хирургия
Содержание статьи
Оперативные вмешательства на мочевом пузыре
Наиболее часто на мочевом пузыре выполняются следующие оперативные вмешательства:
— ушивание раны мочевого пузыря;
— пункция передней стенки мочевого пузыря;
— цистотомия (рассечение передней станки мочевого пузыря);
— цистостомия (наложение мочевого свища).
Ушивание раны мочевого пузыря
Полное проникающее повреждение стенки мочевого пузыря наблюдается от 0,4 до 15 % случаев.
Повреждения мочевого пузыря подразделяются на внебрюшинные и внутрибрюшинные соответственно затеку мочи в околопузырную клетчатку или истечению ее в полость брюшины.
Для обнажения стенки мочевого пузыря в клинической практике обычно применяются следующие разрезы:
1) надлобковый срединный;
2) поперечный, ниже пупка;
3) парамедианный;
4) параректальный.
В зависимости от локализации и характера повреждения стенки мочевого пузыря применяемые доступы могут быть как чрезбрюшинными, так и внебрюшинными.
После выявления дефекта раневое отверстие в стенке мочевого пузыря осторожно растягивается в поперечном направлении с помощью анатомических пинцетов или швов-держалок. При значительной апертуре раны мочевого пузыря необходимо обязательно увидеть устья мочеточников, чтобы не захватить их в шов (в ряде случаев производится предварительная катетеризация мочеточников).
Для восстановления целости стенки мочевого пузыря используется два ряда узловых швов. Первый ряд узловых швов накладывается на мышечную оболочку мочевого пузыря, не захватывая слизистой оболочки. Для этих швов используются (круглые) кишечные иглы и кетгут. Применение нерассасывающегося шовного материала может явиться основой для образования в просвете мочевого пузыря мочевых камней (инкрустация шелковых и синтетических нитей солями).
Узловые швы второго ряда располагаются в промежутке между швами первого этажа. При внебрюшинных повреждениях для этих швов используется кетгут. При внутрибрюшинных разрывах для второго ряда (серо-серозного) допустимо применение нерассасывающихся материалов.
Для проверки герметичности линии швов просвет мочевого пузыря заполняется раствором, окрашенным «метиленовым синим». Во избежание напряжения линии швов через уретру вводят катетер для постоянного оттока мочи.
Надлобковая капиллярная пункция мочевого пузыря
Показаниями для этой манипуляции являются:
— невозможность катетеризации мочевого пузыря;
— травмы уретры;
— необходимость получения мочи для клинического или бактериологического исследования.
Перед операцией следует убедиться в достаточном наполнении мочевого пузыря мочой, определить (можно перкуторно) высоту стояния мочевого пузыря над лобковым симфизом.
Пункция передней стенки мочевого пузыря через брюшную стенку должна производиться внебрюшинно. Для этого игла проводится ниже поперечной пузырной складки.
Положение больного — на спине с приподнятым тазом.
Для пункции используется игла длиной 150-200 мм и диаметром просвета около 1 мм. На канюлю иглы предварительно надевается стерильная эластичная трубка для регулирования скорости отведения мочи.
Игла вкалывается по срединной линии вертикально на 20-30 мм выше лобкового симфиза.
Прокалываются кожа, подкожная клетчатка, поверхностная фасция, белая линия живота, предпузырная клетчатка и стенка мочевого пузыря. После выведения мочи игла извлекается. Место вкола иглы обрабатывается антисептическим раствором.
Источник
опографическая анатомия, оперативная хирургия таза и промежности
I. Топографическая анатомия таза и промежности1. Топография таза и его клетчаточных пространств
2. Топография промежности
3. Топография мужских органов малого таза
4. Топография мочеполовой области у мужщин
5. Топография женских органов малого таза
6. Топография мочеполовой области у женщин
II. Оперативная хирургия таза и промежности1. Базовые знания к экзамену
2. Техника операций в колопроктологии
|
Источник
ТУР мочевого пузыря (трансуретральная резекция)
ТУР мочевого пузыря (трансуретральная резекция)
Трансуретральная резекция мочевого пузыря проводится при помощи специального устройства — резектоскопа, который вводится в уретру пациента. Хирургическое вмешательство показано при диагностировании у человека поверхностного злокачественного новообразования в полости мочевого пузыря. Специальная петля аппарата устраняет опухоль вместе с основанием, а биологические образцы направляются в лабораторию для изучения вида рака, определения вероятности возможных рецидивов. Если существует риск формирования новообразования, то в полость мочевого пузыря вводятся химиотерапевтические препараты.
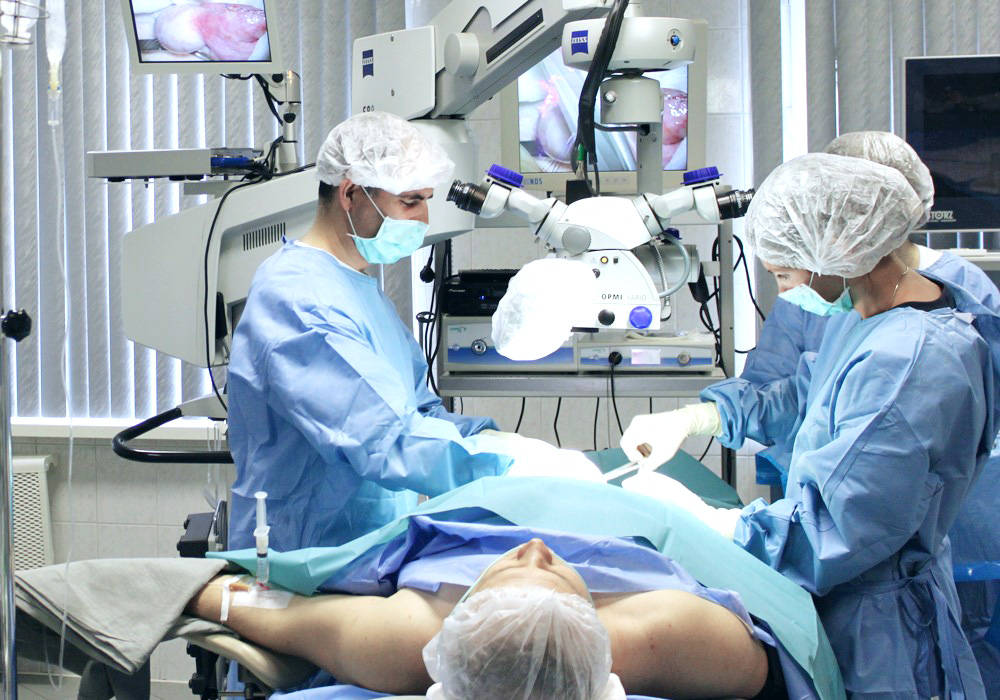
Особенности хирургической операции
Трансуретральная резекция мочевого пузыря, или ТУР мочевого пузыря, проводится пациентам только при диагностировании злокачественной опухоли на ранней стадии. Большинство мужчин и женщин при нарушениях мочеиспускания и появлении болезненных спазмов внизу живота не откладывают визит к врачу. Это позволяет обнаружить опухоль на стенках мочевого пузыря в начале ее образования, когда метастазы не повредили соседние здоровые ткани и органы.
По статистическим данным, мужчины более предрасположены к развитию рака мочевого пузыря в силу особенностей анатомического строения органов мочеполовой системы. Восемь операций из 10 проводится представителям сильного пола. Злокачественные новообразования в мочевом пузыре в подавляющем случае диагностируются у жителей Европы и США.
Трансуретральная резекция опухоли мочевого пузыря — это щадящий метод хирургических вмешательств. Для установки резектоскопа не требуется делать надрезы или проколы, нарушающие целостность кожных покровов. При проведении операции используется специальное устройство со встроенной камерой, позволяющее визуализировать на экране монитора внутренние стенки и процесс удаления новообразования.
К достоинствам ТУР шейки мочевого пузыря и его полости относятся:
- установление точного гистологического диагноза, определение степени патологического процесса;
- выявление стадии злокачественного новообразования и возможности проникновения клеток раковой опухоли в мышечную стенку мочевого пузыря;
- установление клинического прогноза и факторов, предрасполагающих к повторному формированию рака мочевого пузыря;
- выявление локализации новообразований, их количества, размеров и конфигурации;
- удаление опухоли.
Насколько успешным будет лечение зависеть от стадии злокачественного процесса и адекватности проведения терапии. Если у человека была обнаружена опухоль, то требуется полное инструментальное качественное исследование полости мочевого пузыря. Такое диагностирование необходимо для исключения вероятности неполного удаления новообразования, наличия других опухолей, стриктуры уретры.
Тур мочевого пузыря является самым востребованным и эффективным способом лечения. Хирургическая операция проводится также при диагностировании новообразований, проросших в полость органа мочевыделительной системы. Удаление плоской раковой опухоли даже на ранней стадии редко проводиться методом трансуретральной резекции.
Необходимая диагностика
На начальной стадии диагностирования злокачественного или доброкачественного новообразования производится сбор необходимой информации: изучение заболеваний в анамнезе, внешний осмотр пациента, обследования ректальные у мужчин и через влагалище у женщин. Это позволяет установить размер опухоли и предварительно определить стадию злокачественного процесса.
Если уплотнение в полости мочевого пузыря было обнаружено, то пациенту проводится более тщательная диагностика, в том числе дифференциальная:
- биопсическое исследование взятого образца;
- цитология урины;
- изучение смывов из пораженного органа;
- цистоскопия мочевого пузыря;
- посев биологического образца урины в питательную среду;
- сцинтиграфия статическая или динамическая;
- ультразвуковое исследование.
Лабораторные анализы крови также информативны. Врач определяет состояние организма пациента после изучения полученных качественных и количественных значений содержания тромбоцитов, эритроцитов и гемоглобина.
Опухоль мочевого пузыря незначительного размера чаще всего диагностируется на слизистой оболочке, что позволяет быстро провести трансуретральную резекцию. Новообразование классифицируется в зависимости от его проникновения в эпителиальные ткани и повреждения стенок полого органа. Иногда на приеме у врача оказываются пациенты, у которых опухоль разрослась настолько, что были повреждены расположенные рядом с мочевым пузырем органы мочевыделительной системы.
В этом случае проводятся следующие инструментальные исследования:
- магнитно-резонансная томография;
- компьютерная томография;
- рентгенологическое исследование.
Операция временно откладывается, если при проведении биохимических анализов были обнаружены патогенные возбудители инфекций мочеполовой системы. Пациентам назначается курсовое лечение противомикробными препаратами и антибиотиками. Только при условии полной стерильности урины показана ТУР мочевого пузыря.
Людям с хроническими заболеваниями следует за неделю до трансуретральной резекции перестать принимать лекарственные средства для разжижения крови. Это существенно снижает вероятность кровотечения во время хирургического вмешательства. Последний прием пищи должен состояться накануне вечером.
В день удаления новообразования необходимо отказаться от употребления еды и напитков. Если данный режим был нарушен, могут возникнуть проблемы с анестезией. Пациента госпитализируют в больничное учреждение за сутки до операции. Перед проведением хирургического вмешательства он заполняет документы, в которых подписью подтверждает свое согласие на проведение операции.
Как проводится операция
От вида новообразования, места его локализации и состояния здоровья человека зависит время проведения хирургических манипуляций. Они могут продолжаться от 15 до 50 минут, после чего для человека наступает реабилитационный период. Как только начинает действовать анестезия, врачи приступают к работе.
Цистоскоп аккуратно через мочеиспускательный канал вводится в полость мочевого пузыря. Для профилактики повреждения слизистых оболочек и гладкомышечной мускулатуры производится орошение стерильной жидкостью, которая постепенно заполняет пузырь. Это облегчает визуализацию операционного поля и злокачественной опухоли. Устройство снабжено петлей для удаления новообразования и расположенных рядом с ним структур. После срезания опухоли раневая поверхность прижигается для исключения распространения воспаления и профилактики кровотечения.
Удаленное небольшое новообразование сразу выводится из полости мочевого пузыря. Если диагностирована крупная раковая опухоль, то ее устраняют по частям для облегчения эвакуации. Послеоперационный дренаж заключается в катетеризации пациента в течение суток. Ткани новообразования обязательно направляются в лабораторию для проведения гистологического исследования.
После проведения ТУР мочевого пузыря внутри его полости остается раневая поверхность. При контактировании с уриной развивается раздражение, провоцирующее нарушения опорожнения пузыря и сильные позывы к мочеиспусканию. По мере выздоровления негативные признаки исчезают в течение месяца. В этот период в моче могут обнаруживаться примеси крови.
Возможные последствия операции
Хирургическое вмешательство сопряжено с вероятностью развития нежелательных побочных эффектов трансуретральной резекции опухоли мочевого пузыря. Их количество и выраженность находятся в прямой зависимости от индивидуальной предрасположенности организма и изначального состояния здоровья человека.
К последствиям ТУР относятся:
- болевые ощущения и дискомфортное состояние в мочевом пузыре и мочеиспускательном канале;
- гематурия;
- рези и жжение при опорожнении мочевого пузыря.
Чтобы устранить нарушения мочеиспускания пациентам рекомендуется пить много чистой негазированной воды. Иногда открывается сильное кровотечение. Но медицинский персонал следит за изменениями параметров частоты сердечных сокращений и артериального давления, поэтому помощь будет оказана незамедлительно.
Даже соблюдение всех норм стерильности при проведении операции не исключает возможности проникновения в полость мочевого пузыря или мочеточники патогенных микроорганизмов. В ходе хирургического вмешательства их полости орошаются специальными бактерицидными растворами, а при необходимости доктор осуществляет парентеральное введение антибактериальных препаратов. В послеоперационный восстановительный период пациент должен соблюдать правила личной гигиены для профилактики развития инфекции.
В процессе удаления крупного новообразования, которое проникло в слизистую оболочку и гладкомышечную мускулатуру в стенках остаются одно или несколько отверстий. Потребуется длительное время для их затягивания и нормализации мочеиспускания. Пациенту устанавливается катетер или специальное устройство — цистостома.
Следует обратиться к лечащему врачу, если после выписки из стационара у человека развилась следующая симптоматика:
- повышение температуры более субфебрильных значений (37,5-38 °C);
- боли внизу живота или поясничной области на протяжении суток и более;
- появления сгустков крови в моче;
- снижение объема мочи при сохранности питьевого режима.
Ожидание результатов биопсического исследования, необходимых для дифференцирования раковых и доброкачественных опухолей, составляет около недели. Если выяснилось, что образование было злокачественным, пациенту назначается последующее лечение с использованием химиотерапевтических препаратов.
Послеоперационные осложнения
Существует вероятность возникновения осложнений и даже летального исхода при проведении любых хирургических вмешательств. Как правило, происходит нарушение работы сердечно-сосудистой и мочевыделительной систем, а также нижних дыхательных путей. К осложнениям трансуретральной резекции мочевого пузыря можно отнести сильные кровотечения и развитие воспалительного процесса.
Обычно при кровотечениях требуется регулярное промывание мочеточников и мочевого пузыря дезинфицирующими растворами. При проведении процедур пациент должен соблюдать постельный режим. К осложнениям ТУР в полости мочевого пузыря относится нарушение его целостности при удалении опухоли значительного размера. В этом случае на протяжении нескольких дней происходит катетеризация пациента, который непременно находится в горизонтальном положении.
Для профилактики обсеменения органов мочевыделительной системы вирусами, бактериями и простейшими человек проходит курсовое лечение противомикробными препаратами в сниженных дозах. Крайне редко через образовавшееся отверстие в стенке пузыря урина попадает в брюшную полость. Для предотвращения возможных негативных последствий (перитонита и сепсиса) пациенту показано хирургическое вмешательство.
Период реабилитации
Из операционной медицинский персонал перемещает пациента в больничную палату, где осуществляется контроль его восстановления, производится оценка воздействия наркоза на все системы жизнедеятельности. Установленный катетер подключается к специальному устройству, вымывающему кровяные сгустки из полости мочевого пузыря. Если у пациента появились болезненные ощущения, то рекомендован прием противовоспалительных нестероидных препаратов. Также контролируется частота пульса и артериальное давление человека. При снижении их показателей проводится обследование полого органа на наличие кровотечения.
В зависимости от состояния пациента и развития побочных эффектов после трансуретральной резекции срок нахождения в больничном учреждении варьируется от одного до трех дней.
В течение нескольких недель существует ряд ограничений на ведение привычного образа жизни:
- запрет на поднятие тяжестей;
- отсутствие половых контактов;
- ограничение двигательной активности.
Во время реабилитации пациент должен принимать слабительные фармакологические препараты, чтобы избежать напряжения при посещении туалета.
Выздоравливающему рекомендуется врачом употребление значительного количества жидкости для нормализации опорожнения мочевого пузыря. Этому способствует исключение из рациона:
- соленой и насыщенной специями пищи;
- жирных, жареных, копченых продуктов;
- наваристых бульонов;
- выпечки из сдобного и слоеного теста.
На протяжении нескольких недель после проведения трансуретральной резекции человек не должен садиться за руль и заниматься спортом. Если результаты его анализов указывают на доброкачественную опухоль, то он ставится на контроль и должен проходить один раз в полгода полный медицинский осмотр.
После проведения ТУР злокачественной опухоли и химиотерапии пациенты находятся под наблюдением уролога и онколога. Это необходимо для быстрого обнаружения рецидива заболевание. Хирургическое вмешательство на начальной стадии патологии способствует полному выздоровлению.
Источник