Онкомаркеры в норме может ли быть рак яичка
Содержание статьи
линика и диагностика рака яичка
Клиника и диагностика рака яичкаВ большинстве случаев больные жалуются на увеличение яичка, обычно без каких-либо болезненных ощущений. Однако примерно у 25% это сопровождается болями, что особенно характерно для быстро растущих опухолей. У одних мужчин молодого возраста может развиться небольшая по размеру опухоль (всего 2-3 см), в то время как у других увеличение размеров яичка не вызывает беспокойства до тех пор, пока оно не увеличится более, чем в два раза. Некоторые утверждают, что это произошло вследствие полученной травмы. Хотя при опухолях часто наблюдается небольшое гидроцеле (водянка яичка), инвазия кожи мошонки и нарушение целостности белочной оболочки происходят в редких случаях. Иногда постановка диагноза затрудняется наличием сперматоцеле или варикоцеле. Лимфоотток от яичка осуществляется не к примыкающим лимфатическим узлам, а происходит в направлении того места, где в эмбриогенезе закладывался орган. Это тазовые, общие подвздошные и парааортальные лимфатические узлы забрюшинного пространства. Обычно поражаются именно эти лимфатические узлы, и примерно у 10% больных при этом развиваются боли в нижней части спины. Лимфоаденопатии отмечаются и в других местах, особенно в области левых надключичных лимфатических узлов. Если ранее больные перенесли хирургическую операцию, при которой была затронута область яичка или паховая область (обычно герниорафию или орхидопексию), то вследствие нарушения лимфоотока может наблюдаться поражение паховых лимфатических узлов. Иногда наблюдается припухлость брюшины, обусловленная метастазами в лимфатические узлы, источником которых является необнаруженная первичная опухоль яичка. В этом случае симптоматика носит другой характер: наступает окклюзия мочеточника, развивается острая боль в области живота, и в результате компрессии крестцового нервного сплетения затрудняется эякуляция. Поражение лимфатических узлов брюшной полости иногда представляет собой тот случай, когда единственным признаком существования первичной опухоли является атрофия яичка. Также может наблюдаться гинекомастия, обусловленная местной секрецией гормонов опухолью. Это характерно примерно для 25% больных с распространенным опухолевым процессом. В редких случаях проявляются симптомы, связанные с поражением легких, головного мозга, или других органов, которое имеет вторичную природу. Причиной бесплодия, по поводу которого больной обратился к врачу, может быть аспермия, и поэтому клиническое обследование яичек должно входить в перечень обязательных процедур, принятых во всех медицинских центрах лечения бесплодия. При постановке диагноза следует иметь в виду, что увеличение яичка может наблюдаться при развитии кист (гидроцеле, если затронуты оба яичка, варикоцеле, если увеличение выражено на одном яичке) или в результате возникновения уплотнений, например при перекруте яичка, гематомах или при пахово-мошоночной грыже. Наиболее распространенная ошибка заключается, однако, в том, что у молодых мужчин опухоль яичка часто принимают за эпидидимоорхит Это является причиной нежелательной отсрочки начала лечения.
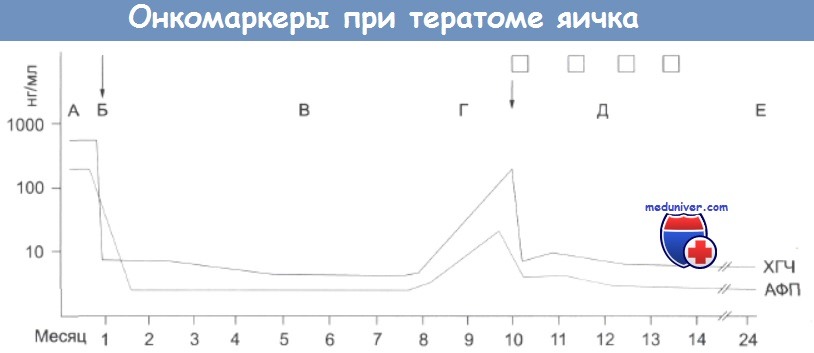
Опухолевые маркеры — онкомаркеры при раке яичкаОпухоли яичка часто продуцируют характерные маркеры. К числу наиболее известных относятся а-фетопротеин (АФП) и а-хориогонадотропин (ХГЧ). АФП образуется в зародышевом желточном мешке. Примерно у 70% больных с НЗТ и ЗТП содержание его в плазме крови увеличено. При семиномах этого увеличения никогда не наблюдается, и если в таком случае уровень маркера повышен, то это объясняется присутствием скрытых очагов тератомы. ХГЧ продуцируется трофобластными элементами опухоли. Содержание этого маркера в сыворотке крови также повышено примерно в 50% случаев диагносцированной тератомы яичка, хотя некоторое увеличение наблюдается и при семиноме. С помощью методов радиоимунного анализа оба маркера определяются в нанограммовых количествах. Их содержание в сыворотке крови изменяется независимо, и это свидетельствует о том, что они продуцируются различными типами клеток. Такое поведение маркеров может вызывать затруднения, поскольку при лечении содержание одного маркера может снижаться, а другого оставаться без изменений. Если уровень маркера увеличен, то при многократных измерениях можно получить картину, отражающую реакцию опухоли на лечение. Эта картина представляет собой объективный показатель эффективности лечебной процедуры. Перед проведением операции желательно получить образец ткани опухоли для измерения исходного уровня маркеров. После орхфуникулэктомии уровень обоих маркеров снижается до нормы при условии, что у больного отсутствуют метастазы. Если до операции содержание АФП и/или ХГЧ в сыворотке крови было очень высоким, то в течение нескольких недель может не наблюдаться его нормализации, поскольку период полудеградации для АФП составляет 6-7 дней (для ХГЧ 16 ч). Уровни АФП и ХГЧ в момент постановки диагноза имеют прогностическое значение. Так, для больных с содержанием АФП выше 500 нг/мл и ХГЧ более 10 000 нг/мл прогноз оказывается неблагоприятным. Маркеры также играют важную роль в ранней диагностике рецидивов опухоли. Почти у всех больных с опухолями, продуцирующими маркеры, увеличение их содержания в плазме крови служит первым и наиболее чувствительным показателем рецидива заболевания. При этом, в некоторых случаях может увеличиваться содержание лишь одного маркера, даже если вначале был отмечен увеличенный уровень обоих. Это связано или с различной чувствительностью клеточных компонентов тератомы к химиотерапевтическим препаратам, или с их различной способностью к метастазированию. Особенно полезно использование маркеров в диагностике внегонадных опухолей, поскольку при этом часто возникает необходимость дифференциальной диагностики с новообразованиями забрюшинного и медиасти-нального происхождения, а также с внутричерепными опухолями. К числу других маркеров, которые секретируются герминативными опухолями яичка, относятся плацентарная щелочная фосфатаза (ПЩФ) и лактатдегидрогеназа (ЛДГ). По сравнению с АФП и ХГЧ они менее пригодны для мониторинга заболевания, однако тест на ЛДГ можно использовать у тех больных, для которых не подходит определение других маркеров. Хотя при семиномах более чем в 90% случаев отмечается повышенный уровень ПЩФ, этот маркер не обладает специфичностью, поскольку содержание фермента повышается и по другим причинам (например, этот показатель высок у курильщиков).
— Также рекомендуем «Стадии рака яичка по TNM» Оглавление темы «Рак яичка»:
|
Источник
Рак яичек: диагностика рака мошонки у мужчин, симптомы рака яичка, опухоль желточного мешка, прогноз
Что обычно называют «рак яичка», на самом деле не рак, а другая злокачественная опухоль яичка. Рак развивается исключительно в эпителиальной ткани, формирующей слизистые оболочки, нет слизистой — нет рака, но есть злокачественная опухоль.
Рак в яичке тоже бывает, но это особый эмбриональный рак, развивающийся у взрослого мужчины из эпителия гонад, его относят к герминогенным злокачественным опухолям яичка. Предполагается, что герминогенные опухоли закладываются ещё в период эмбрионального развития в утробе матери, когда в первую половину беременности половая клетка плода приобретает злокачественный потенциал.
Злокачественные опухоли яичка не очень часты, на их долю приходится не более 2% от всех злокачественных новообразований, но последние 2–3 десятилетия они демонстрируют удвоение заболеваемости. Россияне болеют злокачественными опухолями яичка раза в 4 реже европейцев, правда, по скорости ежегодного прироста заболеваемости опухоли прочно вышли в топ, занимая второе место. Благо, что на сегодняшний день от рака яичка, который совсем не рак, а другая злокачественная опухоль, излечивается до 90% больных.
Распространение их необъяснимо. Никто не скажет, почему испанцы и португальцы болеют в 5 раз реже датчан, и даже ближайшие к Дании северные соседи финны страдают раком яичка в 4 раза реже. К злокачественным опухолям яичка более склонны белокожие мужчины, для чернокожих они совсем не характерны. Главную озабоченность вызывает то, что болеют злокачественными опухолями яичка молодые мужчины от 15 до 44 лет.
При неуклонном росте заболеваемости, с 1970-х годов смертность от злокачественных опухолей яичка снизилась почти четырёхкратно. В ХХ веке смертность от опухолей яичка росла ровно до времени выхода на фармацевтический рынок препаратов платины, совершивших химиотерапевтическую революцию. Препаратам платины очень помогли новые диагностические методики, а особенно, определение опухолевых маркёров. Всё это в совокупности обеспечивает крайне низкую смертность: один на 300 тысяч мужского населения.
Причины развития и факторы риска опухоли яичка
Научившись лечить злокачественные опухоли яичка, ещё не вполне определились с факторами риска, приводящими к злокачественному росту. Во всяком случае, их несколько, но главного и ведущего не определено, правда, герминогенные опухоли уже серьёзно считают пороком эмбрионального развития.
В первую очередь предполагают неблагоприятное действие материнских эстрогенов на гонады плода мужского пола в первую половину беременности, когда идёт активное формирование половых желёз. Эстрогены, вроде бы, впрямую тормозят процесс опущения яичек в мошонку, неблагоприятно меняют половые клетки, подготавливая их к развитию предшественника всех злокачественных опухолей carcinoma in situ. Заметили, что выраженный токсикоз беременности или приём препаратов эстрогенов способствует увеличению рака яичка у сына.
Виновна в злокачественном росте и атрофия яичка, возникающая при крипторхизме, травме, инфекционном паротите — свинке. Атрофированное яичко производит мало тестостерона, поэтому главный регулятор эндокринной деятельности — гипоталамус увеличивает выработку гормонов-стимуляторов гонад, в ответ на которые начинается размножение половых клеток. Клетки сбиваются с правильного пути развития — мутируют, и появляется всё та же carcinoma in situ.
Не опустившееся в мошонку яичко — крипторхизм — пятикратно увеличивает вероятность рака, а двусторонний крипторхизм — в 10 раз. Так окончательно и не определились, помогает ли операционное низведение яичка избавиться от будущего рака или нет. С другой стороны, операционная травма тоже влияет, способствуя атрофии ткани яичка. Но точно известно, что в низведённом яичке развиваются совсем другие опухоли, нежели возникают в оставленном в брюшной полости яичке, прогноз их хуже.
Операционная травма при лечении паховой грыжи тоже увеличивает заболеваемость раком яичка, и просто повреждение органов мошонки не стоит в стороне.
В 2–4 раза увеличивается вероятность рака у сына, если папа болел злокачественной опухолью яичка. Отмечены случаи семейного рака яичка, особенно высока вероятность опухоли у родных братьев — в 8–10 раз чаще. У больных медицинские генетики находят дефекты 4, 5, 6 и 12 хромосом, в некоторых хромосомах генетический материал в избытке, в других — в недостатке. При многих других раках находят мутацию белка р53, в норме при повреждении клетки запускающего программу её гибели. Мутантный белок р53 позволяет повреждённой клетке выжить и размножаться, производить подобных себе. При злокачественных опухолях яичка белок р53 не только остаётся совершенно нормальным, но и вырабатывается в больших количествах, что, как считают, помогает высокой эффективности химиотерапии и облучения.
Родителей мальчиков всегда предупреждали, что осложнение эпидемического паротита (свинки) — вирусный орхит — может привести к раку яичка, но статистика этого не подтверждает и не отвергает. А вот ВИЧ-инфицирование увеличивает риск тестикулярного рака. Одно время с риском развития злокачественной опухоли яичка связывали высокий рост пациента, но пока не подтвердили и не отвергли.
Классификация. Виды опухолей яичка
Опухоли яичка по клеточному строению весьма разнообразны, но 90–95% их относится к компании герминогенных опухолей:
- внутриканальцевая неоплазия;
- опухоль желточного мешка;
- семинома;
- тератома;
- трофобластическая опухоль (хориокарцинома);
- эмбриональный рак;
- смешанные опухоли
Остальные 5–10% составляют доброкачественные и злокачественные опухоли из клеток Лейдига или Сертоли, взрослые и ювенильные гранулёзоклеточные опухоли, тека-фибромы и смешанные.
Дающую начало раковой инвазии — проникновении клеток через ограничительную базальную мембрану — внутриканальцевую неоплазию (TIN) или carcinoma in situ часто находят в окружении опухоли яичка, и у 2–5% больных обнаруживают её даже в здоровом яичке, поэтому лечение её очень серьёзное. Поскольку четыре из 10 герминогенных опухолей — семиномы, а остальные — все прочие гистологические типы с одинаковым ответом на лечение, то клинически все герминогенные опухоли яичка (ГОЯ) делят на две группы: семиномы и несеминомы, которые лечатся по-разному.
Симптомы опухолей яичек
Пик несеминомных опухолей регистрируется после 20 лет, семиномы, как правило, проявляются после 30-летия. Одновременное поражение обеих яичек отмечается очень редко — один из сотни больных.
Первый и самый частый симптом — увеличение размеров яичка. Второй симптом — боли в месте развития метастазов из-за сдавления органа, а метастазы появляются чрезвычайно рано, разносит злокачественные клетки преимущественно лимфатическая жидкость. Метастазами поражаются забрюшинные лимфатические узлы в 90% случаев, что даёт не связанные с движением боли в пояснице, тогда как при радикулите боли возникают при движениях позвоночника.
Возможно сдавление мочеточника увеличенными лимфоузлами забрюшинного пространства, что приводит к застою мочи в почечной лоханке и блокировке работы почки. Лимфатические узлы могут нарушить отток крови по нижней полой вене, вызывая односторонний отёк ноги, не проходящий при приёме мочегонных. Метастазы в лимфатические узлы средостения способны инициировать одышку и кашель, но чаще эти симптомы дают метастазы в лёгкие, тоже очень частые.
В паховой области и даже над ключицей могут определяться плотные «пакеты» поражённых опухолью каменистых лимфатических узлов, потому что после забрюшинных лимфоузлов лимфа течёт в средостенные и левую надключичную область, откуда через грудной проток разносится кровью. Как правило, поражаются лимфоузлы на стороне больного яичка, но опухоль правого яичка может давать метастазы в правые и левые лимфатические узлы — перекрёстно, что связано с особенностями анатомии лимфатической системы.
Гранулёзоклеточные опухоли яичка могут вырабатывать женские гормоны, что отражается на внешности: утрачивается мужественность, прогрессирует гинекомастия — увеличение молочных желёз, как у женщин жировая клетчатка распределяется на бедрах, снижено либидо и возможна импотенция. Повышенную продукцию андрогенов гранулёзоклеточной опухолью у мужчины сразу не заметишь, разве что половое поведение меняется на крайне активное.
Диагностика рака яичка
Обычно, если во время осмотра врач обнаруживает в мошонке у пациента опухоль, первым делом он назначает УЗИ. Это быстрое и доступное исследование помогает визуализировать новообразование, определить его расположение, размеры, изучить внутреннюю структуру.
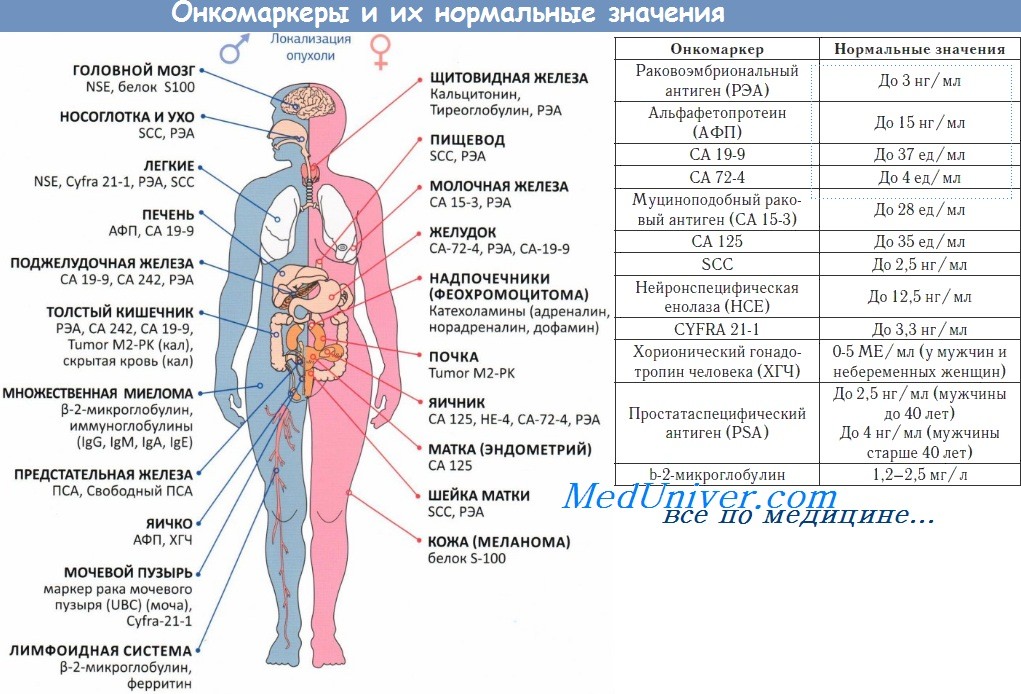
Проводят анализ на онкомаркеры: альфа-фетопротеин и хорионический гонадотропин человека. Их присутствие в крови свидетельствует в пользу рака яичка.
Если результаты ультразвукового исследования и анализов указывают на онкологическое заболевание, яичко удаляют и отправляют в лабораторию для цитологического и гистологического исследования. Удалять для биопсии только часть яичка нецелесообразно, так как это повышает риск распространения раковых клеток.
Если есть подозрение на отдаленные метастазы, назначают компьютерную томографию, магнитно-резонансную томографию (она особенно хорошо помогает обнаруживать очаги в головном и спинном мозге), позитронно-эмиссионную томографию, рентгенографию костей.
Вовремя обнаружить патологические изменения и обратиться к врачу помогут регулярные самостоятельные осмотры мошонки. Процедура довольно проста, ее можно проводить во время приема душа:
- Встаньте перед зеркалом и осмотрите мошонку. Проверьте, нет ли на ней припухлостей, покраснений.
- Ощупайте яичко большим пальцем, придерживая четырьмя остальными. В норме оно не должно быть увеличено, в нем не должно быть уплотнений и узелков, ощупывание не должно быть болезненным. Затем аналогичным образом ощупайте второе яичко.
Если вы обнаружили какие-либо патологические изменения, нужно обратиться к врачу. Но не стоит паниковать раньше времени: возможно, это не рак.
Лечение рака яичка
Основной метод лечения — хирургический. Яичко удаляют через разрез в паховой области. На его место можно вставить имплант: функции мужской половой железы он, ясное дело, выполнять не сможет, но косметический эффект обеспечит.
Если высока вероятность того, что раковые клетки распространились в близлежащие лимфатические узлы, последние тоже удаляют. Для предотвращения рецидива врач может назначить курс лучевой терапии или химиотерапии.
Лечение имеет некоторые побочные эффекты. Если хирург повредит нервы во время удаления лимфатических узлов, возникнут проблемы с эякуляцией. Химиотерапия и лучевая терапия вызывают бесплодие.
Подробнее о лечении рака яичка
Прогноз при раке яичка
В первую очередь прогноз зависит от того, насколько сильно рак успел распространиться в организме. Все злокачественные опухоли яичка условно делят на три вида:
- Локализованные — в пределах яичка.
- Регионарные — успевшие прорасти в соседние органы и распространиться в близлежащие лимфоузлы.
- Распространенные — при наличии отдаленных метастазов.
Главным прогностическим показателем является пятилетняя выживаемость — процент пациентов, оставшихся в живых в течение пяти лет с момента диагностики заболевания. При разных стадиях рака яичка пятилетняя выживаемость составляет:
- При локализованных — 99%.
- При регионарных — 96%.
- При распространенных — 73%.
Помимо стадии, имеют значение и другие факторы, в частности, тип опухоли и уровни онкомаркеров в крови после удаления яичка.
Профилактика рака яичка
Эффективных способов профилактики заболевания не существует. При неопущении яичка — крипторхизме — требуется его низведение в мошонку хирургическим путем. Операция необходима по многим причинам, но неизвестно, помогает ли она снизить риск опухоли.
Особенности диагностики и лечение злокачественных опухолей яичек
Цены на лечение в Европейской клинике
- Консультация онколога — 5100 руб.
- Консультация химиотерапевта — 6900 руб.
- Консультация врача-уролога, д.м.н./профессора — 9 100 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 15 000 руб.
- Проведение интратекальной химиотерапии — 21 000 руб.
Источник