Объемное образование стенок мочевого пузыря
Содержание статьи
Опухоль мочевого пузыря
 Мочевой пузырь выполняет важную функцию — выводит мочу из организма. Опухолью называется образование в стенке мочевого пузыря, растущее во внутреннюю его полость. Патология становится последствием перерождения здоровых тканей в онкологические. При онкологическом процессе в слизистой или стенках органа диагностируется рак мочевого пузыря (РМП). Заболевание встречается в 2-5% случаев, чаще у мужчин возрастом старше 65 лет.
Мочевой пузырь выполняет важную функцию — выводит мочу из организма. Опухолью называется образование в стенке мочевого пузыря, растущее во внутреннюю его полость. Патология становится последствием перерождения здоровых тканей в онкологические. При онкологическом процессе в слизистой или стенках органа диагностируется рак мочевого пузыря (РМП). Заболевание встречается в 2-5% случаев, чаще у мужчин возрастом старше 65 лет.
Характер новообразования
Опухоль может иметь доброкачественный и злокачественный характер:
- Доброкачественная опухоль мочевого пузыря формируется из клеток, которые не способны разрастаться в соседние. Новообразование не предоставляет опасности для пациента, после операции нет риска повторного развития онкологии.
- Злокачественная неоплазия формируется из раковых клеток, которые могут проникать в лимфатические протоки и кровеносные сосуды. Биологические жидкости могут переносить их по всему организму и провоцировать развитие метастазов.
Формы рака мочевого пузыря
Патология, в зависимости от гистологического строения тканей новообразования, может иметь одну из форм рака:
- Переходно-клеточный рак. Диагностируется в большей части случаев. Неоплазия находится на оболочке мочевого пузыря, ограничивается эпителиальными клетками. Лечится легко и не переходит за пределы пораженного органа.
- Плоскоклеточный рак. Формируется из железистого слоя. Диагностируется в 2-3% случаев. Может возникать по причине продолжительного воспалительного процесса в мочевом пузыре.
- Аденокарцинома. Формируется из железистых тканевых соединений. Встречается реже всего. Чаще проявляется в виде папиллярных разрастаний, легко распространяется на кости, печень, легкие.
 Причины развития заболевания
Причины развития заболевания
Опухоль мочевого пузыря не имеет триггерных причин. Патология возникает вследствие разных вредных факторов, которые нарушают работу мочевыделительной системы или мочевого пузыря.
К факторам риска, которые могут стать причиной развития рака органа относят:
- Вирус папилломы человека.
- Мочеполовой шистосомоз.
- Питье хлорированной воды.
- Воспаление органа при цистите.
- Продолжительный контакт с канцерогенами.
- Курение, стресс и другие факторы, которые приводят к онкологии.
 Симптомы рака мочевого пузыря
Симптомы рака мочевого пузыря
На первоначальных этапах развития заболевание протекает без проявления характерных симптомов. Одним из самых главных признаков при первой стадии РМП является примесь крови в моче. Есть две формы патологии:
- Микрогематурия: определяется при микроскопии. Не видима глазом, обнаруживается случайно при сдаче общего анализа мочи.
- Макрогематурия: проявляется в виде кровяных капель в моче, иногда в форме сгустков.
При наличии ракового процесса в мочевом пузыре, появляется расстройство акта мочеиспускания. По частоте это второй признак патологии. Пациенты отмечают учащенные позывы к мочеиспусканию (от 10-ти раз в сутки и более), болезненность при опорожнении мочевого пузыря. Подобные симптомы характерны в большей степени для аденомы простаты, поэтому пациенты чаще всего обращаются на консультацию с подозрением на данную патологию.
При распространении онкологии на шейку мочевого пузыря и на область устьев мочеточника, появляются признаки задержки мочи, почечные колики. Увеличение опухоли приводит к появлению боли над лобком. При возникновении подобных симптомов, у пациента так же отмечаются проявления, описанные выше.
 Стадии заболевания
Стадии заболевания
Рак мочевого пузыря имеет несколько стадий развития, учитывая степень поражения:
- Стадия 1. Онкологические клетки находятся в эпителиальном слое. Метастазирование отсутствует.
- Стадия 2. Опухоль распространяется в мышечный слой органа. Своевременное лечение снижает риск появления рецидива.
- Стадия 3. Злокачественная неоплазия затрагивает другие органы организма, поражает жировую ткань и клетчатку, лимфатические узлы.
- Стадия 4. Новообразование широко распространяются за пределы мочевого пузыря, поражает здоровые тазовые кости, брюшную полость.
Методы диагностики
Важным фактором успешного лечения опухоли мочевого пузыря — своевременное выявление болезни. Диагноз устанавливается на основе анамнеза пациента, осмотра, лабораторной и инструментальной диагностики.
Больной обязательно сдает анализ мочи и крови специфичным методом, при котором определяется концентрация белка UBS (антиген РМК). Результат, при котором уровень белка составляет в 15 раз больше от нормы свидетельствует о положительном результате. Однако стоит учитывать, что при воспалительных процессах в мочевыводящей системе может возникнуть ложноположительный результат.
Пациенту также необходимо сдать мочу для цитологического исследования на атипические клетки. Анализ позволяет оценить морфологическую структуру отдельных клеток, выявить опухолевые поражения мочевого пузыря. Цитологическое исследование является дополнительным способом диагностики высокой степени злокачественности новообразования.
УЗИ органов малого таза помогает определить характер неоплазии, параметры, очаг заболевания. Ультразвуковое исследование является информативным, если размер опухоли превышает 5 мм.
При раке мочевого пузыря проводят МРТ органов малого таза с контрастированием для определения распространения процесса в стенку органа, а также наличия лимфаденопатии. При обнаружении опухоли в области устья мочеточников выполняется МСКТ органов брюшной полости с контрастированием для исключения распространения процесса на верхние мочевые пути (мочеточник и почки).
К инструментальным методам исследования относят цистоскопию. Она позволяет определить месторасположение, параметры, характер и форму новообразования. При цистоскопии появляется возможность взять биопсию для дальнейшей гистологической экспертизы.
Лечение заболевания
Современные методики лечения рака мочевого пузыря позволяют избавить пациента от патологии даже на 3-4 стадиях ее развития. При первоначальной степени заболевания, когда раковые клетки формируются в эпителиальном слое, назначается ТУР (трансуретральная резекция) или лазерная En-block резекция стенки мочевого пузыря с опухолью. Операция позволяет безопасно удалить новообразование, помогает пациентам вернуться к привычному образу жизни.
При более опасных стадиях заболевания может проводиться операция — цистэктомия, когда врач методом лапароскопии или с помощью робота да Винчи, удаляет мочевой пузырь и тазовые лимфоузлы. У мужчин также удаляется предстательная железа и семенные пузырьки, у женщин — матка и маточные трубы, яичники.
При удалении опухоли на 1-й стадии развития количество выздоровевших — более 50%. При раке мочевого пузыря 3-й степени прогноз составляет 30%. Пациентам важно регулярно проходить обследование, чтобы своевременно определить наличие опасной патологии.
Источник
Доброкачественные опухоли мочевого пузыря (Доброкачественные новообразования мочевого пузыря)
Доброкачественные опухоли мочевого пузыря — это группа эпителиальных и неэпителиальных новообразований, исходящих из различных слоев стенки мочевого пузыря и растущих внутрь его полости. Неоплазии могут проявляться гематурией различной интенсивности, учащенным мочеиспусканием и ложными позывами, болезненностью. Диагностика требует проведения УЗИ, цистоскопии с биопсией, нисходящей цистографии. Лечение при доброкачественных опухолях хирургическое — трансуретральное удаление новообразований, резекция мочевого пузыря.
Общие сведения
Группа доброкачественных опухолей мочевого пузыря включают в себя эпителиальные (полипы, папилломы) и неэпителиальные (фибромы, лейомиомы, рабдомиомы, гемангиомы, невриномы, фибромиксомы) новообразования. Новообразования мочевого пузыря составляют около 4-6% всех опухолевых поражений и 10% среди прочих заболеваний, диагностикой и лечением которых занимаются специалисты в сфере клинической урологии. Опухолевые процессы в мочевом пузыре диагностируются преимущественно у лиц старше 50 лет. У мужчин опухоли мочевого пузыря развиваются в 4 раза чаще, чем у женщин.
Доброкачественные опухоли мочевого пузыря
Причины
Причины развития опухолей мочевого пузыря достоверно не выяснены. Большая значимость в вопросах этиологии отводится воздействию производственных вредностей, в частности, ароматических аминов (бензидина, нафтиламина и др.), поскольку высокий процент новообразований диагностируется у рабочих, занятых в лакокрасочной, бумажной, резиновой, химической промышленности.
Провоцировать образование опухолей может длительный застой (стаз) мочи. Содержащиеся в моче ортоаминофенолы (продукты конечного обмена аминокислоты триптофана) вызывают пролиферацию эпителия (уротелия), выстилающего мочевыводящий тракт. Чем дольше моча задерживается в мочевом пузыре и чем выше ее концентрация, тем более выражено опухолегенное действие содержащихся в ней химических соединений на уротелий. Поэтому в мочевом пузыре, где моча находится сравнительно долго, чаще, чем в почках или мочеточниках, развиваются различного рода опухоли.
У мужчин в связи с анатомическими особенностями строения мочеполового тракта довольно часто возникают заболевания, нарушающие отток мочи (простатит, стриктуры и дивертикулы мочеиспускательного канала, аденома простаты, рак предстательной железы, мочекаменная болезнь) и существует большая вероятность развития опухолей мочевого пузыря. В некоторых случаях возникновению опухолей в мочевом пузыре способствуют циститы вирусной этиологии, трофические, язвенные поражения, паразитарные инфекции (шистосомоз).
Патанатомия
Полипы мочевого пузыря — папиллярные образования на тонком или широком фиброваскулярном основании, покрытые неизмененным уротелием и обращенные в просвет органа. Папилломы мочевого пузыря — зрелые опухоли с экзофитным ростом, развивающиеся из покровного эпителия. Макроскопически папиллома имеет сосочковую бархатистую поверхностью, мягкую консистенцию, розовато-беловатый цвет. Иногда в мочевом пузыре выявляются множественные папилломы, реже — диффузный папилломатоз.
Классификация
По морфологическому критерию все доброкачественные опухоли мочевого пузыря делятся на эпителиальные и неэпителиальные. Подавляющая часть новообразований (95%) — эпителиальные. К доброкачественным эпителиальным неоплазиям относятся папилломы и полипы. Эти типы опухолей имеют много переходных форм и довольно часто малигнизируются. Кроме того, группа доброкачественных неэпителиальных новообразований мочевого пузыря представлена фибромами, миомами, фибромиксомами, гемангиомами, невриномами, которые в урологической практике встречаются относительно редко.
Симптомы
Опухоли мочевого пузыря часто развиваются незаметно. Наиболее характерными клиническими проявлениями служат гематурия и дизурические расстройства. Наличие крови в моче может выявляться лабораторно (микрогематурия) или быть видимым глазом (макрогематурия). Гематурия может быть однократной, периодической или длительной, но всегда должна являться поводом для незамедлительного обращения к урологу.
Дизурические явления обычно возникают при присоединении цистита и выражаются в учащении позывов на мочеиспускание, тенезмах, развитии странгурии (затрудненного мочеиспускания), ишурии (острой задержке мочеиспускания). Боли при опухолях мочевого пузыря, как правило, ощущаются над лобком и в промежности и усиливаются в конце мочеиспускания.
Осложнения
Большие опухоли мочевого пузыря или полипы на длинной подвижной ножке, расположенные поблизости от мочеточника или уретры, могут перекрывать их просвет и вызывать нарушение опорожнения мочевых путей. Со временем это может привести к развитию пиелонефрита, гидронефроза, хронической почечной недостаточности, уросепсису, уремии. Полипы и папилломы могут перекручиваться, сопровождаясь острым нарушением кровообращения и инфарктом опухоли. При отрыве опухоли отмечается усиление гематурии.
Новообразования являются фактором, поддерживающим рецидивирующие воспаления мочевых путей — циститы, восходящие уретеро-пиелонефриты. Вероятность озлокачествления папиллом особенно велика у курильщиков. Папилломы мочевого пузыря склонны к рецидивированию через различные периоды времени, при этом рецидивы отличаются большей злокачественностью, чем ранее удаленные эпителиальные неоплазии.
Диагностика
Для выявления и верификации опухолей мочевого пузыря производится цистоскопия, эндоскопическая биопсия с морфологическим исследованием биоптата, цистография, КТ. УЗИ мочевого пузыря является неинвазивным скрининговым методом для диагностики новообразований, выяснения их расположения и размеров. Для уточнения характера процесса эхографические данные целесообразно дополнять компьютерной или магнитно-резонансной томографией органов малого таза с контрастированием.
Основная роль среди визуализирующих исследований мочевого пузыря отводится цистоскопии — эндоскопическому осмотру полости пузыря. Цистоскопия позволяет осмотреть стенки мочевого пузыря изнутри, выявить локализацию опухоли, размеры и распространенность, выполнить трансуретральную биопсию выявленного новообразования. При невозможности забора биоптата прибегают к выполнению цитологического исследования мочи на атипические клетки.
Среди лучевых исследований наибольшее диагностическое значение придается экскреторной урографии с нисходящей цистографией, позволяющим дополнительно оценить состояние верхних мочевыводящих путей. В процессе диагностики опухолевые процессы следует дифференцировать с язвами мочевого пузыря при туберкулезе и сифилисе, эндометриозом, метастазами рака матки и прямой кишки.
Лечение опухолей мочевого пузыря
Лечения бессимптомных неэпителиальных опухолей обычно не требуется. Пациентам рекомендуется наблюдение врача-уролога с выполнением динамического УЗИ и цистоскопии. При полипах и папилломах мочевого пузыря выполняется операционная цистоскопия с трансуретральной электрорезекцией или электрокоагуляцией опухоли. После вмешательства производится катетеризация мочевого пузыря на 1-5 суток в зависимости от обширности операционной травмы, назначение антибиотиков, анальгетиков, спазмолитиков. Современной малоинвазивной методикой является лазерная en-bloc резекция, позволяющая удалять образование с захватом мышечного слоя, что чрезвычайно важно для последующего гистологического исследования.
Реже (при язвах, пограничных новообразованиях) возникает необходимость в трансвезикальной (на открытом мочевом пузыре) электроэксцизии опухоли, частичной цистэктомии (открытой резекции стенки мочевого пузыря) или трансуретральной резекции (ТУР) мочевого пузыря.
Прогноз и профилактика
После резекции опухолей мочевого пузыря цистоскопический контроль выполняется каждые 3-4 месяца в течение года, в течение последующих 3-х лет — 1 раз в год. Выявление папилломы мочевого пузыря служит противопоказанием к работе во вредных отраслях промышленности. К стандартным мерам профилактики относится соблюдение питьевого режима с употребление не менее 1,5 — 2 л жидкости в сутки; своевременное опорожнение мочевого пузыря при позывах к мочеиспусканию, отказ от курения.
Источник
Трансуретральная пункционная биопсия опухоли мочевого пузыря

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
По гистологическому строению опухоли мочевого пузыря принято разделять на эпителиальные и неэпителиальные. Эпителиальных опухолей большинство — до 98 % (90-96 % всех опухолей мочевого пузыря составляет рак). Доброкачественные неэпителиальные опухоли мочевого пузыря встречаются крайне редко и преимущественно представлены фибромами, фибромиомами, гемангиомами, лейомиомами, рабдомиомами, невриномами [5, 6, 7]. Как в отечественной, так и зарубежной литературе сообщения о подобных опухолях носят характер единичных наблюдений. Наиболее распространенная доброкачественная опухоль мочевого пузыря, фиброма, встречается лишь в 0,8 % наблюдений [4, 5].
Для доброкачественных неэпителиальных опухолей мочевого пузыря характерно бессимптомное течение, поэтому они, как правило, диагностируются случайно. Вместе с тем выявление опухоли мочевого пузыря требует ее морфологической верификации, что во многом определяет дальнейшую лечебную тактику.
Основным методом получения ткани опухоли для определения ее гистологического строения является трансуретральныя биопсия, которая выполняется с помощью щипчиков или двухлопастных ложечек [1, 2]. Зачастую материал для гистологического исследования получают непосредственно при трансуретральной резекции мочевого пузыря.
Важное значение для верификации диагноза и установления стадии заболевания при новообразованиях мочевого пузыря имеет возможность получения ткани опухоли не только из поверхностных, но и глубоких слоев новообразования, а также из ложа удаленной опухоли. В литературе мы не встретили данных о трансуретральной пункционной биопсии опухоли мочевого пузыря. По-видимому, это связано с редкостью неэпителиальных опухолей мочевого пузыря и сложностью выполнения подобной операции, обусловленной отсутствием длинной биопсийной иглы для цистоскопа с прямым рабочим каналом [3, 6, 7].
Клиническое наблюдение
Пациентка, 41 год, поступила в урологическую клинику ММА им. И.М. Сеченова с жалобами на периодически возникающую после мочеиспускания тупую боль в надлобковой области. При обследовании по месту жительства обнаружен внутренний эндометриоз, тогда же при ультразвуковом исследовании органов малого таза было выявлено объемное образование, локализованное по левой боковой стенке мочевого пузыря, 3,0 х 3,4 х 2,7 см.
При поступлении состояние удовлетворительное, АД — 120/80 мм рт. ст., живот мягкий, безболезненный во всех отделах. Симптом Пастернацкого отрицателен с обеих сторон. Мочеиспускание не нарушено. При бимануальном исследовании в левой паховой области пальпируется гладкое, малосмещаемое, безболезненное образование, туго-эластической консистенции, 2,5 х 2,0 см.
Анализы крови: эр. 4,6х1012/л, Hb 140 г/ л, л. 3,5х109/л; СОЭ 10 мм/ч, мочевина 0,9 мг %, креат. 1,0 мг/%, мочевая кислота 4,7 мг %, глюкоза 105 мг %. Анализ мочи: рН 5,0, лейкоциты и эритроциты единичные в поле зрения. Анализы крови и мочи без патологических изменений. Проба по Зимницкому: уд. вес 1011-1022 при объеме 1000 мл.
При УЗИ органов мочевой системы: почки обычных размеров, с четкими, ровными контурами, подвижны при дыхании. Дилатации чашечно-лоханочных систем нет. Патологических и гиперэхогенных образований в почках не выявлено. По левой боковой стенке мочевого пузыря определяется объемное образование, однородной эхоструктуры, с неровными контурами, 3,4 х 3,0 х 2,4 см (рис. 1). При фармакоультразвуковой полицистоскопии установлено, что стенки мочевого пузыря одинаково подвижны. При УЗИ гениталий: матка размерами 4,9 х 4,2 х 5,4 см, эндометрий — 0,6 см, миометрий неоднородной эхоструктуры. Яичники без особенностей.
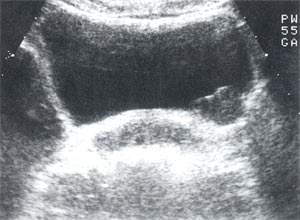
Рис. 1. Мочевой пузырь при первичном осмотре. Объемное образование по левой боковой стенке размерами 3,4×3,0 см.
На обзорном снимке органов мочевой системы деформаций костной системы нет, теней, подозрительных на конкремента, не обнаружено. На серии экскреторных урограмм выделение контрастного вещества почками своевременное, дилатации чашечно-лоханочных систем обеих почек не выявлено. Пассаж контрастного вещества по мочеточникам сохранен. На нисходящей цистограмме в левой половине мочевого пузыря определяется дефект наполнения овальной формы, 4,0 х 2,0 см, со всех сторон окруженный контрастным веществом (рис. 2).
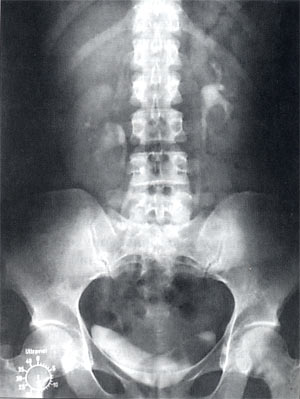
Рис. 2. Дефект наполнения овальной формы размерами 4,0 х 2,0 см по левой боковой стенке мочевого пузыря.
На полицистограмме подвижность стенок мочевого пузыря не нарушена. При компьютерной томографии органов малого таза: по заднелевой стенке мочевого пузыря определяется мягкотканное образование 3,0 х 2,3 х 2,5 см с четкими, бугристыми контурами. Паравезикальная клетчатка не изменена. Регионарные лимфоузлы не увеличены (рис. 3).
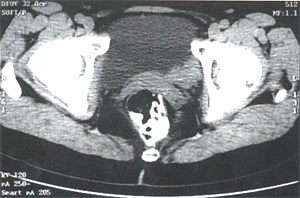
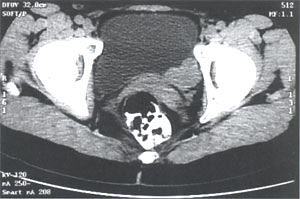
Рис. 3. Компьютерные томограммы малого таза без контрастирования. Опухоль по задней стенке мочевого пузыря.
При рентгенологическом исследовании легких, костей патологических изменений не выявлено.
При цистоскопии: слизистая бледно-розовая, устья мочеточников овальной формы, типично расположены, ритмично сокращаясь выбрасывают прозрачную мочу. На 1 см выше и латеральнее устья левого мочеточника расположено объемное образование на широком основании, с неровной гладкой поверхностью 4,0 х 2,0 см, слизистая над ним не изменена (рис. 4).
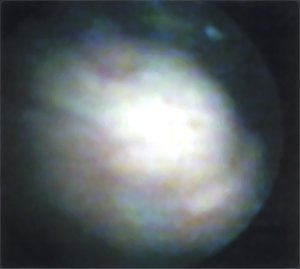
Рис. 4. Цистоскопическая картина. Опухоль мочевого пузыря.
По результатам проведенного обследования было высказано предположение о наличии доброкачественной опухоли мочевого пузыря.
Для определения дальнейшей лечебной тактики была предпринята цистоскопия под внутривенным наркозом, с трансуретральной пункционной биопсией выявленного новообразования мочевого пузыря.
После обработки наружных половых органов раствором йодопирона по уретре в мочевой пузырь проведен цистоскоп «Olympus» N 21 по Ch. Визуализирована опухоль и устья мочеточников. Параллельно тубусу цистоскопа в полость мочевого пузыря по уретре проведен катетер Нелатона N 10 по Ch с введенной в его просвет биопсийной иглой (US Biopsy Promex Adivision длиной 20 см, диаметром 1,2 мм). После визуализации иглы в мочевом пузыре катетер Нелатона смещен кнаружи и выполнена биопсия опухоли (рис. 5). Получен столбик белесой ткани 2,0 х 0,3 см. Аналогичная операция проведена для получения второго столбика ткани из основания опухоли. Осложнений во время манипуляций не было.
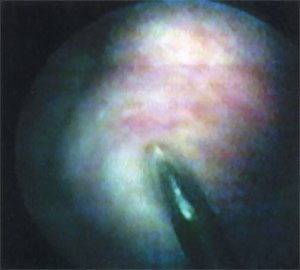
Рис. 5. Пункционная биопсия опухоли мочевого пузыря.
Послеоперационный период протекал гладко, без осложнений. По результатам гистологического исследования фрагменты соединительной и мышечной ткани без признаков атипии — фибромиома (рис. 6).
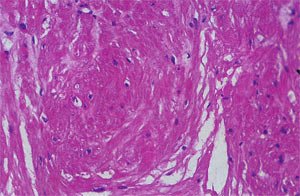
Рис. 6. Патогистологическая картина биотата опухоли мочевого пузыря (х 200, окраска гематоксилин эозином).
Учитывая доброкачественный характер опухоли, пациентка была выписана домой. В настоящее время находится под динамическим наблюдением, контрольные явки в клинику проводятся каждые 3 месяцев. При контрольном обследовании через 6 месяцев самочувствие пациентки удовлетворительное, жалоб не предъявляет, ультразвуковая картина мочевого пузыря аналогична наблюдаемой в октябре 2001 г. (рис. 7). При контрольной цистоскопии размеры опухоли не изменились, слизистая над ней без патологических изменений (рис. 8).
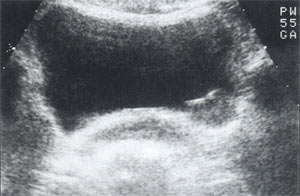
Рис. 7. Контрольная эхограмма мочевого пузыря через 6 мес.
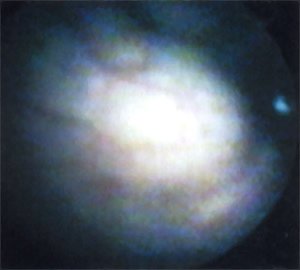
Рис. 8. Контрольная цистоскопическая картина через 6 мес.
Обсуждение
Приведенное наблюдение показывает, что выявленная опухоль оказалась доброкачественной, протекала бессимптомно и явилась случайной находкой. Использование описанной методики получения ткани в сочетании с морфологической верификацией новообразования позволило установить диагноз и определить тактику лечения.
Выводы
- Неэпителиальные, доброкачественные опухоли мочевого пузыря являются крайне редкими формами новообразований и, как правило, протекают бессимптомно.
- Ультразвуковое исследование, являясь первым методом обследования, дает важную информацию о локализации и размерах опухоли. При выявлении опухоли мочевого пузыря по данным УЗИ для уточнения стадии процесса целесообразно дополнить обследование компьютерной или магнитно-резонансной томографией.
- Опухоли мочевого пузыря требуют обязательной морфологической верификации. Одним из вариантов получения ткани опухоли из ее глубоких отделов является трансуретральная пункционная биопсия.
Литература
- Клиническое руководство по ультразвуковой диагностике. М.: Видар, 1996.
- Цыб А.Ф. Гришин Т.Н. Ультразвуковая томография и прицельная биопсия в диагностике опухолей малого таза. М.: Набур, 1994.
- Spahn M, Portillo FJ, Grobholz R, Junemann KP, Alken P. Fibromyxoid pseudosarcoma of the urinary bladder. Case report and review of the literature of a rare disease // Urologe, 2001 Jul; 40 (4): 315-8.
- Koizumi S., Inoue H., Wakabayashi Y., Konishi T., Okada Y., Tomoyoshi T. Fibroma of the bladder associated with a large diverticulum: a case report. Hinyokika Kiyo. 1995 Jan; 41 (1): 65-7.
- Martinez F., Cabezudo I., SoriaJS., Ardanz A., Franco R, Virto], Otero G. Bladder fibroma. Report of a case.//Actas Urol Esp. 1993, Sep; 17 (8): 537-40.
- Mincione GP., Gasbarre M., Paglierani M., Beneforli P., Lazzeri M. Pseudosarcoma of the urinary bladder// Pathologica, 1995 Oct; 87 (5): 554-8.
- Ortiz Gamiz A., Poyato Galan JM., Sanchez Sanchez E., Moyano Calvo JL., Arribas Gonzalez JM., Alvarez-Ossorio Fernandez JL., Molina Carranza А., Сastineiras Fernandez J. Bladder leiomyoma: diagnosis by imaging // Arch Esp Urol. 2002, Jan-Feb;55 (1): 79-81.

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Источник