Недержание мочи у мужчин после химиотерапии
Содержание статьи
Поражение мочевыводящей системы при химиотерапии и нейротоксичность
Поражение мочевыводящей системы
При проведении химиотерапии (XT) встречаются два вида поражения мочевыводящей системы: нефротоксичность и токсические циститы.
Большинство цитостатиков выделяется почками, некоторые из них (тиотепа, метотрексат, блеомицин, пликамицин (Митрамицин), дакарбазин, прокарбазин, цисплатин) метаболизируются в них.
Основными в механизме повреждающего влияния противоопухолевых препаратов на почки, по-видимому, служат непосредственная цитотоксичность и аутоиммунный характер осложнения.
Степень токсического поражения почек цитостатиками зависит от дозы препарата, сопутствующей патологии почек и функции почек (клиренс креатинина, величина диуреза), изменений метаболизма цитостатиков в печени.
Нефротоксичность выражается развитием разного типа патологических процессов в почках: цисплатин вызывает тубулярный некроз, митомицин — гломерулярный васкулит, ифосфамид — проксимальный тубулярный дефект, гематурию, химический (акролеиновый) цистит, циклофосфамид — острый геморрагический цистит, нитрозомочевина — хронический интерстициальный нефрит, стрептозоцин — тубулоинтерстициальный нефрит, тубулярную атрофию, метотрексат способствует препарата в канальцах почек. Основным маркером функционального состояния почек служит клиренс креатинина — показатель скорости клубочковой фильтрации.
Клиренс креатинина определяется по формуле:
Клиренс креатинина = (Концентрация креатинина в моче х минутный диурез) / (Концентрация креатинина в сыворотке)
или по формуле Cockroft:
Клиренс креатинина = (К х (140 — возраст) х масса тела (кг)) / (Креатинин сыворотки (мкмоль/л))
Для женщин К = 1,05, для мужчин К = 1,23.
Нарушение функциональных способностей почек увеличивает все виды токсичности агентов, экскретируемых почками или метаболизируемых в них. Большое значение имеет возраст, с увеличением которого при нормальном уровне сывороточного креатинина физиологически снижается его клиренс.
Изменение функции почек влияет на фармакокинетику цитостатиков, изменяя их сывороточную концентрацию, которая характеризуется показателем AUC — площадью под фармакокинетической кривой «концентрация — время». Клиренс большинства цитостатиков коррелирует с клиренсом креатинина. В частности, такая корреляция доказана для карбоплатина; это используется при расчете доз этого препарата.
Нарушение функции почек в процессе XT наиболее выражено при использовании производных платины. С целью предупреждения нефротоксичности у больных с повышенным риском развития этого осложнения проводится постоянный динамический контроль за общим анализом мочи и биохимическими показателями уровня креатинина в сыворотке крови и в моче, клиренсом креатинина.
При повышении уровня сывороточного креатинина, протеинурии, цилиндрурии, гематурии введение цисплатина, метотрексата, митомицина, хлоксиперазина (Проспидин), кармустина противопоказано.
Дозы других препаратов должны быть снижены на 50% (см. приложение 5). С целью предотвратить токсическое поражение почек при использовании цисплатина применяют гипергидратацию до введения препарата (в/в вводят до 3 л жидкости); высокие разовые дозы этого препарата (> 150 мг/м2) вводят в 3% растворе натрия хлорида.
Высокие дозы метотрексата (1-12 г/м2) применяют с предварительным введением натрия бикарбоната до достижения рН мочи 7,4 и выше и обязательным дальнейшим мониторингом уровня рН мочи путем введения натрия бикарбоната и последовательным введением фолината кальция (Лейковорин 10 мг/м2) каждые 6 ч через 24 ч после введения метотрексата (всего 10 доз).
Для лечения почечной токсичности создают состояние форсированного диуреза введением 2,5-3 л жидкости, а затем — маннитола (25-50 г), лазикса (40-80 мг в/в или в/м), 1-2% натрия гидрокарбоната (50-100 мл), панангина, 5% раствора витамина С (20-40 мл), сердечных средств, аллопуринола (от 300 до 900 мг в день).
Сокращение опухолевых масс (СЛО) — это сложный многокомпонентный ответ на лекарственную терапию — мочекислая канальцевая нефропатия с развитием острой почечной недостаточности, а также электролитные и метаболические расстройства. При высокой чувствительности опухоли к химиотерапии быстро наступающее и значительное сокращение опухолевых масс обусловливает выделение большого количества деградантов белка и может сопровождаться гиперурикемией — увеличением в сыворотке крови больного уровня мочевой кислоты (конечного продукта распада пуриновых оснований).
Гиперурикемия без медикаментозной профилактики аллопуринолом приводит к выпадению в осадок кристаллов мочевой кислоты в канальцах почек и может обусловить развитие обструктивной мочекислой нефропатии (с летальным исходом в 1 % случаев).
Для предупреждения этого осложнения при опухолях, чувствительных к XT, и при больших опухолевых массах целесообразно до назначения противоопухолевых агентов начать лечение аллопуринолом (Милурит, Зилорик) по 100 мг 4-6 раз в сутки. Лечение следует продолжить в течение всего периода сокращения размера опухоли.
При развитии на фоне высокоэффективной противоопухолевой лекарственной терапии признаков начинающейся мочекислой нефропатии (уменьшение диуреза, появление большого количества кристаллов мочевой кислоты в осадке мочи, гиперурикемия, азотемия) доза аллопуринола должна быть увеличена до 600-800 мг/сут, показаны форсированный диурез и поддержание щелочной реакции мочи путем введения натрия гидрокарбоната.
Аллопуринол практически не имеет противопоказаний, обладая хорошей переносимостью. Однако при использовании его на фоне лечения меркаптопурином доза последнего должна быть снижена не менее чем на 25 %.
Препарат Алломарон содержит в 1 таблетке 100 мг аллопуринола в сочетании с 20 мг бензобромарона, усиливающего выведение мочевой кислоты, и назначается в тех же дозах, что и аллопуринол. При развитии тяжелой почечной недостаточности может использоваться гемодиализ.
Токсические циститы. При лечении ифосфамидом и высокими дозами циклофосфамида могут развиваться геморрагические циститы, индуцируемые акролеином, одним из метаболитов этих препаратов.
Для предупреждения химических циститов ифосфамид и высокие дозы циклофосфамида используются только с одновременным применением уропротектора месны (Уромитексан) в дозе, соответствующей 60-120% дозы ифосфамида, с обязательным предварительным и последующим ощелачиванием мочи. Первую дозу (20% дозы ифосфамида) — сразу после введения ифосфамида, вторую — через 4 ч и третью — через 8 ч после цитостатика.
При лечении токсических циститов рекомендуют соблюдение диеты, расширенный водный режим, инстилляции противовоспалительных вяжущих средств, обезболивающих растворов, введение спазмолитиков.
Нейротоксичность
Нейротоксичность может проявляться на всех уровнях нервной системы. Периферическая нейротоксичность представлена периферическими вегетативными нарушениями (запор, холинергический синдром, синдром Рейно), дистальной (мононейропатия. ретикулопатия и полинейропатия — сенсорная, рефлекторная, сенсомоторная) и краниальной периферической нейротоксичностью (нейропатия тройничного или слухового нерва).
Центральная нейротоксичность может проявляться двигательными нарушениями (пирамидными, мозжечковыми, экстрапирамидными), нарушениями уровня сознания (сонливость, обмороки), вегетативными и психовегетативными нарушениями (вегетативные кризы, тревога, депрессия, астения), головной болью и нарушением памяти и ментальности.
Наиболее часто наблюдается полинейропатия (> 30%) и ее сочетание с ототоксичностью (11 %). Все остальные виды нейротоксичности встречаются реже — 7-5 % наблюдений. В большинстве случаев она слабо выражена, весьма разнообразна и наблюдается при лечении многими препаратами.
Прежде всего, нейротоксическое действие присуще винкаалкалоидам и производным платины, но может быть вызвано хлоксиперазином (Проспидин), подофиллотоксинами (этопозид), прокарбазином (Натулан), таксанами (паклитаксел. доцетаксел), фторурацилом, капецитабином и другими препаратами. Особенностью проявлений нейротоксичности служит отсроченность ее развития после окончания лечения.
К факторам риска периферической нейротоксичности относятся использование 2 и более нейротоксичных препаратов одновременно (особенно таксанов, цисплатина, винкаалкалоидов), сахарный диабет, злоупотребление алкоголем, нейропатии различного генеза и прием нейротоксичных препаратов в анамнезе. Полинейропатия I степени, выявленная до начала специфического медикаментозного лечения, не является противопоказанием для химиотерапии.
При кумулятивной дозе оксалиплатина 520 мг/м2 и более полинейропатия I-II степени выявляется у 90-100% больных (у большинства — полное исчезновение симптомов между курсами). При кумулятивной дозе 780-1170 мг/м2 (после 6-9 курсов) III-IV степень токсичности регистрируется у 9-50% больных. После прекращения XT регресс симптомов отмечается в течение 4-6 мес. (> 80%), полное восстановление — в течение 6-8 мес. (> 40%).
Кумулятивная доза паклитаксела для развития нейротоксичности составляет 350 мг/м2 и более. Поражение ног (жгучая боль в подошвах и стопах), сопутствующая артралгия и миалгия развиваются при разовой дозе паклитаксела 220 мг/м2 и более. Восстановление сухожильных рефлексов происходит в порядке, обратном выпадению (через 6-12 мес. после окончания лечения).
При использовании доцетаксела основным видом нейротоксичности является сенсорная полинейропатия степени (до 50-70%), реже — моторная (1-12%); тяжелая токсичность редка — 1-7% случаев. Кумулятивная доза доцетаксела для развития осложнения составляет 300-400 мг/м2. Синдром задержки жидкости усугубляет полинейропатию.
Периферическая нейротоксичность, как правило, носит характер полинейропатии, начинается с легких временных парестезии в пальцах, переходя затем в стойкие нарушения чувствительности (невриты, нейромускульные расстройства, парезы кишечника, дистальные полиневриты).
Электрофизиологические исследования указывают на дистальную аксональную дегенерацию, демиелинизацию. В некоторых случаях периферическая нейротоксичность может проявляться изолированным поражением слухового (ототоксичность) или зрительного нерва.
Общепринятых схем лечения нейротоксичности нет. Терапия эмпирическая. При развитии периферической нейротоксичности начинать лечение следуетуже при I степени, т.е. при первых признаках ухудшения качества жизни. Осложнения II-III степени выраженности требуют редукции дозы цитостатика или временного прекращения его введения.
При лечении периферических нейропатии используются: глутаминовая кислота (до 4 г/сут внутрь), прозерин (по 0,15 г 2 раза в сутки внутрь или 1 мл 0,05% раствора п/к), витамины В1, В6 и В12, галантамин (Нивалин) 1 мл 1% раствора п/к. Целесообразно применение нейропептидов, коротких фрагментов адренокортикотропного гормона (АКТГ) (семакс), блокаторов кальциевых каналов (нимотоп, нимодипин), уменьшающих нейротоксичность платины. Симптомы центральной нейротоксичности купируют приемом седативных средств, транквилизаторов, ноотропными и сосудистыми препаратами.
Влияние химиопрепаратов на вегетативную нервную систему изучено недостаточно. К осложнениям, связанным с поражением вегетативной нервной системы, может быть отнесен так называемый ладонно-подошвенный синдром (ЛПС), возникающий при лечении капецитабином, 5-ФУ, пегилированным липосомным доксорубицином (см. кожная токсичность).
Острый холинергический синдром при использовании иринотекана встречается в 20-30%. Это обусловлено тем, что иринотекан ингибирует антихолинэстеразу и активирует парасимпатическую иннервацию. Под острым холинергическим синдромом подразумевается развитие клинических симптомов во время введения препарата и/или в течение 24 ч после инфузий. Появляются повышенная потливость, слезотечение, слюнотечение, расстройства зрения, диарея, кишечные колики. Редко протекает тяжело и требует прерывания лечения.
Нейротоксичность может наблюдаться при интратекальном введении химиопрепаратов (метотрексата, цитарабина, преднизолона) или после применения высоких доз некоторых препаратов, проникающих через гематоэнцефалический барьер (ГЭБ). У больных могут возникать головная боль, головокружение, тошнота, рвота, обратимые нейропатии в виде диплопии, симптомы раздражения нервных корешков, парезов и нарушения ориентировки и сознания.
Весьма редкие осложнения при интратекальном введении — арахноидиты, параплегии, энцефалопатии. При введении препаратов интратекально необходимо строго соблюдать правила предварительной эвакуации спинномозговой жидкости, концентрацию химиопрепарата в растворе, объем вводимого раствора, равный эвакуированному объему ликвора.
Преходящий характер реакций на интратекальное введение препаратов, как правило, не требует дополнительных коррегирующих мероприятий. Лечение более выраженных нейропатии осуществляется под наблюдением специалиста-невропатолога. В случае признаков повышения внутричерепного давления возможно введение парентерально диуретиков (лазикс), маннитола, 40% раствора глюкозы, 25% раствора магния сульфата.
И. В. Поддубная, Н. Ф. Орел
Опубликовал Константин Моканов
Источник
Недержание мочи и СНМП у больных после лечения рака предстательной железы | Экспериментальная и клиническая урология
Радикальная простатэктомия (РПЭ) – наиболее широко применяемый метод
лечения рака предстательной железы (РПЖ), к сожалению, часто приводящий
к недержанию мочи, которое для многих пациентов становится фактором инвалидизации. Несмотря на то, что инвалидам в нашей стране бесплатно предоставляются средства реабилитации, такие как уропрезервативы, мешки для сбора мочи и так далее, тем не менее, для большой группы пациентов возникшее недержание мочи становится огромной социальной проблемой.
Недержанием мочи считается любая непроизвольная ее потеря.
Статистика недержание мочи после РПЭ
Согласно статистическим данным, только в течение января-февраля 2011 г. в НИИ урологии обратился 21 пациент с недержанием мочи после РПЭ. Таким образом, в среднем число обратившихся пациентов составляет 10 чел./мес.
Причем, обращает на себя внимание факт, что ни методика, ни авторство выполненной радикальной простатэктомии не влияют на частоту возникновения этого осложнения.
В январе 2011 г. журнал Американской медицинской ассоциации опубликовал следующие данные. Во-первых, операции, выполняемые по поводу РПЖ, сопровождаются серьезными побочными эффектами. Во-вторых, примерно 65% мужчин, перенесших РПЭ, имеют недержание мочи.
В настоящее время в Российской Федерации лишь формируется единый онкологический регистр. Поэтому, часто не представляется возможным оценить отдаленные результаты выполненного лечения, так как многие пациенты из регионов РФ не могут по ряду причин приехать на контрольное обследование. В
связи с этим, можно предположить, что процент больных, страдающих недержанием мочи после РПЭ приближается или даже больше 50%.
Поэтому стоит признать факт, что в последнее время недержание мочи после радикальной простатэктомии возрастает. И, что тоже важно, многие пациенты, которым была выполнена данная операция, не хотят оперироваться повторно. То есть, данной группе больных необходимо предложить консервативные методы коррекции развившихся послеоперационных осложнений.
Варианты нарушения уродинамики
Какие же уродинамические варианты нарушения мочеиспускания могут наблюдаться у данной группы больных? Самым частым осложнением является стрессовое недержание мочи. Также диагностируются гиперактивный мочевой пузырь и императивное недержание мочи, зачастую имеющиеся у больного до операции и своевременно не диагностированные. Причем это связано не с дефектами обследования, а с тем, что далеко не всем пациентам перед планируемой РПЭ выполняется уродинамическое исследование.
В НИИ урологии уродинамическое исследование осуществляется пациентам, у которых есть симптомы состоявшейся нейропатии. Часть больных имеют смешанную форму недержания мочи, часть – обструктивное мочеиспускание различного происхождения: функциональная обструкция нейрогенного плана, механическая обструкция в виде формирующейся или уже сформировавшейся стриктуры уретры. Также у ряда больных наблюдаем нейрогенные нарушения
мочеиспускания, а у незначительного числа пациентов – гипотонию
мочевого пузыря (рисунок 1).
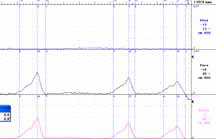
Рисунок 1. Уродинамическиеаспекты: объективизация и контроль
Если после радикальной простатэктомии выявлено недержание мочи и результаты проведенного уродинамического исследования диагностировали нейрогенную дис- функцию, то развившееся послеоперационное состояние у пациента связано не столько с операцией или дефектами техники ее выполнения, а с наличием нейрогенной дисфункции, которую необходимо корригировать именно как нейрогенное нарушение, а не как осложнение радикальной операции.
В данном случае широко применяется определение профильного внутриуретрального давления. Пациентам, перенесшим простатэктомию, очень легко оценить и функциональную длину сфинктерной зоны и потери давления
закрытия. Конечно, специалисты по уродинамике подобные сфинктерные нарушения связывают с самой операцией, так как, несмотря на нервосберегающую методику операции, так или иначе, в ходе ее выполнения пересекаются нервные
пучки, иннервирующие сфинктер мочевого пузыря. Поэтому необходимо, в первую очередь, восстановить давление закрытия сфинктера, чтобы избавить пациента от недержания мочи.
В 2011 г. на конгрессе в Вене «вспомнили» термин нестабильности уретры. Речь идет об уретрогенной императивности (рисунок 2).
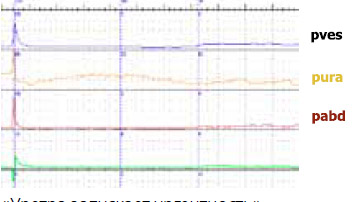
«Уретра запускает ургентность»
Рисунок 2. Уродинамические аспекты
Сначала нестабильные сокращения развиваются в уретре, а далее – в детрузоре. Конечно, уродинамика, оставаясь центральным моментом диагностики недержания мочи, все- таки является не единственным обязательным исследованием. Требованием времени считается выполнение электромиографии. Оно может выполняться как в монорежиме, так и в сочетании с уродинамическими исследованиями (рисунок 3).
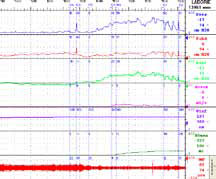
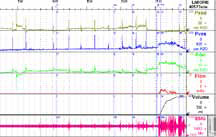
Рисунок 3. Диагностика — I
В НИИ урологии эти исследования выполняются одновременно, благодаря чему возможно оценить скоординированность и силу сокращений мышц тазового дна. К ряду других обязательных диагностических исследований относятся: ультразвуковое исследование; дневник мочеиспускания, который является не только инструментом диагностики, но и важным элементом поведенческой терапии; тест с прокладкой; применение анкетирования и визуальных аналоговых шкал, что является необходимым для объективизации и учета эффектов лечения; проведение оценки тазовогона (рисунок 4). Следует отметить, что необходимым является оценка эректильной функции, осуществляемая при анализе реакции на визуальную стимуляцию.


Рисунок 4. Диагностика — II
Методы неинвазивного лечения недержания мочи и СНМП
В первую очередь это поведенческая терапия, подразумевающая нормализацию питьевого режима, отказ от алкоголя и кофеинсодержащих продуктов, регулярное заполнение дневников мочеиспускания в течение длительного времени. Во-
вторых, это нормализация функции кишечника у пациента. Обязательным элементом консервативного лечения недержания мочи является выполнение упражнений для мышц тазового дна с помощью специальной аппаратуры для биологической обратной связи с электростимуляцией (рисунок 5). Упражнения мо-
гут выполняться как амбулаторно, так и в виде задания, которое пациент получает на дом.
Рисунок 5. Лечебная программа
К лекарственным методам лечения относится применение селективных антагонистов мускариновых рецепторов (холиноблокаторов); трициклических антидепрессантов ввиду их двойного действия: блокирование обратного захвата серотонина оказывает действие на сфинктер мочевого пузыря наряду с холинолитическим влиянием на детрузор.
Применение же альфа1-адреноблокаторов для лечения недержания мочи после радикальной простатэктомии не является в настоящее время оправданным, так как вазодилятирующие свойства этих препаратов весьма сомнительны. И, кроме того, не имеет смысла расслабление гладкой мускулатуры шейки мочевого пузыря, являющейся одной из зон удержания непроизвольного выделения мочи, а излишнее ее расслабление приводит только к усилению данного состояния.
Метод БОС
Метод БОС основан на электростимуляции мышц тазового дна, как для их распознавания, так и для сокращения миофибрилл. Для этого используются достаточно высокие частоты, которые обладают стимулирующим, а не расслабляющим действием. Электростимуляция проводится до достижения порога болевой чувствительности, после чего поочередно тренируются периоды расслабления и сокращения. Дополнительно назначается холинолитическая терапия.
Данный метод лечения имеет определенные уродинамические цели:
- тренировка мышц тазового дна с целью увеличения давления «зоны удержания», т.е. максимальное увеличение внутриуретрального давления в зоне сфинктера;
- применение М-холиноблокаторов для снижения детрузорного давления с целью создания положительной разницы между уретральным и везикальным (за счет
блокады холинорецепторов).
Показания к подобной терапии ограничены при расстройствах чувствительности, когда у пациента нет контроля над тазовым дном. Требуется определенный интеллектуальный уровень пациента (у каждого третьего мужчины нет управляе- мости мышцами тазового дна). Помимо сеансов в клинике назначаем
«домашнее задание», как правило, не менее 500 сокращений в день. Необходим контроль эффективности не ранее, чем через шесть недель.
По данным НИИ урологии 2009 г. из 24 пациентов 83% сочли такое комбинированное лечение эффективным; сокращение эпизо- дов недержания мочи на 50% и более отмечено у 52% пациентов.
Важным моментом является прогнозирование недержания мочи:
- антропометрические данные;
- измерение толщины сфинктера с помощью ЯМРТ;
- изучение функций мышц тазового дна;
- использование метода БОС (рисунки 5, 6).
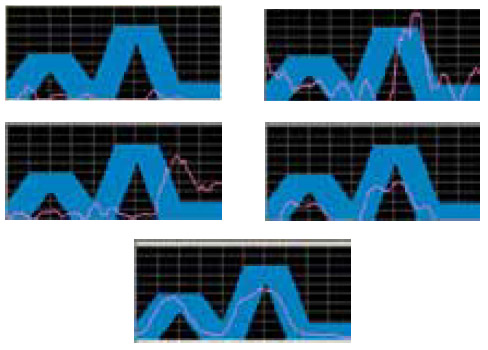
Рисунок 6. Диагностический потенциал БОС
Выводы
Таким образом, тазовые расстройства после радикальной простатэктомии могут быть объективно оценены исключительно с позиций уродинамики. А биологическая обратная связь с электростимуляцией, в сочетании с поведенческой
терапией, домашними тренировками, и, для некоторых групп медикаментозным лечением, является эффективным методом коррекции нарушений мочеиспускания после радикальной простатэктомии.
Ключевые слова: рак предстательной железы, радикальная простатэктомия, недержание мочи, СНМИ, диагностика.
Keywords: prostate cancer, prostatectomy, urinary incontinence.
Источник