Наполняемость мочевого пузыря у детей
Содержание статьи
Нейрогенный мочевой пузырь у детей
Нейрогенный мочевой пузырь у детей — функциональные расстройства наполнения и опорожнения мочевого пузыря, связанные с нарушением механизмов нервной регуляции. Нейрогенный мочевой пузырь у детей может проявляться неконтролируемыми, учащенными или редкими мочеиспусканиями, ургентными позывами, недержанием или задержкой мочи, инфекциями мочевых путей. Диагноз нейрогенного мочевого пузыря у детей ставится по данным лабораторных, ультразвуковых, рентгенологических, эндоскопических, радиоизотопных и уродинамических исследований. Нейрогенный мочевой пузырь у детей требует комплексного лечения, включающего медикаментозную терапию, физиопроцедуры, ЛФК, хирургическую коррекцию.
Общие сведения
Нейрогенный мочевой пузырь у детей — резервуарная и эвакуаторная дисфункция мочевого пузыря, обусловленная нарушением нервной регуляции мочеиспускания на центральном или периферическом уровне. Актуальность проблемы нейрогенного мочевого пузыря в педиатрии и детской урологии обусловлена высокой распространенностью заболевания в детском возрасте (около 10%) и риском развития вторичных изменений мочевыводящих органов.
Зрелый, полностью контролируемый днем и ночью, режим мочеиспускания формируется у ребенка к 3-4 годам, прогрессируя от безусловного спинального рефлекса до сложного произвольно-рефлекторного акта. В его регуляции принимают участие кортикальные и субкортикальные центры головного мозга, центры спинальной иннервации пояснично-крестцового отдела спинного мозга, периферические нервные сплетения. Нарушение иннервации при нейрогенном мочевом пузыре у детей сопровождается расстройствами его резервуарно-эвакуаторной функции и может стать причиной развития пузырно-мочеточникового рефлюкса, мегауретера, гидронефроза, цистита, пиелонефрита, хронической почечной недостаточности. Нейрогенный мочевой пузырь значительно снижает качество жизни, формирует физический и психологический дискомфорт и социальную дезадаптацию ребенка.
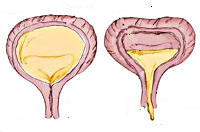
Нейрогенный мочевой пузырь у детей
Причины нейрогенного мочевого пузыря у детей
В основе нейрогенного мочевого пузыря у детей лежат неврологические нарушения разного уровня, приводящие к недостаточной координации активности детрузора и/или наружного сфинктера мочевого пузыря при накоплении и выделении мочи.
Нейрогенный мочевой пузырь у детей может развиваться при органическом поражении ЦНС вследствие врожденных пороков (миелодисплазии), травм, опухолевых и воспалительно-дегенеративных заболеваний позвоночника, головного и спинного мозга (родовой травме, ДЦП, спинномозговой грыже, агенезии и дисгенезии крестца и копчика и др.), приводящих к частичному или полному разобщению супраспинальных и спинальных нервных центров с мочевым пузырем.
Нейрогенный мочевой пузырь у детей может быть обусловлен неустойчивостью и функциональной слабостью сформировавшегося рефлекса управляемого мочеиспускания, а также нарушением его нейрогуморальной регуляции, связанным с гипоталамо-гипофизарной недостаточностью, задержкой созревания микционных центров, дисфункцией вегетативной нервной системы, изменением чувствительности рецепторов и растяжимости мышечной стенки мочевого пузыря. Основное значение имеет характер, уровень и степень поражения нервной системы.
Нейрогенный мочевой пузырь чаще встречается у девочек, что связано с более высокой эстрогенной насыщенностью, повышающей чувствительность рецепторов детрузора.
Классификация нейрогенного мочевого пузыря у детей
По изменению пузырного рефлекса различают гиперрефлекторный мочевой пузырь (спастическое состояние детрузора в фазу накопления), норморефлекторный и гипорефлекторный (гипотония детрузора в фазу выделения). В случае гипорефлексии детрузора рефлекс на мочеиспускание возникает при функциональном объеме мочевого пузыря, значительно превышающем возрастную норму, в случае гиперрефлексии — задолго до накопления нормального возрастного объема мочи. Наиболее тяжелой является арефлекторная форма нейрогенного мочевого пузыря у детей с невозможностью самостоятельного сокращения полного и переполненного мочевого пузыря и непроизвольным мочеиспусканием.
По приспособленности детрузора к нарастающему объему мочи нейрогенный мочевой пузырь у детей может быть адаптированный и неадаптированный (незаторможенный).
Нейрогенная дисфункция мочевого пузыря у детей может протекать в легких формах (синдром дневного частого мочеиспускания, энурез, стрессовое недержание мочи); среднетяжелых (синдром ленивого мочевого пузыря и нестабильного мочевого пузыря); тяжелых (синдром Хинмана — детрузорно-сфинктерная диссенергия, синдром Очоа — урофациальный синдром).
Симптомы нейрогенного мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей характеризуется различными расстройствами акта мочеиспускания, тяжесть и частота проявлений которого определяется уровнем поражения нервной системы.
При нейрогенной гиперактивности мочевого пузыря, преобладающей у детей раннего возраста, отмечаются учащенные (> 8 раз/сутки) мочеиспускания малыми порциями, ургентные (императивные) позывы, недержание мочи, энурез.
Постуральный нейрогенный мочевой пузырь у детей проявляется только при переходе тела из горизонтального положения в вертикальное и характеризуется дневной поллакиурией, ненарушенным ночным накоплением мочи с нормальным объемом ее утренней порции.
Стрессовое недержание мочи у девочек пубертатного возраста может возникать при физической нагрузке в виде упускания небольших порций мочи. Для детрузорно-сфинктерной диссинергии характерны полная задержка мочеиспускания, микции при натуживании, неполное опорожнение мочевого пузыря.
Нейрогенная гипотония мочевого пузыря у детей проявляется отсутствующими или редкими (до 3-х раз) мочеиспусканиями при полном и переполненном (до 1500 мл) мочевом пузыре, вялым мочеиспусканием с напряжением брюшной стенки, ощущением неполного опорожнения из-за большого объема (до 400 мл) остаточной мочи. Возможна парадоксальная ишурия с неконтролируемым выделением мочи вследствие зияния наружного сфинктера, растянутого под давлением переполненного мочевого пузыря. При ленивом мочевом пузыре редкие мочеиспускания сочетаются с недержанием мочи, запорами, инфекциями мочевыводящих путей (ИМП).
Нейрогенная гипотония мочевого пузыря у детей предрасполагает к развитию хронического воспаления мочевых путей, нарушению почечного кровотока, рубцеванию почечной паренхимы и формированию вторичного сморщивания почки, нефросклероза и ХПН.
Диагностика нейрогенного мочевого пузыря у детей
При наличии расстройств мочеиспускания у ребенка необходимо проведение комплексного обследования с участием педиатра, детского уролога, детского нефролога, детского невролога и детского психолога.
Диагностика нейрогенного мочевого пузыря у детей включает сбор анамнеза (семейная отягощенность, травмы, патология нервной системы и др.), оценку результатов лабораторных и инструментальных методов исследования мочевой и нервной системы.
Для выявления ИМП и функциональных нарушений со стороны почек при нейрогенном мочевом пузыре у детей выполняют общий и биохимический анализ мочи и крови, пробу Зимницкого, Нечипоренко, бактериологическое исследование мочи.
Урологическое обследование при нейрогенном мочевом пузыре включают УЗИ почек и мочевого пузыря ребенку (с определением остаточной мочи); рентгенологическое исследование (микционную цистографию, обзорную и экскреторную урографию); КТ и МРТ почек; эндоскопию (уретроскопию, цистоскопию), радиоизотопное сканирование почек (сцинтиграфию).
Для оценки состояния мочевого пузыря у ребенка отслеживают суточный ритм (количество, время) и объем спонтанных мочеиспусканий при нормальном питьевом и температурном режиме. Высокую диагностическую значимость при нейрогенном мочевом пузыре у детей имеют уродинамическое исследование функционального состояния нижних мочевых путей: урофлоуметрия, измерение внутрипузырного давления при естественном заполнении мочевого пузыря, ретроградная цистометрия, профилометрия уретры и электромиография.
При подозрении на патологию ЦНС показано проведение ЭЭГ и Эхо-ЭГ, рентгенографии черепа и позвоночника, МРТ головного мозга ребенку.
Лечение нейрогенного мочевого пузыря у детей
В зависимости от типа, тяжести нарушений и сопутствующих заболеваний при нейрогенном мочевом пузыре у детей используют дифференцированную лечебную тактику, включающую немедикаментозную и медикаментозную терапию, хирургическое вмешательство. Показано соблюдение охранительного режима (дополнительный сон, прогулки на свежем воздухе, исключение психотравмирующих ситуаций), прохождение курсов ЛФК, физиотерапии (лекарственного электрофореза, магнитотерапии, электростимуляции мочевого пузыря, ультразвука) и психотерапии.
При гипертонусе детрузора назначают М-холиноблокаторы (атропин, детям старше 5 лет — оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты Ca+ (теродилин, нифедипин), фитопрепараты (валерианы, пустырника), ноотропы (гопантеновая кислота, пикамилон). Для лечения нейрогенного мочевого пузыря с ночным энурезом у детей старше 5 лет применяют аналог антидиуретического гормона нейрогипофиза — десмопрессин.
При гипотонии мочевого пузыря рекомендованы принудительные мочеиспускания по графику (каждые 2-3 часа), периодические катетеризации, прием холиномиметиков (ацеклидин), антихолинэстеразных средств ( дистигмин), адаптогенов (элеутерококк, лимонник), глицина, лечебные ванны с морской солью.
В целях профилактики ИМП у детей с нейрогенной гипотонией мочевого пузыря назначают уросептики в малых дозах: нитрофураны (фуразидин), оксихинолоны (нитроксолин), фторхинолоны (налидиксовая кислота), иммунокорригирующую терапию (левамизол), фитосборы.
При нейрогенном мочевом пузыре у детей выполняют внутридетрузорные и внутриуретральные инъекции ботулотоксина, эндоскопические хирургические вмешательства (трансуретральную резекцию шейки мочевого пузыря, имплантацию коллагена в устье мочеточника, операции на нервных ганглиях, ответственных за мочеиспускание), проводят увеличение объема мочевого пузыря с помощью кишечной цистопластики.
Прогноз и профилактика нейрогенного мочевого пузыря у детей
При правильной лечебной и поведенческой тактике прогноз нейрогенного мочевого пузыря у детей наиболее благоприятен в случае гиперактивности детрузора. Наличие остаточной мочи при нейрогенном мочевом пузыре у детей увеличивает риск развития ИМП и функциональных нарушений почек, вплоть до ХПН.
Для профилактики осложнений важно раннее выявление и своевременное лечение нейрогенной дисфункции мочевого пузыря у детей. Детям с нейрогенным мочевым пузырем необходимо диспансерное наблюдение и периодическое исследование уродинамики.
Источник
УЗИ мочевого пузыря у детей: как подготовиться, норма по УЗИ, расшифровка результата
Как делают УЗИ мочевого пузыря у детей?
УЗИ мочевого пузыря при назначении детям мало чем отличается от процедуры, проводимой взрослым пациентам. Подобный способ диагностики заболеваний, связанных с работой мочевыделительной системы, остается одним из самых эффективных и в то же время совершенно безопасных для детского организма и психики. Специалист получает точную картину состояния органа, не причиняя ребенку дискомфорта.
Показания к проведению процедуры
Показаниями к назначению УЗИ могут быть:
- расстройства, связанные с инфекциями, воспалительными процессами (цистит) или повреждениями мочевого пузыря;
- проблемы с мочеиспусканием, болевые ощущения, наличие в моче крови или заметного осадка;
- подозрения на заболевания мочевыводящих путей и почек;
- результаты клинических анализов;
- контроль над процессом лечения мочевого пузыря;
- наличие аномалий развития;
- повышенная температура тела.
Если на УЗИ мочевого пузыря у ребенка остаточная моча, а также присутствует жжение, такие симптомы должны вызвать тревогу родителей, и в этом случае процедура УЗИ безболезненно и точно определит возможное заболевание. Проведение УЗИ диагностики мочевого пузыря для самых маленьких пациентов (новорожденные и дети до 1 года) назначается по значительно большему спектру показаний, и каждый случай рассматривается врачом индивидуально. Диагностика для детей проводится только неинвазивным методом.
Подготовка к УЗИ мочевого пузыря у детей
Чтобы должным образом подготовить ребенка к процедуре УЗИ и обеспечить качественное проведение диагностики, необходимо выполнить ряд обязательных рекомендаций. Одним из самых важных требований является обязательное наполнение мочевого пузыря жидкостью незадолго до начала диагностики. Для этого ребенок выпивает от 200 до 500 мл жидкости (вода без газа, компот, чай), в зависимости от возраста, заполняя исследуемый орган и удерживая в нем жидкость в течение всей процедуры УЗИ. Посещение туалета до потребления ребенком жидкости разрешено. Также следует воздержаться от употребления в пищу молока, продуктов питания, способных стать причиной образования газов в кишечнике (мед, фрукты, бобовые и хлеб) и тем самым затруднить проведение точной диагностики. Не стоит забывать про хорошее настроение, ведь проведение УЗИ — это совсем не больно и очень интересно.
Проведение обследования
После того как подготовка к УЗИ завершена, специалист кладет юного пациента на кушетку и, обработав абдоминальную область гелем, начинает диагностику при помощи специального сканера. Специалист перемещает прибор по всей области плавно, с легким надавливанием, и изображение сразу же появляется на экране небольшого монитора, расположенного рядом. У маленьких пациентов есть возможность наблюдать за процессом обследования. Результаты УЗИ формируются через 15-20 минут после диагностики и затем родителями пациента передаются врачу для постановки диагноза.
Расшифровка результатов
Окончательное заключение по результатам УЗИ выносится квалифицированным врачом, способным дать подробную расшифровку полученных данных и поставить диагноз. Он же может назначить повторное исследование, если появились сомнения в диагнозе или недостаточно данных. УЗИ не приносит никакого вреда детскому организму, поэтому родителям можно не переживать по поводу необходимости повторного проведения обследования ребенка.
Нормы УЗИ мочевого пузыря у детей до 1 года
Наполненность мочевого пузыря, при которой возникает позыв
Возраст ребенка, месяцев | Объем, мл |
0-3 | 10-20 |
3-12 | 25-50 |
Мочевой пузырь в норме имеет округлую форму, его контуры — четкие, ровные, толщина стенок — до 3 мм. Находящееся в пузыре содержимое — анэхогенное. Не отмечается расширения дистальных отделов мочеточников.
Нормы УЗИ мочевого пузыря у детей 1-3 года
Наполненность мочевого пузыря, при которой возникает позыв
Возраст ребенка, лет | Объем, мл |
1-3 | 50-90 |
Показатели нормы для мочевого пузыря: четкие, ровные контуры, округлая форма, неутолщенные стенки — 3 мм. Дистальные отделы мочеточников не расширены. Содержимое — анэхогенное.
Нормы УЗИ мочевого пузыря у детей 3-7 лет
То, что нормы УЗИ зависят от возраста ребенка и его пола, является медицинским фактом, и опытный врач-диагност может быстро сопоставить данные, полученные путем УЗИ, с нормативами. В случае обнаружения заболеваний или патологий врач выбирает соответствующее лечение, дает необходимые рекомендации и назначает обязательные процедуры. Наполненность мочевого пузыря, при которой возникает позыв
Возраст ребенка, лет | Объем, мл |
3-7 | 100-150 |
В норме мочевой пузырь имеет толщину стенок 3 мм, округлую форму, ровные и четкие контуры. Его содержимое — анэхогенное, не расширены дистальные отделы мочеточников.
Патология на УЗИ
УЗИ является максимально информативным современным методом диагностики, поэтому обнаружение патологий и заболеваний происходит с достаточно высокой точностью. К патологиям можно отнести образование кист и опухолей, заметное утолщение стенок пузыря, асимметричное положение мочевого пузыря. Следует помнить, что даже незначительное нарушение в работе этого важного органа у ребенка может вызвать серьезные последствия, и в этом случае от вовремя поставленного диагноза и оптимально выбранного лечения будет зависеть его здоровье.
Источник
Функциональные расстройства органов мочевой системы у детей
Функциональные расстройства органов мочевой системы встречаются у детей с частотой 10% в общей популяции. Среди пациентов нефроурологических стационаров функциональные расстройства как состояния, отягощающие основной диагноз, или как самостоятельное заболевание, диагностируются у 50% детей и более.
Здоровый ребенок должен давать знать о своем желании опорожнить мочевой пузырь уже во втором полугодии жизни. Естественным побудительным мотивом к этому служит неприятное ощущение мокрых пеленок. Широкое распространение памперсов, облегчающих уход за ребенком, привело к запаздыванию формирования отрицательного условного рефлекса на мокрые пеленки, запаздыванию становления микционной функции.
Критерии первой стадии зрелости, достигаемой в норме к 3-4 годам, следующие:
- соответствие функционального объема мочевого пузыря возрасту ребенка (в среднем 100-125 мл);
- адекватное диурезу и объему каждой микции число мочеиспусканий в сутки (не более и не менее 7-9 раз);
- полное удержание мочи днем и ночью;
- умение задерживать на время и прерывать при необходимости акт мочеиспускания;
- умение опорожнять мочевой пузырь без предшествующего позыва на мочеиспускание и при малом объеме мочи за счет волевого управления сфинктерным механизмом.
Если у детей старше 4 лет сохраняется поллакиурия, императивные позывы, императивное недержание мочи, ночной энурез, то это говорит о том, что процесс становления основных черт зрелого типа мочеиспускания не завершился. После «контрольного возраста» (4 года) отклонения в характере мочеиспускания должны рассматриваться как болезнь.
Вторая стадия продолжается с 4 до 12-14 лет. Происходит постепенное увеличение резервуарной функции мочевого пузыря, снижение тонуса детрузора и внутрипузырного давления. В пубертатном периоде (12-14 лет) в регуляцию основных функций мочевого пузыря включаются половые гормоны, потенцирующие эффекты симпатического отдела вегетативной нервной системы.
Наиболее частая причина замедленного созревания и(или) нарушения механизмов мочевыделения у детей — это последствия родовой травмы с сохраняющимися минимальными дисфункциями головного мозга; гипоксия плода и состояния, связанные с развитием гипоксии в постнатальном периоде (частые ОРВИ, пневмонии, синуситы, нарушения носового дыхания).
В зависимости от объема мочевого пузыря, при котором наступает мочеиспускание, выделяют три варианта. Мочевой пузырь считается норморефлекторным, если мочеиспускание возникает при нормальном возрастном объеме мочевого пузыря, гипорефлекторным — при объеме, превышающем верхнюю границу нормы, гиперрефлекторным — при объеме менее нижней границы нормы. Причинами изменения характера мочеиспускания могут быть врожденные дисплазии соединительной ткани, поражения позвоночника, невротические расстройства, нейрогенные дисфункции. Наиболее частая форма нейрогенной дисфункции — гиперрефлекторный мочевой пузырь, она возникает при поражении проводящих нервных путей спинного мозга выше крестцовых сегментов на уровне 9-го грудного позвонка. Более редкий вариант — гипорефлекторный мочевой пузырь. Наблюдается ослабление позыва на мочеиспускание, редкие микции большими порциями, большое количество остаточной мочи. Наблюдается при поражении задних корешков крестцового отдела спинного мозга, конского хвоста и тазового нерва.
В обследовании детей с нейрогенной дисфункцией мочевого пузыря, помимо нефроуролога, принимают участие педиатр, невропатолог, ортопед.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Источник