На мочевой пузырь делают кольпоскопия
Содержание статьи
Цистоскопия мочевого пузыря у женщин и мужчин: как делают, подготовка, что показывает
Цистоскопия это эндоскопический метод диагностики, во время которого врач осматривает мочевой пузырь изнутри. В процессе исследования могут проводиться хирургические манипуляции в полости органа: удаление опухолей, биопсия, разрушение камней и др. Для проведения цистоскопии необходимо специальное оборудование – цистоскоп. В зависимости от целей исследования, может использоваться обычный смотровой или катетеризационный цистоскоп.
Показания и противопоказания
Цистоскопию мочевого пузыря проводят как с диагностической, так и с лечебной целью. В первом случае исследование позволяет поставить точный диагноз. Его назначают в следующих случаях:
- Цистит с частыми обострениями.
- Макро- и микрогематурия.
- Подозрение на наличие опухоли.
- Гиперактивный мочевой пузырь.
- Хроническая тазовая боль.
- Присутствие атипичных клеток в моче по результату анализа.
- Болезненное, затрудненное мочеиспускание.
С лечебной целью цистоскопия применяется в следующих ситуациях:
- При удалении новообразований.
- Для остановки кровотечения.
- С целью разрушения и удаления урологических камней.
- При проведении биопсии.
Кроме того, данную процедуру используют для помощи пациентам с задержкой мочи. В ходе цистоскопии можно восстановить проходимость мочевых путей при аденоме предстательной железы, стриктурах, обструкции шейки мочевого пузыря.
Противопоказано проведение цистоскопии при признаках острого воспалительного процесса в органах мочеполовой системы и при повреждении уретры.
Как подготовиться к цистоскопии мочевого пузыря
Перед проведением процедуры необходимо пройти простую подготовку. Сначала пациенту назначают общий анализ мочи и другие лабораторные тесты, которые помогут исключить противопоказания. Если пациент принимает антикоагулянты или некоторые другие лекарственные препараты, то врач может отменить их за несколько дней до проведения цистоскопии.
В зависимости от типа выбранной анестезии, которая будет проводиться, врач-анестезиолог даст рекомендации по непосредственной подготовке к вмешательству. Мужчинам, ввиду анатомических особенностей строения уретры, рекомендуется проводить исследование под спинальным или общим наркозом. При этом подготовка к цистоскопии предполагает отказ от еды за 11-12 часов и отказ от питья за 3 часа до процедуры.
Цистоскопия у женщин зачастую не вызывает затруднений, поэтому общая анестезия не требуется. Женская уретра прямая и имеет длину до 5 см, в отличие от мужской, которая может достигать 15-20 см. Для обезболивания врач применяет местный анестетик. Его наносят на тубус эндоскопа. Если цистоскопия будет проводиться с применением местного обезболивания, то специальной подготовки не потребуется.
Во всех случаях перед исследованием необходимо опорожнить мочевой пузырь и произвести тщательный туалет наружных половых органов. Накануне цистоскопии следует воздержаться от сексуальных контактов.
Методика выполнения
Цистоскопия мочевого пузыря проводится с применением общей или спинальной анестезии. Может использоваться и местное обезболивание, если исследование проводят с диагностической целью.
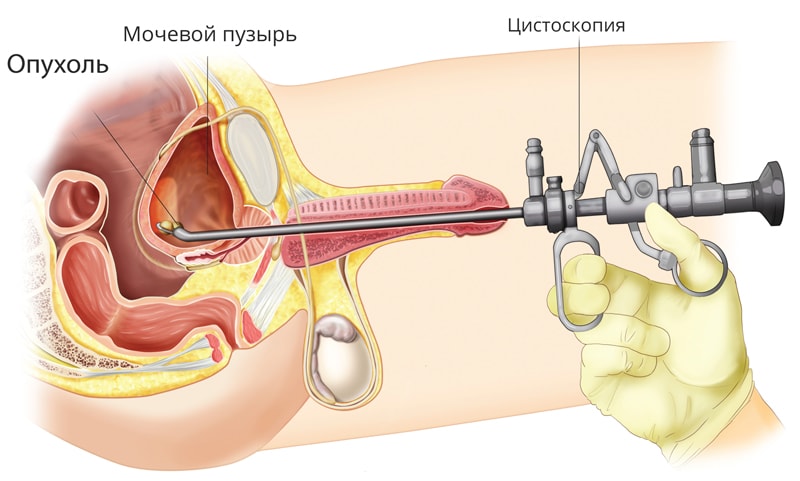
Для того чтобы облегчить введение в уретру цистоскопа, его смазывают стерильным глицерином. При постепенном продвижении инструмента, в ходе цистоскопии сначала осматривается внутренняя стенка мочеиспускательного канала (выполняется уретроскопия). Когда наконечник цистоскопа оказывается вблизи лобкового симфиза, его направляют вниз и он попадает в мочевой пузырь.
Порядок осмотра мочевого пузыря
В первую очередь, исследуется уротелий передней стенки органа и его верхушки. Далее внутреннюю слизистую оболочку органа осматривают по кругу при повороте цистоскопа по часовой стрелке. Особенно пристальное внимание уделяют зоне, которая носит название треугольника Льето. Границы данной области определяются устьями мочеточников и внутренним отверстием шейки органа. Слизистая оболочка треугольника Льето наиболее часто поражается различными патологическими процессами.
Для удобства ориентации, мочевой пузырь условно разделяется на четыре части соответственно циферблату часов. При этом в норме воздушный пузырь, который располагается на верхушке органа, будет соответствовать 12 часам, устье правого мочеточника — 7, а левого — 5 часам.
В ходе исследования производится оценка цвета эндотелия, наличие тех или иных изменений на поверхности слизистой оболочки (изъязвления, очаги перерождения ткани, новообразования и др.). Также специалист обращает внимание на характер расположения и форму устьев мочеточников.
В норме уротелий имеет бледный розоватый цвет и характерный блеск. На его поверхности определяется сеть мелких сосудов. В области треугольника Льето в значительном количестве имеются более крупные сосуды. Устья мочеточников должны быть расположены симметрично. В норме они бывают щелевидной, овальной, круглой формы.
Биопсия
Цистоскопия широко применяется для получения биопсийного материала патологически измененных участков стенок мочевого пузыря. С помощью гистологического исследования выполняется диагностика новообразований и других патологических процессов. Материал для анализа можно получить следующими способами:
- Холодная биопсия — забор ткани происходит при помощи специальных щипцов, которые вводятся через эндоскоп.
- Трансуретральная резекция (ТУР-биопсия) — осуществляется в результате отсечения участка или полного удаления образования электрокоагулятором. Инструменты для удаления также подводятся в мочевой пузырь к опухоли через гибкий цистоскоп.
Каждый из данных методов имеет свои недостатки и преимущества. При холодной биопсии, образец ткани и внутреннюю стенку органа практически не повреждают, но при этом имеются затруднения при оценке глубины распространения новообразования. ТУР-биопсия, в свою очередь, позволяет определить степень прорастания опухоли. К тому же, благодаря использованию коагулятора, при использовании данной методики практически отсутствует риск развития кровотечения. Минусом ТУР-биопсии является ее сравнительно высокая травматичность.
Возможные осложнения
Во время первых суток после цистоскопии, пациент может отмечать наличие примеси крови в моче, чувство жжения и дискомфорта по ходу мочеиспускательного канала, болезненность при мочеиспускании. Для того чтобы эти побочные симптомы скорее разрешились, больному рекомендовано увеличить потребление жидкости до 3 литров в первый день после вмешательства.
К осложнениям, которые могут развиться после проведения цистоскопии, относятся:
- Острый уретрит, цистит, пиелонефрит.
- Перфорация мочевого пузыря.
- Развитие кровотечения.
- Травма мочеиспускательного канала.
Осложнения воспалительного характера могут появиться по причине нарушения правил асептики и антисептики во время проведения цистоскопии. Еще одной причиной развития инфекционных осложнений может быть недостаточная гигиена наружных половых органов перед процедурой.

Мочевой пузырь может быть перфорирован и в результате непрофессионального выполнения биопсии или трансуретрального удаления опухоли. При нарушении целостности органа, наблюдается выраженная боль в нижних отделах живота, выделение уменьшенного количества мочи с примесью крови. Пациент нуждается в срочной хирургической помощи.
Появления микротравм уретры в ходе цистоскопии избежать практически невозможно, но они никак не проявляются клинически, а их заживление происходит быстро. Но в результате неправильных или неаккуратных действий, мочеиспускательный канал может быть серьезно травмирован с образованием ложного хода. При этом, больной ощущает сильную боль, может развиться кровотечение.
Преимущества и недостатки метода цистоскопии
Несомненным преимуществом данной методики над многими другими исследованиями в урологической практике является ее высокая информативность. В частности, во время процедуры, в мочевом пузыре могут обнаруживаться злокачественные опухоли на ранних стадиях, благодаря чему проводится успешное лечение пациента. Помимо этого, с помощью цистоскопии проводится широкий ряд лечебных манипуляций, от восстановления проходимости мочевыводящих путей до удаления новообразований.
Недостатком исследования является то, что для успешного его проведения необходимо выполнение ряда условий:
- Нормальная проходимость уретры.
- Мочевой пузырь должен иметь достаточную вместимость.
- Жидкость, с помощью которой наполняется мочевой пузырь во время процедуры, должна быть прозрачна (обильное кровотечение или большое количество гноя препятствуют проведению исследования).
- Готовность больного к исследованию, отсутствие острых болезненных ощущений во время процедуры. Выраженный дискомфорт или появление неконтролируемых позывов к мочеиспусканию являются показаниями к вынужденному прекращению цистоскопии мочевого пузыря.
К минусу цистоскопии можно отнести и ее техническую сложность. Для качественного выполнения процедуры, требуется аккуратность и наличие определенного опыта, так как непрофессиональные действия могут привести к травмам органов нижних отделов мочевыделительной системы.
Источник
Кольпоскопия: для чего она нужна и что покажет?
Доктор направил вас или вашего близкого на кольпоскопию. О том, что это за процедура, с какой целью её проводят, болезненна ли кольпоскопия, нам рассказала врач – акушер-гинеколог высшей категории «Клиники Эксперт» Пермь Марина Викторовна Пешина.
— Марина Викторовна, что такое кольпоскопия? Для чего её проводят?
— Это исследование, применяемое в гинекологии для осмотра шейки матки с целью выявления фоновых, воспалительных заболеваний или онкологических процессов.
— Какие бывают виды кольпоскопии?
— Существует два вида кольпоскопии: простая и расширенная. Простая – это только осмотр шейки матки под микроскопом. А расширенная всегда включает в себя проведение проб, т. е. обработку раствором уксусной кислоты, раствором Люголя (водный раствор йода). В практике в основном применяется расширенная кольпоскопия, так как простая даёт нам мало информации. При простой кольпоскопии врач может увидеть, допустим, только кондилому, полип, запущенный рак шейки матки и т. д. Но предраковые процессы без проведения проб увидеть нельзя.
— Расскажите, пожалуйста, поподробнее, что показывает кольпоскопия. Какие патологии можно выявить с помощью данного исследования?
— Кольпоскопия позволяет доктору увидеть эпителий шейки матки под увеличением в 30 – 60 раз. Какие патологии мы можем выявить на шейке матки? Это патологии самой шейки матки:
- хронические цервициты, или эрозия, как её в простонародье называют, т. е. воспалительный процесс;
- дисплазии;
- рак;
- какие-то пролиферативные процессы (например, полип цервикального канала, кисты на шейке);
- рубцы или разрывы после родов.
Когда мы осматриваем шейку матки, то попутно видим ещё и всё влагалище. Можно увидеть, например, кисты влагалища, разрастания кондилом на шейке матки и на стенках влагалища.
— Как подготовиться к кольпоскопии?
— Какая-то особая подготовка к кольпоскопии не нужна. Но желательно, чтобы женщина накануне соблюдала половой покой, потому что могут быть какие-то раздражающие факторы или аллергические реакции, например, на латекс. Нельзя спринцеваться. Кроме того, процедура не проводится во время месячных.
— А на какой день цикла можно делать кольпоскопию?
— И простую, и расширенную кольпоскопию желательно делать в первую фазу цикла после месячных, потому что во время второй фазы может быть немного больше выделений во влагалище, которые мешают осмотру шейки. Если месячные идут максимум до 7 дней, то начиная с 7 и по 14–16 день цикла – самые хорошие дни для проведения кольпоскопии. Цикл у всех разный: 25, 28 дней, у некоторых женщин даже 33 дня. Вот первая фаза – это, грубо говоря, половина цикла.
— Марина Викторовна, а можно ли делать кольпоскопию при беременности?
— Да. Исследование не представляет никакой угрозы ни для будущей мамы, ни для малыша. Врач просто вводит влагалищное зеркало и осматривает нужную область.
— Как делается кольпоскопия? Это болезненная процедура?
— Это то же самое, что осмотр в гинекологическом кресле, только мы ещё проводим осмотр через микроскоп. Процедура совершенно безболезненна. Многие женщины путают кольпоскопию с биопсией или с прижиганиями (разновидностью лечения шейки матки). Но это совершенно разные вещи. Кольпоскопия – от греческого слова «скопия», т. е. смотреть. Это просто осмотр. А если будут нужны какие-то дополнительные манипуляции, то врач по результатам кольпоскопии решает, что делать дальше: либо просто наблюдать пациентку, либо на самом деле нужно сделать ей биопсию.
— Помимо кольпоскопии врачи могут назначать и другие методы диагностики. Среди них, например, цитологическое исследование. Что лучше сделать: кольпоскопию или мазок на цитологию?
— Есть такое понятие, как онкологический скрининг. Что в него входит? Например, для профилактики рака молочной железы по всей России проводится маммография. Гинекологический онкоскрининг включает в себя цитологический мазок. Что такое цитология? Это забор мазка из цервикального канала на раковые клетки. Мы смотрим, есть ли в канале какие-то изменения, т. к. очень часто онкологические процессы начинаются именно там. И этот скрининг не обсуждаемый. Т. е. все гинекологи априори, не дожидаясь жалоб, практически на каждом первом приёме пациентки берут мазок на онкоцитологию. Здесь не стоит вопрос, что лучше сделать. Цитология обязательна для всех женщин как детородного возраста, так и пожилого. А делать ли кольпоскопию, мы уже решаем либо по результатам цитологического мазка, либо по каким-то жалобам женщины, либо по визуальному осмотру на кресле. Т. е. кольпоскопия – это дополнительный метод исследования.
Подробнее о мазке на цитологию читайте в нашей статье: Мазок на цитологию: как правильно расшифровать?
— Чтобы поставить диагноз, женщине часто назначается и ультразвуковое исследование малого таза. Можно ли проводить УЗИ и кольпоскопию в один день?
— Сейчас большинству пациенток (кроме девственниц) УЗИ обычно проводят гинекологическим датчиком, который вставляется во влагалище. И, конечно, при этом используется презерватив и специальный смазывающий гель. Поэтому если у вас эти две процедуры в один день, то желательно сделать кольпоскопию до УЗИ, чтобы во влагалище не было ни смазывающего геля, ни ещё чего-то раздражающего. А так в один день обе процедуры можно делать без проблем.
Но в диагностике патологии шейки ультразвуковое исследование нам особо не помогает. Если, конечно, мы видим на шейке какие-то образования, похожие на раковые, то направляем и по поводу патологии шейки на УЗИ, чтобы посмотреть, есть прорастание в соседние ткани, объёмные образования в малом тазу, или нет.
Записаться на УЗИ органов малого таза можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
— Кому нельзя делать кольпоскопию? Есть ли противопоказания к этому исследованию?
— Противопоказаний к этому методу диагностики почти нет. Кольпоскопию невозможно технически сделать девственницам, хотя у нас есть специальные зеркала. Но эта процедура проводится девочкам очень редко.
Противопоказанием для проведения кольпоскопии являются в основном менструальные дни. Кроме того, многие врачи (к ним отношусь и я), не делают кольпоскопию, когда у пациентки плохие анализы и мазки. Если во влагалище ярко выраженный воспалительный процесс (зуд, боль, много выделений, стенки и эпителий раздражены), то исследование лучше отложить. Сначала нужно снять воспаление и только потом проводить кольпоскопию. Это делается для того, чтобы правильно интерпретировать результат исследования, не спутать одно заболевание с другим.
Хотела бы добавить, что кольпоскопия приобретает всё большее значение, поскольку весьма часто на обычном приёме начинающихся изменений на шейке матки не видно. Сейчас очень высокий уровень заражённости вирусом папилломы человека (ВПЧ). Это такой вирус, который по всем данным способствует в будущем развитию рака шейки матки. И если у женщины обнаружен ВПЧ, то ей, я бы сказала, в обязательном порядке нужно проходить кольпоскопию.
Записаться на приём к врачу – акушеру-гинекологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовала Марина Воловик
Редакция рекомендует:
Что покажет гинекологическое УЗИ?
Что показывает МРТ малого таза у женщин?
Поликистоз яичников: как его выявляют и лечат?
Полип шейки матки: почему появляется и что с ним делать?
Для справки:
Пешина Марина Викторовна
В 1998 г. окончила Пермскую государственную медицинскую академию по специальности «Лечебное дело».
1999 г. – интернатура по акушерству и гинекологии.
Врач-гинеколог высшей категории.
Стаж работы 22 года.
Владеет всеми методами диагностики и лечения любых гинекологических заболеваний, в том числе эстетической гинекологии и патологии шейки.
В настоящее время – врач – акушер-гинеколог, эндокринолог в «Клинике Эксперт» Пермь. Ведёт приём по адресу: ул. Монастырская, 42а.
Источник
Цистоскопия мочевого пузыря у женщин
Есть ли отличия в проведении цистоскопии у женщин и у мужчин? Считается, что цистоскопия мочевого пузыря у женщин проходит быстрее и безболезненнее из-за короткой уретры. Но многие женщины все-таки волнуются – «цистоскопия – больно ли это?».Насколько обоснованы такие утверждения, больно ли делать цистоскопию женщинам мы рассмотрим в этой статье. О сути цистоскопии, показаниях и противопоказаниях к этой процедуре мы уже подробно останавливались, сейчас остановимся на особенностях этой манипуляции у женщин.
Цистоскопия у женщин – это больно?
Негативное отношение к предстоящей эндоскопической манипуляции усиливает страх перед вмешательством. Многие женщины отказываются от цистоскопии, так как уверены, что это больно. Но при процедуре используются разные виды анестезии, поэтому боль женщина ощущать не будет.
Обычно используется местное обезболивание в виде специального геля, который не только является анестетиком, но и обеспечивает хорошую смазку, облегчающую введение цистоскопа.
Если назначена серьезная операция, то врач назначает общее обезболивание. В этом случае врач работает вместе с анестезиологом, который определяет вид обезболивания, дозу с учетом многих факторов (состояние организма, вес пациента, аллергический анамнез).
Цистоскопия – это процедура хоть и безболезненная, но все-таки неприятная. Больно не будет, но во время самой манипуляции женщина может ощущать болезненность внизу живота. Боль может появиться после того, как процедура закончена и эффект от анестезии проходит, но боль будет ноющей и терпимой. Обычно это происходит через 1,5-2 часа. Поэтому рекомендуется после процедуры постельный режим в течение 2-3 часов.
Подготовка к цистоскопии у женщин
- Женщина должна понимать суть процедуры. Мотивация к проведению манипуляции помогает женщинам избежать страха цистоскопии. Поэтому при предварительной консультации женщина не должна стесняться и задавать уточняющие вопросы. В том числе, как подготовиться к цистоскопии и можно ли принимать лекарства, которые обычно принимаются (при сопутствующих заболеваниях)
- Определенной диеты нет. Но в день исследования завтрак должен быть легким.
- Специальной подготовки к цистоскопии не требуется. Женщина должна тщательно подмыться, проведя гигиену не только уретры, но и анального отверстия.
- Специально опорожнять мочевой пузырь не обязательно. Он должен быть наполнен не менее 100 мл, в противном случае, врач сам заполнит мочевой пузырь специальной жидкостью.
- Если под контролем цистоскопии выполняется оперативное вмешательство, то пациентку готовят в соответствии с протоколом предоперационной подготовки.
- Желательно, чтобы были сопровождающие, которые помогут вернуться женщине домой.
Как проводится цистоскопия у женщин
Цистокопия проводится в кабинете эндоскопии амбулаторно или в стационаре. Как же делают цистоскопию мочевого пузыря у женщин?
- Женщине во время обследования предлагают лечь на спину в специальное кресло. Ноги фиксируют и слегка приподнимают на специальных опорах. Нижнюю часть тела закрывают стерильной простыней.
- Обрабатывают уретру специальным анестетиком (если показан наркоз, его вводят внутривенно).
- В мочевой пузырь через уретру вводят цистоскоп в собранном виде, затем вынимают оптический прибор и опорожняют пузырь.
- Мочевой пузырь наполняют определенной жидкостью (обычно это стерильный физиологический раствор).
- В цистоскоп вставляют оптическую систему и осматривают мочевой пузырь.
- После осмотра слизистой врач аккуратно удаляет цистоскоп.
Сколько длится процедура цистоскопии у женщин?
Длительность манипуляции зависит от цели процедуры, от вида цистоскопа и опыта врача. Процедура может уложиться в короткое время (от2-х до 10 минут) при диагностической цистоскопии, а если это лечебная манипуляция, то время может увеличиваться. Больше часа исследование не проводится, так как можно повредить слизистую уретры.
Последствия цистоскопии у женщин
Цистоскопия – это один из наиболее часто применяемых методов обследования женщин с урологическими болезнями. Осложнения и последствия встречаются редко. Иногда женщины после исследования могут жаловаться на чувство жжения во время опорожнения мочевого пузыря или появления крови в моче. Но, как правило, эти явления проходят быстро. К врачу после манипуляции стоит обратиться, если пациентка не может опорожнить мочевой пузырь, если кровь в моче не проходит через 3 дня, если беспокоит тошнота и рвота, появились озноб и лихорадка.
Вопросы, наиболее часто задаваемые женщинами перед цистоскопией.
1. Может ли присоединиться инфекция после цистоскопии?
Да, у женщин большая предрасположенность к присоединению инфекции, в связи с особенностями анатомического строения. Но исследование проводится в стерильных условиях, поэтому присоединение инфекции бывает очень редко.
2. Можно ли проколоть мочевой пузырь?
Перфорация мочевого пузыря – это тяжелое осложнение цистоскопии. Моча, появляясь в забрюшинном пространстве, вызывает перитонит. Прокол возможен, когда берутся образцы ткани при биопсии, если врач слишком глубоко ввел иглу. Но такое осложнение встречается крайне редко.
3. Возможна ли цистоскопия при беременности?
При беременности цистоскопия проводится, если надо дренировать почки. Эта процедура выполняется только в крайних ситуациях, так как существует угроза выкидыша. Особенно не рекомендуется процедура во второй половине беременности из-за смещения стенки пузыря головкой плода.
Источник