Может от миомы быть недержание мочи
Содержание статьи
Газета «Новости медицины и фармации» Акушерство, гинекология, репродуктология (275) 2009 (тематический номер)
Специфичность женского организма обусловлена онтогенетической общностью мочевой и репродуктивной систем и их анатомо-функциональной взаимосвязью. Это создает предпосылки к обоюдному вовлечению органов урогенитального тракта в патологический процесс. Большинство исследователей главную роль в генезе нарушений анатомического и функционального состояния нижних мочевых путей у больных с миомой матки и эндометриозом отводят либо фактору механического сдавления нижних мочевых путей опухолью, либо нарушениям гормональных соотношений и их влиянию на рецепторный аппарат мочевых путей. Отмечено, что у многих больных с миомой матки и/или эндометриозом нарушение уродинамики диагностировалось еще до появления анатомических изменений мочевых путей, и это связано с гормональным дисбалансом, имеющим место при данных заболеваниях.
Анализ литературы свидетельствует, что нарушения секреции гонадотропных и стероидных гормонов являются важным фактором в возникновении и развитии как функциональных, так и анатомических нарушений со стороны мочевыделительной системы. Гиперэстрогения вызывает нарушения уродинамики, что приводит к грубым морфологическим изменениям мочевых путей и почек. Уротелий подвергается вакуолизации, стенки артерий утолщаются, расширяется просвет вен. В мочевом пузыре нарастает гиперплазия гладкомышечных элементов, наблюдаются отек стромы, складчатость с последующим развитием склероза слизистой, подслизистого и мышечного слоев, вакуолизация и частичная десквамация переходного эпителия. Происходит утолщение стенок средних артерий, наблюдаются расширение и полнокровие вен, появление лимфогистиоцитарных инфильтратов в строме и адвентиции. В этих изменениях прослеживается неразрывная связь функции и структуры мочевых путей.
На ранних этапах, до появления анатомических изменений, существуют скрытые нарушения уродинамики нижних мочевых путей, протекающие бессимптомно, которые в дальнейшем могут приводить к полной утрате функций мочевого пузыря и уретры.
Несмотря на то что мнения исследователей относительно причин возникновения нарушения функции нижних мочевых путей при миоме матки и/или эндометриозе разделились, многие указывают на необходимость урологического обследования таких больных для выбора рациональной лечебной тактики. Некоторые авторы считают, что наличие изменений в мочевыделительной системе должно являться показанием к хирургическому лечению больных с миомой матки и эндометриозом.
Благодаря современным достижениям фармакологии и развитию всей фармацевтической индустрии консервативные методы лечения в гинекологии находят все более широкое применение, однако хирургические методы лечения больных с миомой матки и/или эндометриозом остаются актуальными и относятся к категории наиболее травматичных.
В результате общности эмбрионального развития половой и мочевой систем у женщин, их тесного анатомического взаимоотношения, системы кровоснабжения и иннервации, а также особенностей так называемого связочного аппарата мочевого пузыря оперативные вмешательства в гинекологии тесно связаны с прямой или опосредованной травмой мочевых органов.
Анализ литературы показал, что на протяжении всего периода развития урогинекологии уделялось большое внимание повреждению органов мочевой системы в ходе гинекологических операций. С созданием высокоточной аппаратуры, которая позволила на принципиально новом уровне оценить функцию нижних мочевых путей, все большее внимание уделяется патогенезу и лечению уретровезикальных дисфункций, которые, как оказалось, являются постоянным спутником больных, перенесших гистерэктомию. Положительный эффект гистерэктомии при миоме матки и внутреннем эндометриозе не подвергается сомнению, в то время как ее влияние на функцию нижних мочевых путей вызывает много споров. По некоторым данным, отмечается связь между проведенной гистерэктомией и появлением изменений функции мочевого пузыря, что указывает на неблагоприятное влияние операции, но в других работах эта точка зрения не подтверждается. Многочисленные экспериментальные и клинические работы показали, что ведущим в генезе дисфункции нижних мочевых путей после гистерэктомии является нарушение иннервации мочевого пузыря и уретры.
Определить тактику пред- и послеоперационного ведения больных с миомой матки и/или эндометриозом в зависимости от функционального состояния нижних мочевых путей можно лишь с помощью глубокого понимания нейрофизиологии мочевого тракта и комплексного исследования уродинамики нижнего отдела мочевых путей.
В ДРЦОМД обследованы пациентки с миомой матки и/или генитальным эндометриозом до и после гистерэктомии. В гинекологическом отделении прооперированы 1056 женщин с миомой матки и/или эндометриозом. В результате проведенного анкетирования пациенток различные нарушения мочеиспускания выявлены у 665 (63 %) из 1056 обследованных женщин. Полученные данные свидетельствуют о высокой частоте нарушений мочеиспускания у этих больных. Эпизоды стрессового недержания мочи отмечали 349 (52,6 %) обследованных больных, ургентное недержание мочи — 47 (7,1 %) пациенток, недержание мочи смешанного типа — 148 (22,3 %) женщин, а дизурию — 120 (18 %) пациенток. На учащенное безболезненное мочеиспускание днем и ночью указывали 95 (14,4 %) и 114 (17,2 %) пациенток соответственно. Затрудненное мочеиспускание, сопровождающееся чувством неполного опорожнения мочевого пузыря, беспокоило 35 (5,2 %) женщин. 40 (6,0 %) больных жаловались на редкое мочеиспускание.
Несмотря на это, только 82,0 % женщин активно предъявляли жалобы на различные расстройства мочеиспускания. При этом у всех обследованных нами больных выявлены различные нарушения уродинамики нижних мочевых путей. Поэтому для определения функционального состояния нижних мочевых путей у больных с миомой матки и/или генитальным эндометриозом необходимо проведение комплексного уродинамического исследования.
Однако полученные нами данные комплексного уродинамического исследования с профилометрией уретры убедительно показали зависимость функции уретры от распространенности патологического процесса. Так, у всех пациенток с сочетанием миомы матки, внутреннего эндометриоза и эндометриоидных кист яичников выявлена нестабильность уретры, у каждой второй больной этой подгруппы диагностирована недостаточность замыкательного аппарата. Таким образом, можно говорить о неблагоприятном влиянии распространенной формы генитального эндометриоза на функциональное состояние уретры.
Чаще больные с миомой и/или эндометриозом тела матки находились в климактерии, а пациентки с сочетанием миомы матки, внутреннего эндометриоза и эндометриоидных кист яичников — в репродуктивном периоде. Следовательно, выявленные нами уродинамические изменения у больных (гиперрефлексии мочевого пузыря — у 28 %, преобладание сниженной сократительной способности мышц мочевого пузыря — у 52 %, регистрация нестабильности детрузора — у 14 % пациенток) свидетельствуют о неблагоприятном влиянии эстрогенного дефицита на функциональное состояние нижних мочевых путей.
Результаты наших исследований показали, что частота клинических проявлений нарушений функции нижних мочевых путей у больных с миомой матки больших размеров (69 %) ниже, чем у больных с миомой матки размерами до 12 недель (79 %). При этом частота недержания мочи у пациенток с меньшими размерами миомы матки почти в 2,5 раза выше, чем у больных с миомой матки больших размеров. Обращает на себя внимание наличие императивных расстройств мочеиспускания у больных с миомой матки размерами до 12 недель. По-видимому, это обусловлено тем, что большинство пациенток данной подгруппы находились в перименопаузальном и постменопаузальном периоде. Среди больных с миомой матки больших размеров преобладали пациентки репродуктивного возраста. Причиной установленных нами изменений, возможно, является развивающаяся эстрогенная недостаточность. По всей видимости, этим же объясняется то, что в ходе уродинамических исследований более выраженные изменения выявлены у больных с миомой матки размерами до 12 недель.
Так, из 1056 прооперированных женщин у 556 произведена вагинальная гистерэктомия (без пролапса гениталий), у 407 — простая экстирпация матки, у 93 — надвлагалищная ампутация матки (рис. 1).
2009/60/1.png)
Среди больных с миомой матки больших размеров преобладают пациентки с нормальной чувствительностью мочевого пузыря (57 %) и ни у одной больной не зарегистрирована сниженная сократительная способность детрузора. При этом у больных с миомой матки размерами до 12 недель чаще диагностировалась гиперрефлексия мочевого пузыря (46, 5 %) и у 47,2 % пациенток выявлена сниженная сократительная способность детрузора. У больных с миомой матки размерами до 12 недель в 2 раза чаще регистрировалась нестабильность уретры, почти у каждой второй диагностировалась недостаточность замыкательного аппарата нижних мочевых путей. Это подтверждает данные о том, что наступление климактерия и развитие эстрогенного дефицита приводят к сфинктерной недостаточности и повышению чувствительности мочевого пузыря, что, в свою очередь, обусловливает развитие анатомических изменений в мочевом тракте.
После проведенного оперативного лечения различные нарушения мочеиспускания рассматривались в 2 группах: I группа — 371 пациентка репродуктивного возраста, II группа — 475 пациенток перименопаузального и менопаузального возраста. Данные представлены в табл. 1.
2009/60/2.png)
Следует отметить, что у пациенток I группы оперативное вмешательство в брюшной полости было ранее (от 1 до 5 лапаротомий) в 21 %, а у пациенток II группы — в 32 % случаев.
В литературе существуют данные о зависимости изменений мочевых путей у больных с миомой матки и/или эндометриозом от длительности патологического процесса. Результаты наших исследований согласуются с этими данными. Мы установили тенденцию к учащению расстройств мочеиспускания с увеличением длительности заболевания. Так, наибольшая частота инконтиненции выявлена у пациенток с длительностью заболевания 10 лет и более. Нами выявлено, что с увеличением длительности патологического процесса уменьшаются физиологический и максимальный объемы мочевого пузыря, снижается тонус детрузора и падает максимальное уретральное давление. Следовательно, можно сказать, что функциональное состояние нижних мочевых путей у больных с миомой матки и/или генитальным эндометриозом находится в зависимости от длительности заболевания.
Полученные нами данные свидетельствуют о том, что нарушение целостности мышц тазового дна является причиной высокой частоты расстройств мочеиспускания и приводит к увеличению вероятности возникновения недержания мочи. Результаты наших исследований совпадают с данными других авторов, которые считают, что одной из основных причин развития недержания мочи у женщин является несостоятельность мышц тазового дна. Однако показатели уродинамических исследований у больных с миомой матки и/или генитальным эндометриозом с нарушением целостности мышц тазового дна изменены незначительно.
Таким образом, полученные нами данные свидетельствуют о том, что у больных с миомой матки и/или генитальным эндометриозом имеются различные клинико-уродинамические нарушения функции нижних мочевых путей. Эти нарушения могут быть обусловлены имеющейся патологией внутренних половых органов, степенью ее распространенности, длительностью заболевания, функциональным состоянием репродуктивной системы женщины, то есть развитием эстрогенной недостаточности с наступлением климактерия.
Итак, на основании всего вышесказанного следует отметить, что наши данные подтверждают существующее мнение о неоднозначности возникновения нарушений функционального состояния нижних мочевых путей у больных с миомой матки и/или генитальным эндометриозом, и данная проблема требует дальнейшего изучения.
Источник
Миома матки
Определение
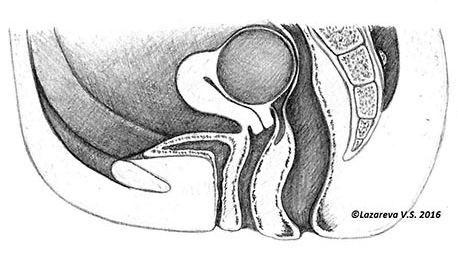
Давление миомы на прямую кишку
Миома матки — это заболевание, для которого характерен рост доброкачественных узловых опухолевых образований в мышечном слое матки. Причина заболевания неизвестна.
Матка — это орган, который напоминает мешок с толстыми стенками. Узлы миомы могут расти толще стенки, внутрь или наружу. Узлы, которые растут в толще стенки, называются интрамуральными или интерстициальными.
Узлы, которые растут наружу — субсерозными (они расположены под серозной оболочкой, которая покрывает матку снаружи).
Узлы, которые растут в полость матки — субмукозными (они расположены под слизистой оболочкой (эндометрий), которая порывает полость матки).
Интрамуральные узлы растут в толще стенки матки и, по мере увеличения, рано или поздно начинают деформировать либо внутренний, либо наружный контур стенки матки. Тогда они начинают называться интрамурально-субмукозными или интрамурально-субсерозными сооответственно.
Субсерозные узлы отличаются друг от друга шириной основания. То есть площадью части, которая соединяет их с маткой. Когда эта площадь очень маленькая, то узел называется «на ножке». Такие узлы миомы опасны тем, что ножка может перекрутиться и тогда узел перестает кровоснабжаться. Возникнет сильная боль, потребуется экстренное оперативное лечение. Так как субсерозные узлы растут наружу, они могут смещать или деформировать соседние органы. Сдавление узлом мочевого пузыря вызывает учащенное мочеиспускание, прямой кишки — боль отдающую в задний проход или нарушение ее опорожнения. Если субсерозный узел придавливает нервные стволы, то может быть боль в области поясницы, нередко отдающая в ногу.
Субумукозные узлы растут в полость матки и растягивают ее на себе, соответственно площадь кровоточащей во время менструации поверхности становится больше. Менструации становятся обильными, длительными.
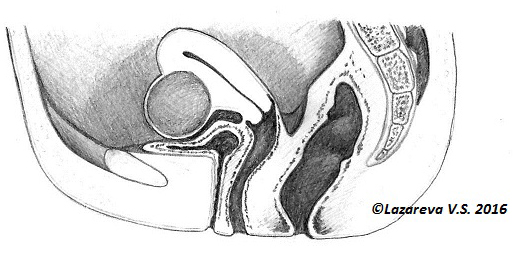
Давление миомы на мочевой пузырь
Симптомы
- Обильные, длительные менструации, которые могут стать причиной анемии (снижения гемоглобина крови). Обильные менструации больше характерны для субмукозных узлов.
- Боли в нижних отделах живота (боли могут отдавать в ногу, поясницу).
- Увеличение, деформация живота (это бывает, когда миома достигает больших размеров)
- Учащенное мочеиспускание, ночные позывы к мочеиспусканию. Этот симптом более характерен для субсерозных (растущих наружу) узлов миомы, которые растут в сторону мочевого пузыря.
- Затрудненное опорожнение прямой кишки, чувство давления на прямую кишку. Этот симптом характерен для субсерозных узлов миомы, которые растут в сторону прямой кишки.
- Бесплодие. Чаще всего субмукозные узлы становятся причиной бесплодия. Они расположены в полости матки и, как внутриматочная спираль (инородное тело), препятствуют наступлению беременности.
Лечение
Хирургическое.
Не каждая миома требует хирургического удаления. Вот перечень показаний к миомэктомии:
- Обильные, длительные, анемизирующие менструации
- Болевой синдром (боли в нижних отделах живота, пояснице).
- Нарушение функции соседних органов (частые позывы к мочеиспусканию, учащенное мочеиспускание, ночные позывы мочеиспусканию, нарушение опорожнения прямой кишки.
- Субмукозное расположение узла (в полости матки) у менструирующих женщин. Такую миому нужно лечить хирургически, т.к. рано или поздно, если женщина не на пороге климакса, такой узел себя проявит обильными менструациями. Кроме того субмукозный узел — это причина бесплодия.
- Бесплодие. Если нет других видимых причин бесплодия, то следует удалить узлы миомы, которые могут препятствовать наступлению беременности.
- Субсерозный узел на ножке. Существует риск перекрута ножки узла. Такое состояние является неотложным и требует экстренного оперативного лечения. Поэтому субсерозный узел на узком основании следует удалить в плановом порядке.
- Отмеченный рост узлов миомы в постменопаузе. В менопаузе миома не растет и в некоторых случаях уменьшается. Если отмечен рост миомы у женщины в постменопаузе, то необходимо хирургическое лечение, так как этот рост может быть признаком злокачественной опухоли матки.
- Большие размеры миомы (размеры матки 12 недель беременности и более). Не абслолютное показание.
Хирургическое лечение можно разделить на два вида:
- органсохраняющее (удаление узлов миомы)
- органуносящее (удаление матки). Матку можно удалить целиком или только тело матки, сохранив шейку. Взгляды врачей на удаление матки вместе с шейкой или с сохранением шейки разные. Нет единого мнения. С одной стороны сохранение шейки — это залог сохранения связок, которые к ней крепятся и значит — профилактика опущения шейки матки. С другой стороны — риск развития рака шейки матки. Я опираюсь на желание женщины. Если шейка матки здорова и пациентка желает сохранить шейку матки, то я выполняю надвлагалищную ампутацию матки (операция с сохранением шейки матки).
Существует заблуждение, что удаление узлов миомы у женщин, которые собираются выполнить репродуктивную функцию (беременеть и рожать), нужно проводить только путем лапаротомии (через разрез на животе). Это веяние появилось после серии разрывов матки во время родов. Причиной разрыва матки были неполноценные рубцы после лапароскопической миомэктомии (удаления узлов миомы через проколы на животе). В нашей стране лапароскопия зарождалась в 90 е годы. Хирурги, осваивая лапароскопию, научились удалять узлы миомы, а ложе узлов обрабатывалось электрическим током с целью остановки кровотечения, а если и ушивалось, то качество шва было намного хуже, чем при доступе через разрез, когда хирургу намного проще зашить матку. В результате рубцы на матке были несостоятельными, что и привело к разрыву матки. Качество шва не зависит от доступа, если хирург владеет его техникой. Поэтому, не важно собирается ли женщина беременеть и рожать, методом выбора является лапароскопический доступ. Противопоказанием к лапароскопии являются гигантская миома (более 12 см) или множественная миома. Подход к выбору доступа должен быть индивидуальным.
Современная видеоаппаратура и новые методики позволяют расширить показания к лапароскопии. Возможность оперировать на обескровленной матке позволяет удалять большие миомы (до 12 см) и оперировать множественную миому лапароскопически. В таких случаях я применяю метод клипирования маточных артерий. Временно кровь перестает поступать в матку и дает возможность хирургу комфортно оперировать, что ускоряет время операции, снижает кровопотерю, уменьшает послеоперационный болевой синдром и укорачивает период реабилитации.
Субмукозные (растущие в полость матки) узлы миомы удаляются через влагалище. В полость матки вводится инструмент, который позволяет под видеоконтролем удалить такие узлы. Операция называется гистерорезектоскопия. Ограничением для такой операции является большой размер узла. При размерах субмукозного узла более 5 см операция может быть очень продолжительной и повышается риск осложнений. При крупных субмукозных узлах (более 5 см) предпочтительней лапароскопический доступ.
Удаление матки показано женщинам, которые выполнили репродуктивную функцию и находятся в перименопаузальном возрасте (после 45 лет). Удаление матки — это несложная операция, выполняется лапароскопически. Противопоказанием для лапароскопии могут быть некоторые заболевания и большие размеры матки (более 20 недель беременности).
Данному заболеванию соответствуют:
- Операции
- Лапароскопическая миомэктомия
- OPUR
- Анатомия
- Матка
- Видео
- Клипирование маточных артерий
- Миомэктомия после клипирования
Источник