Может ли из за грыжи недержание мочи
Содержание статьи
Нейрогенные расстройства мочеиспускания при травме позвоночника и спинного мозга: взгляд невролога и уролога
Статья посвящена проблеме нейрогенных расстройств мочеиспускания при травме позвоночника и спинного мозга
Путь пациента с осложненной травмой позвоночника, т. е. сопровождающейся повреждением спинного мозга, начинается с нейрохирургического оперативного вмешательства и продолжается многоэтапной реабилитацией, направленной на коррекцию сопутствующих осложнений и восстановление утраченных функций организма [1]. Для таких больных есть специфический термин — «спинальные».
Одним из тяжелейших последствий травмы спинного мозга является расстройство произвольного мочеиспускания, обусловленное нарушением проводимости спинномозговых путей. По данным М.Р. Касаткина, подобное осложнение встречается в 92,1% случаев закрытых повреждений спинного мозга [2]. Патогенез изменений функции нижних мочевых путей при травме спинного мозга, проявляющийся в утрате рефлекторной деятельности, сложен и многообразен [3].
Механизм нормального мочеиспускания и характер его расстройства у спинальных пациентов напрямую связаны с особенностями физиологии этой области. Периферическую иннервацию нижних мочевых путей осуществляют тазовый нерв, представляющий парасимпатическую нервную систему, гипогастральный нерв, реализующий симпатическую регуляцию, и пудендальный соматический нерв. Афферентную информацию несут волокна всех трех нервов — вегетативных от детрузора (гладкой мышцы мочевого пузыря) и уретры и полового нерва от тканей промежности. Первичным анализатором для парасимпатического тазового нерва являются нейроны сакрального центра мочеиспускания, расположенного на уровне S2‒S4 сегментов спинного мозга. Здесь же, в анатомическом соседстве, находится ядро Онуфа, представляющее собой скопление нервных клеток, аксоны которых образуют пудендальный нерв [4]. Симпатическая афферентная иннервация, опосредованная гипогастральным нервом, являющимся частью подчревного и поясничного сплетения, осуществляется через пограничный симпатический ствол и вставочные интернейроны боковых рогов спинного мозга на уровне его Th20‒L2 сегментов. Эти же нервы несут и эфферентные сигналы к иннервируемым органам. Регулирующие структуры спинного мозга связаны с вышерасположенными центрами иннервации проекционно, а также с помощью нейрогуморальных и рефлекторных механизмов [5]. Однако следует отметить, что концепции регуляции функции нижних мочевых путей в норме и патологии являются в большей степени эмпирическими, и единого понимания этого вопроса на сегодняшний день нет.
Клиническая картина
Врачу-неврологу, курирующему пациента с осложненной травмой позвоночника, необходимо оценить уровень и степень повреждения спинного мозга и учесть посттравматические сроки. Клиническая картина в острый и ранний периоды после получения травмы обусловлена спинальным шоком, что проявляется арефлексией и задержкой мочи. По мере восстановления можно наблюдать активизацию рефлекторной деятельности и формирование «в сухом остатке» нейрогенного расстройства мочеиспускания. При повреждении спинного мозга на уровне сакрального центра мочеиспускания и периферических нервных волокон развивается атония или гипотония детрузора, при этом за счет интактности симпатических структур иннервации внутренний уретральный сфинктер сохраняет сократительную способность. Таким образом, нарушается взаимосвязь симпатических и парасимпатических влияний [6]. Клинически наблюдается нейрогенная задержка мочеиспускания с элементами парадоксальной ишурии (выделения мочи по каплям на фоне переполненного мочевого пузыря). При локализации травмы выше сакрального центра и ядра Онуфа повреждаются проводниковые нервные волокна, осуществляющие взаимосвязь регулирующих структур, однако сами центры иннервации могут быть интактны. В этом случае и детрузор, и внутренний сфинктер уретры способны к циклическому сокращению и расслаблению, но рассогласованность в работе приводит не к нормальному акту мочеиспускания, а к детрузорно-сфинктерной диссинергии. Поражение на уровне нижнегрудного и верхнепоясничного отделов позвоночника, вовлекающее симпатические регулирующие структуры, вызывает нарушение сократительной способности внутреннего сфинктера уретры и недержание мочи. Травма спинного мозга на уровне шейного и верхнегрудного отделов позвоночника ведет к прерыванию взаимосвязи спинальных и стволовых, а также кортикальных структур регуляции. В ситуации, когда центры иннервации спинного мозга и нервные проводники между ними сохраняют свою анатомическую целостность, клинически может сформироваться автономный процесс мочеиспускания, а также гиперактивность мочевого пузыря. В этом случае накопление и выделение мочи происходят рефлекторно, в т. ч. с участием аксон-рефлексов, без контроля центров, отвечающих за произвольную составляющую физиологического процесса [7].
Описанные клинические нарушения достаточно вариабельны и зависят от характера и тяжести повреждения, а также сроков, прошедших с момента травмы, поэтому можно наблюдать переход одной формы нейрогенного расстройства мочеиспускания в другую.
Невролог, понимая обусловленность клинической картины уровнем поражения спинного мозга, определяет тактику ведения спинального пациента и дальнейший прогноз. Осуществление адекватной коррекции урологических осложнений лежит, несомненно, в междисциплинарной плоскости. В связи с этим нейроурологическая практика, а вернее, четкое и скоординированное взаимодействие невролога и уролога способно обеспечить квалифицированную и своевременную помощь. И если врач-невролог сосредоточен на повреждении спинного мозга и нарушении иннервации, то уролог контролирует непосредственное функциональное состояние нижних мочевых путей и коррекцию сопутствующих воспалительных и нефротических осложнений. Отсюда вытекает необходимость тесной взаимосвязи специалистов для полноценной коррекции нейрогенных расстройств мочеиспускания.
В представлении уролога, оказывающего специализированную помощь пациентам с неврологическими расстройствами, процесс мочеиспускания выглядит несколько сложнее, чем простой циклический акт, состоящий из чередования фаз накопления и выведения мочи, обеспеченный двумя основными функциями мочевого пузыря: резервуарной и эвакуаторной. Функционально этот процесс определяется синергией детрузора с гладкомышечным сфинктером уретры и мышцами тазового дна, включающими наружный уретральный сфинктер.
Физиологически мочевой пузырь, природой созданный резервуар для сбора мочи, обладает способностью к полному опорожнению в подходящее время и в удобном для совершения акта мочеиспускания месте согласно социально-поведенческим нормам. Эта крайне важная способность реализуется в результате сложной регуляции с участием центральной и периферической нервных систем. Фундаментально акт мочеиспускания — это спинальный рефлекс, обеспечиваемый работой центров головного мозга, реализация и подавление этого рефлекса находятся под волевым контролем. Возможность произвольного управления делает функцию нижних мочевых путей уникальной по сравнению, например, с сердечно-сосудистой системой, и в то же время более уязвимой при неврологических заболеваниях [8]. Таким образом, основными функциями нижних мочевых путей являются накопление мочи в мочевом пузыре, длящееся относительно продолжительное время, и мочеиспускание, занимающее в норме несколько секунд. Реципрокные отношения — расслабление/напряжение детрузора, закрытие уретрального сфинктера и сокращение/расслабление детрузора, открытие уретрального сфинктера — обеспечивают скоординированность процессов накопления и удаления мочи и находятся под нейромедиаторным контролем [9].
Нейрогенная дисфункция нижних мочевых путей является следствием патологии центральной нервной системы или периферических нервных окончаний ‒ отделов нервной системы, выполняющих контроль над актом мочеиспускания. В этом состоит главное отличие рассматриваемого нарушения от нарушений нижних мочевых путей ненейрогенной этиологии, развивающихся вследствие поражения непосредственно мочеполовой системы.
В урологическом сообществе длительное время основной опорой для определения формы нейрогенного расстройства мочеиспускания являлась классификация, предложенная профессором Г. Мадерсбахером в 1980 г. и рекомендуемая Европейской ассоциацией урологов (рис. 1) [10]. В ней автор выделяет 8 основных форм нейрогенных расстройств мочеиспускания в зависимости от состояния детрузора и внутреннего сфинктера уретры. Подразумевается, что указанные структуры могут быть в гипертонусе, гипотонусе и в нормальном состоянии. Однако сложность в постановке диагноза и категоричность в выборе одной из 8 форм нарушений мочеиспускания сегодня заставляют говорить о пересмотре форм расстройств мочеиспускания. С клинической точки зрения все возможные виды нарушений мочеиспускания рассмотреть в рамках одной из существующих классификаций невозможно. В определении поражения у пациента наиболее часто специалисты основываются на преобладающем нарушении эвакуаторной или резервуарной функции мочевого пузыря, различных видах детрузорно-сфинктерной диссинергии и уродинамических показателях максимального детрузорного давления в точке утечки. При этом важность знания о максимальном детрузорном давлении и максимальном давлении в точке утечки делает необходимым проведение специализированного уродинамического исследования практически каждому пациенту с нарушениями мочеиспускания на фоне неврологического заболевания.
Лечение
Основными задачами урологической помощи на всех этапах нейрореабилитации являются:
1) сохранение и обеспечение функции верхних мочевыводящих путей;
2) независимость регуляции функции нижних мочевыводящих путей;
3) улучшение качества жизни.
С практической точки зрения важны борьба с вторичными осложнениями нейрогенной дисфункции мочеиспускания, а также их профилактика. К таким осложнениям относятся манифестация инфекции мочевыводящих путей (исключая бессимптомную бактериурию), уролитиаз, микроцистис, гидронефротическая трансформация и почечная недостаточность, стриктура уретры и т. д. [11].
Наименьшего риска осложнений со стороны верхних мочевыводящих путей следует ожидать при сохранении резервуарной функции мочевого пузыря с низким внутрипузырным давлением, например при гипотонии детрузора, его достаточной функциональной емкости и нормальном состоянии поперечно-полосатого сфинктера уретры или его гипотонии. В этом случае к хорошим результатам коррекции, в т. ч. улучшению качества жизни спинального пациента, приводит адекватное дренирование нижних мочевых путей, при этом следует руководствоваться международными стандартами и отечественными клиническими рекомендациями. При нарушении функции опорожнения мочевого пузыря вследствие повреждения позвоночника и спинного мозга методом выбора является асептическая периодическая катетеризация. Она подразумевает использование одноразового стерильного лубрицированного катетера. Процедура выполняется самостоятельно или с посторонней помощью каждые 4‒6 ч [12].
Иные методы дренирования мочевого пузыря, такие как приемы Креде или Вальсальвы, длительное использование постоянного мочевого катетера, должны быть строго обоснованы, т. к. несут значительные риски развития вторичных нейрогенных осложнений работы мочевого пузыря, достигающих 34% [13].
Периодическая катетеризация 4‒6 раз в сутки при условии отсутствия выраженных нарушений со стороны верхних мочевыводящих путей, шокового состояния, гнойно-инфекционных процессов в уретре и мочевом пузыре может быть назначена любым специалистом, курирующим пациента. Вопрос о том, когда переводить пациента на периодическую катетеризацию для постоянного уретрального дренажа, находится в стадии обсуждения сообщества специалистов по нейроурологии [14]. Формальных ограничений и четких рекомендаций по срокам нет, однако считается, что при отсутствии противопоказаний и достаточной укомплектованности отделения средним и младшим медицинским персоналом следует избавлять пациента от постоянных дренажей как можно раньше.
Гиперактивный мочевой пузырь, встречающийся на фоне детрузорно-сфинктерной диссинергии и без нее, является другой формой нейрогенного расстройства мочеиспускания вследствие травмы позвоночника и спинного мозга. Если такой тип нарушения клинически проявляется недержанием мочи, то он не несет значительного риска осложнений со стороны верхних мочевыводящих путей. К проблемам нейрогенного гиперактивного мочевого пузыря следует отнести снижение качества жизни.
Детрузорно-сфинктерная диссинергия характеризуется тем, что в момент напряжения мочевого пузыря для его опорожнения происходят различные по силе и продолжительности сокращения внутреннего и наружного сфинктеров уретры, обеспечивающих функцию удержания. В норме сокращения детрузора синхронны с расслаблением этих сфинктеров, что способствует свободному выведению мочи по уретре. Нарушение функции опорожнения в сочетании с высоким внутрипузырным давлением ‒ наиболее опасная форма нейрогенной дисфункции мочеиспускания из-за развития пузырно-мочеточникового рефлюкса, а также возможности структурных повреждений самого мочевого пузыря. В этом случае перед урологом стоят две основные задачи: 1) подавление высокого внутрипузырного давления, 2) обеспечение оттока мочи по уретре.
Для подавления детрузорной гиперактивности в качестве первой линии терапии применяются антихолинергические средства, в дополнение к которым можно назначать препараты из группы бета-3-адреномиметиков [15]. Вторая линия лечения включает инъекционное введение в стенку мочевого пузыря 200 ЕД ботулинического нейропептида. Надо понимать, что терапия направлена на создание низкого внутрипузырного давления в мочевом пузыре, необходимого для нормальной работы верхних мочевых путей. Одним из результатов купирования гиперактивности, особенно при сохранении нормального или повышенного тонуса поперечно-полосатого сфинктера уретры, будет увеличение количества остаточной мочи или отсутствие мочевыделения. Поэтому крайне важно объяснить пациенту необходимость проведения указанной терапии с назначением периодической катетеризации мочевого пузыря.
При своевременной коррекции нарушений мочеиспускания у спинальных пациентов, применении рекомендованного метода отведения мочи, компенсации избыточного внутрипузырного давления вследствие гиперактивности детрузора или детрузорно-сфинктерной диссинергии удается избежать многих вторичных осложнений.
В комплексной программе реабилитационного лечения пациентов с травмой позвоночника и спинного мозга используются методики немедикаментозной коррекции, показавшие различный терапевтический потенциал в ходе исследований. В частности, применение электростимуляции мочевого пузыря с помощью имплантируемых электродов в работе А.В. Лившица и соавт. показало, что создать управляемый акт мочеиспускания невозможно, т. к. возбуждение детрузора распространяется на внутренний сфинктер уретры, моделируя детрузорно-сфинктерную диссинергию [16]. Несмотря на то что исследователи представили некоторые положительные результаты, методика не нашла клинического применения в связи с высокой инвазивностью и риском вторичных осложнений.
Применение электростимуляции переменным пульсирующим током по лонно-сакральной методике и электрофореза с прозерином на передней брюшной стенке в проекции мочевого пузыря в настоящий момент представляется несостоятельным вследствие особенностей физиологии нижних мочевых путей и неучастия мышц живота в акте мочеиспускания.
Перспективно использование современных методик: сакральной инвазивной электронейростимуляции с помощью имплантируемых электродов и ритмической периферической магнитной стимуляции в области сакрального центра мочеиспускания и крестцовых корешков [17, 18]. В настоящее время механизм действия магнитной стимуляции на физиологию нижних мочевых путей остается неясным. Многоступенчатость и сложность нервной регуляции процесса удержания мочи и акта мочеиспускания предполагают возможность вовлечения различных структур в ответ на внешнее воздействие. Клинические и уродинамические эффекты магнитной стимуляции, вероятно, связаны с восстановлением интеграции регуляторных рефлексов, при этом наблюдается эффект нейромодуляции, когда происходит изменение активности (торможение или возбуждение) структур центральной, периферической и вегетативной нервных систем [19, 20].
Нейрогенное нарушение мочеиспускания, обусловленное травмой позвоночника и спинного мозга, клинически чрезвычайно гетерогенно вследствие вариабельности уровня и степени тяжести поражения [21, 22]. Этот аспект диктует необходимость индивидуального диагностического подхода, выбора адекватного метода коррекции работы нижних мочевых путей. Реабилитационный путь спинального пациента в настоящее время невозможно представить без тесного сотрудничества невролога и уролога. Совместный современный подход специалистов к проблеме урологических осложнений травмы спинного мозга обеспечивает пациенту верное понимание собственного состояния и адекватную прогностическую оценку, а также возможность социальной адаптации и повышения качества жизни [23, 24].
Источник
Недержание мочи

Недержание мочи — отсутствие возможности полноценно контролировать работу мочевого пузыря. Это распространенный недуг, хотя точной статистики по нему до сих пор нет — страдающие недержанием люди не всегда обращаются за помощью к врачу. Например, возрастные пациенты считают происходящее личной проблемой, сопутствующей старению и износу организма. Это не так — недержание мочи успешно лечится и ситуацию можно взять под контроль.
Как происходит мочеиспускание
За мочеиспускание отвечает находящаяся в мочевом пузыре мышца детрузор. В обычном состоянии находящиеся в шейке мочевого пузыря сфинктерные мышцы плотно сомкнуты. Накапливающаяся моча растягивает стенки мочевого пузыря, давление стимулирует расположенные в них рецепторы. Детрузор напрягается, а мочевой пузырь расслабляется и человек понимает, что пришло время посетить туалет.
Чтобы произошло мочеиспускание, давление в мочеиспускательном канале должно быть более низким, чем в детрузоре. Здоровый человек рефлекторно контролирует силу давления при помощи собственной мускулатуры.
В случае патологии человек не может контролировать процесс мочеиспускания — полностью или частично. Нервные импульсы имитируют ложные позывы, происходит неконтролируемое мочеиспускание.
Деликатный характер проблемы приводит к тому, что люди стараются скрыть недуг от семьи и окружающих, замыкаются психологически. Страдающей энурезом человек неловко ощущает себя в быту, стесняется выходить в магазины или на работу, поддерживать дружеские связи. В худших случаях в поведении закрепляются психоэмоциональные отклонения.
Причины недержания мочи
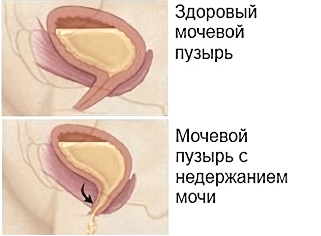
Энурез — это не самостоятельная болезнь, а следствие процессов, происходящих в организме человека.
Причины, приводящие к недержанию мочи, можно разделить на три категории:
- Гормональные. У 60% женщин учащенное мочеиспускание или недержание мочи возникает во время климакса. В это время в организме снижается уровень эстрогенов, а в тканях мочевого пузыря и сфинктере находятся рецепторы, реагирующие на их количество. Нехватка эстрогенов приводит к атрофическим изменениям органов тазового дна, что тоже может вызвать недержание мочи.
- Анатомические. Изменения тела могут быть врожденными или приобретенными. Если они приводят к нарушениям естественного расположения органов малого таза и снижению чувствительности, может возникнуть энурез. Причинами анатомических нарушений могут быть: ожирение, хронические воспалительные процессы, оперативные вмешательства на женских репродуктивных органах, длительные и тяжелые физические нагрузки, роды, патологии предстательной железы.
- Травмы системы мочевыделения. Могут быть следствием операции или внешних травм.
Временными причинами неконтролируемого мочеиспускания могут быть инфекции — вагинальные или мочевыводящих путей,хронические запоры, употребление спиртных напитков, специй, продуктов с высоким содержанием аскорбиновой кислоты и некоторых лекарств (ряд успокоительных средств и миорелаксанты).
Симптомами утечки мочи может сопровождаться беременность.
Виды недержания мочи
- Стрессовое недержание мочи. Если мышцы сфинктера ослаблены или перерастянуты, человеку сложно удерживать мочу в процессе движения, смеха, поднятия тяжестей. Некоторое количество мочи (от нескольких капель и объема столовой ложки) вытекает, если человек чихает или кашляет, тогда мышечная брюшная стенка напрягается и надавливает на мочевой пузырь.
Это самый распространенный тип энуреза среди женщин старшего возраста. У мужчин, в силу особенностей физиологии, стрессовое недержание мочи встречается реже.
- Гиперактивный мочевой пузырь. Это ситуация, когда необходимости помочиться еще нет, но мозг уже посылает детрузору настойчивые сигналы опорожниться. Возможен и другой вариант: сокращение детрузора выдавливает жидкость в уретру и человек испытывает мучительное желание срочно посетить туалет. При этом мочевой пузырь может быть заполнен наполовину и даже меньше, и выдаст «на гора» всего несколько грамм мочи.
Позывы следуют в любое время дня и ночи, иногда так часто, что человек не имеет возможности расслабиться и полноценно отдохнуть. Такое недержание мочи также называют неотложным, более 30% мужчин и 40% женщин имеют гиперактивный мочевой пузырь. Причиной недуга могут стать болезни предстательной железы у мужчин, наступление менопаузы у женщин и даже соблюдение строгой диеты — независимо от пола пациентов.
- Рефлекторное недержание. В этом случае утечка мочи происходит в результате патологической рефлекторной работы спинного мозга. Человек не получает сигналов о необходимости помочиться и жидкость подтекает самостоятельно. Такое нарушение возникает при травмах спинного мозга.
- Недержание, как следствие переполнения (ургентное недержание). Недуг, более характерный для мужчин с болезнями предстательной железы или прооперированной простатой. Недержание возникает, когда мочевой пузырь не может удержать больший объем мочи или оттоку препятствует мочевой камень, увеличенная предстательная железа, опухоль. Или в случае, когда детрузор стал менее эластичным и недостаточно надежно «запирает» жидкость.
При таком виде недержания моча выделяется каплями, а посещать туалет хочется часто.
У одного человека могут одновременно проявляться симптомы нескольких типов недержания. Это — смешанное недержание мочи.
Степень недуга определяется количеством мочи, выделенной за 3-4 часа:
- до 50 мл мочи — легкая степень недержания;
- 100-200 мл мочи — средняя степень недержания;
- свыше 300 мл мочи — тяжелая степень недержания.
Диагностика недержания мочи
Что делать, если возникло недержание мочи? Нужно не стесняться этой проблемы и обратиться к врачу. Проведением обследования пациентов с неконтролируемым выделением мочи занимается уролог.
Будьте готовы ответить на вопросы:
- когда и как часто происходит выделение мочи, сопровождается ли процесс болью, дискомфортом, напряжением;
- имеются ли хронические заболевания кишечника, операции на органах малого таза;
- есть ли вредные привычки;
- количество беременностей;
- какие лекарства принимаете.
У пожилых и болезненно возбудимых людей врач оценит психический статус.
Оценивая общее состояние здоровья, врач проведет пальпацию органов брюшной полости, прямой кишки, половых органов и таза, проверит неврологические рефлексы.
Для установки диагноза вам могут порекомендовать следующие исследования:
- анализ мочи на уринолизис;
- бактериологический посев;
- исследование остаточной мочи;
- стресс-тест;
- цистографию;
- уродинамическое исследование;
- цистоскопию;
- эндоскопическое обследование;
- УЗИ мочевого пузыря и смежных органов.
Недержание мочи у женщин

Причинами недержания мочи у женщин может быть неправильная работа центральной и периферической нервной системы, а также нарушения нервной регуляции функций мочевого пузыря.
Стрессовое нарушение оттока мочи связано с уменьшением количества коллагена во время менопаузы и последующим мышечным ослаблением и опущением органов малого таза.
После родов может проявить себя смешанная форма стрессового и императивного недержания, как следствие травматического повреждения мышц. Характерно нестерпимое желание помочиться и подтекание мочи при поднятии тяжестей.
Постоянное недержание связано с нарушениями строения мочевыводящих путей. А также со слишком долгими или, наоборот, стремительными родами, осложнившимися разрывами структур тазового дна.
По результатам диагностики врач может порекомендовать соблюдение диеты, исключающей употребление провоцирующих недержание продуктов или снижение массы тела (при ожирении).
Также существуют упражнения, которые укрепляют мышцы, отвечающие за мочеиспускание и приемы волевого контроля, изменение поведенческих факторов. Консервативные методы показаны молодым женщинам или пациенткам, которым нежелательно проводить хирургическое вмешательство.
Лекарственная терапия включает применение симпатомиметиков, антихолинергические средства, антидепрессанты, эстрогены, а при временном недержании — средств, уменьшающих количество мочи.
В случае необходимости оперативного вмешательства, женщинам проводят:
- малоинвазимную слинговую операцию, заключающуюся во введении под шейку мочевого пузыря или уретру синтетической сетки или петли;
- лапороскопическую кольпосуспензию, когда ткани вокруг уретры поднимают к паховым связкам. Это операция дает хороший эффект как по ближайшим, так и по отдаленным результатам;
- инъекции препаратов, возмещающих объем мягких тканей и фиксацию уретры в нужном положении. Операция проводится под контролем цистоскопа.
Недержание мочи у мужчин
Самые распространенные причины возникновения мужского энуреза:
- последствия операций на органах малого таза, мочеиспускательного канала, предстательной железе;
- возрастные нарушения кровоснабжения;
- опущение или смещение органов брюшной полости;
- неврологические заболевания;
- слабость мышц таза, обусловленная малоподвижным образом жизни;
- хроническая интоксикация (алкогольная, наркотическая, диабетическая).
Лекарственная терапия недержания мочи у мужчин включает препараты, тонизирующие мышцы и улучшающие микроциркуляцию крови; стимулирующие работу центральной нервной системы, противомикробные, противовирусные и гормональные.
Хороший эффект дает физиотерапия — чрезкожная электростимуляция и экстакорпоральное магнитное воздействие. Практикуется тренировка мышц тазового дна, управляемое опорожнение мочевого пузыря и специальная диета.
Хирургические методы предлагают:
- имплантацию кольцевого клапана мочевого пузыря. Самое эффективное решение проблемы мужского энуреза при последствиях удаления простаты, аденомы и недостаточности внутреннего сфинктера;
- инъекции коллагена. Не является надежным методом лечения мужчин из-за временного эффекта — коллаген со временем перераспределяется и рассасывается;
- имплантация мужской петли (слинговые операции). Уретра возвращается в нужное положение после обертывания ее сеткой и крепления к тазовым костям. Положительный эффект достигается в 90% случаев.
Лечение недержания мочи

Какое лечение будет рекомендовано пациенту — зависит от типа заболевания, его тяжести, возраста человека, психо-неврологического статуса.
Терапия недержания мочи может проходить по трем направлениям:
- Проведение операции. Практикуется при тяжелой форме патологии, когда другие методы лечения не дали результата.
- Немедикаментозное лечение. Укрепить мышцы тазового дна призвана гимнастика — упражнения Кегеля, удержание ног на весу в упражнениях «ножницы», «уголок», поднятие ног и таза вверх в упражнении «березка».
- Лечение с применением лекарственных средств. Дает стабильный эффект в случае ургентного недержания мочи. Медикаменты снимают гиперактивность мочевого пузыря, это увеличивает его емкость. Применяют антидепрессанты, спазмолитики, антихолинергические средства — строго под врачебным контролем.
- Коррекция образа жизни. Сокращение потребления диуретиков — кофе, шоколада, алкоголя. Предотвращение запоров, как дополнительного фактора давления на мышцы тазового дна. Нормализация питьевого режима с повышением количества выпиваемой жидкости до 2 литров — таким образом моча становится менее концентрированной и не раздражает на стенки мочевого пузыря. Контроль над избыточным весом
Гигиена при недержании мочи
Современные технологии позволяют не доводить ситуацию до использования симптоматических гигиенических средств. Но в качестве временной меры или в случаях, когда возможность лечения пациента ограничена, можно воспользоваться гигиеническими урологическими средствами.
При легких и средних формах энуреза для сохранения привычного образа жизни используют урологические прокладки. Их выпускают отдельно для мужчин и женщин, с учетом анатомической формы.
Для людей, страдающих тяжелой формой недержания, предназначены памперсы, пеленки и простыни.
Урологические прокладки и памперсы удерживают влагу до 12 часов, обеспечивают ощущение сухости, поглощают неприятные запахи и не раздражают кожу.
Для мужчин предназначены уропрезервативы, они крепятся к половому члену, а выводящая мочу трубочка направлена в закрепленный на ноге мочеприемник. Он незаметен для окружающих.
Чтобы избежать раздражения кожи и проникновения инфекций, область уретры содержат в чистоте, используя специальные косметические средства для пациентов с энурезом. После водных процедур кожу вокруг мочеиспускательного канала лучше обрабатывать защитными кремами.
Последствия недержания мочи
Если не обращаться к врачу, качество жизни страдающего энурезом человека будет ухудшаться:
- Появятся дерматологические проблемы: опрелости, дерматиты;
- Чаще будут возникать циститы, уретрит и другие инфекционные заболевания мочевыводящих путей;
- Постоянным спутником человека станет психологический дискомфорт и боязнь общения с людьми. Усложняются интимные контакты, частые ночные пробуждения не дадут выспаться и отдохнуть.
Прогноз при лечении недержания мочи
Прогноз успешного лечения недержания мочи достаточно высок, лекарственное и хирургическое лечение приводит к восстановлению контроля за мочеиспусканием в 90% случаев. Врач определяет, какой именно вид терапии применить, учитывая причины патологии и то, насколько пациент готов участвовать в оздоровительных мероприятиях.
Профилактика энуреза
Если заболевания вызваны наследственностью, травмами, или являются осложнениями после проведенных операций, предотвратить их появление сложно. Но степень риска можно снизить за счет:
- здорового образа жизни;
- правильного питания;
- поддержание оптимального веса;
- отказа от курения и алкоголя;
- контроля состояния при гипертонии и сахарном диабете.
Источник