Мочевой пузырь при продольном сканировании
Содержание статьи
Визуальная диагностика патологий мочевого пузыря
Ветер Д.С. — ветеринарный врач ИВЦ МВА, специалист визуальной диагностики, соискатель кафедры ветеринарой хирургии МГАВМиБ им. К.И. Скрябина.
Бобровский М.А. — ветеринаный врач ИВЦ МВА, аспирант кафедры ветеринарной хирургии МГАВМиБ им. К.И. Скрябина.
Различные патологические процессы в мочевом пузыре встречаются довольно часто. Очень важно правильно диагностировать патологию для назначения адекватного лечения. В данной статье описываются как наиболее часто встречающиеся патологии мочевыделительной системы, так и редкие диагностические находки. А так же рассматриваются методы визуальной диагностики, которые может применить врач для более точной визуализации мочевого пузыря в конкретных случаях.
Рис. 1 — УЗ изображение мочевого пузыря в норме
Рис. 2 — УЗ изображение мочевого пузыря с деформацией стенки от компрессии прямой кишки
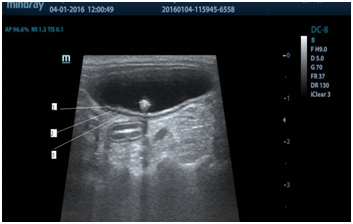
Рис.3 — На изображении четко видны слои мочевого пузыря и уролит на дорсальной стенке с эхоакустической тенью
С точки зрения УЗ-диагностики мочевой пузырь — это полый орган, ан эхогенный по структуре с гипоэхогенной стенкой расположенный в каудовентральной области брюшной полости. (рис.1) В норме все слои хорошо дифференцируются: слизистый и серозный слои гипоэхогенны (рис.3 — 1,3), мышечный слой практически анэхогенен (рис.3-2).
При умеренном наполнении мочой, один из самых легко обнаруживаемых органов. Во время исследования животное укладывается в дорсальной или латеральной позиции. Сканирование проводится трансабдоминально. Если животное агрессивное или лишний стресс опасен и угрожает жизни животного, допускается визуализация мочевого пузыря в положении стоя. Плоскости сканирования мочевого пузыря — сегментарная и сагиттальная.
Для полной визуализации органа, необходимо выполнение двух условий — умеренное наполнение мочевого пузыря и опорожненная прямая кишка. (рис. 1) Второе условие необходимо, дабы исключить деформацию мочевого пузыря кишкой, заполненной каловыми массами, что ошибочно можно принять за конкремент или опухоль (рис.2 -прямая кишка смещает дорсальную стенку мочевого пузыря). При опорожненном мочевом пузыре возможна катетеризация и введения стерильного изотонического 0,9% раствора натрия хлорида в мочевой пузырь или внутривенная инъекция фуросемида из расчета 2 мг на кг веса животного.
Уроцистолитиаз у животных встречается довольно часто, этиология разнообразна, включает климатические, алиментарные, генетические факторы, гормональный дисбаланс, инфекции мочевыделительной системы, анатомические особеннности. Так некоторые породы собак являются носителями генетической мутации, которая формирует предрасположенность к развитию уролитиаза. Данная аномалия установлена у собак породы далматин, у кошек так же существует предрасположенность, но она мало изучена.
При УЗ-диагностике уролиты в мочевом пузыре выглядят, как гипо- или гиперэхогенные структуры в зависимости от плотности. Отличительной особенностью конкремента является наличие четкой эхоакустической тени, благодаря которой можно определить плотность уролита. Так, если эхоакустическая тень начинается под конкрементом (pис.3), его плотность низкая, если тень начинается с середины конкремента и как бы «приподнимает» его над дорсальной стенкой мочевого пузыря, (рис.4) плотность средняя. Если же при сканировании мы видим только верхнюю гиперэхогенную часть конкремента, от которой начинается эхоакустическая тень, и сложно определить его форму, то это свидетельствует о высокой плотности уролита. (pис. 5).
Рис. 4 — конкремент средней плотности в просвете мочевого пузыря.
Рис. 5 — (стенка мочевого пузыря плохо визуализируется, четко видна эхоакустическая тень).
Бывают случаи, когда дифференциация конкремента затруднительна. Так произошло с чихуахуа, которая поступила к нам на прием в критическом состоянии с признаками острой задержки мочи. При УЗ-сканировании мочевого пузыря, полость мочевого пузыря плохо визуализировалась, присутствовала четкая эхоакустическая тень (рис.5), чтобы исключить компрессию прямой кишки каловыми массами, было принято решение провести рентгенографию в левой латеральной проекции. (рис.6) На рентгенограмме четко виден конкремент, занимающий весь просвет мочевого пузыря. Была проведена цистотомия (рис.7), уролит отправлен на анализ.
Рис. 6 — рентгенограмма левая латеральная проекция, в просвете мочевого пузыря конкремент.
Рис.7 — извлеченный конкремент после цистотомии.
Мелкие уролиты опасны выходом из мочевого пузыря по мочеиспускательному каналу, что может вызвать обструкцию уретры, особенно у самцов, у которых уретра имеет специфические анатомические особенности. При обструкции уретры на УЗ сканировании не всегда можно визуализировать конкремент (рис.8 — переполненный мочевой пузырь, уретра в продольном сканировании, проксимальная часть расширена, в просвете визуализируется анэхогенная моча и слои уретры. Конкременты, сгустки, новообразования в просвете уретры не визуализируются).
Рис.8 — мочевой пузырь и расширенная уретра вследствие обструкции конкрементами.
Рис.9 — конкременты в уретре, рентгенограмма в левой латеральной проекции.
После рентгенографии в левой латеральной проекции (рис. 9), в просвете дистальной части уретры визуализируются конкременты (указаны стрелками).
Разрыв мочевого пузыря встречается довольно часто в практике ветеринарного специалиста. Это происходит вследствие травмы (падение с высоты, автотравма). При УЗ сканировании выявляется утолщение стенки мочевого пузыря и наличие свободной жидкости в брюшной полости, в большей степени в районе мочевого пузыря. (рис. 10) Для подтверждения разрыва необходимо провести позитивно-контрастную ретроградную цистоуреографию. (рис. 11 вентро-дорсальная ретроградная цистография). На рис. 11 частично прокрашена полость мочевого пузыря, остальное контрастное вещество распространилось из мочевого пузыря и находится с правой стороны в брюшной полости.
Рис. 10 — УЗ картина разрыва мочевого пузыря, свободная жидкость в брюшной полости.
Рис. 11 — разрыв мочевого пузыря вследствие автотравмы, ретроградная цистография.
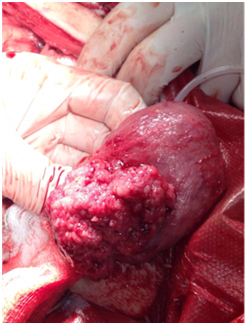
Переходно-клеточная карцинома мочевого пузыря у собаки.
Новообразование мочевого пузыря обычно представляет собой неоднородную структуру, выдающуюся в просвет органа. Наиболее распространенный вид опухолей мочевого пузыря — переходно-клеточная карцинома, которая образуется из переходного эпителия, выстилающего пузырь изнутри. Новообразования мочевого пузыря встречаются довольно редко, но по статистике более 70% из них переходно-клеточный рак.
Существует породная предрасположенность данного заболевания, чаще всего оно встречается у скотч-терьеров, вест-хайленд-уайт терьеров, биглей и колли.
При УЗ сканировании образования могут быть гипо-, гипер- и изоэхогенные по сравнению со стенкой мочевого пузыря и часто выглядят неоднородно.(pис. 12, 13) Располагаются опухоли в районе шейки мочевого пузыря и на его дорсальной стенке.
По УЗИ нельзя определить вид и природу опухолевого процесса, для этого необходима биопсия, но если поверхность новообразования гладкая, это может указывать на мезенхимальное происхождение. Иногда бывает затруднительно дифференцировать плотный кровяной сгусток от пристеночного новообразования мочевого пузыря, для этого необходимо прибегнуть к цветному доплеровскому картированию (ЦДК). (pис. 14)
Организованные сгустки крови и фибрина, лишены сосудистой сети и, следовательно, не могут иметь цветовых локусов при ЦДК (Рис.15), в отличие от опухолей, которые , как правило, хорошо кровоснабжаются (pис.14).
При УЗ сканировании мочевого пузыря могут встретиться неоднородные объемные новообразования, которые на первый взгляд имеют УЗ-признаки злокачественности, но ультрасонография является субъективной, дополнительной диагностикой для врача. Так на рис. 16 мы видим объемное неоднородное образование мочевого пузыря у собаки породы метис 6 лет.
Рис. 12 — УЗ мочевого пузыря собаки породы скотч-терьер 8 лет, переходно-клеточная карцинома.
Рис. 13 — УЗ мочевого пузыря собаки породы шарпей, 10 лет, переходноклеточный рак.
Рис. 14 -УЗ картина новообразования мочевого пузыря, которое хорошо кровоснабжается, режим ЦДК.
Рис. 15 -УЗ картина, кровяной сгусток в мочевом пузыре.
Была проведена диагностическая лапаротомия, в ходе которой выполнена биопсия. Гистологический материал биоптата соответствовал лейомимоме — доброкачественному новообразованию. Животному была проведена парциальная цистэктомия, после операции у собаки наблюдалась положительная динамика, рецидивирования не произошло. Несмотря на массивность опухоли ( вес новообразования достигал около 5 кг) и неоднородную бугристую картину новообразования на УЗИ, прогноз у пациента оказался благоприятным.
Рис.16 — УЗ картина новообразование мочевого пузыря.
Рис. 17 — диагностическая лапаротомия, огромная опухоль мочевого пузыря у собаки.
Список литературы:
- Kruger JM, Osborne CA, Lulich JP. Inherited and congenital disease of the lower urinary tract. In: Osborne CA, Canine and Feline Nephrology and Urology/ 689 c.
- Houston DM, Moore AE, Stone diseases in animals/ Urinary tract stone diseases 370-372 c.
- Dominique Penninck, Marc-Andre d’Anjou Атлас по ультразвуковой диагностике. Исследования у собак и кошек.
Вернуться к списку
Источник
Цистография мочевого пузыря: показания и проведение рентгена мочевого пузыря
По частоте различные болезни мочеполовой системы пока еще не «догоняют» неврологические или сердечно-сосудистые, но уверенно к ним приближаются. Разнообразные инфекции, передающиеся преимущественно половым путем, бактерии, количество, разнообразие и опасность которых растут с каждым днем, — все это способствует проявлению тех или иных заболеваний. Выявить их может цистография мочевого пузыря — процедура, которая одинаково успешно проводится у мужчин и женщин, имеет репутацию высокоточного обследования.
Что представляет собой цистография
Цистография: что это такое? Данный вид рентгенологического исследования организма используется специалистами из области медицины уже достаточно давно. Суть его заключается во введении в мочевой пузырь человека специального вещества — контраста — и последующем рентгеновском снимке органа. Цистография — это метод, снискавший популярность, благодаря высокой информативности, а также ценовой доступности. В отличие от магнитно-резонансной томографии (МРТ), которая требует наличия у медицинского учреждения сложного оборудования, а у пациента — достаточного количества денежных средств, цистографическое обследование не требует подобных затрат.
Виды цистографии
Существует несколько видов диагностики, проводиться они могут как по отдельности, так и в комплексе. Иногда обследование дополняет собой другие рентгенологические исследования, например, уретрографию. Это широко используется врачами, затрудняющимися поставить окончательный диагноз в случае с редкими формами той или иной болезни.
Восходящая цистография
Восходящая цистография — это метод, при котором мочевой пузырь заполняется контрастным веществом непосредственно через мочеиспускательный канал. Процедура крайне информативна, помогает определить многие заболевания даже на начальной их стадии. Единственный минус диагностики — неприятные ощущения, которые может испытывать пациент в ходе медицинских манипуляций.
Нисходящая цистография
От предыдущего метода обследования нисходящая цистография отличается тем, что контраст вводят не в мочевой пузырь, а внутривенно, после чего он выводится почками. Такой вариант менее надежен, поскольку может дать ложный результат, а потому часто используется в сочетании с иными видами рентгенологических обследований. Способ менее популярен и в силу долговременности проведения: сначала диагносту необходимо дождаться, когда контраст по крови дойдет до почек, а затем — когда окажется в мочевом пузыре.
Микционная цистография
Еще один метод — это микционная цистография мочевого пузыря, он дает возможность понять, что происходит не только в пузыре, но и мочеиспускательном канале: такое обследование предполагает, что рентгеновский снимок будет сделан в момент мочеиспускания.
Показания к проведению
Благодаря цистографической диагностике, у специалистов появилась возможность отслеживать самые разные заболевания мочеполовой системы: от наименее значимых до серьезных, требующих скорейшего оперативного вмешательства или интенсивной лекарственной терапии.
При подозрении на туберкулез органов мочеполовой системы
Такое заболевание, как туберкулез, затрагивает не только дыхательную, но и мочеполовую систему человека, о чем знает не каждый пациент. Чтобы не позволить болезни поразить как можно больше тканей, а затем перейти на другие органы, что приведет к летальному исходу, следует провести цистографию мочевого пузыря при обнаружении уже первых тревожных симптомов. В качестве таковых выступают: повышение артериального давления, боли при мочеиспускании, кровь в моче (не всегда).
При подозрении на камни или песок в мочевом пузыре
Рентген мочевого пузыря информативен и при мочекаменной болезни. Это распространенный недуг, поражающий лиц среднего возраста и пожилых людей. Характеризуется острой либо тупой болью, частыми позывами опорожнить мочевой пузырь, общим недомоганием. Без своевременного оказания медицинской помощи приводит к гибели почки. Цистография мочевого пузыря у женщин и мужчин способна выявить также песок в мочевом пузыре — состояние, сопровождающееся болью, ощущением неполного опорожнения при мочеиспускании и иными малоприятными симптомами.
Выявление врожденных патологий мочевыделительной системы
Врожденные патологии сегодня диагностируются уже в детском возрасте, в первые дни и недели жизни. Они могут как не причинять дискомфорта, так и вызывать серьезные физические и даже психические расстройства. В большинстве требуют оперативного вмешательства.
При подозрении на пузырно-мочеточниковый рефлюкс или серьезные травмы мочевого пузыря
Пузырно-мочеточниковый рефлюкс — это патология, характеризующаяся обратным движением мочи (из пузыря в мочеточники), что приводит к развитию воспалительных процессов и инфекции. Может быть врожденным или приобретенным в результате травм. Неблагоприятные физические воздействия на мочевой пузырь также могут явиться причиной неполадок в его функционировании.
Подготовка к процедуре
Если у вас обнаружены показания к цистографии, то за двое суток необходимо начать подготовку к процедуре рентгена мочевого пузыря. Прежде всего требуется исключить из рациона бобовые, сырые овощи, черный хлеб, а также фруктовые и овощные соки. Данные продукты вызывают повышенное газообразование, что может привести к ложным результатам. Если вы курите, то сократите количество сигарет на это время.
Непосредственно перед посещением диагностического кабинета необходимо опорожнить кишечник и сделать клизму.
Проведение цистографии
Как же делают цистографию мочевого пузыря? При восходящем методе пациент ложится на кушетку рентгеновского аппарата, а в его мочеиспускательный канал вводят катетер с контрастом. При необходимости возможна местная анестезия. Затем человека просят несколько раз изменить положение тела. При нисходящей диагностике делают внутривенную инъекцию контрастного вещества. Микционная цистография также проводится при помощи катетера, после чего больному предлагается опорожнить мочевой пузырь.
Противопоказания
Не каждому пациенту разрешено проходить цистографическое исследование. Прежде всего запрет распространяется на аллергиков. В приведенных ниже случаях также выбирают другие виды диагностики.
Присутствие крови в моче (сгустки диагност может принять за камни)
Такой симптом характерен для некоторых инфекционных и воспалительных заболеваний, а также повышенной свертываемости крови.
Образования и воспаления в мочеполовых органах
Если при проведении анализов и других методов диагностики врач обнаружил у вас кисту, добро- или злокачественную опухоль, определил острый воспалительный процесс, то от цистографии придется отказаться.
Последствия исследования мочевого пузыря
Как правило, обследование не имеет побочных эффектов, поэтому вы можете сразу возвращаться к нормальной жизни. Не стоит бояться розоватого оттенка мочи или болезненных ощущений — эти симптомы проходят за 2-3 дня.
Источник
Ультразвуковая оценка уретровезикального угла | PapyrusMed

Среди причин приводящих к опущению и выпадению тазовых органов выделяют следующие моменты:
- травматические повреждения тазового дна в процессе родов;
- несостоятельность соединительнотканных структур в виде системной недостаточности;
- нарушение синтеза стероидных гормонов;
- хронические заболевания сопровождающиеся нарушением обменных процессов и микроциркуляции;
- ретродивиация матки — опущение и выпадение половых органов при ретродивиации матки встречается в 4,5 раза чаще чем в основной популяции;
- брюшные векторные силы — нормальная спинная кривизна защищает тазовую полость от прямой передачи внутрибрюшного давления на тазовое дно. По сравнению с пациентами с нормальной кривизной пациенты с отсутствием поясничного лордоза в 3,2 раза чаще имеют нарушение анатомии и функции тазовых органов.
При опущении тазовых органов при ультразвуковом исследовании оцениваются 2 момента: состояние сухожильно-мышечного каркаса тазовой диафрагмы и взаиморасположение органов малого таза.
Классификация опущений органов малого таза по И.Ф. Славянскому:
Смещение влагалища:
I степень — опущение передней стенки влагалища, задней или обеих вместе; во всех случаях стенки не выходят за пределы входа во влагалище;
II степень — частичное выпадение передней стенки влагалища и части мочевого пузыря, задней и части передней стенки прямой кишки или комбинация обоих выпадений; стенки выходят наружу от входа во влагалище;
III степень — полное выпадение влагалища, которое часто сопровождается и выпадением матки.
Смещение матки:
I степень — опущение матки или ее шейки: шейка опущена до уровня входа во влагалище;
II степень — частичное выпадение матки или ее шейки: шейка матки при напряжении выступает за пределы половой щели;
III степень — неполное выпадение матки: вне половой щели находится не только шейка матки, но и часть тела матки;
IV степень — полное выпадение матки: вне половой щели (между выпавшими стенками влагалища) находится вся матка.
Классификация пролапса гениталий с учетом локализации анатомических нарушений (В.В. Бахаев 2008г.):
передний пролапс гениталий: опущение или выпадение только передней стенки влагалища без цистоцеле или с ним, положение матки правильное. Свидетельствует о повреждении лонно-шеечной фасции и необходимости в реконструкции пузырно-влагалищной перегородки;
центральный (апикальный, срединный) пролапс гениталий: опущение или выпадение матки или культи шейки матки (купола влагалища) без вовлечения стенок влагалища; чаще встречается при элонгации шейки матки. Свидетельствует о повреждении фиксирующего связочного аппарата перешейка матки и необходимости укрепления крестцово-маточных, кардиальных и мартиниевских связок;
задний пролапс гениталий: имеется опущение или выпадение только задней стенки влагалища в сочетании с ректоцеле или без него; положение матки правильное. Свидетельствует о повреждении m. levator ani, анального сфинктера, ректовагинальной фасции и необходимости реконструкции ректовагинальной перегородки. выполнения леваторопластики и перинеорафии.
| Рис. Типы пролапсов тазовых органов. |
 |
Классификация МКБ -10:
N81.0 Уретероцеле у женщин.
N81.1 Цистоцеле — опущение передней стенки влагалища. вовлекающее мочевой пузырь.
N81.2 Неполное выпадение матки и влагалища.
N81.3 Полное выпадение матки и влагалища.
N81.4 Выпадение матки и влагалища неуточненное.
N81.5 Энтероцеле.
N81.6 Ректоцеле — опущение задней стенки влагалища, сопровождающееся опущением прямой кишки.
N81.8 Другие формы выпадения женских половых органов.
N81.9 Выпадение женских половых органов неуточненное.
| Рис. Схема получаемого изображения при трансперитонеальном сканировании малого таза трансабдоминальным датчиком. |
 |
Для описания положения уретры и мочевого пузыря относительно лонного сочленения используется несколько условных ультразвуковых признаков:
- положение шейки матки относительно лонного сочленения и уровня интроитуса;
- отклонение продольной оси уретры от вертикальной оси тела (обозначаемое как угол α);
- величина заднего уретровезикального угла (угла между осью уретры и задней стенкой мочевого пузыря — угол β);
- уровень наиболее низко расположенной точки задней стенки мочевого пузыря относительно нижнего края лонного сочленения;
- форма и размеры цистоцеле;
- наличие и величина деформации передней стенки прямой кишки, ее положение относительно входа во влагалище.
| Клип. Использование микроконвексного датчика для оценки уретровезикального угла. |
| Клип. Использование линейного датчика для оценки уретровезикального угла. |
| Клип. Использование конвексного датчика для оценки уретровезикального угла. |
Ультразвуковыми критериями нормального положения передней стенки влагалища и уретры являются:
- длина уретры в покое не менее 27 мм;
- величина отклонения продольной оси уретры от вертикальной оси тела при пробе Вальсальвы не более 20º;
- величина заднего уретровезикального угла в состоянии покоя 90-110º, отсутствие деформации и пролабирования задней стенки мочевого пузыря при пробе Вальсальвы.
Ответственной за поддержание уретры в физиологическом положении является соединительнотканная и мышечная периуретральная система, которая играет исключительную роль в механизме удержания мочи. В нее входят мышечные пучки тазовой диафрагмы и фасциальные образования, которые поддерживают верхний и средний отделы уретры, оказывают давление на ее заднюю стенку и тем самым ограничивают ее смещение книзу и кзади. При расслаблении мышечной части этой структуры проксимальная часть уретры может смещаться кзади, но только на определенное расстояние. В норме это смещение ограничивают пубоуретральные связки, обеспечивая контроль позиции проксимальной уретры.
Существуют два симптомокомплекса нарушения топографии передней стенки влагалища и задней стенки мочевого пузыря:
1-й вариант — патологическая подвижность (гипермобильность) уретровезикального сегмента — комплекс анатомических изменений, складывающихся из отсутствия анатомических нарушений в состоянии покоя и патологической подвижности уретры относительно вертикальной оси тела при пробе Вальсальвы без цистоцеле или с незначительным цистоцеле. При УЗИ этот симптомокомплекс представлен следующими признаками:
- отсутствие анатомических изменений шейки мочевого пузыря и уретры в покое;
- величина заднего уретровезикального угла в состоянии покоя 90-110º;
- ротация угла α при нагрузке более 20º;
- увеличение угла β при пробе Вальсальвы более 20º.
Клинический симптомы гипермобильности уретровезикального сегмента соответствуют I степени опущения передней стенки влагалища.
2-й вариант — положение передней стенки влагалища изменено уже в состоянии покоя по сравнению нормальным значением и патологически при повышении внутрибрюшного давления. При УЗИ данный симптомокомплекс представлен следующими признаками:
- величина отклонения продольной оси уретры от вертикальной оси тела более 20º (угол α) в покое;
- величина угла β в покое более 110º;
- цистоцеле в покое;
- при повышении внутрибрюшного давления (проба Вальсальве) значение углов α и β в большинстве случаев увеличивается более чем на 20º.
Цистоцеле — смещение книзу мочепузырного треугольника и шейки мочевого пузыря у женщин вследствие опущения передней стенки влагалища. Клинически признано что в формировании цистоцеле принимают участие два основных механизма: ослабление связочного аппарата с опущением стенки влагалища и наличие фасциального дефекта.
Уменьшение заднего уретровезикального угла менее 70º является достоверным признаком цистоцеле.
Ректоцеле — опущение задней стенки влагалища, сопровождающееся опущением прямой кишки.
Энтероцеле — опущение верхнезадней стенки влагалища, содержащее, как правило, петли тонкого кишечника.
«Золотым стандартом» диагностики ректоцеле и энтероцеле по-прежнему остаются рентгенологические методы.
| Клип. Задний уретровезикальный угол в состоянии покоя 100º, при пробе Вальсальвы 143º. Гипермобильная уретра. |
| Клип. Цистоцеле в состоянии покоя, увеличивающееся при пробе Вальсальвы. |
| Клип. Гипермобильность уретры. Задний уретровезикальный угол в состоянии покоя 90º, при пробе Вальсальвы 140º. Формирование при пробе Вальсальвы невыраженного цистоцеле. |
| Клип. Эхограмма. Формирование цистоцеле при пробе Вальсальве. | |
| Клип. Уретровезикальный угол в покое 105º. В покое цистоцеле отсутствует, при повышении внутрибрюшного давления формируется цистоцеле. Проксимальная часть уретры амобильна. | |
 | Рис. Значение заднего уретровезикального угола менее 70º при пробе Вальсальвы за счет формирования цистоцеле. |
| Клип. Уретровезикальный угол в покое 99º. В покое цистоцеле отсутствует, при повышении внутрибрюшного давление формируется цистоцеле. Проксимальная часть уретры амобильна. |
| Клип. Избыточный задний уретровезикальный угол в состоянии покоя (130º) и при пробе Вальсальвы (155º). Гипермобильность проксимальной части уретры. |
| Клип. Уретровезикальный угол в покое 140º, при пробе Вальсальвы 165º. Гипермобильная уретра. |
| Клип. Уретровезикальный угол в покое 150º, при пробе Вальсальвы 180º. Гипермобильная уретра. |
| Клип. Недостаточность уретро-везикального угла. Гипермобильная уретра. |
| Клип. Недостаточность уретро-везикального угла. Гипермобильная уретра. Недостаточность внутреннего отверстия уретры. |
| Клип. Уретровезикальный угол в покое 125º, при пробе Вальсальвы 170º. Гипермобильная уретра. |
| Клип. Уретровезикальный угол в покое 148º, при пробе Вальсальвы 171º. Гипермобильная уретра. |
| Клип. Уретровезикальный угол в покое 145º, при пробе Вальсальвы 168º. Гипермобильная уретра. Укорочение уретры до 24 мм при пробе Вальсальвы. |
| Клип. Уретровезикальный угол в покое 144º, при пробе Вальсальвы 150º. Гипермобильная уретра. Недостаточность внутреннего отверстия уретры. |
| Клип. Парауретральная киста. |
| Клип. Та же пациентка после оперативного лечения. |
| Клип. Визуализация слинговой нити (сетки). |
| Клип. Слинговая сетка (правая ветвь сохранная, левая — рассечена). |
Тазовое дно.
Современные аппараты высокого класса с высокочасточными мультичастотными датчиками позволяют оценивать анатомические структуры, ранее считавшиеся недифференцируемыми, — структуры тазового дна, тазовые фасции, минимальные изменения анальных сфинктеров, рубцовую деформацию мышц промежности.
Анатомия.
В латеральных отделах поверхностного пространства промежности располагаются ножки клитора, начинающиеся от лобковых и седалищных костей и покрытые m. ischiocavernosus. Кзади расположены поверхностные поперечные мышцы промежности (mm. transversi perinei superfacialis). Медиально, охватывая с боков отверстие влагалища, уретру и клитор, лежит луковино-губчатуая мышца (m. bulbospongiosus) (или луковично-пещеристая — m. bulbocavernosus). Ниже расположены внутренний и наружный анальные сфинктеры (mm. sphincteri ani internus et externus). Diafragma urogenitale, mm. sphincter ani internus, levator ani и sphincter ani externus соединяются между собой в области промежности, образуя сухожильный центр — centrum tendineum.
В глубоком пространстве промежности, расположенным между поверхностным и глубоким листками мочеполовой фасции (fascia urogenitale), лежат глубокая поперечная мышца промежности (m. transversus perinei profundus) и собственно m. levator ani. Массив мышцы, поднимающей задний проход, представлен несколькими мышечными пучками: m. puborectalis, m. pubococcygeus, m. ileococcygeus.
 | Рис. Топография поверхностных мышц тазового дна. |
| Рис. Топография поверхностных мышц тазового дна. |
 |
| Рис. Мышцы и фасции женской промежности. |
 |
| Рис. Мышцы женской промежности. |
 |
| Рис. Мышцы женской промежности. |
 |
 |
Однако не все мышцы одинаково хорошо визуализируются при ультразвуковом исследовании.
Основные структуры тазового дна визуализируемые при ультразвуковом исследовании:
- тазовая диафрагма — образована мышцами, поднимающими задний проход;
- мочеполовая диафрагма — в виде треугольника мышечной пластинки, выполняющей лонную дугу и заполняющей тазовое дно;
- глубокая поперечная мышца промежности (m. transversus perinei perinei profundus) — через которую проходят уретра и влагалище;
- поверхностная поперечная мышца промежности (m. transversi perinei superfacialis) — расположена поперечно на уровне верхнего края анального сфинктера;
- наружный и внутренний анальные сфинктеры, охватывающих задний проход;
- луковично-пещеристая мышца (m. bulbocavernosus, m. bulbospongiosus) — состоит из поверхностных и глубоких листков, с обеих сторон окружающих наружную треть влагалища и уретру;
- m. ischiocavernosus — расположена с обеих сторон вдоль лонной дуги между седалищным бугром и клитором;
- лобково-прямокишечная мышца (m. puborectalis) — берет начало от одной лобковой кости, петлей охватывает инфралеваторный отдел прямой кишки сзади, располагаясь снизу и снаружи от медиальных порций леватора, вплетающихся в продольную мышцу заднего прохода. Она граничит с проксимальной частью глубокой порции наружного сфинктера и, завершая петлю, второй ножкой фиксируется к другой лобковой кости.
Анатомическим ориентиром при продольном сканировании служит лонное сочленение, определяемое при любых условиях, при поперечном сканировании — анальное отверстие и уровень входа во влагалище.
При поперечном сканировании в серошкальном режиме при помощи трансвагинального или линейного датчика визуализируются структуры, формирующие тазовое дно: mm. levatores ani, m. sphincter ani externus, m. sphincter ani internus, centrum tendineum, m. transversus perinei superfacialis, m. bulbocavernosus, m. puborectalis.
Наиболее дистальными визуализируемыми структурами служат анальное отверстие и треугольник мочеполовой диафрагмы. При таком сканировании возможна оценка слизистой оболочки прямой кишки и анальных сфинктеров. Внутренний сфинктер определяется в виде кольцевидной гипоэхогенной структуры с четкими границами, окружающей гиперэхогенный контур слизистой оболочки прямой кишки. Наружний сфинктер определяется как гиперэхогенная кольцевидная структура, кнаружи от внутреннего сфинктера, с менее четкими краями. Ширина внутреннего анального сфинктера практически равномерна, наружный сфинктер в 25% наблюдений в верхней полуокружности имеет меньшую ширину, чем в задней полуокружности и боковых отделах.
Наружный слой тазового дна представлен треугольной мышечной пластиной мочеполовой диафрагмы (diafragma urogenitale), заполняющей тазовое дно. При отсутствии анатомических нарушений тазового дна основание треугольника мочеполовой диафрагмы составляет 4,8 ± 0,5 см, а его стороны 5,0 ± 0,5 см.
M. transversus perinei superfacialis определяется в основании треугольника мочеполовой диафрагмы в виде повышенной эхогенности мышечного пучка, идущего в поперечном направлении, с неоднородной эхо-структурой. По мнению ряда авторов исследование размеров и топографии поверхностной поперечной мышцы промежности не представляет интереса с точки зрения оценки состояния тазового дна.
M. levator ani визуализируется в виде мышечного массива, расположенного латеральнее и проксимальнее мочеполовой диафрагмы и не имеющего четких границ в пределах развертки датчика. На этом основании возможности оценки состояния леваторов с помощью ультразвуковой диагностики ограничены.
Сухожильный центр промежности определяется в виде гипоэхогенной структуры между задней стенкой влагалища и передней стенкой прямой кишки. Сухожильный центр образуется частично за счет перекреста волокон наружного анального сфинктера, частично — за счет соединения медиальных волокон бульбокавернозных мышц. Измерение высоты сухожильного центра производится вертикально, от верхнего края наружного анального сфинктера до слизистой оболочки влагалища без надавливания датчиком на стенку влагалища. В норме толщина сухожильного центра составляет 10-15 мм.
Мышечные пучки m. bulbocavernosus, представляющей собой поверхностные медиальные пучки m. levator ani, часто обозначаемые как «ножки леваторов», визуализируются как более гипоэхогенные структуры с относительно четкими контурами, расходящиеся от сухожильного центра промежности, охватывающие латерально стенки влагалища. Измерение толщины мышечных пучков проводится на уровне верхнего края нару