Мочевой пузырь лучевая анатомия
Содержание статьи
Лучевая анатомия и физиология мочевой системы.
Ультразвуковое исследование.
Неизмененные почки имеют четкие и ровные контуры. Паренхима средней эхогенности, более низкая или одинаковая с эхогенностью паренхимы печени с четкой дифференциацией на корковый и мозговой слой. Мозговой слой представлен пирамидами в виде гипоэхогенных участков треугольной формы расположен верхушкой к почечному синусу. Почечный синус образует центральную часть почки, является преимущественно гиперэхогенным за счет жировой клетчатки, окружающей чашечно-лоханочную систему и почечные сосуды. Визуализация чашечек и лоханки зависит от степени гидратации, в обычных условиях в подавляющем большинстве случаев чашецно-лоханочная система не визуализируется. В области ворот почки визуализируются почечные сосуды — вена и артерия в виде эхонегативних трубчатых образований. Не измененные мочеточники не визуализируются. Наполненный мочевой пузырь имеет вид эхонегативного образования характерной формы с четкими равными контурами.
Рентгенологическое исследование(экскреторная. урография).
Положения почек: оси почек параллельны внешнему контуру поясничных мышц. Почки расположены — на уровне от 11-го грудного до 3-го поясничного позвонка. Левая почка обычно выше, чем правая приблизительно на 2 см. Длина почек на рентгенограмме 11-15 см. Различие в длине между почками не превышает 1,5 см. Контуры почек четкие, ровные. Паренхима равномерной толщины — 1,5-2 см, в области полюсов почки — несколько толще. Контрастированые малые чашечки распределены довольно равномерно и симметрично, имеют своеобразные «вдавлення» у основания, обусловленные сосочками. Малые чашечки сливаются в большие чашечки, которые в свою очередь образуют лоханку. Почечная лоханка имеет вариабельну локализацию, размеры и форму. Обычно ее форма приближена к треугольной с основанием параллельным длинной оси почки. Неизмененные мочеточники обычно визуализируются отдельными участками за счет их перистальтики. Ширина тени уретры не превышает 7 мм в любом участке. Мочевой пузырь имеет вид однородной тени определенной формы с четкими и равными контурами.
Компьютерная томография.
На КТ почки имеют эллипсоидную или округлую форму с четкими контурами за счет окружающей периренальной клетчатки. Паренхима имеет равномерную мягкотканную плотность, почечный синус имеет плотность жировой ткани.
На безконтрастных изображениях корковый и мозговой слои не диференциируются. Четко отображаются передний, задний параренальные и периренальные пространства. Чашечно-лоханочная система имеет характерный вид с равномерной толщиной паренхимы вокруг нее. Мочеточники имеют вид круглых плотных структур (аксиальные срезы) расположенных на поясничных мышцах (могут не определяться на всех срезах из-за перистальтики). Мочевой пузырь имеет четкие контуры ,тонкую стенку. Интенсивность тени зависит от количества контраснтого вещества, которое достигло мочевого пузыря.
Магнитно-резонансная томография.
МРТ-анатомия почек подобна Кт-анатомии в аксиальных срезах. Преимущество МРТ состоит в мультипланарности исследования. В Т1-взвешенных изображениях, который дает сигнал средней и высокой интенсивности, мозговой слой имеет низкую интенсивность, благодаря чему определяется четкая дифференциация слоев паренхимы. В Т2-взвешенных изображениях дифференцирование коры и пирамид менее четкое. В воротах почки четко визуализируются сосуды.
Радионуклидные исследования.
Радиоренография.
Нормальная ренограма состоит из трех сегментов: сосудистый — отображает прохождение РФП по сосудам почки, секреторный — отображает процесс накопления РФП клетками проксимальных канальцев нефрона, экскреторный — отображает процесс вывода РФП. Количественная оценка: Тмах — 3,2± 0,15 мин, Т1/2 — 7,2±0,48 мин, амплитуда ренограммы — 83,4± 3,0 имп/с, показатель Винтера — 43,1± 1,67.
Динамическая реносцинтиграфия.
Обработка результатов проводится в несколько этапов: при покадровой оценке изображение определяются форма, размеры, расположения почек. Далее проводится анализ по зонам интереса — сердце, почки.
К основным методам структурного анализа относят УЗИ, КТ, МРТ. Структурные изменения со стороны мочевой системы оценивают с помощью экскреторной урографии. Основными методами оценки функции мочевой системы являются радионуклидные методы, экскреторная урография.
Лучевая анатомия половых органов.
Ультразвуковая анатомия.
Предстательная железа в аксиальных срезах имеет типичную форму, объем не превышает 25-30 см3. Эхоструктура паренхимы однородная, контуры четкие равные непрерывные. Семенные пузырьки имеют вид гипоэхогенных однородных трубчатых структур толщиной до 10мм с четкими контурами.
Размеры яичек взрослого мужчины 4-5см в длину и 2-3см в диаметре. Структура их однородная, средней эхогенности. В норме визуализируется головка придатка(1,5х1,0см), эхогенность его аналогична яичку или несколько ниже. Между оболочками яичек определяется небольшое количество жидкости. Вены семенного канатика имеют диаметр 0,1-0,2см, при пробе Вальсальви диаметр их не изменяется.
Матка в норме на продольных эхограмах имеет грушевидную форму, на поперечных — овоидную с четкими ровными контурами. Миометрий однородной эхоструктуры. Эндометрий образует гиперехогенную полоску, которая расположена центрально, равномерной толщины. Структура зависит от фазы цикла. Полость матки не содержит содержимого. Неизмененные маточные трубы и связки матки не визуализируются. Яичники определяются латерально от матки как образования овальной формы средней эхогенности с эхонегативными включениями разных размеров — от 5 до 25 мм (фолликулярный аппарат). При динамическом исследовании можно проследить созревание фолликула, образования желтого тела. В менопаузе яичники имеют однородную эхоструктуру без фолликулов. В второй фазе цикла в полости таза может определяться небольшое количество свободной жидкости.
КТ- и МР-анатомия.
На КТ матка имеет гомогенную мягкотканную плотность, эндометрий секреторной фазы имеет более низкую плотность, чем миометрий из-за развитой сосудистой сети. Форма матки зависит от уровня среза, поскольку получают только аксиальные срезы. Маточные трубы, широкие связки и яичники обычно не визуализируются. Параметрий имеет плотность жира, четко отличается от тазовой мускулатуры.
МРТ позволяет получить детальное изображение анатомии малого таза ввиду мягкотканной контрастности. На МРТ изображение матки зависит от выбранной импульсной последовательности. На Т-2 взвешенных изображениях эндометрий визуализируется благодаря характерному высокоинтенсивному сигналу. Также можно визуализировать яичники и широкие связки.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
—
| ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Источник
LUChEVAYa_ANATOMIYa_MOChEVOGO_PUZYRYa
Глава 14
ЛУЧЕВАЯ АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯ
НОРМАЛЬНАЯ И ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯ
Мочевой пузырь (МП) представляет собой полый орган для скопления и выведения мочи. Расположен в малом тазу. Его емкость в норме составляет около 400-700 мл. Физиологический объем 200-250 мл.
Наполненный мочевой пузырь имеет овальную форму. Его более широкая часть (основание) обращена вниз и назад по направлению к прямой кишке у мужчин или к влагалищу у женщин. Более заостренная часть (верхушка) прилежит к верхней части передней стенки живота. Лежащую между верхушкой и дном пузыря часть называют телом. Передняя стенка МП прилежит к лонному сочленению, а задняя, окруженная рыхлой клетчаткой, отделена от прямой кишки семенными пузырьками у мужчин, у женщин прилежит к влагалищу и матке. Задневерхняя поверхность мочевого пузыря покрыта брюшиной. Стенка МП, за исключением шейки, имеет одинаковое строение и состоит из слизистой оболочки, подслизистого и мышечных слоев. Внутренняя поверхность незаполненного мочевого пузыря отличается хорошо выраженной складчатостью. Эти складки могут имитировать различные патологические образования, поэтому для адекватной оценки органа при любом методе исследования необходимо его тугое заполнение.
УЛЬТРАЗВУКОВАЯ АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯ
УЗ И М П проводится через переднюю брюшную стенку (трансабдоминально), а также с применением внутриполостных высокочастотных датчиков (трансректальный, трансвагинальный и трансуретральный методы сканирования). Более детальное изображение достигается при использовании внутриполостного сканирования.
На поперечных эхограммах, сделанных со стороны передней брюшной стенки, МП имеет форму горизонтально расположенного овала, на продольных эхограммах — вертикально расположенного овала. Наполненный пузырь представляет собой анэхогенное образование, лишенное внутренних эхоструктур, с четкой и ровной внутренней поверхностью. Его задняя стенка визуализируется лучше передней. У женщин непосредственно за МП видна матка (рис. 14.1), у мужчин — предстательная железа (рис. 14.2). Шейка пузыря при исследовании со стороны пе-
314
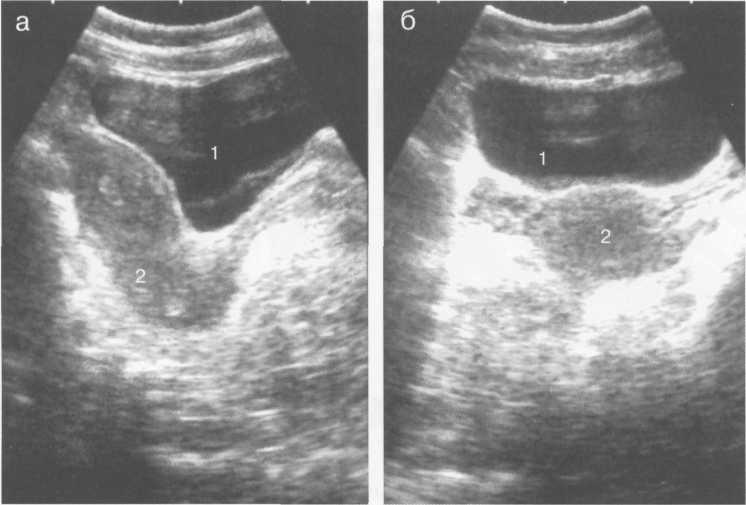
Рис. 14.1. УЗИ мочевого пузыря женщины. Продольное (а) и поперечное (б) сканирование.
1 — мочевой пузырь; 2 — матка.
редней брюшной стенки визуализируется хуже из-за мощной акустической тени симфиза. Стенки МП определяются как гиперэхогенные линейные структуры, толщиной не более 4 мм. Применение внутриполостных датчиков в ряде случаев позволяет дифференцировать различные слои стенки органа (рис. 14.3).
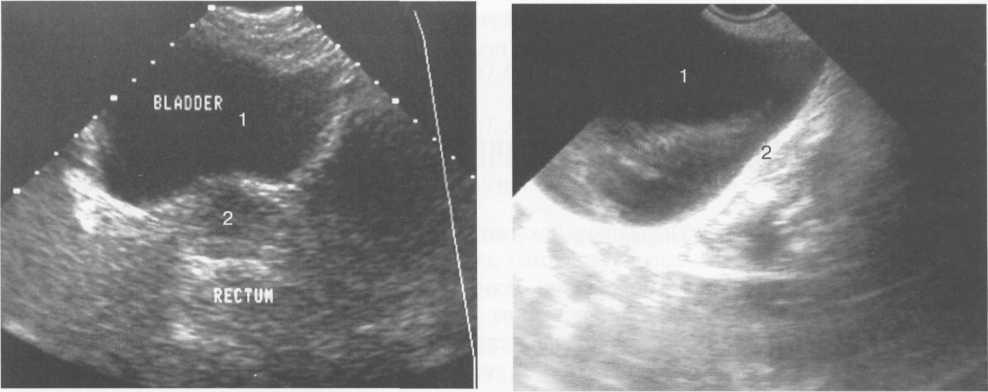
Рис. 14.2. УЗИ мочевого пузыря мужчины. Поперечное сканирование.
1 — мочевой пузырь; 2 — предстательная железа.
Рис. 14.3. УЗИ мочевого пузыря. Трансвагинальное сканирование.
1 — мочевой пузырь; 2 — стенка мочевого пузыря.
315
У детей МП располагается выше, чем у взрослых, и часто имеет грушевидную форму, узким концом направленную книзу. У новорожденных он расположен выше лонного сочленения, поэтому при хорошем наполнении весь орган можно осмотреть при исследовании со стороны передней брюшной стенки. К возрасту 1 года мочевой пузырь опускается, и нижняя его граница достигает лонного сочленения. К 10-12 годам нижняя граница МП располагается на том же уровне, что и у взрослых.
РЕНТГЕНОАНАТОМИЯ МОЧЕВОГО ПУЗЫРЯ
Нормальный МП в зависимости от возраста на цистограмме имеет округлую, овальную или пирамидальную форму, в боковых проекциях — форму неправильного треугольника или полигональную форму. Нижняя граница наполненного пузыря расположена на уровне верхнего края лонного сочленения, верхняя достигает уровня Sra. По мере опорожнения уменьшается главным образом в вертикальном направлении за счет опускания верхней стенки, которая прогибается вниз до середины симфиза или до его нижнего края.
У детей МП несколько приподнят над лонным сочленением, имеет грушевидную форму. У женщин поперечный размер обычно больше продольного, при нетугом заполнении имеет характерную седловидную форму из-за давления матки. Стенки МП обычно ровные, гладкие, но при спастическом сокращении может быть зазубренность. При малом наполнении появляется неровность стенок и даже ложные «дефекты наполнения» В косой проекции в положении на животе он приобретает коническую форму, следуя за передней стенкой живота в направлении остатков урахуса. Нижний контур МП позади мочеточникового треугольника определяется как выгнутая книзу симметрично расположенная линия. Место перехода мочеточникового треугольника в уретру (шейку пузыря) имеет вид мелкой воронки. У женщин позадимочеточниковая ямка мельче, чем у мужчин, из-за этого ее нижний контур часто отсутствует на цистограмме.
КТ- И МРТ-АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯ
На аксиальных томограммах мочевой пузырь располагается в центральных отделах малого таза на уровне Sm. Величина и форма его зависят от степени наполнения и состояния рядом расположенных органов. Верхняя и средняя трети прилежат к брыжейке и кишечнику, передняя часть — к передней брюшной стенке. Опорожненный МП лежит целиком на мочеполовой диафрагме, стенки его, за исключением мочепузырного треугольника, толстые, с выраженной складчатостью. При тугом заполнении мочевого пузыря его стенки хорошо визуализируются как мягкотканные структуры равномерной толщины (1-3 мм). Стенки мочевого пузыря могут быть деформированы петлями кишечника. Наружный контур МП подчеркнут перивезикаль-ной жировой клетчаткой. Жировая прослойка отделяет мочевой пузырь и от лобковых костей (ретропубикальное пространство).
При КТ для более четкой дифференциации окружающих тканей от стенок МП рекомендуется предварительное контрастирование петель кишечника. Хорошая визуализация его стенок достигается и при болюсном усилении. Плотность мочи зависит от ее концентрации и
316

Рис. 14.4. КТ мочевого пузыря.
а — уровень шейки; б — уровень тела.
1 — мочевой пузырь; 2 — головка бедренной кости; 3 — ампула прямой кишки; 4 — внутренняя запира-
тельная мышца; 5 — лонная кость; 6 — предстательная железа; 7 — большая ягодичная мышца.
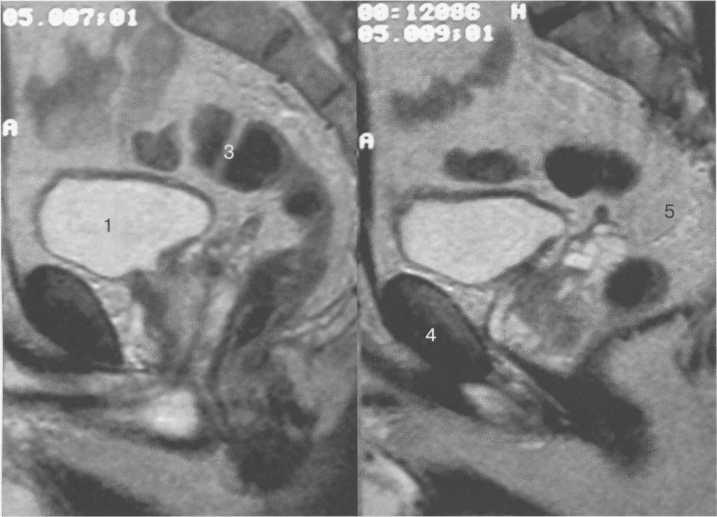
Рис. 14.5. МРТ мочевого пузыря. Т2-ВИ.
1 — мочевой пузырь; 2 — предстательная железа; 3 — ректосигмоидный отдел кишечника; 4 — лонная кость; 5 — семенной пузырек.
колеблется в пределах от 0-10 HU при тугом заполнении МП и до 20-29 HU — при слабом (рис. 14.4).
При МРТ любая импульсная последовательность позволяет визуализировать стенки мочевого пузыря, его содержимое, паравезикальную клетчатку. Моча имеет низкую интенсивность сигнала на Т1-ВИ и высокую на Т2-ВИ (рис. 14.5, 14.16). Для оценки паравезикальной клетчатки предпочтительнее Т1-ВИ и изображения с подавлением сигнала от жира (STIR, FAT SAT). Экзофитные образования более четко определяются на Т2-ВИ. МРТ позволяет визуализировать мочевой пузырь в различных плоскостях: коронарной, аксиальной, фронталь-
Рис. 14.6. МРТ мочевого пузыря. Т2-ВИ.
ной, дает достоверную информацию о других органах малого таза, позволяет выявлять увеличенные лимфатические узлы.

Литература
1. Габуния В.И., Колесникова Е.К. Компьютерная томография в клинической диагностике.- М.: Медицина, 1995.- С. 35.
2. Георгии, Н.К., Куражос Б.М. Цистоуретерография у детей.- Кишинев: Штиинца, 1986.- С. 20.
3. Зубарев Л.В., Гажонова В.Е. Диагностический ультразвук. Уронефрология.- М.: ООО «Фирма Стром», 2002.- С. 105-108.
4. Капустин СВ., Пименов СИ. Ультразвуковое исследование мочевого пузыря, мочеточников, почек.- Минск: Белмедкнига, 1998.- С. 32.
5. Пытель А.Я., Пытель Ю.А. Рентгенодиагностика урологических заболеваний.- М.: Медицина, 1968.- С. 49.
6. Терновой С.К., Синицын В.Е. Компьютерная томография и магнитно-резонансная томография брюшной полости. Учебный атлас. CD-диск.- М.: Видар-М, 200.
7. Хитрова А.Н. Ультразвуковая диагностика заболеваний мочевого пузыря. Клиническое руководство по ультразвуковой диагностике/Под ред. В.В.Митькова.- М.: Видар, 1996.-Т. 1.- С. 90.
8. ЦыбА.Ф., Гришин Г.И., Нестайко Г.В. Ультразвуковая томография и прицельная биопсия в диагностике опухолей малого таза.- М.: Кабур, 1994.- С. 85.
9. Higgins СВ., Hricak Н., Helms C.A. Magnetic resonance imaging of the body. 2nd ed.- New York: Raven Press, 1992.- P. 961-970.
10. Robett R., John R. Clinical Magnetic Resonance Imagine.- Philadelphia, 1990.- P. 920-922.
11. Stark D.D., Bradley W.G. Magnetic resonance imaging. 2nd ed.- St. Louis: Mosby-Year Book, 1992.- P. 1887-1904.
12. Wegener O.H. Whole Body Computed Tomography.- Boston, 1992.- P. 415-420.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник