Лучевая анатомия мочевого пузыря
ЛУЧЕВАЯ АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯ
ЛУЧЕВАЯ АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯ
НОРМАЛЬНАЯ И ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯ
Мочевой пузырь (МП) представляет собой полый орган для скопления и выведения мочи. Расположен в малом тазу. Его емкость в норме составляет около 400—700 мл. Физиологический объем 200—250 мл.
Наполненный мочевой пузырь имеет овальную форму. Его более широкая часть (основание) обращена вниз и назад по направлению к прямой кишке у мужчин или к влагалищу у женщин. Более заостренная часть (верхушка) прилежит к верхней части передней стенки живота. Лежащую между верхушкой и дном пузыря часть называют телом. Передняя стенка МП прилежит к лонному сочленению, а задняя, окруженная рыхлой клетчаткой, отделена от прямой кишки семенными пузырьками у мужчин, у женщин прилежит к влагалищу и матке. Задневерхняя поверхность мочевого пузыря покрыта брюшиной. Стенка МП, за исключением шейки, имеет одинаковое строение и состоит из слизистой оболочки, подслизистого и мышечных слоев. Внутренняя поверхность незаполненного мочевого пузыря отличается хорошо выраженной складчатостью. Эти складки могут имитировать различные патологические образования, поэтому для адекватной оценки органа при любом методе исследования необходимо его тугое заполнение.
УЛЬТРАЗВУКОВАЯ АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯ
УЗ И М П проводится через переднюю брюшную стенку (трансабдоминально), а также с применением внутриполостных высокочастотных датчиков (трансректальный, трансвагинальный и трансуретральный методы сканирования). Более детальное изображение достигается при использовании внутриполостного сканирования.
На поперечных эхограммах, сделанных со стороны передней брюшной стенки, МП имеет форму горизонтально расположенного овала, на продольных эхограммах — вертикально расположенного овала. Наполненный пузырь представляет собой анэхогенное образование, лишенное внутренних эхоструктур, с четкой и ровной внутренней поверхностью. Его задняя стенка визуализируется лучше передней. У женщин непосредственно за МП видна матка (рис. 14.1), у мужчин — предстательная железа (рис. 14.2). Шейка пузыря при исследовании со стороны пе-
314
Рис. 14.1. УЗИ мочевого пузыря женщины. Продольное (а) и поперечное (б) сканирование.
1 — мочевой пузырь; 2 — матка.
редней брюшной стенки визуализируется хуже из-за мощной акустической тени симфиза. Стенки МП определяются как гиперэхогенные линейные структуры, толщиной не более 4 мм. Применение внутриполостных датчиков в ряде случаев позволяет дифференцировать различные слои стенки органа (рис. 14.3).
Рис. 14.2. УЗИ мочевого пузыря мужчины. Поперечное сканирование.
1 — мочевой пузырь; 2 — предстательная железа.
Рис. 14.3. УЗИ мочевого пузыря. Трансвагинальное сканирование.
1 — мочевой пузырь; 2 — стенка мочевого пузыря.
315
У детей МП располагается выше, чем у взрослых, и часто имеет грушевидную форму, узким концом направленную книзу. У новорожденных он расположен выше лонного сочленения, поэтому при хорошем наполнении весь орган можно осмотреть при исследовании со стороны передней брюшной стенки. К возрасту 1 года мочевой пузырь опускается, и нижняя его граница достигает лонного сочленения. К 10—12 годам нижняя граница МП располагается на том же уровне, что и у взрослых.
РЕНТГЕНОАНАТОМИЯ МОЧЕВОГО ПУЗЫРЯ
Нормальный МП в зависимости от возраста на цистограмме имеет округлую, овальную или пирамидальную форму, в боковых проекциях — форму неправильного треугольника или полигональную форму. Нижняя граница наполненного пузыря расположена на уровне верхнего края лонного сочленения, верхняя достигает уровня Sra. По мере опорожнения уменьшается главным образом в вертикальном направлении за счет опускания верхней стенки, которая прогибается вниз до середины симфиза или до его нижнего края.
У детей МП несколько приподнят над лонным сочленением, имеет грушевидную форму. У женщин поперечный размер обычно больше продольного, при нетугом заполнении имеет характерную седловидную форму из-за давления матки. Стенки МП обычно ровные, гладкие, но при спастическом сокращении может быть зазубренность. При малом наполнении появляется неровность стенок и даже ложные «дефекты наполнения» В косой проекции в положении на животе он приобретает коническую форму, следуя за передней стенкой живота в направлении остатков урахуса. Нижний контур МП позади мочеточникового треугольника определяется как выгнутая книзу симметрично расположенная линия. Место перехода мочеточникового треугольника в уретру (шейку пузыря) имеет вид мелкой воронки. У женщин позадимочеточниковая ямка мельче, чем у мужчин, из-за этого ее нижний контур часто отсутствует на цистограмме.
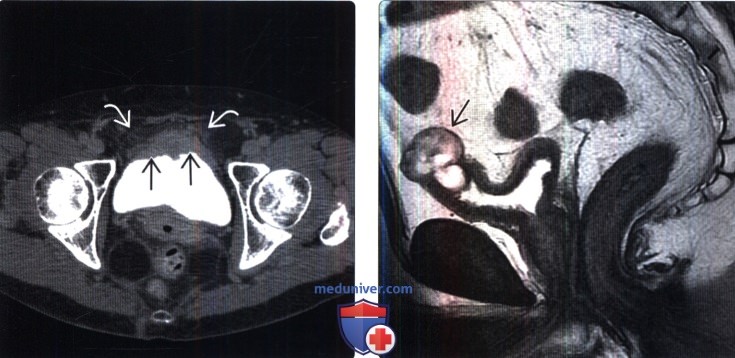
КТ– И МРТ–АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯ
На аксиальных томограммах мочевой пузырь располагается в центральных отделах малого таза на уровне Sm. Величина и форма его зависят от степени наполнения и состояния рядом расположенных органов. Верхняя и средняя трети прилежат к брыжейке и кишечнику, передняя часть — к передней брюшной стенке. Опорожненный МП лежит целиком на мочеполовой диафрагме, стенки его, за исключением мочепузырного треугольника, толстые, с выраженной складчатостью. При тугом заполнении мочевого пузыря его стенки хорошо визуализируются как мягкотканные структуры равномерной толщины (1—3 мм). Стенки мочевого пузыря могут быть деформированы петлями кишечника. Наружный контур МП подчеркнут перивезикаль-ной жировой клетчаткой. Жировая прослойка отделяет мочевой пузырь и от лобковых костей (ретропубикальное пространство).
При КТ для более четкой дифференциации окружающих тканей от стенок МП рекомендуется предварительное контрастирование петель кишечника. Хорошая визуализация его стенок достигается и при болюсном усилении. Плотность мочи зависит от ее концентрации и
316
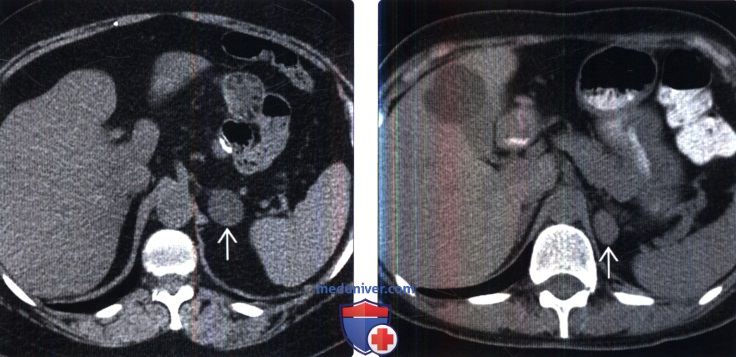
Рис. 14.4. КТ мочевого пузыря.
а — уровень шейки; б — уровень тела.
1 — мочевой пузырь; 2 — головка бедренной кости; 3 — ампула прямой кишки; 4 — внутренняя запира-
тельная мышца; 5 — лонная кость; 6 — предстательная железа; 7 — большая ягодичная мышца.
Рис. 14.5. МРТ мочевого пузыря. Т2-ВИ.
1 — мочевой пузырь; 2 — предстательная железа; 3 — ректосигмоидный отдел кишечника; 4 — лонная кость; 5 — семенной пузырек.
колеблется в пределах от 0—10 HU при тугом заполнении МП и до 20—29 HU — при слабом (рис. 14.4).
При МРТ любая импульсная последовательность позволяет визуализировать стенки мочевого пузыря, его содержимое, паравезикальную клетчатку. Моча имеет низкую интенсивность сигнала на Т1-ВИ и высокую на Т2-ВИ (рис. 14.5, 14.16). Для оценки паравезикальной клетчатки предпочтительнее Т1-ВИ и изображения с подавлением сигнала от жира (STIR, FAT SAT). Экзофитные образования более четко определяются на Т2-ВИ. МРТ позволяет визуализировать мочевой пузырь в различных плоскостях: коронарной, аксиальной, фронталь-
Рис. 14.6. МРТ мочевого пузыря. Т2-ВИ.
ной, дает достоверную информацию о других органах малого таза, позволяет выявлять увеличенные лимфатические узлы.
Источник
) : 1. (). , , ( ) . ( 85-120 3-5 . ). (25-70 ), , , , . 10-20 (HU), , ( ) (, ). , (.. -/ ) ( , / ). — , , . , ( , /, ), . . (0,625-1,25 ), (, 2,5 ) . ; (). . , , , , . HU. 2. — (). — , -. : 1 . (). — , . () 1 — 2- : 2-, , , 2- , , . — , , () . , , MPT- : , . 3. . 40 , () : . : . (, , ) . : , , , ( FDA).
) ( ): 1. KT- (). , (, , ). . ( ) . . ( ), . , (MIP) 64- . , , — . , , , , . , , ( , , , ). , , . : 1 30-60 . , . 2. — (). . — 2- 1- . , / . 1-, 2- , . 2- . . . , 2- , 1 — . , . 3. , . ; , 1 . , , . , . — , , , ,
) : 1. . -, . , , . . ( ) , , / , . , ( , ). , , , . () ( — / ). , ( ), , . . ( ) . ( ), — , , FDA. , , , , . . 2. . , . , . ( , ) , . , , ( ) . 3. . () , , -, . — , , . . — . , (BOLD), ( ). 4. . . -99m MAG3 (-99 ) . . , , . . ( — ) , . Tc-99m DMSA ( -99m ). , . , ( -) . , , , , , . , , , [ (MDRD)j. (, ) .
) : 1. . , . ( , . . , ), , , , ( < 10 HU ( , , ). — , , , . . , , , . -. (, , ), . , , ( 4 ), , . , — , . 2. . , , . , . , — 2— . ) : 1. . 90%. — , . ( TNM). , . , . , . , , . , , , / ( N TNM). 2. . . 1-, 2- . , , . , . ( 1 /2- , — ) , , . (USPIO) , . ) : — « « : . : 20.9.2019 |
Источник