Лейкоплакия мочевого пузыря на латыни
Содержание статьи
ейкоплакия мочевого пузыря у женщин – первые симптомы и лечение
Лейкоплакия мочевого пузыря сопровождается воспалением стенок органа, но явные клинические признаки заболевания отсутствуют. Поэтому женщины, страдающие от этой патологии, долгое время могут посещать различных специалистов, а диагноз так и остается невыясненным.
Содержание:
- Лейкоплакия мочевого пузыря – что это
- Причины возникновения
- Симптомы лейкоплакии мочевого пузыря
- Диагностика лейкоплакии мочевого пузыря
- Лечение лейкоплакии мочевого пузыря
- Осложнения
- Лейкоплакия мочевого пузыря во время беременности
Лейкоплакия мочевого пузыря – что это
Лейкоплакия мочевого пузыря – это перерождение нормального эпителия в плоский с формированием участков ороговения. Обнаружить эти патологические изменения удастся только после проведения биопсии с гистологическим исследованием забранных тканей.
Лейкоплакия может поражать различные органы, в которых присутствует переходной эпителий. Лейкоплакия мочевого пузыря и его шейки – это серьезное заболевание, от которого чаще всего страдают женщины репродуктивного возраста. Патология сопровождается интенсивными болями, которые негативным образом отражаются на самочувствии пациентки. Болезненные ощущения возникают по той причине, что измененные ткани оказываются чувствительными к воздействию кислоты, содержащейся в моче.
Лейкоплакия мочевого пузыря имеет хроническое течение.
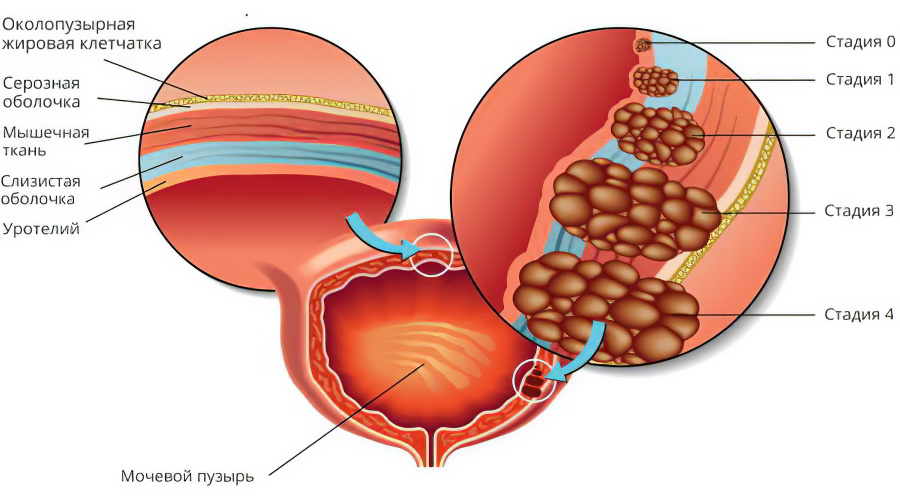
Заболевание развивается поэтапно:
Плоскоклеточное перерождение. На этом этапе происходит трансформация однослойного переходного эпителия в плоский многослойный эпителий. Сами клетки не претерпевают каких-либо изменений.
Плоскоклеточная метаплазия. На этом этапе наблюдается апоптоз, то есть изменение клеток в трансформированном многослойном плоском эпителии.
Формирование бляшек и ороговевание клеток.
Лейкоплакия мочевого пузыря сопровождается склеротическими процессами стенок органа. Со временем он утрачивает свою нормальную сократительную функцию, что становится причиной недержания мочи. При обычном воспалении этого не происходит.
Причины возникновения
Ученые не могут точно назвать причины развития данной патологии. Большинство специалистов придерживаются мнения, что лейкоплакия – это результат аномального внутриутробного развития. Это означает, что стенки мочевого пузыря формируются с определенными дефектами еще в то время, когда плод находится в матке. Доказательством этой теории является тот факт, что патология диагностируется у пациентов с аномалиями развития мочевого пузыря.
Кроме того, существуют факторы риска, которые способны повысить вероятность возникновения болезни.
К таковым относят:
Заболевания эндокринной системы. Это касается нарушений в работе гипоталамуса, гипофиза и яичников. Если в организме женщины повышены значения эстрогенов, то это стимулирует эпителий к метаплазии. Иногда заболевание развивается на фоне приема гормональных препаратов.
Воспаление мочевого пузыря и органов, расположенных рядом с ним. Спровоцировать лейкоплакию может хроническая форма цистита, камни в мочевом пузыре, перенесенные травмы органа, а также попадание в него инородных предметов.
Наличие хронического очага инфекции в организме, например, кариозных зубов или воспаленных миндалин.
Длительное влияние стресса на организм, снижение иммунитета.
Перерождение клеток эпителия мочевого пузыря часто случается под влиянием инфекции.
Если орган здоров, то его эпителий будет продуцировать мукополисахариды. Они не дают бактериям прилипать к поверхности мочевого пузыря. Эти же вещества защищают клетки от разрушающего влияния мочевой кислоты.
Когда эпителий органа трансформируется в плоский, его защитные свойства ослабевают. Это облегчает проникновение патогенной флоры в клеточные стенки. У женщины развивается хроническое воспаление. Формируется своеобразный замкнутый круг. Цистит становится причиной лейкоплакии, а она, в свою очередь, стимулирует воспалительный процесс.
Бактерии попадают в мочевой пузырь чаще всего восходящим путем, то есть с наружных половых органов.
Поэтому спровоцировать лейкоплакию могут такие патогенные микроорганизмы, как:
Гонококки.
Трихомонады.
Хламидии.
ВПЧ и вирус герпеса.
По крови и лимфе инфекция в мочевой пузырь попадает реже. Источником патогенной флоры в таком случае могут стать другие органы: небные миндалины, почки, кишечник, матка, яичники. В такой ситуации лейкоплакия развивается из-за проникновения в мочевой пузырь стафилококков, стрептококков, кишечной палочки и пр.
Метаплазия эпителия в треугольнике Льето (зона перехода мочевого пузыря в шейку) считается вариантом нормы. Такое изменение тканей происходит под влиянием эстрогенов. Если эпителий при такой метаплазии не ороговеет и не приводит к возникновению патологических симптомов, то лечение не требуется. За пациенткой просто наблюдают.
Симптомы лейкоплакии мочевого пузыря

Различают три формы лейкоплакии мочевого пузыря:
Плоская форма.
Бородавчатая форма. Участки ороговения тканей выражены в значительной мере.
Эрозивная форма. Эпителий покрыт язвенными дефектами.
Плоская лейкоплакия может никак не проявлять себя в течение длительного времени. При бородавчатой и язвенной форме женщина страдает от выраженных симптомов болезни. Если повреждается шейка мочевого пузыря, то самочувствие больной значительно ухудшается.
Основные симптомы лейкоплакии мочевого пузыря напоминают клиническую картину цистита:
Боль в области лобка. Она тянущая и иррадиирует в поясницу.
Позывы к опорожнению мочевого пузыря учащаются.
При опустошении органа женщина испытывает резь и жжение.
В моче заметны хлопья, может визуализироваться кровь.
Во время интимной близости женщина испытывает дискомфорт.
Примеси в моче и боль при мочеиспускании не всегда указывают на лейкоплакию. Женщина может долгое время мучиться от болей, а сдача анализов не выявляет признаков инфекции и воспаления. Иногда таким пациенткам выставляют диагноз «гиперактивный мочевой пузырь» и назначают успокоительные препараты.
Диагностика лейкоплакии мочевого пузыря
Врач может выставить диагноз только после проведения комплексного обследования. Обязательной процедурой является гистология тканей органа.
Чтобы подтвердить заболевание, могут потребоваться такие диагностические мероприятия, как:
Сбор анамнеза. Врач должен уточнить, как часто у женщины возникают приступы, имеются ли у нее другие заболевания внутренних органов. Важно выяснить все возможные предрасполагающие факторы болезни.
Вагинальное обследование. Оно позволяет оценить половое здоровье женщины.
Сдача крови, мочи и мазка из влагалища на анализ.
Проведение биохимического анализа крови. Важно уточнить уровень креатинина и мочевины.
Исследование методом ПЦР и ИФА. Эти диагностические процедуры позволяют выявить скрытые инфекции.
Забор мочи и мазка из влагалища на бактериальный посев.
УЗИ органов малого таза и почек.
Уродинамическое обследование (цистометрия и урометрия). Его проводят в том случае, когда пациентка указывает на ощущение неполного опорожнения мочевого пузыря. Исследование позволяет оценить тонус органа и его сократительную способность.
Эндоскопическое обследование мочевого пузыря с выполнением щипковой биопсии. Это исследование отличается высокой информативностью. Оно дает возможность оценить размеры поражения, форму болезни, состояние тканей органа. На основании полученных данных составляют лечебный план. Зоны поражения могут выглядеть как плоские белесоватые участки, как бляшки желтого цвета или как эрозии.
Точный диагноз удается выставить только после того, как будут полученные данные биопсии. Они должны подтвердить наличие метапластических изменений в клетках органа.
Клиническая картина лейкоплакии мочевого пузыря может напоминать симптомы других заболеваний, поэтому важно проводить дифференциальную диагностику с такими патологиями, как:
Цистит хронического течения. Симптомы этой болезни схожи с симптомами лейкоплакии. Отличить их можно только после проведения цистоскопии с биопсией. У пациенток с циститом слизистая оболочка органа воспалена, но низменных участков на ней нет.
Рак мочевого пузыря. Часто это заболевание вовсе не дает каких-либо симптомов, но по мере прогрессирования патологии появляются клинические признаки, которые напоминают лейкоплакию. В ходе проведения цистоскопии на слизистой оболочке будут обнаружены язвенные дефекты и измененные участки эпителия. Однако клетки при раке мочевого пузыря будут иметь атипичное строение.
Говорить о точном диагнозе можно только после эндоскопического обследования мочевого пузыря с биопсией материала.
Лечение лейкоплакии мочевого пузыря
Лечение может быть, как консервативным, так и хирургическим.
Консервативная терапия
Чтобы справиться с патологией, необходим комплексный подход:
Назначение антибактериальных препаратов. Антибиотики используют длительными курсами, которые могут продолжаться до 3 месяцев. В ходе лечения препараты меняют, подбирая оптимальное лекарственное средство. Курс прекращают только после того, как бактериальный посев мочи три раза даст отрицательные результаты. Препаратами выбора являются: Норфлоксацин, Ципрофлоксацин и Левофлоксацин. Они обладают минимальными побочными эффектами и способны эффективно устранять патогенную флору в мочевом пузыре.
Препараты для купирования воспаления. Если оно интенсивное, то могут быть использованы кортикостероиды, например, Преднизолон.
Препараты для повышения иммунитета: Интерферон, Лавомакс.
Инсталляции. Выполняют орошения мочевого пузыря аналогами мукополисахаридов. Они позволяют защищать слизистую оболочку органа от разрушающего влияния мочевой кислоты и микробной флоры. Вводят такие средства прямо в орган с использованием катетера. Лечение должно быть продолжительным. Его конкретные сроки зависят от того, насколько поражены стенки мочевого пузыря. Для инсталляций используют Гепарин, Гиалуроновую кислоту и Хондроитин сульфат.
Физиотерапевтическое лечение. Оно позволяет ускорить выздоровление, уменьшить степень воспаления, предупредить формирование рубцов и спаек. Наиболее эффективные методы лечения: лазеротерапия, электрофорез с гормональными препаратами, магнитотерапия, терапия микроволнами.
Хирургическое лечение
Если консервативная терапия не позволяет добиться желаемого эффекта, пациента готовят к операции.
Показаниями к ее проведению являются:
Стойкое воспаление, сопровождающееся нарушением сократительной способности мочевого пузыря.
Лейкоплакия 2 или 3 стадии, которая была подтверждена гистологическим исследованием.
Сильные боли, устранить которые лекарственными средствами не удается.
Наличие атипичных клеток. Такое состояние грозит раковой опухолью органа.
Виды хирургического вмешательства:
ТУР (трансуретральная резекция мочевого пузыря). В ходе проведения процедуры удаляют пораженные участки слизистой оболочки. Для этого используют специальную петлю. Вводят прибор через уретру, используя для этой цели эндоскопическое оборудование. Такая процедура позволяет не нарушить целостность мочевого пузыря.
Лазерная коагуляция мочевого пузыря. В ходе проведения операции удаляют только поврежденные болезнью слизистые структуры. Мышечный слой органа не трогают, то есть здоровые ткани при таком виде вмешательства не страдают. Пациент быстро восстанавливается, срок реабилитации составляет месяц.
Лазерная абляция. В этом случае ткани органа не прижигают, тепловое воздействие не агрессивное. Воздействие оказывается точечно, здоровые ткани не страдают. Вероятность развития осложнений минимальная. Реабилитация после такой процедуры проходит быстро.
Уже на второй день после операции женщину отпускают домой. Процесс мочеиспускания приходит в норму в течение 7 дней. В это время женщина может испытывать боль и дискомфорт.
Диета

Для повышения эффективности лечения пациентка должна соблюдать диету. Продукты и напитки нужно подбирать таким образом, чтобы они не раздражали слизистые оболочки органа. Пищу готовят на пару, либо отваривают.
Продукты, которые рекомендовано употреблять:
Сладкие фрукты в свежем виде.
Свежие и вареные овощи. Из меню убирают белокочанную капусту, цветную капусту, томаты чеснок, лук, щавель и редьку.
Маложирная рыба и мясо.
Молоко и кисломолочные напитки.
Каши.
В день нужно выпивать около 2 литров воды. Это позволит быстрее выводить бактерии из мочевого пузыря и снизить влияние мочевой кислоты на стенки органа. Можно пить травяные чаи, черный и зеленый чай без сахара, морсы с брусникой и клюквой, чистую воду, минеральную воду без газа.
Запрещено употреблять в пищу:
Приправы.
Острые блюда.
Маринады и солености.
Наваристые супы.
Копчености.
Жареные продукты.
Чай крепкой заварки, кофе, спиртные напитки.
Осложнения
После прохождения лечения женщине потребуется регулярно сдавать анализы. Время от времени ей проводят цистоскопию органа. Это позволит исключить рецидив патологии.
К возможным осложнениям относят:
Озлокачествление с развитием раковой опухоли.
Утрата нормальной функции мочевого пузыря. Ткани органа перестают сокращаться и не могут удерживать мочу.
Почечная недостаточность. При развитии этого осложнения, женщина может погибнуть.
Лейкоплакия мочевого пузыря во время беременности

Лейкоплакия способна осложнить течение беременности. Если заболевание обостряется на ранних сроках, то повышается риск выкидыша, либо аномалий внутриутробного развития плода.
Когда болезнь возникает во второй половине беременности, это грозит преждевременными родами, отслойкой плаценты и внутриутробным заражением плода. Если самочувствие женщины значительно ухудшается, то ей назначают антибиотики. Остальное лечение может быть проведено только после родов.
Хронический цистит может привести к лейкоплакии, также как и спровоцировать ее развитие. Эти патологии находятся в тесной взаимосвязи. Поэтому при частых обострениях болезни нужно отправиться на прием к урологу и пройти комплексное обследование.
Автор статьи: Лебедев Андрей Сергеевич | Уролог
Образование:
Диплом по специальности «Андрология» получен после прохождения ординатуры на кафедре эндоскопической урологии РМАПО в урологическом центре ЦКБ №1 ОАО РЖД (2007 г.). Здесь же была пройдена аспирантура к 2010 г.
Наши авторы
Источник
Лейкоплакия мочевого пузыря :: Симптомы, причины, лечение и шифр по МКБ-10.
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Другие названия и синонимы
Лейкокератоз мочевого пузыря, Лейкоплазия мочевого пузыря.
Названия
Название: Лейкоплакия мочевого пузыря.
Лейкоплакия мочевого пузыря
Описание
Лейкоплакия мочевого пузыря. Это метаплазия (дегенерация) уротелия в многослойный плоский эпителий, иногда с кератинизацией. Симптомы могут отсутствовать, иногда патология проявляется клинически с частым мочеиспусканием с дискомфортом, срочностью, синдромом хронической тазовой боли. Диагноз включает в себя цистоскопию с биопсией, окончательная верификация проводится с использованием морфологических исследований. Лечение может быть консервативным — антибиотики, стимуляторы кровообращения, витамины, инстилляции или хирургические вмешательства — направленные на устранение патологических очагов.
Дополнительные факты
Лейкоплакия (лейкератоз, лейкоплазия) мочевого пузыря встречается в 1: 10000 случаев. Сам термин означает дегенерацию нормального переходного эпителия до патологического, нетипичного для слизистых оболочек — многослойного плоскоклеточного кератоза. Это состояние было впервые описано в 1862 году австрийским патологом К. Рокитанским, который указал на чрезмерное образование клеток с явлениями отшелушивания. Это наиболее опасный тип лейкоплакии, потому что актинический кератоз сопровождает рак мочевого пузыря или угрожает раком. Некератинизированный тип лейкоплакии встречается у женщин и детей младшего возраста (редко) и не представляет опасности.
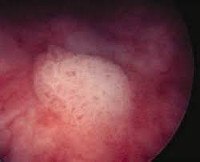
Лейкоплакия мочевого пузыря
Причины
Патогенез и этиология на сегодняшний день остаются под вопросом. Некоторые практики рассматривают лейкоплакию мочевого пузыря как гистологические изменения в ткани с длительным хроническим циститом (более 2 лет) с эпизодами рецидива. Условия, рассматриваемые как возможные причины, включают:
• Хронические очаги инфекции в организме. В основном это воспалительные заболевания органов малого таза, которые вызываются специфической микрофлорой (хламидия, микоплазма, герпес, ВПЧ) и неспецифичны (кишечная палочка, стрептококк, протей). Патогенные микроорганизмы могут проникать в мочевой пузырь не только восходящим, но и гематогенным путем: через матку, кишечник, почки, кариозные зубы или миндалины. Рецидивирующий цистит считается основной причиной лейкоплакии.
• Эндокринные нарушения. Исследования показывают, что у пациентов с лейкоплакией менархе возникает позже, в дальнейшем возникают нарушения менструальной функции: менометроррагия, бесплодие, нерегулярные ановуляторные циклы. Прием некоторых оральных контрацептивов способствует развитию гипоэстрогенизма, на фоне которого переходный эпителий мочевого пузыря заменяется многослойным плоскоклеточным.
• Травматические факторы. Установленные искусственные дренажи, их замена, уретральное бужирование приводят к необратимым травмам и вызывают метаплазию уротелия. В литературе имеются данные о развитии лейкоплакии мочевого пузыря после хирургического лечения, облучения, при цистолитиазе.
• Дистрофические расстройства. Повреждение кровоснабжения и иннервация стенки мочевого пузыря нарушают нормальный трофический орган. Ишемия нарушает состав муцинового слоя. Слизистая оболочка становится рыхлой, что приводит к попаданию бактерий и вирусов. Запоры, малоподвижный образ жизни, варикозное расширение вен таза являются факторами, способствующими застою и недостаточной трофической ткани.
Нерациональное использование определенных лекарств, курение, хронический алкоголизм и гиповитаминоз А с фоновой иммуносупрессией считаются факторами риска, которые способствуют атипичной дифференцировке клеток. В тропических странах метаплазия связана с шистосомозом, паразитарным заболеванием, при котором яйца гельминтов можно обнаружить в мелких сосудах мочевого пузыря (урогенитальный шистосомоз).
Патогенез
Воспаление и другие этиофакторы вызывают нарушение общих и местных реакций иммунной системы, вследствие чего инфекционная и условно-патогенная микрофлора сохраняется в слизистой оболочке. Постоянные процессы инфекции, изменения и восстановления приводят к метаплазии и фиброзу. В многослойном плоском эпителии, возникшем в результате нарушения цитодифференцировки, образования гликогена не происходит, и кератинизация происходит в нескольких наблюдениях.
Моча оказывает раздражающее действие на измененные клетки, которые остаются без естественной защиты (потеря антиадгезивного фактора позволяет микробам оставаться), что поддерживает воспаление и вызывает боль, даже если была проведена адекватная терапия антибиотиками. Миграция ионов калия из мочи в интерстиций также происходит через разрушенный слой, что вызывает деполяризацию нервных окончаний, спазм гладких мышц и изменение кровеносных и лимфатических сосудов. Эти механизмы обеспечивают стойкую дизурию.
Классификация
Участки лейкоплакии могут быть единичными, но в тяжелых случаях беловатые бляшки занимают значительную площадь мочевого пузыря. Существует 3 стадии формирования лейкоплакии: модуляция плоскоклеточных клеток, плоскоклеточная метаплазия и добавление кератинизации (кератинизации). В зависимости от гистологических характеристик учитывайте:
• Некристаллизованный подтип лейкоплакии. Возникает в области треугольника мочевого пузыря (также называемого псевдомембранозным воспалением тройничного нерва), вариант нормы. Изменения регистрируются в основном у женщин, это не связано с химическими и физическими раздражителями, а также с риском возникновения злокачественных опухолей. Когда появляются симптомы, их лечат эстрогеном.
• Кератинизированная лейкоплакия подтипа. Патология чаще встречается у мужчин, связанных с механическим стрессом. Об атипии сообщалось во многих наблюдениях, поэтому подтип кератинизации является фактором риска плоскоклеточного рака.
Учитывая тот факт, что лейкоплакия мочевого пузыря представляет собой в основном гистологический диагноз, основанный на морфологическом исследовании, в практической урологии они используют классификацию этапов — от этого зависит тактика ведения пациента. В патологическом процессе есть три стадии: Он характеризуется метапластическими изменениями в переходном эпителии, которые не видны при цистоскопии и подтверждаются исключительно гистологически. Количество клеточных слоев увеличилось в 2 раза, обычно происходит изменение формы верхних слоев (многоугольных), пузырьковидных ядер с несколькими ядрышками. Гистохимия показывает избыток гликогена и прокератина. Происходит дальнейшая модификация эпителия, которую можно наблюдать при цистоскопии в виде беловатого или желтоватого налета на слизистой мочевого пузыря. Очаги одиноки. Гистологическая картина представлена метапластическим многослойным плоским эпителием с типичной вертикальной дифференцировкой. Нижние слои представляют собой мелкие гиперхромные многоугольные клетки, верхние клетки больше по размеру, содержат кератогалин. Процесс генерализован, очаги лейкоплакии распространяются с поражением почти всей слизистой оболочки. Гистологические характеристики идентичны. Воспалительные изменения — утолщение стенок, отеки, расширение сосудов и ломкость сосудов значительно выражены.
Симптомы
На 1-й стадии нет никаких проявлений по мере прогрессирования заболевания, имеются жалобы на затруднение мочеиспускания с болью (53%), постоянные боли в нижней части живота (80%) и непреодолимое мочеиспускание при недержании мочи (14%). Сильный болевой синдром указывает либо на общее поражение, либо на лейкоплакию шейки мочевого пузыря, которая особенно богата нервными окончаниями.
В обычном процессе симптомы могут быть настолько изнурительными, что страдает качество жизни. Частота мочеиспускания также может достигать 5-6 раз в час ночью. Поллакиурия встречается у 83-95% пациентов. В более запущенных случаях пациенты жалуются на появление крови в моче в конце процесса мочеиспускания (терминальная гематурия), изменение качества — белые хлопья, лейкоциты и бактерии часто выходят из строя. Страдает психоэмоциональная сфера, сочетаются раздражительность, бессонница, депрессивное настроение.
Ассоциированные симптомы: Гематурия. Запор. Раздражительность.
Возможные осложнения
У 10-20% пациентов лейкоплакия мочевого пузыря с кератинизацией продолжается с карциномой. Почти всегда, в трех стадиях у женщин, диспареуния присоединяется — боль во время полового контакта, ухудшение симптомов после полового акта у большинства пациентов. У мужчин лейкоплакия мочевого пузыря сопровождается эректильной дисфункцией. Рецидивирующая фоновая инфекция мочевыводящих путей выявляется практически у всех пациентов.
Рецидивирующий воспалительный процесс приводит к замене нормальной функциональной ткани волокнистой тканью, что прерывает нормальное мочеиспускание (нейрогенная дисфункция) и приводит к постоянному присутствию остаточной мочи. Неадекватное опорожнение вызывает формирование рефлюкса и пиелонефрита у одной трети пациентов, добавление хронической почечной недостаточности в каждом пятом случае и пистолитиаза у 22-35%. Еще одним осложнением лейкоплакии является уменьшение емкости мочевого пузыря (микроцисты) при частом мочеиспускании и атрофии мышц.
Диагностика
В общем анализе мочи нет конкретных изменений, которые однозначно подтвердили бы диагноз лейкоплакия мочевого пузыря. В лечении патологии участвует специализированный уролог, с добавлением осложнений может быть полезна консультация с нефрологом и андрологом. Алгоритм поиска лейкоплакии может быть следующим:
• Лабораторный диагноз. В моче количество лейкоцитов, бактерий, эритроцитов часто увеличивается, могут присутствовать отслаивающиеся хлопья. Информационная диагностика ПЦР для ИППП. Кроме того, проводится культуральное исследование — посев мочи на питательные среды для определения патогенных микроорганизмов и чувствительности к лекарствам. У женщин изучается гормональный профиль (эстрадиол, прогестерон, ФСГ).
• Инструментальная диагностика. Золотой стандарт — это цистоскопия, во время которой в мочевом пузыре видны участки лейкоплакии. Из подозрительных мест отбираются образцы ткани для последующей морфологии, которая используется для проверки диагноза. Ультразвуковое сканирование почек и органов малого таза назначается для выяснения состояния близлежащих структур и оценки возможных осложнений.
Дифференциальный диагноз ставится при цистите грибковой этиологии, также характеризующемся белесыми отложениями на слизистой оболочке органа. Сходная цистоскопическая картина наблюдается при малакоплакии — редком заболевании неизвестной этиологии, с появлением желтоватых или беловатых бляшек, иногда с изъязвлениями. При туберкулезе мочеполовой системы и амилоидозе с помощью оптики можно увидеть очаги, напоминающие лейкоплакию.
Лечение
У женщин с некератинизированным подтипом лейкоплакии при отсутствии жалоб проводится динамическое наблюдение, при появлении неблагоприятных симптомов назначаются эстрогены. Лечение лейкоплакии с кератинизацией может быть консервативным на начальных этапах (с обязательным наблюдением), и рекомендуется хирургический подход. В клинической практике применяются:
• Лекарство. Выписывают антибиотики с учетом чувствительности, противовирусные и противовоспалительные средства, иммуномодуляторы. На неизданных стадиях хороший терапевтический эффект может быть достигнут после закапывания лекарств на основе гликозаминогликана. При сопутствующем цистите, антисептических растворах, маслах с противовоспалительным и витаминным действием, анальгетики вводятся в мочевой пузырь. В качестве физиотерапевтического эффекта в составе комплексной терапии используются магнитотерапия, электрофорез, лазерная и микроволновая терапия. На физиотерапевтических сеансах выраженность воспаления уменьшается, трофики улучшаются (что особенно важно при лейкоплакии, связанной с дистрофическими расстройствами), концентрация препарата в патологической зоне увеличивается.
• Хирургическое лечение. На 2-3 этапах проводится хирургическое лечение. ILT (интерстициальная лазерная терапия) и TURP мочевого пузыря (трансуретральная резекция) являются гладкими операциями при лейкоплакии. При ИЛТ вероятность осложнений меньше. В настоящее время цистэктомия проводится редко и только с обширными поражениями.
Прогноз
Прогноз зависит от стадии заболевания и подтипа лейкоплакии, при отсутствии кератинизации он благоприятный. При лейкоплакии с кератинизацией на 1-2 стадиях прогноз является удовлетворительным при своевременном лечении, поддерживающем лечении и регулярном мониторинге для ранней диагностики возможных злокачественных новообразований. На поздней стадии, после успешного хирургического лечения, результат относительно благоприятен. Инвалидность пациента и социальная дезадаптация приводят к распространенной форме заболевания с развитием осложнений.
Профилактика
Профилактика предполагает своевременное посещение уролога при первых признаках плохого самочувствия со стороны мочеполовой системы, адекватное лечение воспалительной патологии, отказ от вредных привычек, рациональное использование лекарств. Поскольку цистит — основной патогенный фактор развития лейкоплакии — может быть вызван ИППП, рекомендуется придерживаться моногамных отношений или использовать барьерные средства для случайного полового акта.
Список литературы
1. Лейкоплакия мочевого пузыря как причина стойкой дизурии/ Лоран О. Б. Синякова Л. А. // Медицинский совет. — 2009.
2. Хронический цистит и лейкоплакия у женщин, результаты лечения/ Нотов К. Г и соавт. // Journal of Siberian Medical Sciences — 2013.
3. Особенности диагностики и лечения больных с лейкоплакией мочевого пузыря: Автореферат диссертации/ Смирнов Д. С. — 2008.
4. Патогенетический подход к лечению лейкоплакии мочевого пузыря/ Кубин Н. Д. Шпиленя Е. С. // Вестник Северо-Западного государственного медицинского университета им. И. И. Мечникова. — 2013.
Источник