Лейкоплакия мочевого пузыря инвалидность
Содержание статьи
Лейкоплакия мочевого пузыря (Лейкокератоз мочевого пузыря, Лейкоплазия мочевого пузыря)
Лейкоплакия мочевого пузыря — это метаплазия (перерождение) уротелия в многослойный плоский эпителий, иногда с кератинизацией. Симптомы могут отсутствовать, иногда патология клинически проявляется учащенным с дискомфортом мочеиспусканием, ургентными позывами, синдромом хронической тазовой боли. Диагностика подразумевает цистоскопию с биопсией, окончательная верификация выполняется с помощью морфологического исследования. Лечение может быть консервативным — антибиотики, средства, улучшающие кровообращение, витамины, инстилляции или оперативным — направленным на ликвидацию патологических очагов.
Общие сведения
Лейкоплакия (лейкокератоз, лейкоплазия) мочевого пузыря встречается в 1:10 000 случаев. Сам термин подразумевает перерождение нормального переходного эпителия в патологический, нетипичный для слизистых — многослойный ороговевающий плоскоклеточный. Впервые состояние описано в 1862 году австрийским патологом К. Рокитанским, который обратил внимание на избыточное образование клеток с явлениями десквамации. Это наиболее опасный тип лейкоплакии, так как кератинизация либо сопутствует карциноме мочевого пузыря, либо имеет риск озлокачествления. Некератинизированный тип лейкоплакии встречается у женщин и маленьких детей (редко) и не представляет опасности.
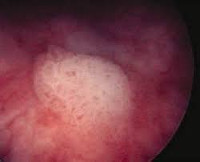
Лейкоплакия мочевого пузыря
Причины
Патогенез и этиология до настоящего времени остаются дискутабельными. Некоторые практики считают лейкоплакию мочевого пузыря гистологическими изменениями ткани при длительно существующем (более 2 лет) хроническом цистите с эпизодами рецидивирования. К состояниям, которые рассматривают в качестве возможных причин, относят:
- Хронические очаги инфекции в организме. В основном, это воспалительные заболевания тазовых органов, которые инициированы специфической (хламидия, микоплазма, герпес, ВПЧ) и неспецифической микрофлорой (кишечная палочка, стрептококк, протей). Патогены могут попадать в пузырь не только восходящим, но и гематогенным путем: из матки, кишечника, почек, кариозных зубов или миндалин. Рецидивирующий цистит рассматривается, как основная причина лейкоплакии.
- Эндокринные нарушения. Исследования показывают, что у пациенток с лейкоплакией менархе наступает позднее, в дальнейшем присутствуют нарушения менструальной функции: менометроррагия, бесплодие, нерегулярные ановуляторные циклы. Прием некоторых оральных контрацептивов способствует развитию гипоэстрогении, на фоне которой переходный эпителий мочевого пузыря заменяется многослойным плоским.
- Травмирующие факторы. Установленные искусственные дренажи, их замена, бужирование уретры приводят к постоянной травматизации и провоцируют метаплазию уротелия. В литературе встречаются данные о развитии лейкоплакии мочевого пузыря после оперативного лечения, лучевого воздействия, при цистолитиазе.
- Дистрофические нарушения. Нарушение кровоснабжения и иннервации стенки мочевого пузыря препятствует нормальной трофики органа. Ишемия нарушает состав муцинового слоя. Слизистая становится более рыхлой, что предрасполагает к внедрению бактерий и вирусов. Запоры, малоподвижный образ жизни, варикозное расширение вен малого таза — факторы, способствующие конгестии и недостаточной трофике тканей.
Нерациональный прием некоторых препаратов, курение, хронический алкоголизм и гиповитаминоз А с фоновой иммуносупрессией относят к факторам риска, способствующим атипичной дифференцировке клеток. В тропических странах метаплазия сопутствует шистосомозу ‒ паразитарному заболеванию, при котором яйца гельминтов могут находиться в мелких сосудах мочевого пузыря (мочеполовой шистосомоз).
Патогенез
Воспаление и другие этиофакторы вызывают нарушение общих и местных реакций иммунной системы, из-за чего на слизистой оболочке персистирует инфекционная и условно-патогенная микрофлора. Стойкое инфицирование, процессы альтерации и репарации приводят к метаплазии и фиброзу. В многослойном плоском эпителии, который является результатом нарушения цитодифференцировки, отсутствует гликогенобразование, и в ряде наблюдений возникает ороговение.
Моча оказывает раздражающее действие на видоизмененные клетки, оставшиеся без естественной защиты (утрата антиадгезивного фактора позволяет микробам задерживаться), что поддерживает воспаление и вызывает болевые ощущения, даже если была проведена адекватная антибактериальная терапия. Через разрушенный слой также происходит миграция ионов калия из мочи в интерстиций, что вызывает деполяризацию нервных окончаний, спазм гладкой мускулатуры, альтерацию кровеносных и лимфатических сосудов. Эти механизмы обеспечивают стойкую дизурию.
Классификация
Участки лейкоплакии могут быть единичными, но в тяжелых случаях белесые бляшки занимают значительную область мочевого пузыря. В формировании лейкоплакии выделяют 3 стадии: плоскоклеточная модуляция, плоскоклеточная метаплазия и присоединение кератинизации (ороговения). В зависимости от гистологических особенностей рассматривают:
- Некератинизированный подтип лейкоплакии. Встречается в области мочепузырного треугольника (также называется псевдомембранозным тригонитом), вариант нормы. Изменения регистрируют преимущественно у женщин, связи с химическими и физическими раздражителями нет, как и риска малигнизации. При появлении симптомов лечится эстрогенами.
- Кератинизированный подтип лейкоплакии. Патология чаще встречается у мужчин, связана с механическим воздействием. При ряде наблюдений регистрируют атипию, поэтому кератинизирующий подтип является фактором риска плоскоклеточного рака.
Учитывая то, что лейкоплакия мочевого пузыря — диагноз преимущественно гистологический, выставляемый на основании морфологического исследования, в практической урологии пользуются классификацией по стадиям — от этого зависит тактика ведения пациента. Выделяют три стадии патологического процесса:
- 1 стадия. Для нее характерны метапластические изменения переходного эпителия, которые не видны при выполнении цистоскопии и подтверждаются исключительно гистологически. Количество клеточных слоев увеличено в 2 раза, типично изменение формы верхних слоев (полигональная), пузырькообразные ядра с множественными ядрышками. Гистохимия показывает избыточное количество гликогена и прокератина.
- 2 стадия. Происходит дальнейшее видоизменение эпителия, что можно наблюдать при цистоскопии в виде беловатого или желтоватого налета на слизистой мочевого пузыря. Очаги единичные. Гистологическая картина представлена метапластическим многослойным плоским эпителием с типичной вертикальной дифференцировкой. Нижние слои составляют мелкие гиперхромные полигональные клетки, верхние клетки крупнее в размерах, содержат кератогиалин.
- 3 стадия. Процесс генерализуется, происходит распространение очагов лейкоплакии с вовлечением практически всей слизистой оболочки. Гистологические характеристики идентичны. Воспалительные изменения — утолщение стенок, отек, расширение и ломкость сосудов выражены значительно.
Симптомы
На 1 стадии какие-либо проявления отсутствуют, по мере прогрессирования заболевания появляются жалобы на затрудненное мочеиспускание с резями (53%), постоянные ноющие боли внизу живота (80%), непреодолимые позывы помочиться с недержанием урины (14%). Выраженный болевой синдром свидетельствует либо о тотальном поражении, либо о лейкоплакии шейки мочевого пузыря, особенно богатой нервными окончаниями.
При распространенном процессе симптомы могут быть настолько изнурительными, что значительно страдает качество жизни. Частота позывов на мочеиспускание даже ночью может достигать 5-6 раз в час. Поллакиурия присутствует у 83-95% больных. В запущенных случаях пациенты предъявляют жалобы на появление крови в моче в конце акта мочевыделения (терминальная гематурия), изменение ее качеств — нередко в осадок выпадают белые хлопья, лейкоциты, бактерии. Страдает психоэмоциональная сфера, присоединяются раздражительность, бессонница, подавленное настроение.
Осложнения
У 10-20% больных лейкоплакия мочевого пузыря с кератинизацией протекает с карциномой. Почти всегда на 3 стадии у женщин присоединяется диспареуния — болезненные ощущения при сексуальном контакте, ухудшение симптоматики после половой близости встречается у большинства пациенток. У мужчин лейкоплакия мочевого пузыря сопровождается эректильной дисфункцией. Фоновая рецидивирующая инфекция мочевыводящих путей выявляется практически у всех пациентов.
Рецидивирующий воспалительный процесс приводит к замещению нормальной функциональной ткани на фиброзную, что нарушает нормальное мочевыделение (нейрогенная дисфункция) и приводит к постоянному присутствию остаточной мочи. Неадекватное опорожнение становится причиной образования рефлюкса и пиелонефрита у трети пациентов, присоединения хронической почечной недостаточности в каждом пятом случае и цистолитиаза в 22-35%. Еще одно осложнение лейкоплакии — уменьшение емкости мочевого пузыря (микроцист) при частом мочевыделении и атрофии мышц.
Диагностика
Специфических изменений в общем анализе мочи, которые позволили бы однозначно подтвердить диагноз лейкоплакии мочевого пузыря, нет. Лечением патологии занимается специалист-уролог, при присоединении осложнений может быть полезна консультация нефролога, андролога. Алгоритм исследований при лейкоплакии может быть следующим:
- Лабораторная диагностика. В моче часто повышено количество лейкоцитов, бактерий, эритроцитов, могут присутствовать отслоившиеся чешуйки. Информативна ПЦР-диагностика на ИППП. Дополнительно выполняют культуральное исследование — посев мочи на питательные среды с целью определения возбудителей и чувствительности к лекарствам. У женщин исследуют гормональный профиль (эстрадиол, прогестерон, ФСГ).
- Инструментальная диагностика. Золотой стандарт — цистоскопия, во время которой в мочевом пузыре видны участки лейкоплакии. Из подозрительных мест берут образцы ткани для последующей морфологии, именно она позволяет верифицировать диагноз. УЗИ почек и органов малого таза назначают для уточнения состояния близлежащих структур и оценки возможных осложнений.
Дифференциальную диагностику проводят с циститом грибковой этиологии, для которого также характерны белесые налеты на слизистой органа. Похожая цистоскопическая картина наблюдается при малакоплакии — редком заболевании неизвестной этиологии с появлением желтоватых или беловатых бляшек, иногда с изъязвлениями. При мочеполовом туберкулезе и амилоидозе с помощью с помощью оптики можно увидеть очаги, которые напоминают лейкоплакию.
Лечение лейкоплакии мочевого пузыря
У женщин с некератинизированным подтипом лейкоплакии в отсутствие жалоб проводится динамическое наблюдение, при появлении неблагоприятной симптоматики назначают эстрогены. Лечение лейкоплакии с ороговением может быть на начальных стадиях консервативным (с обязательным наблюдением), далее рекомендован хирургический подход. В клинической практике применяется:
- Медикаментозное лечение. Назначают антибиотики с учетом чувствительности, противовирусные и противовоспалительные средства, иммуномодуляторы. На незапущенных стадиях хороший терапевтический эффект можно получить после инстилляций препаратов на основе гликозаминогликанов. При сопутствующем цистите в мочевой пузырь вводят антисептические растворы, масла с противовоспалительным и витаминизирующим действием, обезболивающие препараты.
- Физиотерапия. В качестве физиотерапевтического воздействия в составе комплексной терапии применяется магнитотерапия, электрофорез, лазеро- и микроволновая терапия. При физиотерапевтических сеансах уменьшается выраженность воспаления, улучшается трофика (что особенно актуально при лейкоплакии, связанной с дистрофическими нарушениями), повышается концентрация препарата в патологическом участке.
- Оперативное лечение. На 2-3 стадии выполняют хирургическое лечение. ИЛТ (интерстициальная лазерная терапия) и ТУР мочевого пузыря (трансуретральная резекция) — щадящие операции при лейкоплакии. При ИЛТ вероятность присоединения осложнений меньше. Цистэктомия в настоящее время выполняется редко и только при обширном поражении.
Прогноз и профилактика
Прогноз зависит от стадии заболевания и подтипа лейкоплакии, при отсутствии кератинизации он благоприятный. При лейкоплакии с кератинизацией на 1-2 стадии прогноз удовлетворительный при своевременном обращении, поддерживающем лечении и регулярном наблюдении с целью раннего выявления возможной малигнизации. На продвинутой стадии после успешно выполненного хирургического лечения исход относительно благоприятный. К инвалидизации пациента и социальной дезадаптации приводит распространенная форма заболевания с развитием осложнений.
Профилактика подразумевает своевременное обращение к урологу при первых симптомах неблагополучия со стороны органов мочеполовой сферы, адекватное лечение воспалительной патологии, отказ от вредных привычек, рациональный прием препаратов. Учитывая, что цистит ‒ основной патогенетический фактор в развитии лейкоплакии ‒ может вызываться ИППП, целесообразно придерживаться моногамных отношений или использовать барьерные средства защиты при случайных половых контактах.
Источник
Лейкоплакия мочевого пузыря как причина стойкой дизурии
Хронические воспалительные заболевания нижних мочевых путей у женщин чрезвычайно распространены и являются частой причиной обращения пациенток к урологу, гинекологу, терапевту и врачам других специальностей. Расстройства мочеиспускания являются причиной ежегодного обращения к врачу около 3 млн женщин в США. В России заболеваемость циститом составляет 15-20 тыс. на 1 млн человек, около 20-25% женщин переносят цистит в той или иной форме, а примерно 10% пациенток страдают хроническим циститом [1].
[1]. В России примерно 10% женщин страдают хроническим циститом
Для инфекций нижних мочевых путей (НИМП) характерно рецидивирование. Установлено, что у 50% женщин после эпизода цистита в течение года развивается рецидив, у 27% молодых женщин рецидив развивается в течение 6 месяцев после первого эпизода цистита, причем у 50% больных рецидивы отмечаются более 3 раз в год. Такая высокая частота рецидивирования объясняется следующими факторами:
— анатомо-физиологическими особенностями женского организма (короткая и широкая уретра, близость к естественным резервуарам инфекции — анусу, влагалищу), возможными аномалиями расположения наружного отверстия уретры;
— частыми сопутствующими гинекологическими заболеваниями — воспалительными процессами во влагалище, гормональными нарушениями, приводящими к нарушению биоценоза влагалища и колонизации в нем патогенной микрофлоры
— генетической предрасположенностью;
— способностью грамотрицательных микроорганизмов, вызывающих инфекционный процесс в уретре и мочевом пузыре, к адгезии к клеткам эпителия, вследствие наличия фимбрий и ворсин;
— частой ко-инфекцией атипичными микроорганизмами (уреаплазмой, хламидиями, микоплазмой и др.), приводящей к стойким морфологическим перестройкам уротелия
Мочевой пузырь у здоровых женщин обладает защитными механизмами, препятствующими бактериальной инвазии. В норме переходный эпителий мочевого пузыря (уротелий) выделяет на поверхность гликозаминогликановую (мукополисахаридную) субстанцию (рис. 1), препятствующую адгезии бактерий, миграции компонентов мочи в подслизистый слой. Разрушение слоя муцина приводит к усилению миграции ионов калия в интерстиций. В ряде работ показано, что миграция ионов калия в интрестиций приводит к деполяризации сенсорных нервных окончаний, спазму гладкой мускулатуры, повреждению кровеносных и лимфатических сосудов. Нормальный уровень калия в моче колеблется в пределах 20-150 ммоль/л, в случае повреждения муцинового слоя этой концентрации достаточно, чтобы вызвать стойкую дизурию.
Нередко при обследовании женщин со стойкой дизурией в общем анализе мочи и посеве мочи отсутствуют патологические изменения. Пациентки проходят множество неэффективных курсов общего и местного лечения, нередко у них предполагают наличие интерстициального цистита и даже психические заболевания. Однако известно, что при обследовании пациенток со стойкой дизурией, интерстициальный цистит обнаруживается лишь у 3,6 % пациенток.
По данным разных авторов при цистоскопии у 63,6-100% пациенток со стойкой дизурией, хронической тазовой болью обнаруживается лейкоплакия с расположением в шейке мочевого пузыря и мочепузырном треугольнике [10]. В то же время лейкоплакия до настоящего времени является наиболее неизученным заболеванием слизистой оболочки мочевого пузыря. В свете современных исследований лейкоплакия представляет собой патологический процесс, который характеризуется нарушением основных функций многослойного плоского эпителия: отсутствием гликогенообразования и возникновением ороговения — которые в норме отсутствуют [12].
Лейкоплакией принято называть белесоватые пятна на видимых слизистых оболочках (полости рта, мочевых органов, шейки матки и др). При морфологическом исследовании участков лейкоплакии обнаруживается метаплазия переходного эпителия в многослойный плоский, иногда с ороговением. С момента первого описания лейкоплакии мочевого пузыря были предложены разнообразные теории ее возникновения. Среди причин называли дефекты эмбрионального развития, инфекции (туберкулез, сифилис), гиповитаминоз витамина А, но в настоящее время эти теории опровергнуты. Долгое время была принята теория возникновения лейкоплакии мочевого пузыря вследствии воспаления, в пользу которой высказывался П.А. Герцен (1910). Однако в работах зарубежных морфологов показано, что метаплазия эпителия сопровождается отеком подлежащей ткани и вазодилятацией, но не выраженным воспалением. По аналогии с лейкоплакией других локализаций, лейкоплакию мочевого пузыря многие авторы рассматривали как предраковое состояние. Между тем не имеется ни одного достоверного случая перехода плоскоклеточной метаплазии уротелия в рак.
Бесспорна роль урогенитальных инфекций (Ch. trachomatis, U. urealiticum, N.gonorrhoeae, M. genitalium, T.vaginalis, H. simplex I, II) в этиологии уретритов, циститов у женщин [3, 9, 10]. Однако под воздействием возбудителей урогенитальных инфекций, в отличие от неспецифических патогенов (E. coli и др.), происходит не обычное воспалительное повреждение тканей мочевого тракта. В ответ на урогенитальные инфекции в уротелии обнаруживаются различные формы дистрофического повреждения с исходом в плоскоклеточную метаплазию чаще без ороговения. В зоне плоскоклеточной метаплазии (лейкоплакии) наблюдается разрушение муцинового слоя, разобщение и десквамация клеток поверхностного слоя. Показано, что у пациенток со стойкой дизурией и ургентностью с или без бактериурии при цистоскопии с биопсией выявлялась плоскоклеточная метаплазия с разной выраженностью подслизистого фиброза. Интересно, что при выраженной степени морфологических изменений, бактерии отсутствовали [13, 14, 15].
Инфекция является причинным фактором повреждения уротелия и формированием метаплазии, в то время как дальнейшая альтерация происходит вне зависимости от инфекции, приводя к стойкой дизурии. У пациенток с лейкоплакией имеется повышенная проницаемость эпителия, невозможна адаптивная перестройка уротелия при физиологическом наполнении мочевого пузыря, что приводит к диффузии компонентов мочи в интерстиций и развитию учащенного, болезненного мочеиспускания, болей над лоном, в уретре и т.д [16]. Длительно протекающие инфекции, особенно на фоне заболеваний, передающихся половым путем (Chlamidia trachomatis, Ureaplasma urealiticum, N.gonorrhoeae, Mycoplasma hominis, T. vaginalis, Herpes simplex I,II) приводят к выраженным морфологическим изменениям уротелия, так называемым поствоспалительным изменениям уротелия.Наиболее часто развивается лейкоплакия мочевого пузыря, реже формируются псевдополипы.
На кафедре урологии и хирургической андрологии РМАПО был разработан алгоритм обследования и лечения пациенток со стойкой дизурией, вызванной лейкоплакией мочевого пузыря.
В план обследования пациенток со стойкой дизурией должны входить:
1. Тщательно собранный анамнез:
Особенности течения рецидивирующих инфекций мочевых путей, протекающих после перенесенных или на фоне инфекций, передающихся половым путем:
a) длительность заболевания более 2 лет;
b) наличие поллакиурии вне периода обострения до 11-14 раз в сутки;
c) постоянные выраженные боли над лоном, в области уретры, влагалища, которые приводили к сексуальной и социальной дезадаптации;
d) неэффективность традиционной антибактериальной терапии.
2. Общий анализ мочи.
3. Посев мочи на флору и чувствительность к антибиотикам
4. Осмотр в «зеркалах» для исключения анатомических изменений, с проведением пробы O’Donnel.
5. Осмотр гинекологом.
6. Обследование на наличие инфекций, передающихся половым путем (ИППП), 2 методами из 2 локусов (цервикальный канал и уретра).
7. Ультразвуковое исследование органов мочевой и половой системы,
8. Цистоскопия с биопсией и морфологическим исследованием биоптата.
Аномалии расположения наружного отверстия уретры. Часто у пациенток с указанной патологией манифестация мочевой инфекции происходит в детском возрасте: развиваются вагиниты, рецидивирующие хронические уретриты, циститы. После начала половой жизни после полового акта отмечается значительное усиление симптомов . При влагалищном осмотре определяется вагинализация уретры, уретро-гименальные спайки, положительным оказывается тест O’Donnel. Ретроградное инфицирование нижних мочевых путей приводит к формированию и поддержанию хронического воспалительного процесса в уретре, мочевом пузыре и стойкой дизурии [6].
При обнаружении изменений в общем анализе мочи и росте флоры в посеве мочи следует назначить курс антибактериальной терапии с учетом данных антибиотикограммы. При наличии ИППП препаратами выбора являются макролиды(джозамицин, азитромицин, мидекамицин), тетрациклины (доксициклин), фторхинолоны (моксифлоксацин, левофлоксацин, офлоксацин). При выявлении генитального герпеса проводится противовирусная терапия (ацикловиром, валацикловиром, фамцикловиром) [4, 7, 8].
После лечения или в случае отсутствия патологических изменений в анализах у всех пациенток с длительностью заболевания более двух лет обязательно проводят уретроцистоскопию с биопсией мочевого пузыря. Это необходимо для уточнения локализации поражения мочевого пузыря и определения степени диспластических процессов в зоне шейки мочевого пузыря и мочепузырного треугольника,исключения заболеваний мочевого пузыря и уретры, протекающих со сходной клинической симптоматикой (опухоли, туберкулеза, эндометриоза и т.д). Лейкоплакия при рецидивирущих инфекциях в основном локализуется в задней уретре, шейке мочевого пузыря и мочепузырном треугольнике, иногда в зоне шейки мочевого пузыря обнаруживаются псевдополипы (рис. 2).
Несмотря на то, что эндоскопическая картина лейкоплакии мочевого пузыря весьма характерна, необходимо гистологическое подтверждение диагноза. Дифференциальный диагноз следует проводить с плоскоклеточной папилломой и, в редких случаях, с раком мочевого пузыря.
После морфологического подтверждения диагноза возможно проведение лечения.
Лечение лейкоплакии мочевого пузыря должно быть комплексным. Наиболее эффективным лечением лейкоплакии является курс внутрипузырной терапии. Однако до ее начала обязательно проводится лечение неспецифической и специфической инфекции мочевых путей.
[1]. Наиболее эффективным лечением лейкоплакии является курс внутрипузырной терапии
Выбор антибактериального препарата при рецидивирующих инфекциях должен производиться на основе данных микробиологического исследования. Антибактериальная терапия должна быть длительной (до 7-10 дней). Выбор препарата производят с учётом выделенного возбудителя и антибиотикограммы. Необходимо назначение антибиотиков с бактерицидным действием. Препаратами первой линии терапии неосложненных инфекций нижних мочевых путей, в случае исключения наличия ИППП, являются такие препараты как фосфомицин-трометамол, фторхинолоны (норфлоксацин), нитрофурантоин.При обнаружении ИППП препаратами выбора являются макролиды (джозамицин, азитромицин, мидекамицин), тетрациклины (доксициклин), фторхинолоны (моксифлоксацин, левофлоксацин, офлоксацин). При выявлении генитального герпеса проводится противовирусная терапия (ацикловиром, валацикловиром, фамцикловиром). После окончания курса терапии необходимо проведение культурального контроля.
Альтернативным подходом в лечении инфекций мочевых путей является стимуляция собственных иммунных механизмов пациента, направленных против патогенной флоры, с помощью орального назначения иммунотерапевтических препаратов. Одним из таких препаратов является уро-ваксом − лиофилизированный белковый экстракт, полученный путем фракционирования щелочного гидролизата наиболее распространенных уропатогенных штаммов E. coli. Препарат применяется по 1 капсуле в сутки натощак в течение 3 месяцев, затем по 1 капсуле в сутки натощак в течение 10 дней каждого месяца в течение 3 месяцев. Мы рекомендуем прием препарата после проведения специфической терапии.
Заслуживает внимания применение бактериофагов в лечении хронических рецидивирующих ИМП, что особенно актуально для пациентов с поливалентной аллергией к антибактериальным препаратам или наличием полирезистентных возбудителей. Несмотря на отсутствие плацебо-контролируемых исследований применения бактериофагов, клиническая эффективность указанных препаратов не вызывает сомнений. Перед назначением лечения обязателен посев мочи с определением чувствительности возбудителя к бактериофагам. В стандартной схеме бактериофаги применяются по 20 мл х 3 раза в день за 40 минут до еды в течение 2 недель.
[2]. Перед назначением лечения обязателен посев мочи с определением чувствительности возбудителя к бактериофагам
[3]. После проведения курса противовоспалительной терапии необходимо местное лечение лейкоплакии мочевого пузыря, направленной на восстановлении муцинового слоя
После проведения курса противовоспалительной терапии необходимо местное лечение лейкоплакии мочевого пузыря, направленной на восстановлении муцинового слоя.Наиболее целесообразны инстилляции природных или синтетических аналогов гликозаминогликанов в мочевой пузырь (гепарина, гиалуроновой кислоты, хондроитина сульфата, пентозанполисульфата и др.). Под воздействием инстилляций аналогов ГАГ происходит восстановление муцинового слоя, регрессия плоскоклеточной метаплазии. Используется схема терапии, подобная лечению интерстициального цистита, при котором также обнаруживают дефекты муцинового слоя [18]. Наиболее доступным и эффективным препаратом для лечения лейкоплакии мочевого пузыря является гепарин, который вводят внутрипузырно в виде раствора: гепарин — 25 тысяч единиц — 5 мл, 2 % раствор лидокаина — 2 мл, 0,9 % раствор натрия хлорида — 13 мл; инстилляции проводят 2-3 раза в неделю в течение 3 месяцев. Для профилактики обострений инфекции инстилляции целесообразно проводить на фоне приема уроантисептиков, препаратом выбора может являться растительный препарат канефрон, назначаемый на весь курс инстилляций по 2 драже 3 раза в день или по 50 капель 3 раза в день. После окончания лечения проводится контрольная уретроцистоскопия.
[4]. Наиболее доступным и эффективным препаратом для лечения лейкоплакии мочевого пузыря является гепарин, который вводят внутрипузырно в виде раствора. Инстилляции проводят 2-3 раза в неделю в течение 3 месяцев
При наличии псевдополипоза шейки мочевого пузыря или неэффективности консервативной терапии лейкоплакии показано хирургическое лечение в объеме трансуретральной электровапоризации или электрорезекции пседополипов, лейкоплакии [7,15].
Пациенткам, у которых стойкая дизурия развилась и поддерживается на фоне «вагинализации» наружного отверстия уретры, показана операция транспозиция уретры, рассечение уретро-гименальных спаек после проведения лечения лейкоплакии мочевого пузыря.
На рис. 4 представлены обобщенные данные о патогенезе и лечении лейкоплакии мочевого пузыря у женщин.
В основе успешного лечения расстройств мочеиспускания лежит проведение тщательной дифференциальной диагностики заболеваний, которые приводят к дизурии. Лечение расстройств мочеиспукания в большинстве случаев должно быть комплексным, воздействующим на различные звенья патогенеза болезни.
Литература
1. Лоран О.Б., Зайцев А.В., Годунов Б.Н., Каприн А.Д., Давидьянц А.А. //Урол. и нефрол. — 1997. — №6. — С.7-14.
2. Загребина О.С.Этиологическое значение Ureaplasma urealiticum в развитии воспалительных процессов половых и мочевых органов у женщин: Дисс. … канд. мед. наук — М., 2001. — С. 8-20, 130-136.
3. Parsons C. Lowell. //Contemp.urol. — 2003. — Feb. — P.22-31.
4. Перепанова Т.С, Кудрявцев Ю.В., Хазан П.Л // Consilium Medicum Прил.Урология. — 2002. — С.5-9.
5. Астапов А.И. Трансуретральная электровапоризация в комплексном лечении женщин страдающих хроническим циститом: Дисс. … канд. мед. наук — М., 2003
6. Гвоздев М.Ю. Транспозиция дистального отедла уретры в оперативном лечении и сексуальной реабилитации женщин, страдающих хроническим циститом: Дисс. … канд. мед. наук — М., 2000. — С.18.
7. Страчунский Л.С., Рафальский В.В., Сехин С.В., Абрарова Э.Р //Урология. — 2002. — №2. — С.8-14.
8. Яковлев С.В. //Consilium medicum. — 2001. — Т.3. — №7. — С.300-306.
9. Косова И.В. Роль урогенитальных инфекций в этиологии циститов и необструкутивных пиелонефритов у женщин: Дисс. … канд. мед. наук — М., 2005.
10. Burkhard FC, Blick N, Studer UE «Urinary urgency, and chronic urethral and/or pelvic pain in females. Can doxycycline help?» //J Urology, 2004
11. Patelli E, Mantovani F, Catanzaro M, Pisani E «Urgency-frequency syndrome in women: interstitial cystitis and cor syndromes» //Arch Ital Urol Androl. — 1999; Dec; 71(5): 317-20.
12. Смирнов Д.С. «Особенности диагностики и лечения больных с лейкоплакией мочевого пузыря» Авт. дисс. — СПб, 2007.
13. Okamura K, Ito K, Suzuki Y, Shimoji T «Histological study of cases of bladder cancer and chronic cystitis with difficulty in cystoscopic diagnosis» Hinyokika Kiyo. — 1984; Apr; 30(4): 459-65.
14. Vitoratos N, Gregoriou O, Papadias C, Liapis A, Zourlas PA. «Sexually transmitted diseases in women with urethral syndrome» //Int J Gynaecol Obstet. — 1988; Oct; 27(2): 177-80.
15. Murakami S, Igarashi T, Takahara M, Yamanishi T, Shimazaki J, Shigematsu H. «Squamous plasia of the trigone in women with recurrent cystitis syndrome» //Hinyokika Kiyo. — 1985; Feb; 31(2): 301-7.
16. Sideri M, De Virgiliis G, Rainoldi R, Ferrari A, Remotti G. Junctional pattern in the squamous plasia of the female trigone. A freeze-fracture study. //J Urol. 1983 Feb;129(2):280-3.
17. Зайцев А.В. Диагностика и лечение интерстициального цистита у женщин: Дисс.док.мед.наук. — М.,1999.
Рисунки смотрите в приложении
Источник