Лечение смешанного недержания мочи
Содержание статьи
Смешанная форма недержания мочи: патогенез, диагностика и методы лечения
Недержание мочи (НМ) в настоящее время остается одной из актуальных проблем урогинекологии. Актуальность проблемы недержания мочи определяется ее большой распространенностью, как за рубежом, так и в России. C. Hampel и соавт., изучив данные 21 эпидемиологического исследования, проведенных в разных странах мира, сообщили, что в группе женщин в возрасте от 30 до 60 лет распространенность недержания мочи составила 21,5%, а в группе женщин старше 60 лет — 44% (17).
Таблица 1. Смешанное недержание мочи
Таблица 2. Опросник для женщин с комбинированной формой недержания мочи*
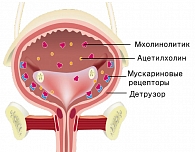
Рисунок. Механизм действия солифенацина
Таблица 3. Избирательность действия в отношении мочевого пузыря
Международным комитетом по недержанию мочи данное заболевание определяется как «непроизвольное выделение мочи, являющееся социальной или гигиенической проблемой, при наличии объективных проявлений неконтролируемого мочеиспускания».
В настоящее время выделяют три основные формы заболевания: стрессовое, ургентное (императивное) и смешанное недержание мочи. Стрессовое недержание мочи характеризуется непроизвольными потерями мочи, связанными с превышением внутрипузырного давления над максимальным уретральным в отсутствие сокращений детрузора, т.е. при физической нагрузке: кашле, чихании, смехе и т.д. Ургентное недержание мочи характеризуется наличием императивных позывов к мочеиспусканию и связанных с ними непроизвольных потерь мочи. Наиболее трудным в плане диагностики и лечения является смешанное недержание мочи, встречающееся примерно у 34% женщин в возрасте от 30 до 70 лет, причем частота заболевания увеличивается с возрастом. Смешанное недержание мочи (СНМ) — заболевание, в котором комбинируются в различных сочетаниях и с различной степенью выраженности симптомы стрессового и императивного недержания мочи (таблица 1).
Говоря о причинах развития СНМ, следует отметить, что данное заболевание — многофакторное. Одним из ведущих этиологических факторов развития недержания мочи у женщин в менопаузе является прогрессирующий эстрогенный дефицит. По мнению ряда авторов, при возрастном эстрогенном дефиците возникают атрофические процессы в уротелии, уменьшается васкуляризация стенки мочеиспускательного канала, а также снижается содержание и эластичность коллагена соединительной ткани урогенитального тракта и мышечно-связочного аппарата органов малого таза (4, 18, 24).
Неоспоримым является тот факт, что в большинстве случаев болеют рожавшие женщины. Согласно последним данным, в развитии заболевания основную роль играет не количество, а характер родов. НМ чаще возникает после родов, носивших травматичный характер, сопровождающихся разрывами мышц тазового дна, промежности, мочеполовой диафрагмы, акушерскими операциями, что приводит к расхождению мышц тазовой диафрагмы, замещению мышечной ткани соединительно-тканными рубцами (6, 18, 22).
Однако НМ встречается и у пациентов, не имевших в анамнезе причин, нарушающих функцию сфинктеров мочевого пузыря. В таких случаях заболевание может быть связано с врожденной системной недостаточностью соединительной ткани (9, 20). Причинами СНМ являются различные гинекологические операции: экстирпация матки, гистерэктомия, а также эндоуретральные операции. Развитие нарушений мочеиспускания и НМ у женщин после радикальных операций на матке связаны с парасимпатической и соматической денервацией мочевого пузыря, уретры и мышц тазового дна, нарушением анатомических взаимоотношений органов малого таза; если при операции удаляются яичники, то дополнительно возникает гипоэстрогения (6, 14, 26).
Кроме того, возникновению НМ способствуют курение, хронические заболевания органов дыхания, сопровождающиеся сильным кашлем, хронические запоры и ожирение. По мнению ряда авторов, кашель и натуживание провоцируют резкое и длительное повышение внутрибрюшного давления (например, во время приступов), способствующее нарушению механизмов передачи давления на мочевой пузырь и уретру, что приводит к перерастяжению и перенапряжению нервно-мышечных структур тазового дна, сопровождающимся их микроповреждением и развитием в дальнейшем денервации и дистрофических изменений в сфинктерном аппарате мочевого тракта (14). Причинами императивного НМ являются хронические воспалительные заболевания мочевыводящих путей и патология ЦНС (опухоли, кисты, травмы, воспалительные заболевания).
В патогенезе стрессового компонента СНМ выделяют два основных механизма: гипермобильность мочевого пузыря и уретры и недостаточность внутреннего сфинктера уретры. В основе гипермобильности уретры лежит слабость поддержки ее мышечно-связочными структурами тазового дна, вследствие чего происходит ротационное опущение шейки мочевого пузыря и проксимального отдела уретры в периоды возрастания внутрибрюшного давления (9, 10, 14). При сопутствующем раскрытии уретры происходит недержание мочи при физическом напряжении.
Недостаточность внутреннего сфинктера уретры определяется как снижение или отсутствие замыкательной функции шейки мочевого пузыря и проксимального отдела уретры. Эта форма стресс-инконтиненции характеризуется открытой шейкой мочевого пузыря в покое и низким абдоминальным давлением, вызывающим истечение мочи (Valsalva leak point pressure).
Существуют две основные точки зрения на патогенез синдрома императивных нарушений мочеиспускания. Старое представление базируется на нарушении иннервации мочевого пузыря и уретры: воздействие таких факторов, как воспаление, ишемия, травмы, эстроген-дефицит могут вызывать повреждение холинэргических нервных волокон, иннервирующих детрузор. В неизмененных холинэргических волокнах развивается повышенная чувствительность к холинэргической нервной стимуляции, что проявляется нестабильными сокращениями детрузора (5, 8).
Современный взгляд на патогенез данной патологии заключается в том, что в основе дисфункции детрузора лежит недостаточность его энергетического метаболизма, обусловленная многими факторами, в том числе расстройствами кровообращения.
Указанное звено патогенеза схематически можно представить следующим образом: повышение активности симпатического отдела вегетативной нервной системы → спазм артериальных сосудов мочевого пузыря → нарушение поступления и утилизации кислорода в гладкомышечных клетках детрузора → энергетическая гипоксия → чрезмембранные нарушения транспорта кальция → гиперактивность детрузора → уменьшение резервуарной функции мочевого пузыря → синдром императивного мочеиспускания (2).
Установление диагноза смешанного недержания мочи осуществляется на основании тщательно собранного анамнеза, анкетирования, осмотра больной в гинекологическом кресле, определении функциональных проб (кашлевой пробы, пробы Вальсальвы).
Е.Л. Вишневский и соавт. предложили специальный опросник для женщин с комбинированной формой недержания мочи с целью определения степени выраженности симптомов в баллах. При сумме баллов более 6 следует заподозрить у пациентки смешанную форму недержания мочи (таблица 2).
Основным методом для диагностики недержания мочи является комплексное уродинамическое исследование, которое при помощи ряда тестов позволяет определить нарушения функции мочевого пузыря, сфинктерной системы и мочевыводящих путей и осуществить выбор метода лечения данных нарушений (3, 10, 24). В последнее время фирма Johnson and Johnson выпускает новый уродинамический прибор для диагностики стрессового недержания мочи Monitorr Gynecare, с помощью которого определяется такой важный параметр, как давление обратного сопротивления уретры (URP). URP — это минимальное давление, которое требуется для открытия внутреннего сфинктера мочевого пузыря и поддержания его в раскрытом состоянии.
Уродинамическими критериями для смешанной формы недержания мочи являются:
- повышение чувствительности уротелия;
- некоординированные колебания детрузорного давления (более 10-15 см водн. ст.);
- снижение функционального и максимального цистометрических объемов мочевого пузыря;
- снижение показателей максимального внутриуретрального давления на 30% и более;
- снижение показателей давления обратного сопротивления уретры (URP) от 44 до 68 см водн. ст.
В настоящее время развитие компьютерных технологий предоставляет новые возможности в ультразвуковом исследовании нижних мочевых путей. Одним из перспективных направлений в УЗИ является трехмерная эхография. При трехмерной реконструкции оценивается объем, толщина стенок в разных отделах мочевого пузыря, состояние слизистой оболочки мочеполового тракта, состояние внутреннего сфинктера уретры, наличие или отсутствие гипермобильности уретры, а также возможно определить кровоток в области шейки мочевого пузыря и уретры (5, 11).
В лечении смешанного недержания мочи выделяют 2 этапа:
- консервативная терапия, направленная на устранение императивных нарушений мочеиспускания;
- оперативная коррекция стрессового недержания мочи — различные виды уретропексий, слинговые операции (TVT, TVT-O, TOT), парауретральное введение объемообразующих средств.
Консервативное лечение включает в себя медикаментозную терапию; тренировку мышц тазового дна с помощью метода обратной биологической связи; физиолечение (электрическая стимуляция мышц тазового дна с помощью ректальных, влагалищных, уретральных датчиков) и т.д.
Большое значение в лечении императивных нарушений мочеиспускания имеет правильный выбор селективного модулятора негормональных рецепторов мочеполового тракта, что возможно только на основании результатов комплексного уродинамического исследования.
Одним из современных и эффективных лекарственных препаратов, используемых для лечения императивного и смешанного недержания мочи, является солифенацин (Везикар) — селективный антагонист мускариновых рецепторов. Императивные позывы на мочеиспускание связаны с повышением активности холинэргических рецепторов. Как видно на рисунке, ацетилхолин, связываясь с мускариновыми рецепторами, вызывает нестабильные сокращения мышцы мочевого пузыря — детрузора. Солифенацин блокирует мускариновые рецепторы, тем самым предотвращает связывание с ними ацетилхолина.
Таким образом, солифенацин (Везикар), применяемый в дозе 5-10 мг/ сут в течение 3 месяцев, позволяет:
- ингибировать сокращения миоцитов детрузора;
- снизить частоту мочеиспусканий в сутки;
- повысить функциональную и максимальную емкости мочевого пузыря;
- снизить количество эпизодов недержания мочи;
- значительно повысить качество жизни.
Одним из положительных качеств Везикара является его избирательность действия на мочевой пузырь (селективность) (таблица 3).
Благодаря высокой селективности Везикар превосходит по эффективности все существующие на сегодняшний день М-холинолиттики, редко вызывает побочные эффекты, связанные с антимускариновым действием на другие органы: сухость во рту, сухость кожи, запор, диспепсия, сонливость.
Поскольку лечение императивных позывов мочеиспускания предполагает постоянный прием антимускариновых препаратов, переносимость назначенного лечения приобретает решающее значение.
По данным F. Haab (2005), 81% пациентов, принимавших солифенацин (Везикар), успешно продолжали лечение в течение года, в то время как 80% пациентов, принимавших оксибутинин, отказались от лечения в течение первых 6 месяцев (Keller C.J et al, 1997) (27, 28).
Для коррекции стрессового недержания мочи применяются различные оперативные методики. В настоящее время разработано и модифицировано более 200 различных методов хирургической коррекции стресс-инконтиненции, среди которых можно выделить несколько групп:
- операции, восстанавливающие нормальную пузырно-уретральную анатомию влагалищным доступом;
- операции, относящиеся к так называемым позадилонным уретроцистоцервикопексиям в различных модификациях;
- операции, корригирующие пузырно-уретральную анатомию и фиксирующие мышечно-связочный аппарат;
- слинговые (петлевые) операции в различных модификациях;
- парауретральное введение объемообразующих средств.
Выбор того или иного метода хирургического лечения должен осуществляться с учетом типа и степени тяжести НМПН, а также с учетом наличия и степени цистоцеле (4).
Наиболее распространенными операциями при I и II типах стрессового недержания мочи являются различные варианты уретроцистоцервикопексий; при III типе показано парауретральное введение объемообразующих средств (при легкой, среднетяжелой форме стресс-инконтиненции), слинговые операции (при тяжелой форме заболевания) (6).
Эффективность современных подвешивающих операций, по данным разных авторов, колеблется от 70 до 80%; эффективность различных слинговых операций несколько выше и составляет от 80 до 90% (4, 12, 18).
Вопрос этапности в лечении больных со смешанной инконтиненцией по-прежнему вызывает много споров. По данным одних авторов (Пушкарь Д.Ю., Мазо Е. Б., Iosif C.S.), оперативное лечение недержания мочи при напряжении при наличии гиперактивности детрузора является вполне обоснованным. Однако по мнению других авторов (Петрова В.Д., Shandera K.C., Blaivas J.G.) и на наш взгляд, императивные нарушения мочеиспускания являются противопоказанием к хирургической коррекции нарушений мочеиспускания при напряжении, так как после проведения антистрессовых операций возможно усугубление императивных нарушений мочеиспускания и переход их в более тяжелую форму.
Материалы и методы исследования
За период с 2003 по 2008 гг. в отделении гинекологической эндокринологии НЦАГиП им. академика В.И. Кулакова Росмедтехнологий пролечено 220 пациенток со смешанной формой недержания мочи. Все больные были разделены на две группы: 1 группа — 120 пациенток, к которым применена двухэтапная система лечения: консервативная терапия императивного недержания мочи в течение 1-3 месяцев, затем антистрессовая операция; 2 группа — 100 женщин, которым антистрессовая операция проводилась на фоне императивных нарушений мочеиспускания без предварительной коррекции. Возраст пациенток колебался от 36 до 68 лет (средний возраст — 52 года). Для коррекции императивных симптомов у больных 1 группы применялось комбинированное лечение, которое включало медикаментозную терапию (ЗГТ по показаниям, Везикар в дозе 5-10 мг/сут), тренировку мышц тазового дна с помощью метода биологической обратной связи.
Антистрессовые операции пациенткам 1 группы выполнялись при достижении суточного ритма мочеиспусканий 6-8 раз в сутки, а также при отсутствии у них по данным уродинамических исследований некоординированных колебаний детрузорного давления (более 15 см водн. ст.) и при увеличении физиологического и максимального цистометрического объемов мочевого пузыря.
Перед началом терапии всем пациенткам проводилось анкетирование, комплексное уродинамическое исследование (КУДИ), а также ультразвуковое исследование с применением трехмерной реконструкции изображения. По результатам уродинамического исследования у женщин определялось снижение функционального и максимального цистометрического объемов, а у 57,4% женщин отмечались признаки нестабильности детрузора, у остальных определялись подпороговые колебания детрузорного давления. Кроме того, у всех пациенток отмечались уродинамические признаки стрессового недержания мочи разной степени выраженности. По данным трехмерной эхографии у 87,2% определялось снижение объемных показателей парауретрального кровотока, что свидетельствовало о нарушении трофических процессов в этой области.
В качестве антистрессовых операций у 76 пациенток 1 группы и 54 пациенток 2 группы применялись слинговые операции (TVT, TVT-O при тяжелой форме стрессового НМ), а у 44 пациенток 1 группы и 46 женщин 2 группы с легкой и среднетяжелой формой стресс-инконтиненции применялся метод парауретрального введения объемообразующих средств.
Результаты
Результаты, оцененные после оперативного вмешательства, показали, что у пациенток 1 группы императивные нарушения в послеоперационном периоде отмечались у 10 женщин (8,3%), которые быстро купировались назначением М-холинолитиков в течение 1-3 месяцев и курсом терапии методом биологической обратной связи (10-15 процедур). Во 2 группе у 54% женщин императивные нарушения мочеиспускания отмечались в той же степени, что и до оперативного лечения; у 46% женщин императивные нарушения мочеиспускания возникли в более сильной степени (учащение симптомов мочеиспускания, возникновение императивного недержания мочи у больных, у которых данного симптома не отмечалось до операции) и потребовали применения М-холинолитиков, иногда в сочетании с a-блокаторами в течение длительного времени (до 6-8 месяцев) и повторных курсов БОС-терапии и физиолечения. Однако у 7% женщин 2 группы данное лечение оказалось недостаточно эффективным и симптомы императивности оставались.
Заключение
СНМ в настоящее время остается самым трудоемким в плане диагностики и лечения. Учитывая данные многочисленных исследований и накопленный нами опыт, полагаем, что соблюдение этапности в лечении больных со смешанной формой недержания мочи является необходимым: I этап — консервативная терапия императивного компонента до купирования симптомов, II этап — антистрессовая операция, после которой продолжение консервативной терапии императивного компонента. Это позволит снизить частоту усиления симптомов ургентности в послеоперационном периоде у женщин со смешанной формой недержания мочи.
Источник
Недержание мочи
Недержание мочи (инконтиненция) — непроизвольное вытекание мочи, которое невозможно контролировать волевым усилием. Патология широко распространена во всем мире. Данные о распространенности недержания мочи противоречивы, что объясняется как различиями в выборе изучаемых популяций, так и тем, что лишь небольшая часть больных, страдающих различными формами недержания мочи, обращается в медицинские учреждения. Выделяют стрессовое, ургентное, смешанное, парадоксальное, временное недержание мочи. Диагностика заключается в обследовании мочеполовой системы и выявлении причины недержания мочи, в соответствии с которой осуществляется выбор лечебной тактики.
Общие сведения
Недержание мочи (инконтиненция) — непроизвольное вытекание мочи, которое невозможно контролировать волевым усилием. Патология широко распространена во всем мире. Данные о распространенности недержания мочи противоречивы, что объясняется как различиями в выборе изучаемых популяций, так и тем, что лишь небольшая часть больных, страдающих различными формами недержания мочи, обращается в медицинские учреждения.
Усредненные данные говорят о том, что недержанием мочи в той или иной форме страдает около 20% населения всего земного шара. Российские исследователи в области урологии утверждают, что недержание мочи наблюдается у 12-70% детей и 15-40% взрослых. С возрастом частота недержания мочи возрастает как у мужчин, так и у женщин. В группе людей младше сорока лет недержание чаще встречается у женщин. В старшей возрастной группе доля мужчин увеличивается из-за возрастных изменений простаты.
Недержание мочи резко ухудшает качество жизни пациентов, приводит к развитию психоэмоциональных расстройств, профессиональной, социальной, семейной и бытовой дезадаптации. Недержание мочи является не самостоятельным заболеванием, а лишь проявлением патологических процессов различного генеза. Подход к лечению недержания мочи должен определяться с учетом основного заболевания.
Недержание мочи
Классификация недержания мочи
Выделяют ложное и истинное недержание мочи.
Ложное недержание мочи.
Ложным недержанием мочи называется непроизвольное вытекание мочи при врожденных (тотальная эписпадия уретры, экстрофия мочевого пузыря, эктопия устья мочеточника с выходом во влагалище или мочеиспускательном канале и т. д.) или приобретенных (мочевой свищ после травмы) дефектах уретры, мочеточника или мочевого пузыря.
Истинное недержание мочи. Если недержание мочи развивается при отсутствии перечисленных и подобных им грубых дефектов, оно называется истинным.
Причины недержания мочи
Анатомические нарушения и местные нарушения чувствительности. Многократные или осложненные роды, ожирение, хронические воспалительные заболевания органов малого таза, операции на органах малого таза, занятия тяжелой атлетикой и некоторыми другими видами спорта могут изменять нормальное анатомическое взаиморасположение тазовых органов и влиять на порог чувствительности нервных рецепторов. Следствием изменений в мочевыводящем канале, мочевом пузыре, связках и фасциях тазового дна становится недержание мочи.
Гормональные причины недержания мочи. Дефицит эстрогенов при климаксе приводит к развитию атрофических изменений в оболочках мочеполовых органах, связках и мышцах тазового дна, что, в свою очередь, становится причиной недержания мочи.
Травмы и заболевания центральной и периферической системы. Недержание мочи может развиться при нарушении кровообращения, воспалительных заболеваниях, травмах и опухолях спинного и головного мозга, сахарном диабете, рассеянном склерозе и некоторых пороках развития центральной и периферической нервной системы.
Типы недержания мочи
Для начала рассмотрим процесс нормального мочеиспускания. Моча вырабатывается почками, поступает в мочевой пузырь, накапливается и растягивает его стенки. Детрузор (мышца, изгоняющая мочу) в процессе наполнения пузыря находится в расслабленном состоянии. При определенном давлении рецепторы в стенке мочевого пузыря возбуждаются. Появляется позыв на мочеиспускание. Детрузор напрягается, сфинктер мочевого пузыря расслабляется. Мочеиспускание происходит, когда давление в детрузоре превышает давление в уретре. В норме человек может контролировать мочеиспускание, напрягая и расслабляя сфинктер и мышцы тазового дна.
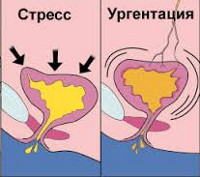
Стрессовое недержание мочи
Стрессовым называется недержание мочи, возникающее при состоянии, которое сопровождается повышением внутрибрюшного давления (интенсивная физическая нагрузка, кашель, смех). Позывы на мочеиспускание при этом отсутствуют.
Стрессовое недержание мочи возникает вследствие ослабления тазового дна при пониженном содержании коллагена в тазовых связках. Снижение уровня коллагена бывает врожденным, но чаще развивается при недостатке эстрогена в менопаузальном и постменопаузальном возрасте.
Стрессовое недержание чаще развивается у курящих женщин. Курение приводит к понижению уровня витамина С в организме. Поскольку снижение уровня витамина С влияет на прочность коллагеновых структур, некоторые исследователи полагают, что причиной стрессового недержания мочи у курящих женщин также является дефицит коллагена.
Одной из причин стрессового недержания мочи является развитие чрезмерной подвижности шейки мочевого пузыря или несостоятельности жима (сфинктера) мочевого пузыря. Шейка при этих состояниях растянута или смещена. Сфинктер не может полноценно сокращаться. Отсутствие достаточного сопротивления при повышении внутрибрюшного давления становится причиной недержания мочи.
Причиной стрессового недержания мочи в некоторых случаях становится непосредственное повреждение сфинктера (при переломе тазовых костей, повреждении наружного сфинктера у мужчин во время операции на предстательной железе и т. д.).
Ургентное недержание мочи
Ургентным называется недержание мочи, возникающее при повелительном (императивном) позыве на мочеиспускание. Больной испытывает потребность помочиться немедленно и не может отложить мочеиспускание даже на очень короткий промежуток времени. В некоторых случаях ургентного недержания мочи позыв не выражен или слабо выражен.
Напряжение детрузора в фазе наполнения (гиперактивность мочевого пузыря) является нормой у детей в возрасте до 2-3 лет. Затем тонус детрузора меняется. Однако, примерно у 10-15% людей гиперактивность мочевого пузыря сохраняется в течение всей жизни. Недержание мочи при этом появляется, если давление в мочевом пузыре превышает давление в уретре.
В некоторых случаях гиперактивность мочевого пузыря развивается при патологических процессах в центральной и периферической нервной системе. В качестве провоцирующего фактора при ургентном недержании могут выступать внешние раздражители (нервное возбуждение, прием алкогольных напитков, звук текущей воды, выход из теплого помещения на холод). Значимость контроля над мочеиспусканием в отдельных случаях становится причиной невротической «привязки» ургентного недержания мочи к определенным событиям (например — появление на людях).
Смешанное недержание мочи
При смешанном недержании наблюдается сочетание симптомов ургентного и стрессового недержания мочи.
Парадоксальное недержание мочи (недержание переполнения)
Развивается у пожилых пациентов, страдающих заболеваниями мочеполовых органов (чаще — аденомой простаты, реже — стриктурой уретры различной этиологии и раком простаты). Связано с перенаполнением и перерастяжением мочевого пузыря из-за длительно существующих препятствий оттоку мочи.
Временное (транзиторное) недержание мочи
В отдельных случаях недержание мочи развивается при воздействии ряда внешних факторов (острый цистит у пожилых людей, сильное алкогольное опьянение, запоры) и исчезает после устранения этих факторов.
Диагностика недержания мочи
Диагностика начинается с определения причин и выраженности недержания мочи. Собирают жалобы пациентов, подробный анамнез развития недержания. Пациент заполняет дневник мочеиспусканий, в котором отражается объем и частота мочеиспусканий. При недержании мочи у женщин большое диагностическое значение приобретает консультация гинеколога с проведением гинекологического осмотра, во время которого выявляется цистоцеле, опущение матки и влагалища. Проводится кашлевый тест (при выраженном опущении матки и передней стенки влагалища тест иногда бывает отрицательным; в таком случае предполагается возможная скрытая форма недержания мочи). Для точного определения потерь мочи проводится прокладочный тест.
Анатомическое состояние тазового дна, накопительная и эвакуаторная функции мочевого пузыря исследуются при помощи УЗИ мочевого пузыря или уретроцистографии. Проводится лабораторное исследование мочи, выполняются посевы мочи на микрофлору.
Лечение недержания мочи
В наше время недержание мочи лечится как консервативно (медикаментозная и немедикаментозная терапия), так и оперативно. Терапевтическая методика подбирается урологом индивидуально после детального обследования пациента, определения причин и степени недержания мочи. Показанием к хирургическому лечению недержания мочи является неэффективность или недостаточный эффект консервативной терапии.
Немедикаментозная терапия недержания мочи
Всем больным с недержанием мочи показаны тренировки мочевого пузыря. Пациентам рекомендуют выполнять упражнения для тазовых мышц. Проводятся общие мероприятия (нормализация физической активности, диета, способствующая снижению веса).
Тренировка мочевого пузыря состоит из трех этапов: обучения, составления плана мочеиспусканий и выполнения этого плана. У пациента, в течение длительного времени страдающего недержанием мочи, вырабатывается особый стереотип мочеиспускания. Больной боится, что мочеиспускание может произойти в неподходящее время, поэтому старается опорожнить мочевой пузырь заблаговременно, при возникновении первого слабого позыва.
Тренировка мочевого пузыря проводится для того, чтобы постепенно увеличить временной интервал между мочеиспусканиями. Для пациента составляется индивидуальный план мочеиспусканий. Если позывы на мочеиспускание появляются в неурочное время, больной должен их сдерживать, интенсивно сокращая анальный сфинктер. Вначале устанавливается минимальный интервал между мочеиспусканиями. Через каждые 2-3 недели этот интервал увеличивают на 30 минут до тех пор, пока он не достигнет 3-3,5 часов.
Как правило, тренировка мочевого пузыря проводится одновременно с курсом медикаментозной терапии. Лечение продолжается около трех месяцев. По истечении этого периода времени у пациента обычно формируется новый стереотип мочеиспусканий. При успешном лечении отмена медикаментов не должна вызывать учащения мочеиспусканий или приводить к недержанию мочи.
Создана специальная методика тренировки мочевого пузыря для пациентов с тяжелыми интеллектуальными нарушениями — так называемые «мочеиспускания по подсказке». Обучение проводится в три этапа. Вначале пациента учат определять, когда он сухой, а когда — мокрый после мочеиспускания. Затем обучают распознавать позыв и сообщать о нем окружающим. На последнем этапе добиваются полного контроля пациента над мочеиспусканием.
Медикаментозная терапия недержания мочи
Медикаменты применяются при лечении всех форм недержания мочи. Наибольший эффект от медикаментозной терапии наблюдается у пациентов с ургентным недержанием. Лекарственные средства назначают, чтобы увеличить функциональную емкость мочевого пузыря и снизить его сократительную активность.
Препаратами выбора при лечении ургентного недержания мочи являются спазмолитики и антидепрессанты. Один из наиболее эффективных препаратов, применяющийся при терапии недержания мочи — оксибутин. Препарат прерывает нерегулярные раздражающие импульсы со стороны ЦНС и расслабляет детрузор. Дозировка подбирается индивидуально. Продолжительность курса медикаментозного лечения при недержании мочи, как правило, не превышает 3 месяцев. Эффект терапии обычно сохраняется в течение нескольких месяцев, иногда дольше. При возобновлении недержания мочи проводятся повторные курсы медикаментозной терапии.
Хирургическое лечение недержания мочи
В большинстве случаев хорошего результата при лечении недержания мочи удается достигнуть консервативными методами. При недостаточной эффективности или отсутствии эффекта от медикаментозной и немедикаментозной терапии проводится оперативное лечение недержания мочи. Операционная тактика определяется в зависимости от формы недержания мочи и результатов предшествующего консервативного лечения. Операция чаще требуется пациентам со стрессовым и парадоксальным недержанием мочи, реже — больным, страдающим ургентным недержанием мочи.
Существуют малоинвазивные методы лечения недержания мочи. Пациенту выполняют инъекции коллагена, гомогенизированного аутожира, тефлоновой пасты и др. Данный методика применяется при стрессовом недержании мочи у женщин, если отсутствуют нейрогенные расстройства мочеиспускания (нейрогенный мочевой пузырь). Лечение не показано при выраженном опущении мочевого пузыря и стенок влагалища.
При хирургическом лечении недержания мочи широко применяются петлевые (слинговые) операции. Для формирования свободной петли применяют синтетические материалы (набор TVT, TVT-O, TOT), лоскут из передней стенки влагалища, мышечно-апоневротический или кожный лоскут. Наибольшая эффективность (90-96%) достигается при использовании синтетических материалов.
Проблемы лечения и профилактики недержания мочи
Несмотря на широкую распространенность недержания мочи, лишь небольшой процент больных обращается к врачам. Препятствием нередко становятся предубеждения или ложный стыд. Люди пожилого и старческого возраста иногда воспринимают недержание мочи, как естественное возрастное изменение. Длительное страдание приводит к развитию психоэмоциональных расстройств, ухудшению качества жизни и фактической инвалидизации больных.
Между тем, недержание мочи, вне зависимости от его этиологии, не является естественным проявлением, вызывается отклонениями структуры или функции некоторых органов и в большинстве случаев устраняется при подборе соответствующих методов лечения. Следует учитывать, что эффективность терапевтических мероприятий при недержании мочи возрастает в случае раннего обращения больного.
Источник