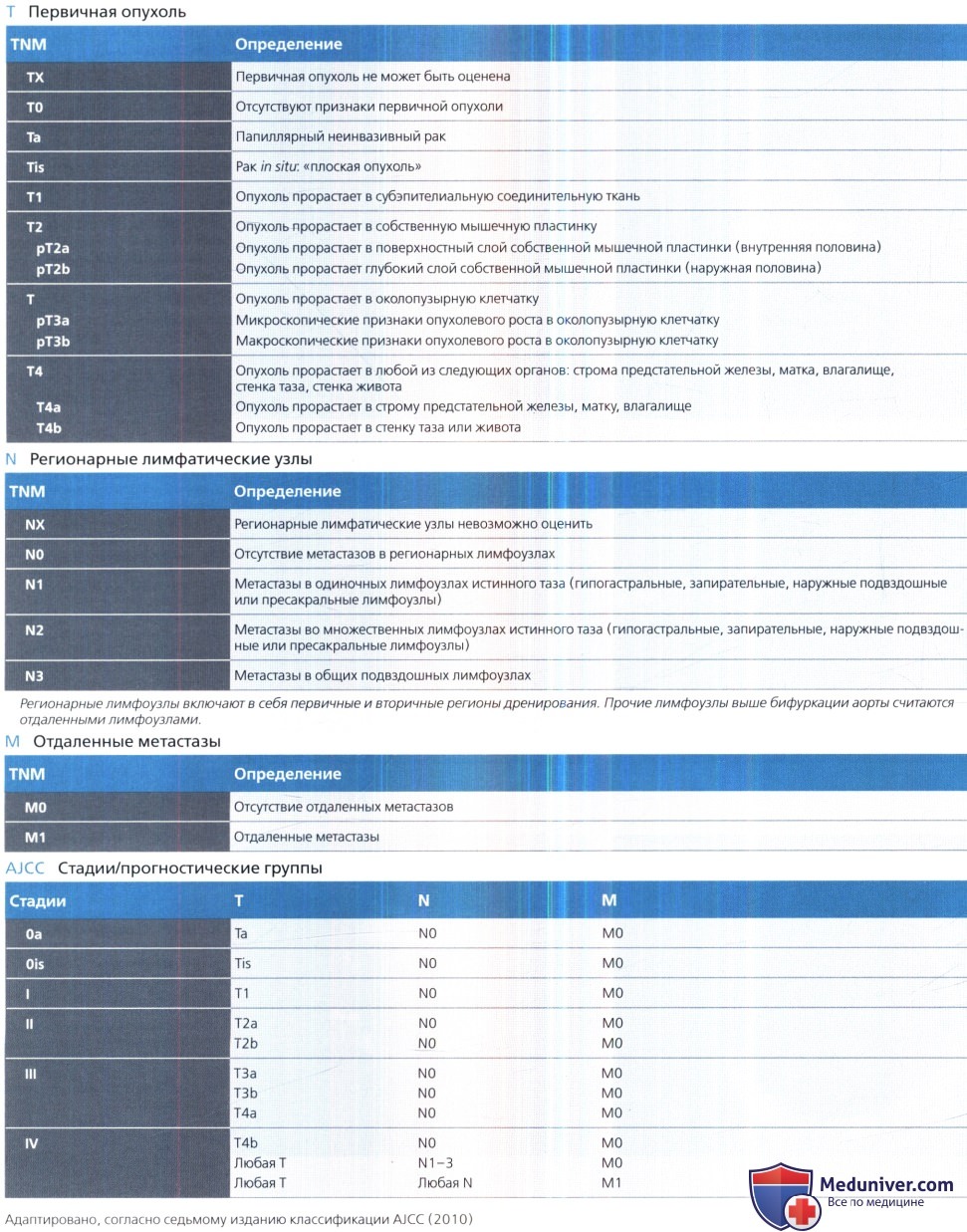
Классификация tnm мочевой пузырь
Содержание статьи
TNM тадии рака мочевого пузыря
|
Источник
Изучите современные подходы к классификации стадий рака мочевого пузыря
В процессе борьбы со злокачественными новообразованиями мочевого пузыря используются методы, направленные как на устранение первичной проблемы заболевания, так и на предупреждение рецидивов рака, благодаря высококвалифицированным специалистам, широкому спектру диагностических и лечебных манипуляций. Дифференциальный поход к больным с раком мочевого пузыря и комплексное решение онкологической проблемы обеспечивает успех даже на поздних стадиях развития новообразования.
Содержание:
- Стадии рака мочевого пузыря: Международная классификация
- Рак мочевого пузыря: стадии и их клинические проявления
- Методы диагностики рака мочевого пузыря по стадиям
- Лечение рака мочевого пузыря по стадиям
- Методы лечения рака мочевого пузыря по стадиям в Израиле
Стадии рака мочевого пузыря: Международная классификация
В лечении онкологических заболеваний урологического направления важным этапом является своевременная постановка диагноза и наличие достоверных результатов обследования. Классификация раковых образований по системе TNM базируется на результатах инструментальных и гистологических исследований, которые визуализируют опухоль, определяют ее размеры и строение атипических клеток.
Каждая из букв классификации соответствует определенному параметру.
Т — локализация опухоли:
-
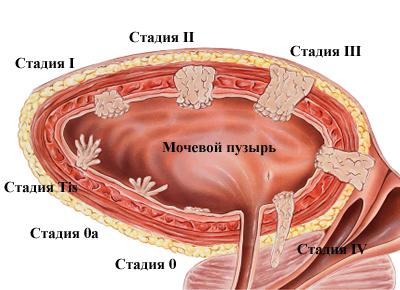 Тis — раковые клетки не выходят за пределы слизистой оболочки мочевого пузыря;
Тis — раковые клетки не выходят за пределы слизистой оболочки мочевого пузыря; - Т1 — Т2 — стадия поверхностного развития опухоли;
- Т3 — стадия вовлечения в злокачественный процесс мышечной оболочки мочевого пузыря;
- Т4 — распространение опухоли на соседние анатомические структуры.
N — параметр вовлечения в процесс лимфатических узлов:
- N1 — наличие раковых клеток в лимфатических узлах малого таза;
- N2 — повреждение забрюшинных лимфатических узлов при раке мочевого пузыря.
М — распространение метастазов в отдаленные лимфоузлы или органы:
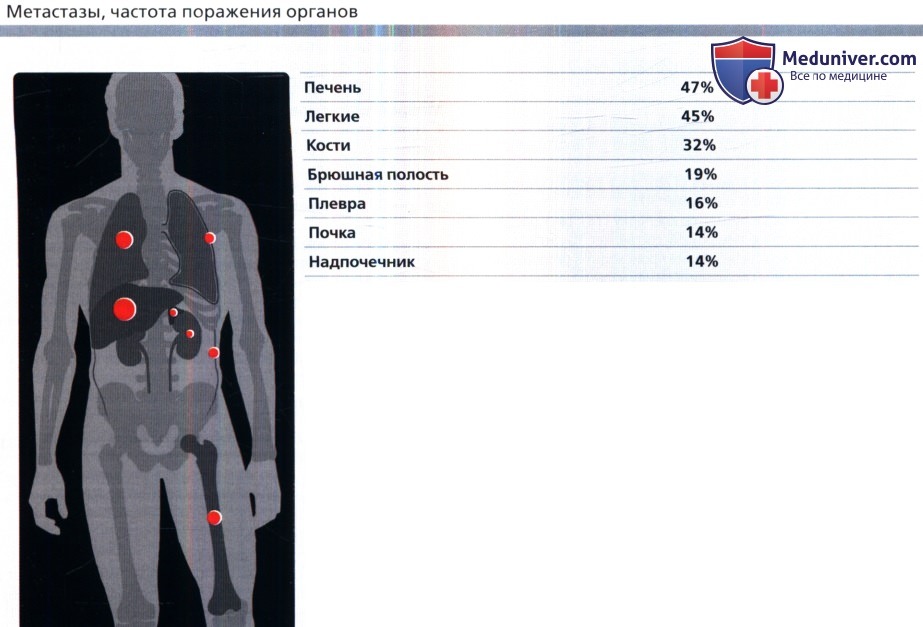
- М0 — отсутствие метастазов;
- М1 — при визуальных методах исследования метастазы диагностируются в печени, костной системе, головном мозге и т.д.
На основе ТNM-классификации устанавливается стадия ракового процесса в мочевом пузыре:
- 1 стадия — опухоль не выходит за пределы слизистого слоя мочевого пузыря, не повреждает лимфатические узлы и не метастазирует (Т1N0M0);
- 2 стадия — раковые клетки прорастают в глубокие ткани органа, но лимфатическая система остается незадетой (Т2N0M0);
- 3 стадия — рак мочевого пузыря распространяется на мочеточники, уретру, прямую кишку, вызывая при этом соответственную симптоматику, а также диагностируются метастазы в лимфатических узлах до 2,5 см в диаметре (Т3N1M0);
- 4 стадия — характеризуется наличием метастазов в отдаленных лимфоузлах и органах (Т4N2M1).
Рак мочевого пузыря: стадии и их клинические проявления
Благодаря отличному кровоснабжению и наличию достаточного количества нервных сплетений, симптомы рака мочевого пузыря возникают уже на ранних этапах его развития, что во многих случаях обеспечивает обращение пациента за медицинской помощью на начальных стадиях возникновения опухоли.
-
 I стадия — заболевание сопровождается нарушением мочеиспускания, что проявляется в виде болезненных и частых позывов, вследствие раздражения стенки органа. Изменение цвета мочи наблюдается у 90% больных, из-за наличия примеси крови и является одним из специфичных симптомов, что часто возникает как первое проявление заболевания.
I стадия — заболевание сопровождается нарушением мочеиспускания, что проявляется в виде болезненных и частых позывов, вследствие раздражения стенки органа. Изменение цвета мочи наблюдается у 90% больных, из-за наличия примеси крови и является одним из специфичных симптомов, что часто возникает как первое проявление заболевания. - II стадия — интенсивный рост опухоли в мочевом пузыре вызывает постоянное чувство переполнения органа, болевые ощущения внизу живота и даже повышение температуры тела, что объясняется нарушением оттока мочи и развитием вторичной бактериальной инфекции.
- III стадия — вследствие вовлечения в онкологический процесс соседних органов, заболевание сопровождается задержкой мочеиспускания, нарушением акта дефекации, запорами, выраженным болевым синдромом в процессе физиологических испражнений, а также отеком внешних половых органов, из-за закупорки лимфатических сосудов.
- IV стадия — к местным симптомам рака мочевого пузыря присоединяется выраженная общая слабость, головокружение, потеря веса и чувство недомогания. Распространение метастазов по организму вызывает недостаточность со стороны задетых органов.
Большинство клинических проявлений злокачественного процесса характерны для многих заболеваний мочевыводящей системы, поэтому лишь квалифицированный специалист сможет определить точную локализацию патологического процесса и подобрать оптимальное лечение рака мочевого пузыря за рубежом.
Методы диагностики рака мочевого пузыря по стадиям
Стадийность онкологического процесса при злокачественной опухоли мочевого пузыря определяется после проведения ряда диагностических мероприятий.
С этой целью выполняется:
-
 Определение уровня онкомаркеров — неспецифическое исследование, что позволяет заподозрить наличие злокачественного новообразования в мочевом пузыре, вследствие повышения показателей UBC, BTA, NMP22.
Определение уровня онкомаркеров — неспецифическое исследование, что позволяет заподозрить наличие злокачественного новообразования в мочевом пузыре, вследствие повышения показателей UBC, BTA, NMP22. - Ультразвуковая диагностика — исследование с помощью ультразвуковых волн дает возможность оценить структуру и строение мочевого пузыря, наличие, локализацию и размеры дополнительных объемных включений.
- Рентгенконстрастная урография — введение контрастного вещества в мочевой пузырь с последующим проведением рентгенографии, позволяет определить дефект наполнения в полостном органе, причины застоя мочи, размеры и форму опухоли, а также характер ее роста.
- Диагностическая трансуретральная резекция мочевого пузыря — под спинальной анестезией, с помощью специальной петли, выполняется удаление опухоли с последующей ее гистологической оценкой.
- Гистологическое исследование — необходимо для подтверждения злокачественности процесса и типа раковых клеток.
- МРТ и ПЭТ КТ — проводятся с целью определения наличия и точной локализации метастазов в лимфатических узлах, отдаленных органах и системах организма, что позволяет дифференцировать III и IV стадии ракового процесса.
Врачи, проводящие лечение рака мочевого пузыря в Израиле, отмечают что определение стадии болезни и точная диагностика онкологии — залог успешности терапии.
Лечение рака мочевого пузыря по стадиям за границей
Эффективное лечение рака за рубежом базируется на стадийном подходе к устранению новообразования.
Такая методика применяется и при злокачественных поражениях мочевого пузыря.
-
 I стадия — устранение опухоли хирургическим путем обеспечивает восстановление функций органа и высокий процент выживаемости после проведения операции.
I стадия — устранение опухоли хирургическим путем обеспечивает восстановление функций органа и высокий процент выживаемости после проведения операции. - II стадия — распространение раковых клеток на мышечный и внешний слой мочевого пузыря требует проведения частичной резекции органа с последующей его пластикой участком, взятым из стенки кишечника.
- III стадия — на данном этапе комбинируют полное удаление мочевого пузыря, близлежащей жировой клетчатки, лимфатических узлов, а также остальных, вовлеченных в раковый процесс органов, с химио- и лучевой терапией.
- IV стадия — кроме комбинированного оперативного, медикаментозного и лучевого лечения пациентам с выраженной клинической картиной рака мочевого пузыря проводят симптоматическую терапию, направленную на устранение бактериального процесса, дисфункций пораженных органов, болевого синдрома и восстановление полноценного оттока мочи.
Любое лечение рака в Израиле, Германии, Турции, Южной Корее или другой стране всегда начинается с определения стадийности онкологической патологии.
Методы лечения рака мочевого пузыря по стадиям в Израиле
Ведущие онкологические центры Израиля при лечении рака мочевого пузыря используют новейшие международные стандарты и схемы, которые подбираются с учетом индивидуальных особенностей организма больного, стадии заболевания и гистологического типа опухоли.
Инновационные методики, которые позволяют комплексно подойти к проблеме и справиться даже с запущенной стадией рака, включают:
-
 Хирургическое лечение — выполняется с применением миниинвазивных методик, путем лазерного, криодеструктивного или фотодинамического иссечения опухоли через специальный зонд.
Хирургическое лечение — выполняется с применением миниинвазивных методик, путем лазерного, криодеструктивного или фотодинамического иссечения опухоли через специальный зонд. - Регионарная химиотерапия — технология внутриполостного введения химиотерапевтических препаратов, что не оказывает негативного влияния на организм, а действует локально, непосредственно в зоне локализации опухоли.
- Радиотерапия при раке мочевого пузыря — израильские специалисты используют современные технологии с линейными ускорителями, что обеспечивает высокую степень точности облучения, без повреждения здоровых тканей и анатомических структур.
- Биологические препараты — являются элементами таргетной терапии. Ультрасовременные формулы медикаментозных средств действуют непосредственно на стенки раковых клеток, что уничтожает их, при этом здоровые органы остаются незадетыми.
На сегодняшний день, стоимость лечения рака за границей, в частности в израильских клиниках, формируется на основе:
- возраста пациента;
- индивидуальных особенностей организма больного;
- стадии рака мочевого пузыря и степени злокачественности опухоли;
- уровня вовлеченности в патологический процесс анатомических структур и систем организма.
Узнайте прямо сейчас о возможностях израильской медицины и получите бесплатную консультацию ведущего специалиста одного из прогрессивных онкологических центров страны, заполнив контактную форму на нашем сайте.
Источник
PÚ Ú²4Ö6Ï»`.Zðnñ†>ãp.K’o’o.Zð>áÌGŸÙÒÎ.tËVƒ*×Ò-@ËXñòX»å»g«]ƒ†+¶$îQC‹9XMÛ¨œ ‹Hfû¡[ŽÅ¬©sHäqƒ{¹ëÌÚjzü¹ÍT¹9 YÆV÷?ºÕ«’×tXP3M¶TXGXMrq5‡÷rêþµ»-Òèó2ýÀ 2O:œ#¢pàWeañü³[26¤Ã£Þø`È|÷²ÕºiÃr8л›šý»r¼U/9ÎùÑ«›ÌSX’𰣿óÍÐ%‡ß˜Ô§_¶|¤>,žÚ yä³€9ûÔ¤ëÑðöÜñëŽ)3)îvV &¯óRÀL$>»l ¿òÈOš_Ÿ-¤¼tœ£IÀà û>áߨÁ2¸M a€piÃè2ðþ|ƒ©) þ»Úáú6ˆqÏcÏÒøÌ¥Ÿîýør~€Ï±XXªbÄsÞÞ(P’²p}|øá+€Àðëß¾±no½ý.~ñ‡Ï½tñʵH_Ôþâ¼`#S9DÂëlï?p#'»ÄØ×߻ࣺ ŒWQSÎÍ6£ sávÕbìîÁŸéF!œxð|›uÈÐt5ÍlÁfšV0xÿPž- *®Â žÅ¹Ë6xàë¨e › FR’NVŒ•9o…ÊÕë¯üíïï ÛÀ‰€q‡T®€œÉÂæØq»¸+] N’uß’)§U´ìÐíX’§[IØL¤ëæ-[ `J‡ÕVÇÚZ0cÃa€Á v §tw¢ÌÛŒ^ÅG8ÛrOŸž°Z¤u k¡(U1l°ÀÇm åö†¢¥»E’Œ8OŸ‰bȱuNÑ4ÞÈ ØŒ}ßñ1E»e˽ìîAåŽ=ÕÊü¯æx™å¿Ì»¿4`>p»yÌBÏ(Óà;->s駌‰´Ì¦ªB¡œÂÊåox6Ö½Ðo%žN†Ò»{Õò-€%Õ0‰ø£7^»Îß]$×N!ºGÅ¢æ¡[¼C¶»îÅ‹|õRMë’øÜä?n ¦kŽä©å*èÃÊÂFÊõ…°Þu†Xm²à^ȧqùjJH´Xí6`ðokÐ-‘#åÂa#³1ê2FfŸ*òÁÃ%#úyå¸n§ÔÛ¤°(j|ʇºH»Š÷ÜåšB’ŒhÈýy³êw.AáT¾»ÁµT¾KžªÜžf%@T-•D¢ë«~|ˆöQ!n†Rˆ•o‰l-£4 1″Œ•tYilÀ¬Z1Ó’ŸúPƒ‹+ÉP%b(Nùê²’ ÌXkyÕb¦OA‹™t…`#J7†âžn¬$r#fÕb¦¯$1:fVEaÃ1″n-‘ŠqŸˆ’FŸ’écfeÁFq»žyÕDZb˜ð3xpVí}Ž¥a¤Í3++ã§x Ÿ5¡»†Áq¼sVKú0mân €Yµ˜é¨§ƒ™•Œ¤t³Ä,†ó7}óшŠÊEùݽúy˜N›rÜäšÙ £˜ôà`$ÓÕÈøZ«ÛAJÓiƒ™fà™M- Vk-sÕ&ÇÕ¨;¡{ëgV=6/̬( É5)ÊÇÝÉ®FÝÉS¹ê´ fÆMtÚZ¥%l¸£ ÍÕp¥@ËÉp¦úÜå)è^ižÚÁê 35+ìñfô0ã ‡K*N†ofJ2FZ0üpךZï¹Ój~K 8’£ådÚ;™æË_õŸ¶F·Ã¶E†â eè:îyPÉÉpÊhz¬ÄÖ’t’ŽØÅ+×»Š]M|ZøØqÍ{©éi²Ù|1³ÆP*5^ãñû.¹»rm l’¡‡´ùbfÕ6†-´ŠÈ¸] š6Ò(ÄVùë,}w÷*´GþçÍôvP?f’³Iÿýó’oi™ä°Šæ}L_®úmãý:ëôÝG>ü»~Ì$³ê?®~û߯½œ|WñFñÚbò…J˜÷¡ä‹pád*H_ÌNfèÄ æ§>ò¿þ-ùÆâͤkTÖ;+a/þ/¿fådÀJû‹Ûþþ£¯’_¡ñíç.»?§öƒdÌ€›pcùæ’o,ÞÀþ&îÎw5œƒõ%ÁÄ»ßÀY×ɼsö㘚÷_üYòH¸?ÏÄ~÷ö¯W®’_!ÞŒ«ÉW5ÜE ê©CLˆªàdÀJ˜Œ 3`LÜ[†2®FEÕéI’˜žyµš»` À`Rr®S3é:evEå§J’ô¤HLmR¨tN+÷OŸº»f$G ¯B˜Éé cT×a(SMÈ_ûLO}ѧòòëO+»èåéÀrι»39W†ñMÖa(«ÎŸJÊá?p±3TÈÆ¿Éü+mh_ºOI®_ŒÌ4H6HUæyÕJôje¶ÑåÝœÜsOTãS~¯`ûWŠžI%Y‰Fæ 3®cìó?ƒLúÃÌø.Æh¿°Žà2·[{â«ÌFA.Uì*ª~YÈ_¼}ZW3-KC•®)%œ¹¥…÷K+ÊnaY´{ÓšŒ÷®ý0óšE1³’FE±Ít~æÓGÜ…ÄLybrY)33CV3ð»ê8÷˜&=uJš[n=üaþNɶU¦1ýõ{_±^> «ÙÒ˜B¬Û.ÍP†ž2£’>KMžnÄ_+ÈL8·á|¹ˆé_¯·ÞP»efT‡ O5ÊDO™ ·Î, ïcÊÔKm*¯ÐÞ%°Õn¬¡'(ëëyXœ»¬µJ-ÊP¦ŽßoI×’ßôaœ¹Å -dÚQëJ•(›¬ïE·iÅzÊ$÷2kO¼ïÉÀ*hÔ`×:YI1EÖ×éˆjبÉP¦Ì)i¬»€KŠ™>VRÌUÀ̪í‹pGfá£ÏŒ¤ÉTªÜUNžœÎäÛÌL‰æ‡>VÂÐ*ßÔÁŒô)¦3õÊÌô>wCQ6˜Ï=Ë»b[7W?×·•t½zÌxžå³×ú+Ò*5n+tÒ šÊ`+éÌèzNÏã»`(sêHÎä.[±JÆL¦Lj³yºLMn}C1â Ä© Wu1㡧¥-Ù£ù=}A3Ð>¸Pø¼nî´¨3_8Mb%6Äyè©ÄC™#ø»x¤ÁoÍι` >ÄãÆu‰‰Ì½ÿB›(ýÏ¥ËPj¡»:fZ]}ñÊ5‡õ³’.1’UÃŒŸžtÊ»N™™¢QI/kÚ~V*eTÃŒŸžö•ª®d3™ù7NÑp tAJ»l†¬CL«Š˜Y…èi?»UUÚÄ1£uZH3%j4}˜)qJž¶˜jþWZ(ýå¶=P·[ ÌéIq{׳¦˜»h´Î¥o’ÖëõM…v|¸[¶ó7ÄõYg»P褃Y>PÁLˆ)¾Þ÷_ü™ßÕ¨ÃÆmÉ+»™à£éþ¹£ƒ™•ØµÚ9TÚó¤ÕÁL_GGLêkA§|0̬¼mu^3AÎ-QÝ>j˜Á¢óÇPŠûËJc¦æ³H›(7µ—‹Xzþl†ÖÚìÃŒÊÅW¡ÌvÎK~›(f´cmËü’©VK‹•ÍÚdþìAÑ :˜áM¸¼åvÚ˜Y…ô°JånÙÖÚÜä»J¡Sš|í Óü¾½Ä-mÌÓw%t¯´‰æÛ$aLiæ߯½œ¶¬:wÝ*Fß%0cɺ7rWW’¥j/Dfð»‘ןÜÈ=Ô1SäñïP’ÏIÓÆLdÏäGrjů ö3ª{ݘÙÝK»Ú*TiMÖ`ä»»ÓQ¢ç*s«ÝÌм’û’œsÎÙ¬¼É´X'»cix·óN& 3þ(o?c9ñíCEzȵ0Óâ0òÜEZ†É>!Ø-œPés?‡ï9¥Ù3™-ÙwÅû(S8Ðà’ý*Z‰´)2EÃgU%Óz0†ª0Ý®¼Ì¥äô÷»Ê*NnæÉEÖž8·3uõp›,ÿhß jÍÇLÐû%-¥ïŠç5ó±•Ì@ÛÚ{«µÇ¿½lüIz²QnOˆWÚ™˜ ª¬dý&}× örµ ‰»3| ùi¥Ãôè²ÑÁ)^r²Oñç@â%S’fâ-€¿m#ç¥ï¤…ÌY»™âdr†L+ܾeÛzÏiÑw0ÑYÐqwÚÆS¿W3Ù’º¾kP»^ðÌ»ÐixÕÉÒ±ÉaTÌ~¨ØHÄoT JÉ:ßZSƒ»_ٳѴB§á’fåœ2-ä îþˆ 7¤€‰ÄŒ{Xq29Zæú®A~؈3凜ø¬×üƒëJšUW컶*c$h°¯i(f»õ~júÎõ]C?6¤v¹ìœ’ÆߺÍÄLÛ°rQç!¨i 13è_ªƒ0£’ÒNëô]C/…•«PIv `Ý£;[LúrSgÄ’&ƒ‰¾ýõ€ˆÅ’N mÙ‡ú@ªå1’a~Ú®»>ä»8óÅí|07ìeV²øCè©OC¦…QÁ††œ «]ÌÐ!ü.’ƒò)M˜õ¥†ÂÏDÙZê~#Cë$Æ$zZõïyOklRþ}ŘBy?|…1CK•J!-†iêw>hù4gv11eFÙü¡m÷[3 Õ%Ûi]j?5}×细º,1é}Ë3-¤Éü€ÝöEÄ[°S ÓH«ÑCà>Ì,ÚvŽd̤ xOíl¨´£§Pˆ˜-ýâ!ãýþùŸfNúP²‡PÒÄdƒ¨c& áþ¬à Okê’Šß0íûÄ6giòÓ†â[ÉZï—Œ Ö€xüèÃŒ¿¤%I$Iƒ;¸]Mó³ìòü>»ï¼NĽ4ŠøEHB«R°’‰™`XM#!ÐÓ=jÒÔòÕïRDÙð’}¦õUÊ¥è¸X?ÑÅoÁ 6aRb}ûÙZÀæìWŸ¶0ƒbÄ`&ÁÆd1éþÍ™,d™©(=-|Šw5Á õ~RJ°†Èãò™3ää#1޻⠮…ØùLÑùy¸ÒôÄuŠ!®&¸îÒ:öƒLb†z9ˆ§b~«Ü- ªUi:±ä}ÄDÆÑSf14ÕÕÄ; ‹:†3¤aâ1″P…Œq}ƒÔïš’É_ïÁˆIÚM7«EjK¡jv÷»¿jj5ïõ¡-ĸl°¦†ÌìлoLQl?¹%OÅÉp*Ï1I»ëŒZFhi¨øM$àŸ’@ ¼üÈ´pšŸ!»Šü³È›‰ç;³ÁöóßRp2œ•}àb`µÿ—‹îùšÂUf>ôÙoŒu’ƒ’ÉfS~Nf)»è©ûc1³_¨ÌíÒ4`Ä÷ðG&UÔÇÏ?ùIÆ&âÌg/Œ…™ø¬»¾*rb9DýJc%¬BŽ¢Ù*ܸThüòw³bÇŒ…™xõÛH_Ž¯3Û¹i°u›ü%Len•tâR»Ôw÷â-ÿyó-´kdV3$½jb a¥=œÇ°R~ ›o1è,dû7#¨PäÒôÕ$Œ D-sC[¦†þÔ‡»|’ÓJ²Ü¸ÊÒf’súÂ`ÀHW£u?’¡T>ó»°1AHKÿ»Ãn»@’ÿì++iE¸ÒÉD†Ø®qÐåjÆ>‹ÕJa5œ|Lú.3ç>÷pÚuà $pŒ%ŽË[+¨d_ó-Ÿ´ÍRìüÝÝÓýB®k€Ö5µˆGÎõüˆÄBïÈ_dA×Wâ;A-£RÔr2d¬j´À,î ™V1¬wæ2Zlš ÏïÁ.’/HÒ̤|U2xŠN†LPZ·-Õf t¿»;Ȥ²0sÏcϺ˜aÕZúhV¿™o’j×4¸U&ÓÉX®F+š[$‡[=
‘HÕM!dZˆ»·j§z $p6í’âdÓ7?·>ÞÉ8¡d|¥ë~îÈf^ z‡6eûæ¬ý»šî·#r ‘¯Ÿ¡×Ý ™r%Ϫ¾`U¢ÊhV^[‰Lß·{®î@c ‹aú »²%غ‹}EPÁM‹øC¨¨t)þÕ¾Y‰møL,[ƒe:Hî$…ŽHnF‰àpw¬4Iï-LJ’ø`aöeª‡2JÄŸ’ùL+¬÷(9 -Ãg2¥ÔXJŒ¥ù8v¥-Ëk»qJ£¼ÚïØ|Ýr$µƒ¹ole[Š-Ykº¤ŽéMa‰®ðZçœ+{US@á+û…-^?RY|k ¼Z¢qs*>«¥ºWX‹3ö˜žAH%B¥0SœDC»Ê#7ƒ¢1R5ÄãG¯.0~Âçõ;B›Œ!º)zÜ¢QUæ:W¹¡ MyÌÇž¼X9r¨µ´®'»Â±D-á ¯8x¯#Ýq$WŽ¥àêò+Ê+™>€¨ñúz?BÄÛ ùœÒIÓ)ôª…pk§äm.Bî5Ùì:¨ó6%_·Û)Éi-UÚåF&Q€•é#ˆËuCtE·œß»])ÕçÍ€¼Eh>T/xéT¿ðh{Ì»ÀãÐþÄØÀ‡hV’‡R†Îú¼3˜Îþ{íF ¤Ab…V9bÖ>-C¼ šÁ¶»Æv³ë³Ê-:RWò9d8C¡W>³ AXgD^Ü uD®Àø9¸Täh3=ê¦g@®[²ùñýJä$ÆM‡ÑD¶¼¸†ÖÙÙ¼Ú wO-aç€J¶´û/`½sÂö2yÓ£å*Ÿ-FWhÿ€Üm£ endstream endobj 8 0 obj > endobj 9 0 obj > endobj 10 0 obj > endobj 11 0 obj [ 12 0 R] endobj 12 0 obj > endobj 13 0 obj > endobj 14 0 obj > endobj 15 0 obj > endobj 16 0 obj > endobj 17 0 obj > endobj 18 0 obj > endobj 19 0 obj > endobj 20 0 obj > endobj 21 0 obj > endobj 22 0 obj [ 23 0 R] endobj 23 0 obj > endobj 24 0 obj > endobj 25 0 obj > endobj 26 0 obj > endobj 27 0 obj [ 28 0 R] endobj 28 0 obj > endobj 29 0 obj > endobj 30 0 obj > endobj 31 0 obj > endobj 32 0 obj > endobj 33 0 obj >/ExtGe>/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/Box[ 0 0 612 792] /Contents 34 0 R/Group>/Tabs/S>> endobj 34 0 obj > stream xœT=¯Û0Ü ø?hl‡°¤>(x;öº6ÛC×¾©Sÿ?PZ'[M !p(H§;òHh¼÷Ý·%(²€VÝõ)»)cÈ+¯5°œüÜûVŸúÕçú÷Þw_Ôןêþ½ïf!™V¤OL4¬â0ÀÓÇjkãÅJä ŸËŸ[«¯[rdÖ8ɧãEËÚMˆh$^ÓZÎâYxSÓÞ¦ZC$ãµP‡qõ-U¼»5ús¾ÎCÎ6í)?Èý9úCaR§( Š(Ýbm ÕZ3€;-Ôâ»×àøÎÒ[Þ0Ó!E-sÒGÖrS)-SŽD²Ô)».ÛQ1J¨øK%í¡ØYÄ‹»oÓéÖì™þÝ:óÚ±pNŸ/…§k3üµÂϾº[nûí0%[Ës«åJž¢2»ÙœÝ§ë’&bM:u=O¶KùÇË°nYËV:fÓ’T-ƒuÓJtÐx5û!8Å6€Ö{ÇMÞkó‡ñܲ{ҵͱZóÉœçÒœäŸÌéÖ’?¿¸Ya]`àV¬Ó`M#-׆µÁµbúF,9X|+ÖzpX2`±2D ‡F¬u€XÂ×/^…%Ïà[±VžÆF(hì°· Ÿ%ðÊoR endstream endobj 35 0 obj >/ExtGe>/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/Box[ 0 0 612 792] /Contents 36 0 R/Group>/Tabs/S>> endobj 36 0 obj > stream xœ[K#¹ ¾0ÿ¡=Wô- h°Ýö¹îÞ{HÉ&‡Á6ùÿ’DR»UªvÍ»xl-K%Šo~d_ùüé/ð¢Ý¢ÜË/ÿüüI¿¨üO¿¬ë»{‰Æ,ù‡ïù¶Ÿ~/¿ýñù»zùü÷ÓçO_ß»ñQ™°žCþÌÙ-+÷üz䯡ʯ»_¾þÒùToy¯w»ü1®ç__~ùëçO÷Lʵ’ã’ä¥Ë¨ùúúòe·î#¬i± VæMÝ%Ó_Á)¥ìù¤M¥?œWFdÔp-+í©ÐŽKý[åÀÉ»÷÷³®Ík£Ïï-óÉ×SÒݱ¬»êS]f'[ái7þļ»ï9çèkaj¹t=GþL8y÷s%(«A¾AÁ5=/ñ-sb7ù+Ÿ’¬ŒyÐòBN9jýåR)Lœ+-z†öˆk90µ-‘D£~Fª*;ã¥ðIÜÁ.)K;ºÅ»&í»Œàå) 2†Ÿ®ÀÝÂtÜ?2′:åüÜÄéª ³/’œÑõÎ9õÆ®KXGò+A-³VM€¶¾+7F¤ÕÌŠbZœ´#»ìíHš%•Õ¡PQUUi,ÒN|íê—(SLW,’}+ÖéîÝÂ*›3/Á*=ÝŸµé忯èÎÁ’¸n¥A˜…f ÝíxíD;{‘¦g]Jâ·JFl¿í»æñW 6XoÎZ3CGý$þF«˜œ¢,C뼡Âo¹jš§Ä¯Ñaâ!dIÈJ-ÜV4äí=ó©ÕØœ4IÔe¶…îŠÿº!jÈAqOSÃü|wt‡¬Æ%µ#dsÐjÜš/™Qªä¢åYb:[qüI»x¢Þ-|ƃœ±Z€35«ÊÁˆÁÃES:¢duÐ)¿§ê4ÉΚJ¼Á»¬wW~(eJ€8_ÍàÓg¬ÁßÈ-X£ù$Å|R]Ù¬¤1¢MÕ¶&7¾~çüIŒ?×sà-Úvh5m¥1’8|;¤Þ©% Ùo»³ßš-(ôä夕ýù·¯¯™’cJʦô!£ÊWó»aìª8}õ}½xRR}¸hAeG¿ì¢gÜ-éBBl.ë1³&z~q¢v£° Ô¢RÏŸ…êÙ‹?æ6[áEÈ.°|vÌ .dgÕ•óÆBdzÂm•Šù))40·XKóéŠ(©›ì¨KP%ØsIu‰nEyç÷™Oò1.!jò,ª¡3¸€ö€ó®×A8Å•cÀl«¨%Y ¸q¿h2ˆA ñÜŠ¬A…ªBŠxÙé(&^u]¹Ï]y¨æ¹xtõL»3Öh(«-®^§lþOç•s¨(Æ5PP¨.úrYÅ…;‹ˆf¿óÞ.&özìÁèBÙ9ØòÀœKå»cÂÎ’x p»O»¿vÜÐú Å2Ê¿’þ|c²4t®GT3¦³C’Ø䜛vàN½>ê.Ó»XÏÒ •²ù æýXìͺص³}†lµ¨OOdIueÆR5Ò$Ç à ´vˆòðÐZ@ˆ÷r·VÔ:×æîÉNòmcÝ•~Ô,ºÈèe^!¯ ŒÞ^²tN¨TXxZÔhj%,ß©|{á]UFdÉ»‰µ:4NnGêu•_´š vþÍ oÃã¤)®2Ík]Ä•f#¹ÔƒQ˜Î_ëdNW[võÀ-JлÓ*¼pf•G+YeŽ»rÒ€ ò½»GC’žó»»?Ùí¯=ÛÁZ¤}Ttˆ±Æ¿’°»M*µÈ àM?È _?P|º¤eûCß»œ9®U’8+ýª4ŒæW#ìp¬ÜŽ)æ¥ ÜÆcÐX¡½š1!c1™ëa8t«ü]ÐJú°[™®¢:’Sù-¥2¿Æ2JÜvPL%Cw½˜1s³ìñ²¨&F‡`çòê™?˜¥+soú+ ÁƘGOµ3â»s÷‡ê‰XYAŒËãK’-ÍiëˆÁ¾ºú€Í·åWܨ´ ÍE´Ä¡7¼ðÍG4gHúðÉö:`XA£-ª…,û$aFL(ÒxPÂ&±¢‰j»-DÌ~o9Hˆ²ÆF/öT7¬YbÏ «jGàïP7’§!Ú 3€£4›T àeJ˜>0eª’~0~[éקÌÍ-Ñ6¦Ãt}n’2VKÌ»§õ- Ñæ!þdÃ-TÍʸ ^OÇð%m-ÕoD»Gº· #p-ËÆ-âiºÙæªÇlP7;e’ÇOžÌX`îU!µôgø€šœÓcÏ’â¥é‰¨ÂPˆWIxmZ Ä_fíHëôž›,Ü6Ùä»ñ¼¢,] æ`j.éüªìˆ~r=>]Är7 ÂLrùuåžò1õ»¢ÍÄVu·Á3p°b^à;E˜®[›§ái¯ëΙèW½l}»×X8’®Ã°°U›Üâ&4õîܼÅУ’l…! gcTÓQE{ûH5Ð;?Èíïµ*Ç90·to½Dm5W…˳Ff ,»p{H}Ku±ÈûR:»:ŲÙq¬ˆð̧áÍxREŠ˜[ê¯c/zô¡Ði@¶>+³†·¹HX©Ž(ßÄíÄðrm{?í÷‡)é àŽ{Éjoôæ R·Kʮ߻¼üÎ.ó2″¾!ê:†`JYSº»Bp¨í7Á °-‘Ê h~H-Öŧáê:öT{S’Ôk¸z»¢éÛð¨Ä…6Ç%?Ô8Ýq³¾š’©¶lò?ºá˜jžî]Ñ AhÎF5솙÷’ÏÛ K¨¸ÒŠ¾$4ùà «P`¨¬àä7]t€ƒe6 ÀU`®ÞD1ˆÐœK«£8ÔúÞγ#øõD2àR…©ËústîÒàH ´`ÓÝžñ¸={ýP!´YüÂJyÂ:f+H&kÄÎÉ-oÇf²wëË_×QÞgɨÁC‹ˆÅX4äΛ4q†’šU-I‹»¿þüåd_¿}I¯ÿ*þýŽþQ>ü’ø¾ü^þûþEÛ׿•O/_2•eƒïÿø^?9″¯ü=(ú/,;H¥[VåJon`ɶè(?߸ÌgBx6Ò¿îaí’ˆ¦·dþ¯£ECbØ6ôQ -ƒ°~Ëç.dJshH{.ÜÅÐOCˆc¤ ÇJC§-…»v»»ˆñgšÊÑt´²‹•+ßêЫcºå'»¬-XaÒmvŠ¥c‡F§šeðõ[Å£I·q¤¯émÞ޷£@GúÎQ.¸ª¡ÍòcQr²I³òôÞ}£Ç‰jæ*|’ÓBlݬŒŸZ¼Í’Ìm0Ÿa+î³!mÉó·P|©]ò—W+G4-Ja’µt Æ^-3ìNnƒhì˜ 88Ÿ/Ùt ŽÌZµ-RoäÑÄkuLI!À+M…Rx n$~Xý¶Õ‰>`ÝÕ0ÇGMÖø†s%BMt`£§Ùƒ¤ýâŒH’˜oª³Î Å/-J@b}’57-B™W¤íçñz¯7œÄmÏ ífD™ú˜L©|«}r¯ÖK•ðìn;Õèžm¶iHJ.LèµÝ°¶MÛ0ÞÌÚ6â’ØýåGz¥W]0À Î2v怯Fõá?2″VðZkøSDaÎû’G¤7’ƒ›îhµlHÀ 6|¯Ýɼ.¸¢Õ6q𴸃Ä÷Î^˜âÙó©ÃRs5 ½ŸÞmœç,ÃÚðÑ0(Íóø1§¸ÏÚ=Õë°éF.xÓ3c¨¢ Nðeœz¨š{¯Ö´í€7] lhaêA’ýBÜù©{ìûõ1ÄP¬w¡-Ü{ÌÕR8ëÞcL¨1¨wže{«µú¡lo˶fÕÎ,«ãÓü÷ÞÜŽîQä ¤{÷ìì/*ÒÛ|g-•k§JjÀ÷ãå€2hHcGdŸÇdzûÇ»£-âu®nKËÄnôbɵH|o6Bì¡-Ðã¯$£ÐRRa b»!ÜFk4,qŸ;ªù>Oš2£³G;X5a»-‰É2¨ñíëëò#ãµZ§%97élEó›ÝÐêj™³ó•ä?vžáWÞe¹ÒåHvNÔDzn’ã;ÇÒ&¤¡ÁÓ[Må¨Öd,éçz¥¸ã£…«¾~¯çWŠš+ºô]eH-smÎCÝ-ôèø*I¶õ’ë[Ýâóeï=v›uÃÞüOêöÿÈbEÂ@:MHœO6*oTéÑŠûVÂHEì¨,¤Î»~#ÿg GÖÀ™¤O¡ÍûëÅ© ö»tæ’6sÀ†$(íàz°îNÐQŽx¼óÕâvÊÐ >ŒU¬D#šGã±1bmÙÕLÿ®æãFŸžˆ©ÈP_›,aÂQ¦Ìt½Í¹³™_>ª|üÏÞ¬ ‹µœ»» š5ë²îßú?.ã»0 endstream endobj 37 0 obj > endobj 38 0 obj [ 39 0 R] endobj 39 0 obj > endobj 40 0 obj > endobj 41 0 obj > endobj 42 0 obj > endobj 43 0 obj > endobj 44 0 obj > endobj 45 0 obj > endobj 46 0 obj >/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/Box[ 0 0 612 792] /Contents 47 0 R/Group>/Tabs/S>> endobj 47 0 obj > stream xœÕ[K#¹ ¾0ÿ¡=×êý lw;@Îsä’ rH.Iþ$'»HUÙ]園ݙž.-$¾ù'»¯?¿ûížß´[«{ûù×ïßô›*ÿé·œ-Ü[4f)?~þãû7õö·ú×¾ûõ»2Î).g_þÒùdëÏ Œ¿+¥ìùäœ.Oüí¬UùýùdêOSß8çúr†Gå×ô{ÛªíQÖ›¨Ï±>2°ûµüñðIˆõÏÙÁ-íÓ{[§kÛæ±}è/DL=)èúòW$™H÷gmðxk+áÀÐÞét»b¨ç3&]yו÷®ïmp_6·À!ãÞ7″¹ñ£HÀná¯ÉŶÇø¢e’Š¹IÉÒ©zûùÇïß>‹F¯?‡ƒ]'{9-655þ’E’¾Wø8ë&ý ÓrÉÚ³®Ü»OKp@h îRß˱_}åÍáG¦yZ€bëÛ¸¥:X䥾æÈ€. ª¦û;†vI¸|¢œ8ŠÌƒfQl‹?.ÚTZo(à·»V~å´_l yû1/}â’!ºÅ»®JKd©îM‹Vb@¢]Èü×fU^ íg®)7uÛÎ r¹ËèGüŽq°ÙÂÇðóÈÌ2BšwÜš†þªì â†cͬtÝù9(Žà'»€Î{˜ «SëÀ7Ìø¤TõOw~ê‹^-Ú _›:q1|܇gJCk;¥ê}îÊ=†èîþÍ…’ŒŒžu;#’½R»åÚñj´=ž¨Ÿ(΢»Ô}¢ndyú¬ X‰N~éÔ{ÆLÉ7`™YCÀ#+ÁëôëUZvhd¦Åò6í‡^…p)L0Û+Á{[ãÞº%¯T>bhè>]çûK32aQfµgw°Ë°àÛˆêÅ0++iÝXºÇB€’õȾ/Òé/È|?í t:™E…ƒWæ‹#…tÔÐ>¯R{.âÏz ¥í]Ä- º¨,©ŸÃô˜•^¼{ÒͧÊ.V®¬>dªÎø)اĴñ²òX?u`§¸[A’+Æ·ø6ºñýœ-‘éɇ’ž™ƒLp3¢ð0’Sž’εéÜ1ï›ÜùÆ`F@õdðOfÅm=ÃU9µ(tm¤¹G¤õP¯ë»Nm1″&°¯gÃáãŒ8‡ š¬»§koÚ-Ê«qpkï°>dxGPñÞ.^Ÿc9•vw»¬sÖZl¹÷àϲãœk|ª/Ĉ&Ë´h’aŠõ-ù»‘«zØ^íOšqKV™ã%R[‘¤Au™ð0™f{P=Ñvûàäð¥Ä?¢ðz|ôªÃÊr¾i›$=•˜«t6ÝVB½›Qi×{ž3Þ³w’?ý§’ª, ;¥bm’wÔðjQXFvì»PX¬[q°wŒ‰‹µ$5œè.½¶èÐH@T|×q3!‡]W¦‰t’G±G˜ƒ-k³^RœÅ½3üz§`ä8ÝqåŽàzmƒ³2ÓåNbá¬÷`Z¯ü¢½°†™AÛ‹»_X¯¾è’1Op îT¸ò îîM¡FQ£º¦ò£øs’Áy’Ö‰•²»»ƒ©ZzÆ8#’Ê…+ê•f0l§$pC@Š>ÛAÛ½Qr¸ÇCâVñèN=‡]ɇ¼#´·žD- Ø°+`†÷L»M hañCR7’²×A†š5Z9!œ‡Afêâ¸^P¼«*¢šx¤ $Pú¼ôÀîEïȃXH[!Œ9[heªÁ!F¹÷OG0è2ú’·:cg’NÔU?z½0ngÆ•ö’ÆÖؘÊH5sf> ïáó«Àå|Xò áЫ_'»Ä[Ô~» ªo)ÏßWMÈžeYrÄ-f|AàB™fvBŒ¨ûÒûI=ê¼ n²þ€@ßC䮈àX‹Ô‡’oýì»K±ÁË’¼»5¬£¡çÁÞKÜ¡@jùÎh{;©fÔùõ¾ìhnÖ,yZ-×°gFÀ&»MKlu4`döƒšÀ»ª[#x×ßX*ºônM3±ËÜ~ë ·fIvÚv»Y± ã j·Ÿÿ¨9SP˜:i’y[‘Rπ‰ڧÑE¥%ı5ÖN¡¥^f «1JñÍÚ±Ø×g±¾Y’;ëXÉn»[¼v’qd›c¶±¢e«} KÌ7FìØÌ|’AÚµÞ6[þ‹ÛµºYÂä nf°Kt‰ËßáSÏAêÔ»ÿøU7º «ž¡›¢ã8JM&u`л¥æhg$4¸uó|N7òð9Ô»Ó»fRök«µ%»ƒV;¼™A¦ÊÚÅ1(´mQ5®ÎXùè#[wzÉI¬ÞmZ©vb§sWºW»ÚO ›·ÀÚŒ£81×4…G¥_åÑ…GSx4«syÎÔRW]nZºÒâ#’cœÞKr²KŽ+Q}vDtb]Í»q´´õgÜ> ôÿ’k¹lkiC¬ÍF瀨¨ÑaxÛ4ôe°²a1,{‹1ðYÄWèˆ$?XêKjqµÝ? Òðñ», ú ×ïÂÁÆ-G~fË_ûÐÙRrú»?‰»ëh›ë€ јλàéƒÎm-SýÏÞ l‰f…éü;:í=ü©5}Ct*·9″Ê]J‹Ôûò`Bã2¤ þî^Û‹3³:»ÌJä»Ú]³õZyð^‹=˜8C÷ѦšÛ>¨õ(¥ëÚÆ›·Ú›;´i#R¾zoJ7i±«c©j±Ýïøu#ª ØlI‰2§ß’IÝTáÆÐäæ«ŠòébãJ°O#ËÖ5!À»D¾a™èéÊK‰N~$}v¦¸4Ã˵¦jy=DÜ¿á-BœþˆörX]Éaã³5™{ëLK/Ï d+-b}cRs^7€E¡q¬¿‰V»)ÿ·7•…i²U-•€Äuˆ©NÌ+àÈ-¡ ÆSv'{×’1¹ÜÅÖ²X’-›ºU30$JØ&ý4¦ûE™Ú: DŽ’Åéu.ÚšvZ…üŽ@ÕÆ…€-=j]Ü•+ãX™ZGò‰µ_|êU*Ô[ûÂMyT&ßìP…ªÓ¢ùê#ðO›R©’±ú@¨a:-aúã¸eó²-5ã>švµŠ@.‹ûC=4Ñ(º.7}+×wð»&S«&ìW õ±váž q¶›û»÷Ÿ?Üûßœìû¿,Ò:-UrÑ^-ézƒ¯
ÅðèÞ«ß-mU8ÒðŠ^ìŠT3″£Óò0ŒvÌÚÑ¢˜úÐæ²ö7´ _0Ì3jeá»QŸs1@ý?¥.˜Ò´p júÕgºDb’¢Mø¯GÃà›æI ÑL[l÷ƒ¤þÑü1HàwªôÇÄC ^v0z°Uá¨%ïuÛ[·Z7~+äF*ì›îhß33ŸáÄnÔ.o¡Û±`Þ&Õ»5éfíÆ9æJ€û×C¸’.»m;jäAøîˆäâz6†ˆ.ŠÒ+U&¨â]TøŽÜ`Î%|˜kÙÓòÓ²Ö-JÀ éEßšüÙ÷¼m˜%Í• ¹¹SO窢£˜UPè&u)00&ÐBßßF»:©»h/`&Ç’SY]Ü Î¨ I] Nª-ä>9G©ü°)I²´É€êºRѸ[ÐÄké¢p ÉU ¥¯(ˆV’Ð-êfšõ¥èÄGŸ-‘ †Ûo9#,œ|¯ôWòÆš»ÝSd¤›-á#‡Î7ÞæcÖ]’sK¢€GK¶Å±ô̈ylh-Åø(Ž53TáhmÂÅmKN’BÜpFo` £7z1òb’6èY‹ôÛI=ÊÄHzÙ¤qåÖ=ZîpT¨(ÎÕ¿` ¯l›ãßʲÉ1 6HXv×åÞIRgƒÑ¥Á³b‹Nn˜òó茧Ébb Xáx˜èˆàd˜Ò’3j5ÄÇDo.˜àÁšŸiÈKñ!ãó×pQ56·µ³|Þ_e†åÕn»÷KgE¹C¥žÆý=xëJýÚt8PEn Gøþ, RFzËé-ƒÆ»»z´¸º¿«Öãò;0ú³ÔN/’I×f»ù,‰w2A»GxHN’`Ý¡A @¬,r)kÞa4″j•×õó¾¶ð2³šèM’�ÎMn[° CnyLéä¤dÈ@žvU´W´wϺäæy¬à|FnÚ»øÊL»[ÌbDáO9CnDá(¹×$’Sä&c ïŒZâÕ[½|ÃJyø=±šo¾Ø9Š*>m ^’åýÖ$]‰Óù€D…Š!´;3J¹XæÝÎ ªÂ’ø€P:‰-ÅGwì؃J¨)V¨œooàYºÙ±ï¸Ã¨1è2TŠñ-¶L’¯AÊ+‡ŽóœÊKI’ (÷)§5µ5″MwÐûȬí©Qá×V’¹’Ux†d ù:ÁÅSŽåóóéæ—…ÆÕÇb…Sé -œOoÎè…ô†êÝD…7&>¬çnc6†Õ0Ëeˆä¹ßÙ¸à£7§€œ»ýäs ‡ÿMZõÇ«cIÕ[-#â²ñlŠ»Õ¿ì*jÑ̶FÛѲ£°ÇÂãÕNqOõŽ-;¥Œ¸?¥8¸ŒÙ ¸î¢÷-%Úº»ðnaÓæ°úY¼põ ?JÍÅqQ§7Ð Jfܳ>¸’¢,gF=ZØý!®Œ’6Ê,L·¼Lž»‰%r(V;ÌHAïÆÞ «ô1ÚÂßÚÈËqe>»8¨PÂí%Ø‹»U¡B¥¹ÍŸZaÄfQŒà±ªrb’•eZ
D¬ªšk{J¯âl’ÛYê—ºÙìQyt}ˆ†þ$ñ©lJ-Ƕƒ{½ô!xgÆ_P-úS( •Óe¿»¤s%ÄÚi»œÐ›QBg©’U'»=ä©]åd˜§-ßš¸g؃0D..ÖËÀÔûšÃ-´›¾’¬×çXîJöïR645Ì·ã8- æòPÎe³+dVõõŠXËu#SòâÜŠ-äy#£Âôéà©Š®rX.4Dv»ÙÉÅ^lóLóžnÉÑÏŒzÕ’Å0gÈÜÍ9]:ã(øËâáõŠN³qN·:äÑ{}§æžœEäjCçªïàÝ0″°a£Ÿ%’2^ÌÊM¿çR¹rûdò ë›J’à|xB+$DkJ’bko¤þÚî-7¨~ÐK¬ùãGË|j¶¿¡ý•§8ÁÍ•&køŠK«ôu±øüþŒnˆtݧãt&Ý 4ç[ ÓîL P(æÊu³©Š/Q8C$y‡’ôf ½m¥J°’kNtÍ,!ª¹}FÏG’§ùÖ:Âç;ÄáC»Ä’kåq Nc·µ†áæxâøGS»Á›ðétqobññîì‰êQ8…7,9·3zoTï¶pœŠ2sHŸõþ‡ u†ÈtØåÔ³I|³ ëØÿuÈfrȦVüâ~@Ȇ¦n²^ÏÈt»¬ó¥rƒ¦ùèÒ;À ©ð’s’:»Û»°t¼V¯d:âÇÆöÆ©ŒSø.¾t꡺ûoa»ááüÊÄhƇù¿ê©^iÐ…ØY›.zgS¹¶|í€m)»‘Å ¹›¿[À…. >Ü£]äz¾zŸM«a;£À¿c*€nÖ[Kêừ¾µ…oÅm_·f2ðL[GŽ»ÆÀÉ¡?GC·ìÛ/+èù™æõ¨Nµ >ŽR0G»ýÄŽ.§stÒtÎÂæïåY/@Âs^@´J}¤Ô‹èY¾KÔ‰ÀëÙˆß;Pùmª/?B%©ãˆ?îp’æAqtþˆßÁ$ÝðÄp8½ò«&Í¡³rû}ôŠZ˜%öB2þ*-«Ã9ù/ rCg endstream endobj 55 0 obj > endobj 56 0 obj [ 57 0 R] endobj 57 0 obj > endobj 58 0 obj > endobj 59 0 obj > endobj 60 0 obj > endobj 61 0 obj > endobj 62 0 obj >/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/Box[ 0 0 612 792] /Contents 63 0 R/Group>/Tabs/S>> endobj 63 0 obj > stream xœÍ[[#9~o©ÿCÓˆß]£-‘tí ÐJ4O3Vâ»- þ>¶}Ž«*©ôe’J|=×ïúôöøð‹‹2;e…´»·ÔN¦j£˜¼ÝEz{ûÛãƒÜ}Îÿýêñáã)’óü‡ÝÛ·¯i¬cÖQÒé:÷»§qjši:›ùAjs|¶éÍŸÓK§W»÷¥»&}Ï»~w-ç)ÓÏßUúêfºKzžã‡2Áå·©Î{yðK*Ø1ÀRî˜vSÏ-ªóëF!ÎÉ».g´*p²ˆ,}¬ÎÜ»á5.ú8 3! ïå}ïø¾Ú¾$B3u…~˜Éš?ÿ¬ÌHîÂÜÂ.÷ |jŒ=¿»pÁ=›:’scCt»»~×5†èh…Ž·èr•!!àßÍ2ûN†°}¿!é;›Ÿ‹.xÐË ™:Úå}™Ÿ™9»¯ZdJS¤§ÞI!»·?}Üÿø÷5…’Sá%VfŒ´j».¥týçÓÁì|²ûåÿž³wQMÒÑxA}¬Ï&€ý´_l¥Ž]éH!ŸÊÍÎßünm¦×ÂÅb|zZ»¶j›’ÞÜ’H¥¯¨'»Buûn#Xéc•xÌòT]Êúuu!}ãŠøfѲdÞ»ãÀº×ñm7¬ìÀpgƒ¯^6J¦sEbÈáï5Ú©ßmÈì;M Û÷kØäDëö5bMí1¾Í¬@zÊœ@®£Óq’ó¥³;3=£N.Nw’˜wD€é¶ynÏ@@Æ.(In8¢’KµwÃIUVQ¤ÊÚmjŠHyÞ戜‹Â^Ó>-t;Þ’…«B(UZà½2Ø’ß)’t×®ñ IÌ»3ù =ÍaA@ªò´SE(_ªÌâhäY»ñfXšì’¨û¥µ…ey(«qĹ|öÝæ$9œ ‰=+WÝæLXø-†ŸË ´n†Xí‡ÏŠ¤÷FLvçB¡²mWFÇ»læÃ=n:U(äˆ-:¤rÀ[r Ÿë•»ndS(4`r«b -×9mÄyÉbKÅn¶ÿî÷ÉÍÿ6½~^¿ùnUxŸ¹îC•ÖñÁ÷©¦s&{Öwê&}Ÿrò}¿D;+«ŠxVwqP!ø/ÒN5‹ÅÚÊ~»B™}Ze :A¢ùHŽÈ躦ù*idΉÏ@üàMÔQ8E´²€©Ã{U G%w^ýí6|£&+&ÍN¶ÿkÂÿÈÿýg÷¤ÔþsÒ-ŸòãÓ‡?çßoCÉÚ*a_|U»´u̳Áwj’t¼ÛËÑÙwjÛ÷«k’×ú¤I~Z îй:åµ*^`Up÷Ѷ|õ æ zE`Ô}Še’•#™ÿCÅ¢’ÛÿCͬQåa÷ùÉ¿W·t|ýOOb-Õ.øðmB^•Ë¦»ëB~îBnAìªl -M ªzÚ¦ñ+HyÁÉx_Ùs¤»øEqšÉ`øIGÊ¥+âüÊ’›×üâ3ÛYš¼Œ -ØX½Œ ·xRW!Þ®½M°-Æ’%Mõsô¤QÕ7#2á¶àFépÊ3″ŽÛ3²YXÎ4÷šœérSŲÃdåþÕt±;°ÌØUSºOÄ&¹Ô«OW UOõ…yŠW¾Z7¥£hu»G év -ô-hK-8•Ì•6´SÙH+E×2gúD}Í»WZV÷¬è.™ ôÂXت׸æi̺M.çÍë`òïMyȹ?5-ž Õ&Y‹rážcÈgi™N.¹cyÁs6(!ÝžÚ=Ú¤k2Býlˆ@È*™ëÛ»Ò íE-«[7î)ÌY®fÜ›Ô3‰hu»ØOY©²loü’wŒ»plÛÕôiZ5rlìù›’·¡k¼U ×÷ºêùŒ-¹,3»ê’,*ƒnI§-´»nb¥ò….dÇPt’ÃD*r£³0T/eÐ iAáзỻ42ÙéUÎOq¿ž¿-&3èw7Ê3™ 7óä%³GU Õ*þsÈfÓUr€f³],špÁuY§’¸™ýºq3%ÕájhY K.>«Í-b©Ò¢»º)€$;éAŠ w?}ÿøðÃÏ-ìf®FXÕ½ÔxòÄîbÄV? E9ÂýKsZ `PÎF£á>¡Vñ.Å Ã =³ÏùGþK¾‹o¸¥^ò3kVÖja¥ßöÊŒÍЅλÊÌ/¯f¦@’Ük² ÎÕjécJº‡¾1‡¾Ãp9NJæVöVƒQ î°©Yºâ|vÒäÔRår,¹õ[&’Nˆ5NÃÇ6Kz×= }}]ÜŽí¦ˆýl©âôu-Ȇßæm=üMËMÉ´»DX[t†|©p4UõlµÉTKÙÒlk| ˆ3â0Ôåʃ.låø´¾gæÙ fUIúæø(¸[-POS®Ë~KHR‡ÈÿwXŠV»Xls± ÷…@ïq¥•!C3Œ¥,@º¸ŒW¶t£ÌˆxÕðèlꧩµ»U¼-‘{`ÙºzŠ’Š âb_ eíÖ:@²ItÉÁvÔ̬[™d&2qɼlŸL™õó¦F’ê¾wž¿j7Ào!aÎÔÕüJ•êËhŸÆTÅ÷uÅ໬®£’úHlT‡€U)kü,5ÇgÁNÀ!¢Ápõ…ês¤jUm]S;R¶¾`óµW›]%ÃzíÕ…œäecïrÆ:ÑœÄV5àb¿žrj9ákHœ ,·œ5à‡ºÙÍÕ6ÃøtmïÈ6{éɃӒÞ夣»H7-Kʬ [ ÎDµÄCÓAÏýh9Kfwƒ(k±ò» ÕðÈâõ ¸’¶»Û’¦${ÇÊD¥_ß’ýÖ)þ¡ÕÛ-¡ÍsK:»ì>|1JV!¡+O´U`TÂ’MYÓK]yôò÷饊JxÒ#·’¨Z¶?è™2°gÄ[šÎ€§Zl‰C>Ä ¯SóFm,H™)No³UÉ&j¤œåbÒ&g×hËä*˜-‘ÎcŸB]Fžr•6½ÎéËŒBs.òÒãr «-ÍÃàjí§`=ªŽ+®wÆAÅžÚ t®a8âÍ»jpã»Þó’æ0Gnûô´-
ýØÒtE¬€6ª*F‡ûøÚ’ƒÙ@FÏÙÚü1^RßqlÇ4ot-RÝìu±¨çYì°Á>J_òÞâ¹Âñ}RTߦ8wҋΡC ŽÀÐAêÛÞ4ºãE» !zœl§É»¡x ¬Ôß3h¶g¾Ø€ðýüÂ[#,ÊSmŠN¬’ꌋ…´.qœä-Šc|éY6nÆvÏâ@*’ÓÞ _•üìɶž]Á|Ï£wÖT÷Ô ä©¨ù1È^?λü-Pà|Ú¬w>a’P)[¼©Æ‹ EÈE¬1Uà4éïŸeŒfŸ×ÀYCõ&$:w5E>ÁyähÖ,íÑ0=N&«iý$/6(Þˆ)kƒòÈê©:‡Jý;ºM¶¾t,Ê$’k,s³þlyX¬oM¶ü!×ÿíå÷K>cói4(±-,Þ#èhŸåגɦ©¹Sx¯_7µ3u’ Ù1òsR…ĽÑáKyÊ›ƒŸ›»6÷26úC§•YÚÏáT$rKKüò·,[˜’¡»ÃWNRÚÒ.Oõ)³o¬ÚË0‡VKňÃÓœŒy±’Ëyã2¯rœ&Ì!ÂÍÿÞBÄÎð)4>Àèê0˜•¸Ì*@)lq-¾»ôƒªÍ.®r†ìþÔºÙÄ9·žM|¢~máfÈÑžœ»TS~úœaÛÉTÊ-ý §§ìrþçkPºˆ‰Â%}… -Súz½¤/:ÁmÑ ä¦}§Ö%Aÿí›Üñí ;GPF`øŨlMØ¥mÁ.Ípk ð¬ß7sóŸlPeœô½bÕ÷ÿºûúl¦XÆLfžž»?Bêç»a>è :u¦a ŒŽrÇZŒwƒÀ³Yùƒí±èe°ÓN2d»ƒ†D¡¬mm8b*Ñ;ÑkV%®6†‰•:´U9 ß=B¥®°F»cB§‡ÂJŒÒ¬ºžø,-§kK½>0ˆØêVש ‘`¬¬bŽÏÉ$tRêj>ì+©š#S}© Sn»N’µ‰Öd-¯w-²€+ìAñWäãIls(°£¿kØlÕï±Es} âô$L:/ò}ïãF±æúPüÆ=•Ÿà×ÓoqÙÙ@˜aé˜]š(:š7ÈŠ|&Â6MUÇ:’¹ÍôµŸ˜gu K1,l»Uk]äàø8˾3″ÝQÙ¢Q1ôðýE{æuWHs4ä¢;EâïJ|M£ø€QqàÑ«À´O»4ÌýŽñ îvž¼îüQ…WLzˆJšõÉt$£l_^Ô;ê’!mš½ŸÑô¡PÂèØÈðý«t¬»¾½e‰¶œé³êI7CÏDѼU¸R¿(†4¦÷ÔK ¦Adë‹©Î^¹™ß¶ßOB·¥+£ÞêJeDZí1›ÏÙ-uv9áÄ.ë©Mƒ2ˆÄPM»J-^ŽCeVv»¿¢.»¾çÄ4út7Ó@OHö¯{ïÑOü»{vTÍæœÚ못²2«Éì%ýü%,4nsz$ÝläpP+«gÕÏPªZãT¢3 e;5cÄå7’@¬ü’bªn:»õ»cÏeTIÀ±jòÉ5^Áßü1®-™Y>ø‹»S’ŽžÖP6I¨Já1¾ïaåUÒÇš#-Œ7šôBØu»ßb©,êETÎÔªòeB:ÝàcöÊv´G… LJ6V¬t¶è»|€ÝG^Kò*ŠIÇ1á7µ*ãéXÓÜm¨%ƪ×æöˆÿ{¥‰‰UÆvÖè[-XCŒ¥Ã&Ìûòj*’þ#cîÅj+¹H4[ÀT=?ÍãËqxyIÂslxt |’u©ØÚš¶õEÔ•êplIâüÛJ}J)Úgß÷5Öº-‘û*°Y¥º,G’ÉRAWùWÆI ƃnwuEh.l;¹âYQ£µÖ5V¥Û֌ÙÉ?e_¹å€1õÒBïUT»eÔäâæúôäMfï @Ì|’iâªQ&.O€lu»¬º]T¡Á^׳ɻDÙ«j}ö’6í¡Ã£Åbsí¾ö¿_»Ùg•°¡ü»Àó¼zÕ6È-‹÷N»¯1ëbmä Çæãhåe¥‡=¥’ö§Þ¶4″-Å#h-‡-±s(àƒpù¬‹Y¥O…ÄHA®2©pŒ#…©ªj¸® Úí¤¢WöÀp¬‹q†©M+™:¤¤ ‰¦Óî%|èßã›hˆŒ‹Öä-ƒLؤî‡gûgg»‡ª4á©`Ž«E,Íóº¥Bæ™1þK…L´‡'»4`¯ˆp_{ps%ìŒø7(-5Be™sð® t»(¿º;§ :®1}i7)gÁ÷í²H.*tp±e|~’RÃÕN»‰…ÞŒ ,ÎýaÔ•0’ÞŸµ-æ@A*±Ÿ6vWÍ$‡Qöο1Š/ê’Ñwh¬w+úçÝe®a-!V·ªÅhYÐqä-Ú ò6™÷e&ÿTÄ)Õnì¢ ¡u_‡jHÐlçÑ;,ùŒ›ùÁp±_¢Šâ@´tÀp .€’8ÓPpJÈiÝ9©¬½ãÏÔ© {¼mé.woøÿ7cð£À €Ô…ÖnØÑi Pg. ÔÉ ˆp`ƒ0}¼ ´,é » B¶ÃšPÿÁû’)ñV)ö¢)þÐÂ-Y.«»s¯ýmTi}X¿… ¯ÔÀ¹ÿYùÄjìg&€Ê£h7¾;V‹’$äTá¦Þ*V™uœ5òŒ¢Ëkx-òy}FŸÀcü†²nquϥź…#{ɺˆT|×@x;ÂÛV¸¼²hÓÙU(MÉJ¼êßðè·~à€Â’Ô½HΊÄ#ñ7:mF´ƒ¡¬ÖŸð¨K¡~_Kh÷o²Â]|q2̵ÛÁo;Œû¤jÝ oŽê:µl,¾Å!3^GæãäAÔL仧¼±X’ѹF3KÐ]±4ÀéÚ¿Z{ ÎlA©ç*¿Îè™&’¥ ¼fz‰PCL[ðŠ¥÷šA‡ ¼ú±^t»d‹»;÷#c°NÕÅß…´R@jÅoúƒã’ôÔÄ’±Öl½µš-‘}QØé÷ûx’yÙ‡7ªêÒRE-m ‘FÁÕ½Ë*J¼6Þ•ÖØôw*§«³DN»Â>MÇTÄËH#ÚFŽ÷½îÅ¡2Ú[]û ¼»kÌR@#fKŒ×õ’çß»9z,Y»žI?99?e•ê/·¼ªÉf5¡²Ã›ÈÒÿ›Úú»Ñžä’yËTþ»)»B‹ŽÍÍ÷WÁµw} Tž` ‘ìQ.ŽJ4±R…-ÿðHïê endstream endobj 73 0 obj >/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/Box[ 0 0 612 792] /Contents 74 0 R/Group>/Tabs/S>> endobj 74 0 obj > stream xœµK‹$¹¾Ì¨‹¡Ç¸ÓzK MAWMÕbߌ|X|2^³/øõÿ-)»¤¥²*g’B¡x|ñȽ|ùøá·wNÚ-ʾüôñƒ>©ü¯>ë»;Ec-üëËß?~P§¿•ÿüðñÃ/§O>}ùýÇ·ÌùÕ¼á#ŸÒ9-ÛA)eó£ ËÃÛùÕ-»þ~ŵ>iÑfBŒÑfYíHLTg‡‹×y¯p™Ú2+»ôŸ¥uu])¬{¸äw»-áöà-_«Œ¹œÓì·Lãoe@þ døw|3´îzÆ’Siñ~Üw]¼pùóYWªU; 5j·K%&ñHÀ)·åþLœÜš…È+¿»°¡?T|=†Êš>×?²˜.JiãO¯jÑFgùô³Xĵþúç_?~øÓ¯O¿0’W¹¨ ‹Ê¯›µ¼äjFînÖ;µøôM›uq‰i³YT,ŽÚÀµŸ Íì’ò-3Ëm껬8É»ñPe+zÔ¾k·ÈoÝA$bôôBª’N¢_Drð¶q|«Îªç.ù¨4P ÄDÓ¦[W£»ž]»IÄ´È4Î…+8ÜD¦:my*æÈɶu|c¨®+q¦^fòÚÅ»œ˜ë&»sÔ3¹ÀÞb¨-1UuÖú¬õSn1¡ª× Ã-ŽçFÒ$‡l‡%ÃíÊöœaußÁ÷}úÏUýYÐÈäk»M˜YÕ €1Böò%êï`ð$Ÿ¹æ˜Í±ùVXǪ¡Õë¢ôÈëລFÙŒd»)•x..Ü@*nݼƒ¼;Í’%ÆIÕçíšk }œÝívå4[·«KyôT}6¯n×Â0´Î4(ó>;¸uÀzÑéZôÄð>8nE»DmŽ»½«U±³â]óɽ¤O¯6*ô¾ü*_ÿ¦þí^~˜’0T;œpsðà-õ Ýa]Öa1ÓY~¾l»EÝiA¶=F¶1vYãcºçêeŠ[µƒø(]M-Ò¶[z•ÀÝé¦cöe0]Ùü¯¤àÁZ»Åò^q»Žx qlN°AQÄÊÍi¸î…8êƒMè(w{«Ç{òj0ÚÕ
Источник
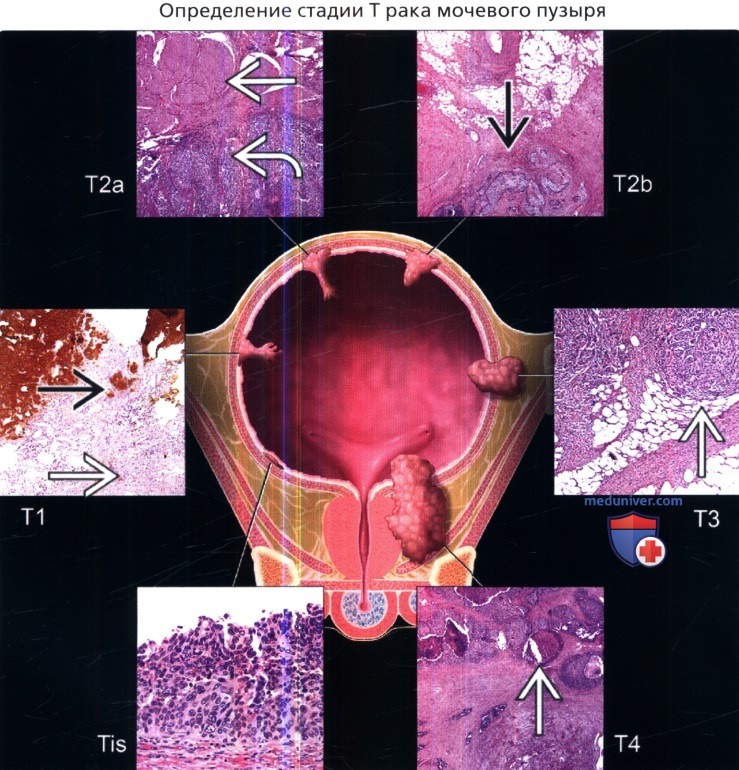 На рисунке показаны стадии Т рака мочевого пузыря с гистологической характеристикой.
На рисунке показаны стадии Т рака мочевого пузыря с гистологической характеристикой.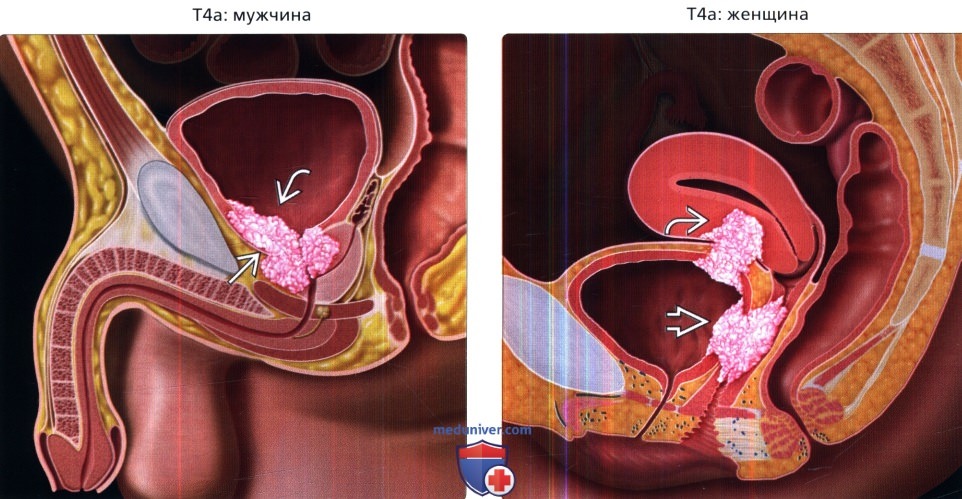 (Слева) На рисунке показана опухоль шейки мочевого пузыря у пациента мужского пола; опухоль прорастает в предстательную железу, что является составляющей стадии Т4а. Для постановки стадии Т4а, необходимо чтобы опухоль проросла в строму предстательной железы непосредственно из первичной опухоли. Инвазия в подслизистый слой простатического отдела уретры не является составляющей стадии Т4а.
(Слева) На рисунке показана опухоль шейки мочевого пузыря у пациента мужского пола; опухоль прорастает в предстательную железу, что является составляющей стадии Т4а. Для постановки стадии Т4а, необходимо чтобы опухоль проросла в строму предстательной железы непосредственно из первичной опухоли. Инвазия в подслизистый слой простатического отдела уретры не является составляющей стадии Т4а.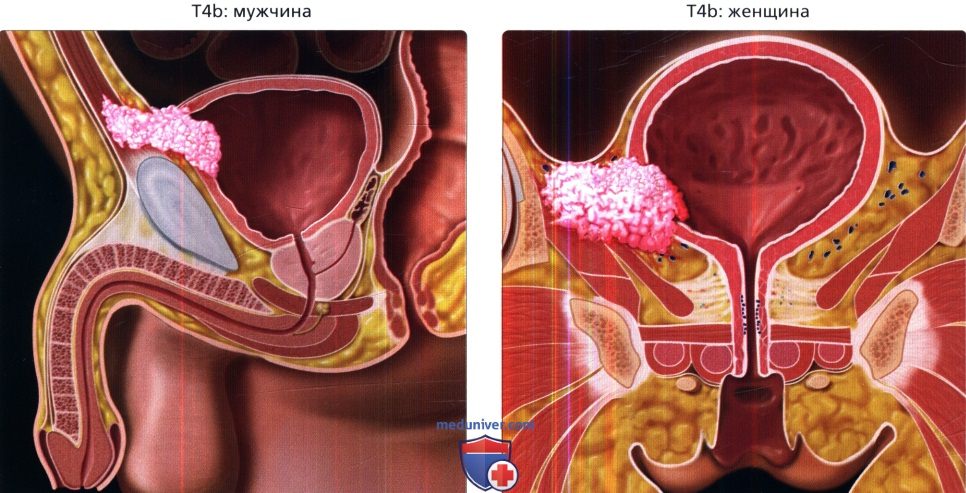 (Слева) На рисунке показана опухоль передней стенки мочевого пузыря, которая прорастает в внебрюшинную предпузырную клетчатку (пространство Ретциуса) и впоследствии в мышцы передней стенки живота, что вместе определяет стадию Т4b.
(Слева) На рисунке показана опухоль передней стенки мочевого пузыря, которая прорастает в внебрюшинную предпузырную клетчатку (пространство Ретциуса) и впоследствии в мышцы передней стенки живота, что вместе определяет стадию Т4b.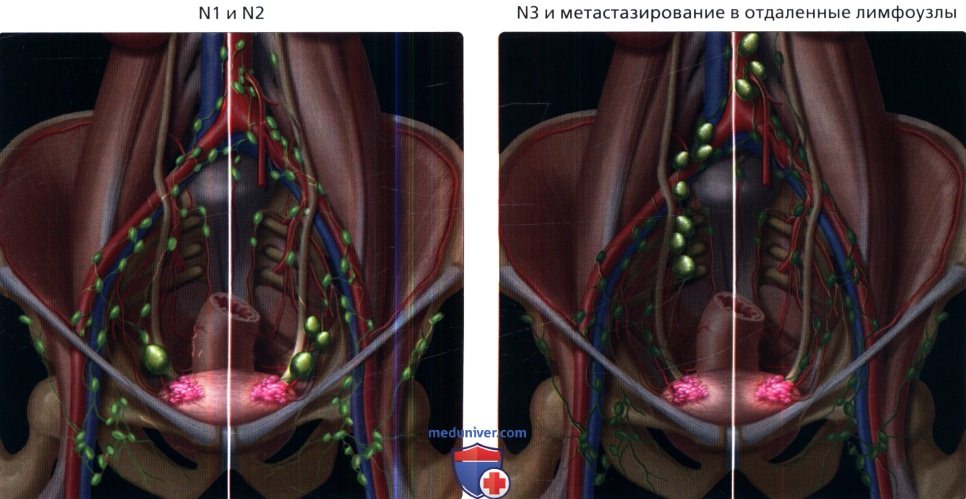 (Слева) На рисунке показан рак мочевого пузыря в стадии N1 и N2. Обе классификации описывают метастазы в регионарных лимфоузлах истинного таза. Стадия N1 (слева) представлена одиночным метастазированием в тазовые лимфоузлы, в то время как N2 (справа) представлена множественным метастазированием в тазовые лимфатические узлы.
(Слева) На рисунке показан рак мочевого пузыря в стадии N1 и N2. Обе классификации описывают метастазы в регионарных лимфоузлах истинного таза. Стадия N1 (слева) представлена одиночным метастазированием в тазовые лимфоузлы, в то время как N2 (справа) представлена множественным метастазированием в тазовые лимфатические узлы.