Как проверить шейку мочевого пузыря
Содержание статьи
Склероз шейки мочевого пузыря
Склероз шейки мочевого пузыря — это рубцовая деформация уретро-везикального перехода, обусловленная травматическими воздействиями, воспалительными процессами. Проявляется затруднением мочеиспускания, вялостью струи мочи, дизурическими явлениями. Диагностируется при помощи урофлоуметрии, ретроградной и микционной уретрографии, УЗИ мочевыводящих органов, МСКТ цистоуретрографии, задней уретроскопии, цистоскопии. Лечится оперативно путем трансуретральной резекции склерозированного участка. Хирургическое вмешательство дополняют антибактериальной и противовоспалительной терапией, при выраженной обструкции или обтурации предваряют эпицистостомией.
Общие сведения
По результатам исследований в сфере клинической урологии, склеротическая деформация с сужением просвета мочепузырно-уретрального сегмента выявляется у 0,4-1,5% пациентов, перенесших операцию по поводу доброкачественной гиперплазии простаты. Менее распространены случаи заболевания, обусловленные другими причинами. Вероятность развития склероза зависит от способа выполнения аденомэктомии. Реже всего рубцовая деформация возникает после ТУР гольмиевым лазером и биполярной плазменно-кинетической резекции, чаще всего — после чрезпузырной аденомэктомии. Обычно заболевание диагностируют у мужчин в возрасте после 45 лет, идиопатическая врожденная форма болезни может проявляться даже у младенцев.
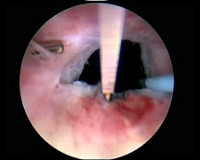
Склероз шейки мочевого пузыря
Причины
Заболевание имеет полиэтиологическую основу, может быть как приобретенным, так и врожденным. Склеротические процессы в области шейки пузыря обычно вторичны, развиваются на фоне другой урологической патологии или под действием различных повреждающих факторов. Непосредственными причинами возникновения склероза в зоне мочепузырного треугольника являются:
- Хирургическое лечение урологических заболеваний. Обычно склеротические изменения выявляются у пациентов, перенесших открытые и эндоскопические операции по поводу аденомы предстательной железы. Реже интенсивное склерозирование начинается после лучевой терапии рака мочевого пузыря или простаты.
- Воспаление органов мочевыделительной системы. Вероятность склероза в области мочепузырно-уретра льного перехода увеличивается при хронических простатитах и циститах. В таких случаях регенеративная фаза воспаления принимает патологический характер, в пораженных участках формируется плотная соединительная ткань.
- Дизэмбриогенез. Идиопатическая форма склероза мочепузырной шейки носит название болезни Мариона. Патология встречается редко, характеризуется кольцевидным фиброзом подслизистого и мускульного слоев на выходе из мочевого пузыря. Факторы, способствующие возникновению врожденного склероза, пока не установлены.
Анатомической предпосылкой к развитию заболевания являются особенности строения стенки пузыря в области мочепузырного треугольника. Соединительная ткань собственной пластинки под уротелием этой зоны отличается меньшей рыхлостью, из-за чего слизистая оболочка менее растяжима и практически не имеет складок. В результате склеротические изменения плохо компенсируются и быстро проявляются клинически.
Патогенез
Механизм склерозирования шейки мочевого пузыря основан на чрезмерном разрастании соединительнотканных элементов при патологической регенерации поврежденных тканей. Как правило, предрасполагающими факторами к появлению склеротических изменений являются нарушение энергетического метаболизма в стенке органа, локальная воспалительная реакция, клеточная дистрофия, микроциркуляторные нарушения, характерные для доброкачественной гиперплазии предстательной железы. Иногда процесс провоцируется действием прямых повреждающих факторов (операционной травмы, лучевого излучения).
Склероз мочепузырной стенки формируется поэтапно. Сначала после фагоцитоза разрушенных клеток и коллагеновых волокон макрофагами в зоне повреждения происходит активная пролиферация фибробластов, усиливается синтез коллагена. В условиях ишемии, посттравматического воспаления, дисциркуляторных явлений нарушается баланс между коллагеногенезом и коллагенолизисом с нарастанием избытка соединительной ткани, преобладанием массы волокон над клеточными элементами, уменьшением количества специализированных клеток. В результате шейка мочевого пузыря подвергается фиброзированию, склерозированию или рубцеванию с частичным сужением (стриктурой) или полным перекрытием (облитерацией) просвета, что проявляется соответствующей клинической картиной.
Симптомы
Основным клиническим признаком заболевания является нарастающее ухудшение оттока мочи вплоть до ее полной острой задержки. На начальных этапах патологического процесса пациенты жалуются на затруднения при мочеиспускании, отмечают вялость мочевой струи. По мере прогрессирования склероза и увеличения количества остаточной мочи в полости органа у больных появляется ощущение неполного опорожнения мочевого пузыря. О присоединении воспаления свидетельствуют частые позывы к мочеиспусканию, болезненное отхождение мочи, повышение температуры тела до субфебрильных цифр.
Осложнения
Нарушение оттока мочи постепенно приводит к увеличению ее остаточного объема и застою в вышерасположенных органах мочевыделительной системы. В крайних случаях расширение мочеточников и чашечно-лоханочной системы завершается развитием двухстороннего уретерогидронефроза и хронической почечной недостаточности. Наличие пузырно-мочеточникового рефлюкса способствует восходящему распространению уроинфекций с возникновением уретерита, пиелонефрита.
На фоне мочепузырного застоя мочи чаще наблюдаются хронические циститы, могут сформироваться микродивертикулы. У некоторых пациентов происходит сморщивание мочевого пузыря. Длительное нарушение мочеиспускания способствует появлению невротических расстройств, депрессии, социальной дезадаптации пациентов.
Диагностика
Обследование мужчин с подозрением на склероз шейки мочевого пузыря включает инструментальные методы, позволяющие выявить признаки сужения участка пузырно-уретрального перехода, исключив другие причины обструкции. Важную роль в диагностическом поиске играет связь патологического процесса с проведенной операцией на простате, лучевой терапией тазовых органов, урологическими инфекциями. Наибольшей информативностью обладают:
- Уродинамические исследования. При сохраненном мочеиспускании пациентам обычно назначают урофлоуметрию. Длительное нарастание и уменьшение объемной скорости тока мочи подтверждает обструкцию нижних отделов мочевыделительной системы, однако не позволяет выявить точное место стеноза. Поэтому методика обычно предваряет проведение других инструментальных исследований.
- Уретрография. Рентгенологический метод дает возможность обнаружить препятствие току мочи в области перехода мочевого пузыря в уретру, при этом уретральный канал остается полностью проходимым. Чаще применяется ретроградная уретрография, визуализирующая заполнение мочеиспускательного канала рентген-контрастным раствором, реже — микционное исследование процесса мочевыделения.
- Эхография. С помощью УЗИ мочевого пузыря оценивают анатомические особенности строения органа, в том числе пузырно-уретрального сегмента, определяют его вместимость и объем остаточной мочи, который при склерозе шейки обычно превышает 20 мл. Дополнительное ультразвуковое исследование почек, мочеточников, простаты (при ее наличии), уретры позволяет установить другие причины нарушения мочеиспускания.
- Мультиспиральная компьютерная томография. МСКТ цистоуретрография, обеспечивающая создание трехмерной модели пораженной области — один из наиболее точных неинвазивных методов диагностики склероза. Используя МСКТ, можно точно определить место стриктуры нижних мочевыводящих путей, выраженность склеротических изменений, толщину стенки везикально-уретрального перехода.
- Эндоскопия. Визуализация пораженной области при уретроцистоскопии дает возможность не только выявить участок стриктуры, но и оценить состояние слизистой оболочки, степень рубцовых изменений. При достаточном для прохождения эндоскопа просвете шейки осматривается полость мочевого пузыря. Обследование может дополняться биопсией для гистологического исследования тканей.
Общий анализ мочи при склерозе мочепузырной шейки играет вспомогательную роль, направлен на выявление возможных сопутствующих воспалительных процессов. Заболевание дифференцируют с аденомой предстательной железы, ложным ходом из мочеиспускательного канала в мочевой пузырь, предпузырем мочевого пузыря, склерозом простаты, злокачественными и доброкачественными опухолями мочевого пузыря. По показаниям врач-уролог может назначить консультацию онколога, андролога.
Лечение склероза шейки мочевого пузыря
Эффективная консервативная терапия заболевания не предложена. Единственный метод восстановления проходимости уретро-везикального сегмента — хирургическое иссечение рубцовой ткани. Эффект от ликвидации стриктуры с помощью бужирования временный, проведение этого вмешательства зачастую приводит к возникновению различных осложнений.
На этапе предоперационной подготовки и в послеоперационном периоде пациенту проводится антибактериальная терапия для профилактики инфекционных осложнений. При наличии признаков воспаления и болевого синдрома возможно дополнительное назначение нестероидных противовоспалительных средств. Для быстрой разгрузки мочевыделительной системы при значительной обструкции шейки предварительно может выполняться открытая или троакарная эпицистостомия.
Наиболее эффективным и наименее травматичным вмешательством для восстановления нормального пассажа мочи является ТУР шейки мочевого пузыря. При трансуретральной резекции склерозированные ткани полностью удаляются лазерными либо электрокоагуляционными ножами, что позволяет устранить обструкцию. Открытые инвазивные операции на мочепузырной шейке из-за травматичности и высокого риска осложнений в настоящее время практически не применяются.
Прогноз и профилактика
Эффективность хирургического лечения склеротической деформации мочепузырной шейки достигает 91%, однако при значительном сужении ее просвета возрастает риск послеоперационных рецидивов. Профилактика склероза направлена на адекватную своевременную терапию урологических заболеваний, щадящее выполнение аденомэктомии, других вмешательств на простате и мочевом пузыре. Для предотвращения рецидива обструкции после ТУР рекомендовано использование современных высокоэнергетичных генераторов, работающих в режиме менее травматичного биполярного резания и коагуляции.
Источник
Как проверить мочевой пузырь
Вторник, Март 20, 2018
Мочевой пузырь относится к органам, состояние которых нельзя оценить невооруженным глазом. И чтобы выявить причины проблем и поставить правильный диагноз с последующим назначением грамотного лечения, приходится задействовать разнообразные диагностические методы. О том, какими методами проверяют мочевой пузырь, приходится думать при возникновении неприятных симптомов — боли в нижней части живота, которая обостряется во время мочеиспускания, и кровянистых включений в урине. Подобным образом способны проявлять себя различные новообразования, мочекаменная болезнь, воспалительные процессы или аномалии строения.
Некоторые методики проводятся исключительно в специализированных медучреждениях и являются платной услугой. Соответственно урологи рекомендуют их проведение не всегда, стараясь обойтись бесплатными процедурами в рамках бесплатной помощи. Но обладать хотя бы теоретическими знаниями не помешает.
Диагностика проблем с мочевым пузырем должна быть комплексной, при этом она основывается на ряде исследований с задействованием следующих методик:
- Общеклинического осмотра.
- Проведения лабораторных анализов.
- Ультразвуковых и рентгенологических способов.
- Применения магнитно-резонансной томографии.
- Уродинамического обследования.
- Задействования эндоскопии, биопсии и нейрофизиологии.
Общеклинические методы включают первичный осмотр пострадавшего и беседа с ним, во время которой врач рассматривает жалобы и оценивает нарушение мочеиспускания:
- Какова частота процесса. В норме этот показатель не должен превышать восьми раз в течение суток. Рассматривается также выделение мочи в ночное время.
- Насколько чувствительным является орган. Имеет ли место снижение позыва к мочеиспусканию или он является непреодолимым, сопутствует ли ему боль, чувство распирания, давления либо неполного опорожнения.
- Состояние сократимости мышц органа. Оценивается сила струи, тужится ли пациент в начале процесса, как продолжается и завершается мочеиспускание.
- Рассматривается сократимость уретрального сфинктера. Врач оценивает, затруднено ли мочеиспускание, является процесс отсроченным или прерывистым.
- Изменение обычных показателей. Имеет ли место снижение объема выделяемой урины, приходится ли использовать памперсы, наблюдается ли мочеиспускание непосредственно перед тем, как пострадавший покидает дом.
Важно! После сбора анамнеза самой первой диагностической процедурой становится лабораторное исследование мочи наряду с общим анализом крови. При этом даже наличие злокачественных образований не демонстрирует специфические признаки при исследовании крови.
Анализ мочи является весьма важным исследованием, для которого требуется свежая жидкость, отобранная после тщательных гигиенических процедур в зоне промежности. При этом не рекомендовано применение антисептиков, поскольку в этом случае происходит недостоверное уменьшение концентрации КОЕ — колониеобразующих единиц. В некоторых случаях забор урины производится при помощи катетера. У женщин исследование мочи при наличии менструации рекомендуется отложить до ее окончания.
При назначении общего анализа мочи, ее собирают в стерильную емкость, исследуют среднюю порцию, для получения которой первая доза спускается в унитаз. Для обеспечения максимально достоверных показателей за несколько суток до исследования желательно не принимать фармацевтические препараты, способные повлиять на мочевой осадок и его состав. Также следует отказаться от алкоголя.
Помимо общего анализа может проводиться:
| Название анализа | Особенности исследования |
| По Нечипоренко | С помощью исследования диагностируются воспалительные процессы, определяется точное количество эритроцитов, лейкоцитов и цилиндров в одном миллилитре жидкости. Сбор мочи проводится так же, как и для проведения общего анализа |
| По Зимницкому | Анализ позволяет определить концентрационную способность органов — не только пузыря, но и почек. Для этого определяется плотность урины, суточная норма, распределение всего ее объема на 24 часа. Для сбора на протяжении дня в стерильные емкости собирают восемь порций, каждый раз тщательно обрабатывая половые органы |
| Бактериологический | Исследование подразумевает посев мочи и последующее определение возбудителей патологических процессов. Нормальной считается урина, в которой отсутствуют инфекционные агенты. Сбор урины обычный, каждая емкость высевается на различные питательные субстраты. Этот же метод определяет чувствительность возбудителей в отношении определенных противомикробных препаратов |
Ультразвук дает наиболее достоверные сведения при наполнении мочевого пузыря — объем жидкости должен достигать как минимум 150 или 200 мл. Такой подход позволяет рассмотреть форму органа, его размеры, толщину стенок.
При этом исследование проводиться несколькими способами:
- Абдоминально. Датчик помещается на брюшную стенку. Исследование позволяет определить наличие конкрементов, новообразований.
- Трансвагинально. Используется влагалищный датчик. Параллельно с оценкой состояния пузыря проверяются органы мочеполовой системы женщины, что позволяет уточнить способ лечения.
- Трансректально. Исследование производится посредством прямой кишки. С помощью методики оценивается уретра, нижние разделы мочеточников и их сократительная функция.
Рентгеноскопия при подозрении на урологические проблемы относится к обязательным исследованиям. Этот метод не инвазивен, для получения четких данных необходимо использование контраста для визуализации полого органа. Перед проведением исследования — за несколько суток — необходимо соблюдать диеты, исключив из меню газообразующие продукты.

Затем могут проводиться:
- Рентгенология с получением обзорного изображения мочевыводящих протоков для выявления камней.
- Экскреторную урографию назначают для оценки структур мочевыводящих протоков и пузыря и их функциональности. Для этого делают целую серию снимков по мере прохождения контраста по мочевыделительной системе. В процессе может выявляться наличие камней или новообразований.
- Цистография подразумевает введение порядка 200 мл контраста и получение снимка органа. Процедура позволяет обнаружить разрывы стенок органа, камни, новообразования и дивертикулы, свищи.
Среди наиболее современных методик, позволяющих распознать патологии, можно указать компьютерную томографию с ее разновидностью — мульти-спиральной КТ. С их помощью получают изображение пузыря в 3D, определяют наличие новообразований, камней и дивертикул.
Может проводиться и позитронно-эмиссионная томография, однако этот способ по большей части применяют в случае подозрений на опухоли в органе. Отличие метода от обычной томографии — введение радионуклидов, которые накапливаются в патологических тканях.
Еще один метод — магнитно-резонансная томография, основанная на умении атомов водорода к поглощению энергии при проникновении в область магнитного поле. После выхода атомов происходит излучение, которое обрабатывается посредством компьютера для получения традиционных изображений. Обычно эта методика применяется при подозрении на новообразования в пузыре.
Важно! Преимуществом МРТ по сравнению с КТ — лучшая точность оценки относительно степени прорастания опухолевых тканей в стенку пузыря. Помимо высокой информативности методика отличается абсолютной безопасностью.
Чтобы оценить нарушения мочеиспускательного процесса проводят уродинамические исследования. Их основная задача — объективизация поступающих жалоб и симптомов.
При этом могут задействоваться многочисленные методики:
- урофлоуметрия;
- цистометрия наполнения и опорожнения;
- проверка функциональности уретры;
- проведение электромиографии;
- амбулаторный мониторинг.
Урофлоуметрия является наиболее часто используемым методом в силу своей простоты и достаточной информативности. Если рассматривать более подробно, что такое урофлоуметрия, следует отметить — она является не инвазивной процедурой, посредством которой определяются свойства урины, проверяются ее основные характеристики:
- Объем вырабатываемой жидкости.
- Скорость ее потока.
- Длительность выделения мочи.
Эти данные удается получить благодаря специальному прибору, к которому присоединена трубка — именно в нее мочится пострадавший. Результат представляет собой график, расшифровываемый врачом, при этом учитывается возраст пациента, его пол. Назначают проведение УФМ при аденоме простаты, раковых новообразованиях, нейрогенных нарушениях функциональности пузыря, блокировке каких-либо участков мочевыводящих путей, что сопровождается задержкой урины в системе.
Более полные сведения удается получить при присоединении к урофлоуметрии дополнительных исследований, чаще цистоскопии либо цистографии.
Важно! УФМ является процедурой совершенно безопасной, однако полученные результаты могут быть недостоверными, если в процессе выделения мочи имело место движение, пациент был излишне напряжен или на организм оказывали воздействие вещества, способные изменить состояние мышечной ткани органов.
Выше перечисленные способы применяются наиболее часто, но помимо них есть и другие методики:
- Радиоизотопное исследование. Процедура предполагает введение в тело пациента вещества, задействованного в метаболизме, к нему крепится радиоактивная метка, результатом чего становится выявление нарушений питания органа и его кровоснабжения. Чаще всего метод используют при подозрении на обратный заброс урины в мочеточники.
- Эндоскопия. Для проведения используется цистоскоп, вводимый через уретру. Благодаря этому устройству можно отбирать материал для биопсии, делать прижигания и проводить другие манипуляции.
- Цистоскопия. Разновидность эндоскопии, при помощи которой можно определить наличие цистита, новообразований и дивертикул, мочекаменной патологии.
- Хромо-цистоскопия. Методика позволяет выявить, какая почка либо мочеточник является неработающим органом. Процедура предполагает введение красителя, а затем проводятся наблюдения, какое устье выделяет окрашенную урину.
Проведение биопсии представляет собой забор кусочков тканей органа для проведения исследований под микроскопом. В результате могут быть определены новообразования как доброкачественного, так и злокачественного характера, туберкулез пузыря и интерстициальный цистит. При заборе используются специальные щипцы, сама процедура чаще всего проводится в процессе цистоскопии. Если в результате подозрений относительно характера опухоли необходим забор большего количества биоматериала, задействуют трансуретральную биопсию, проводимую при использовании электрического тока.
Учитывая разнообразие диагностических методик, возможность их комплексного применения с постановкой диагноза затруднений не возникает. Главное — правильное интерпретирование полученных результатов, с чем успешно справляются квалифицированные врачи. Но помимо опыта требуется наличие аппаратуры и персонала, а также стремление пострадавшего к исцелению.
Что касается того, в каком возрасте проверяют мочевой пузырь, все зависит от заболевания и метода обследования. К примеру, общий анализ мочи назначается вне зависимости от возрастной группы пациента. То же касается и УЗИ — его разрешают проводить, когда возраст малышей достигает одного или полутора месяцев.
Все необходимые процедуры назначают специалисты, ориентируясь на имеющиеся симптомы, жалобы и возрастную группу пострадавших.
Записаться на уродинамическое обследование
Источник