Эктопия может быть в норме
Содержание статьи
Эктопия шейки матки – диагноз или норма, не требующая лечения?
Эктопия шейки матки
Эктопия (эрозия) – состояние, связанное с изменением состава клеток шейки матки. В международном классификаторе болезней эктопия как диагноз не значится. И это служит поводом для споров в медицинской среде: лечить или не лечить эрозию?
Если это не болезнь, зачем лечить эктопию? Чем опасна эрозия?
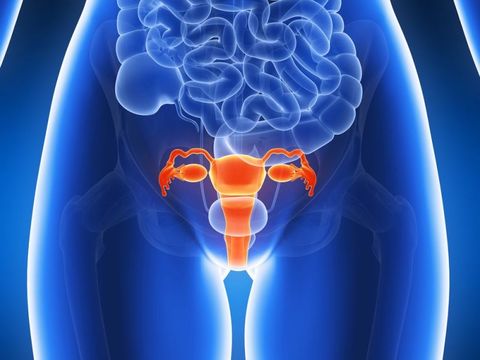
Эктопия шейки матки возникает, когда клетки цилиндрического эпителия, в норме расположенные внутри цервикального канала (входа в матку), разрастаются, замещая плоский эпителий — верхний слой шейки матки.
Ткани, образованные цилиндрическим эпителием, вырабатывают секрет, защищающий матку от инфекций и бактерий. Роль плоских эпителиальных клеток — защита от механических повреждений и поддержание формы органа. У 40% женщин происходят изменения в клеточном составе, и цилиндрические клетки переходят на нижнюю часть шейки.
Некоторые врачи считают эрозийные изменения вариантом нормальной физиологии у пациенток до 30 лет, другие придерживаются мнения, что эрозия опасна. Где же правда?
Сама по себе патология не опасна, протекает бессимптомно. Но пораженные участки – зона риска, место, где может возникнуть предрак и рак. Наблюдение и лечение эктопии шейки матки предотвращает серьезные заболевания.
Типы патологии
- Врожденная эрозия шейки матки. Эктопия может обнаруживаться у новорожденных девочек или у подростков в период менархе. Это считается вариантом нормы до полного полового созревания. Постепенно цилиндрический эпителий замещается многослойным плоским, если этого не происходит, ставят диагноз врожденная псевдоэрозия. Лечения в этом случае не требуется, важно лишь проходить наблюдение раз в полгода-год. Врожденную эрозию можно сравнить с врожденными дефектами кожи, например, родимыми пятнами, не влияющими на функции организма.
- Приобретенная псевдоэрозия. Патология появляется со временем. Участок с замещенными клетками выглядит, как красное пятно. Площадь поражения со временем может увеличиваться, на ней могут образовываться кисты и папилломы.
- Истинная эрозия. Реакция на воспаление или травму. Цилиндрические клетки, покрывающие шейку, разрушаются, открывая нижние слои тканей. Эрозивные очаги похожи на неглубокие язвы. Т.к. клетки слизистой хорошо регенерируются (восстанавливаются) обычно эрозия заживает за 5-7 дней. Незаживающая истинная эрозия встречается редко и требует наблюдения и лечения.
Симптомы эрозии
Неосложненная эктопия симптомов не дает и обнаруживается только во время осмотра у гинеколога. Если появились симптомы — сдвиги в цикле, болезненность в области живота, трудности с зачатием, кровотечения после интимных отношений, слизисто-гнойные выделения — нужно проверять весь мочеполовой тракт.
Эти признаки могут говорить о цистите, о спаечном процессе и множестве других урогенитальных заболеваний.
Как эрозия (эктопия) шейки матки выглядит на фото
Эктопия шейки матки на фото
Варианты эктопии
Эктопия в цервикальном канале
Методы лечения Эктопии
Диагностика
При осмотре с помощью зеркал гинеколог видит пятно на шейке матки. Участок слизистой имеет неровные края, розовый или красный цвет, может кровоточить от касания инструментом.
Если видны островки плоского эпителия посреди пораженной области, значит эрозия заживает сама и не требует лечения. Если ткани не восстанавливаются, назначают ряд исследований.
Лабораторные методы
- Цитология. Берется мазок с шейки матки и биоптат отправляется в лабораторию. Клетки рассматриваются под микроскопом, оценивается их строение и реакции на специальные химикаты. Результат цитологии получают через 1-2 недели. В заключении прописывается одно из 5-ти возможных состояний: без особенностей, разрастание цилиндрических клеток, эндоцервикоз (эктопия), воспаление, лейкоплакия или неоплазия. От диагноза зависит выбор лечения.
- Бактериоскопия. Проверяется микрофлора. Анализ исключает или подтверждает воспалительный процесс, определяет количество полезных и патогенных микроорганизмов. Обязательно назначается при осложненной форме эрозии с симптомами зуда и нетипичными выделениями. Благодаря бактериоскопическому мазку выявляются сопутствующие инфекционные заболевания.
- ПЦР. Обнаруживает ИППП, в том числе скрытые половые инфекции, которые никак себя не проявляют, но опасны. Тест находит ДНК возбудителей и является очень точным методом.
Дополнительно, при наличии определенных симптомов, например, при нерегулярных месячных, назначаются:
- тест на функции яичников;
- анализ на гормоны;
- иммунограмма.
Инструментальные методы
- Расширенная кольпоскопия. Это обязательное обследование при эрозии. Гинеколог осматривает шейку и окружающие ткани прибором, с встроенным микроскопом. Обнаруженные патологические участки подлежат обработке различными веществами (йод, уксусная кислота, раствор Люголя). Здоровые и пораженные ткани реагируют на провокацию по-разному, благодаря чему врач четко видит опасные места. Атипичные (переродившиеся) клетки никак не реагируют на раствор, не окрашиваются, не отекают.
- Прицельная биопсия. Проводится при подозрении на предрак или рак. Гинеколог, сделав анестезию (обезболивание), отщипывает 3*5мм патологического эпителия – участка, который не отреагировал на обработку растворами при кольпоскопии. Ткань исследуется в лаборатории на предмет ЦИН (предрак, рак), цервицита, эктопии.
Лечение эктопии
Большинство эрозий заживает самостоятельно. Другие – неосложненные формы – требуют врачебного наблюдения, когда пациентка посещает гинеколога каждые 1-6 месяцев. Осложнённые формы, сочетающиеся с ИППП, особенно с вирусом папилломы человека, вызывающим рак, и воспалениями, требуют лечения.
Лечение комплексное, им достигаются несколько целей:
- Нормализация гормонального фона и иммунных показателей. Подбирается гормонотерапия, иммуномодуляторы;
- Устранение воспаления. Назначаются антибиотики;
- Восстановление здоровой микрофлоры влагалища. Можно добиться применением свечей и вагинальных таблеток, содержащих лактобактерии и молочную кислоту;
- Удаление патологических участков, угрожающих переродиться в рак, на шейке матки. Выбирается один из способов, соответствующих типу и объему патологии и статусу женщины (рожавшая, не рожавшая).
Лечение проводится амбулаторно (непосредственно в клинике). Чаще всего выбираются современные методы удаления эрозии шейки матки — лазерный, радиоволновой. В некоторых случаях назначается прижигание жидким азотом.
Лазерное удаление эктопии проводится на 5-7 день цикла. В процессе прижигания лазерным лучом образуется корочка, которая начинает отходить на 4-5 день после операции. Полное заживление происходит за месяц.
Поделиться ссылкой:
Еще статьи
Источник
Эктопия шейки матки — проявление
Многим женщинам известен такой диагноз, как эрозия шейки матки. Но это устаревший термин. Сейчас дефект эпителия матки, который внешне выглядит как небольшое красное пятно, называют эктопия. Многие врачи сходятся во мнении, что такое состояние в определенные моменты жизни является физиологической нормой и патология требует лишь наблюдения.
Но иногда эктопия начинает прогрессировать, что может приводить к злокачественным новообразованиям. Что же такое эктопия шейки матки, чем опасна, и нужно ли ее лечить — рассмотрим подробнее в нашей статье.
Как проявляется патология
В большинстве случаев недуг протекает без симптомов. Обнаруживается эктопия только гинекологом на осмотре. Неприятные проявления могут возникнуть только при осложненном варианте. В этом случае эрозия возникает в результате воспалительных процессов женских половых органов. Например, нередко эктопию диагностируют совместно с цервицитом или кольпитом.
При осложненной патологии возникают следующие симптомы:
- Зуд или жжение.
- Сметанообразные выделения.
- Неприятный запах.
- Дискомфорт или боль во время интимной близости.
Эти проявления — основание для обращения к врачу.
Классификация заболевания
Эктопия по виду и причине возникновения разделяется на следующие виды:
- Истинная эктопия — встречается редко.
Поражает плоский эпителий вокруг наружного зева. Причина возникновения чаще всего заключается в таких воспалительных заболеваниях, как аднексит, эндоцервицит. Также дефект может возникнуть в результате травмы. Область истинной эрозии отечна, имеются признаки воспаления. Такой вид редко диагностируют, так как он существует всего 1—2 недели. Потом эрозия либо заживает, либо превращается в псевдоэрозию.
- Ложная или псевдоэрозия — может быть врожденной или приобретенной.
Врожденный вариант обусловлен гормональным дисбалансом во время внутриутробного развития плода. Может диагностироваться у девочек или подростков. Считается вариантом нормы. Внешне выглядит как круглое красноватое пятно, без признаков воспаления. Лечения не требует. Обычно проходит самостоятельно с наступлением полового созревания.
Приобретенная форма характеризуется замещением плоского эпителия цилиндрическим. Причины могут быть различны. Со временем дефектная область может увеличиваться. Характерно образование кист или папиллом.
В зависимости от того, какими тканями образована эктопия выделяют железистую, эпидермизирующую и папиллярную формы.
Причины возникновения эктопии шейки
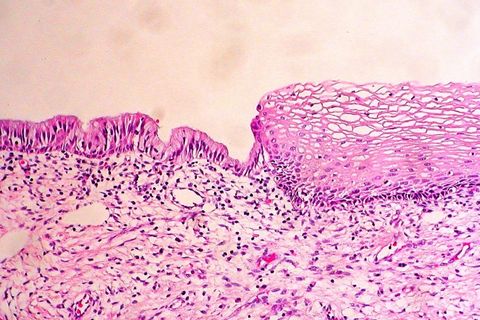
При внутриутробном развитии при формировании половых органов у девочки вся поверхность влагалища и матки покрыта цилиндрическим эпителием. Затем он замещается плоским во влагалищной части шейки матки. Но под воздействием разных неблагоприятных факторов граница между плоским и цилиндрическим эпителием может сдвигаться.
Когда цилиндрический эпителий выходит в область шейки матки возникает дефект, который в медицине называется эктопией или эрозией (устаревший вариант). Часто плоский эпителий снова нарастает, и дефект самостоятельно исчезает.
К основным причинам, которые могут привести к возникновению эктопию относят:
- гормональные изменения в организме — беременность, подростковый возраст;
- воспалительные заболевания органов малого таза;
- половые инфекции;
- повреждения шейки матки в результате внутриматочных манипуляций (спираль, аборт, диагностическое выскабливание);
- вагинальный дисбактериоз;
- прием гормональных препаратов.
Также эктопия может возникать как ответ на механическое или химическое раздражение. Например, частое или неправильное спринцевание, жесткий секс. Снижение общего и местного иммунитета также увеличивает риск возникновения патологии.
К провоцирующим факторам, которые негативно влияют на женское здоровье и способствуют формированию эктопии, относят:
- незащищенный секс;
- большое количество половых партнеров;
- половой контакт во время менструации — способствует занесению инфекции;
- раннее начало половой жизни (до 16 лет);
- тяжелые роды;
- ожирение;
- многочисленные аборты.
При отсутствии признаков воспаления и неприятных симптомов это состояние считается физиологической нормой и не требует вмешательства. Но женщинам с таким диагнозам рекомендуется ежегодный осмотр у гинеколога.
Виды диагностики
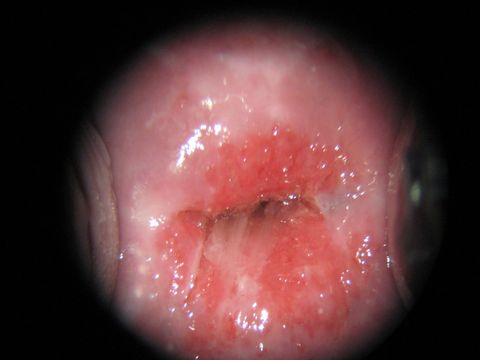
Патологию врач может увидеть зрительно при помощи гинекологического зеркала во время осмотра на кресле. Эктопия представляет собой красное пятно различных размеров, с неровными краями. Иногда дефект может кровоточить. Если на участке виден плоский эпителий, то эрозия находится в стадии заживления.
Так как эктопия способна увеличиваться в размере, и приводить к злокачественным новообразованиям, то женщина с таким диагнозом должна пройти ряд исследований.
Лабораторные методы
Для определения причины возникновения патологии назначаются следующие анализы:
- Мазок на цитологию — он берется с пораженного участка шейки матки. Исследуется в лаборатории. Анализ позволяет выявить признаки воспаления, патологические изменения плоского эпителия (лейкоплакия, неоплазия).
- Бакпосев — необходим для определения состава вагинальной микрофлоры. Назначается если есть подозрения на вагиноз. Позволяет выявить возможные инфекционные заболевания, которые стали причиной эрозии.
- ПЦР — метод молекулярно-генетической диагностики. Обладает высокой точностью. Его цель выявить скрытые половые инфекции, которые протекают бессимптомно.
Помимо лабораторных анализов, женщину направляют на дополнительные аппаратные обследования.
Инструментальные исследования
Обязательным стандартом диагностики эктопии является кольпоскопия. Это инструментальный метод, который заключается в детальном рассмотрении дефектного участка слизистой оболочки шейки матки через увеличительное стекло.
При необходимости проводится расширенная кольпоскопия. Здесь врач проводит ряд тестов, которые помогают определить характер образования. Пораженный участок обрабатывается при помощи йодного раствора или раствором Люголя. Здоровые и атипичные клетки дают разную реакцию. Также такой вид исследования выявляет наличие злокачественных клеток.
Если при кольпоскопии были обнаружены участки малигнизации, то обязательно назначается биопсия. Проводится этот анализ в условиях врачебного кабинета, под местной анестезией. Врач берет небольшой кусочек пораженного эпителия с опасного участка, где возможно начался процесс озлокачествления. Биологический материал отправляется в лабораторию. Там его исследуют и ставят точный диагноз.
Эктопия шейки матки: методы лечения
Современная медицина изменила подход к лечению дефекта шейки матки. Сейчас бессимптомная эктопия требует только наблюдения. Обязательно раз в год проходить кольпоскопию. В большинстве случаев патология проходит самостоятельно, при отсутствии других патологических состояний в организме.
Осложненные формы (воспалительный процесс) требуют комплексного лечения. Терапия подбирается врачом с учетом результатов проведенных анализов и исследований.
- Противовоспалительная терапия — назначаются антибиотики, местные мази, вагинальные свечи.
- Нормализация гормонального фона.
- Укрепление иммунитета.
- Восстановления микрофлоры влагалища.
- Лечение сопутствующих инфекционных заболеваний половых органов.
Только после устранения воспаления проводится удаление или прижигание патологического участка. Если обнаружена осложненная эктопия шейки матки у нерожавшей девушки, то используются только щадящие методы. Они позволяют избежать сильного травмирования шейки и образования рубца.
К таким методам относят ультразвуковое и лазерное воздействие. При небольших дефектах эффективно использование фармакологических составов для обработки. Также применяют радиохирургическую коагуляцию, прижигание жидким азотом (криодеструкция).
Профилактические меры
Предотвратить возникновение эктопии можно, если своевременно пролечивать все воспалительные и инфекционные заболевания. Также важно следить за состоянием гормонального фона. При возникновении усталости, раздражительности и проблем с менструальным циклом нужно проконсультироваться у гинеколога-эндокринолога.
Антибактериальные или гормональным медикаменты принимайте только по предписанию врача. Ведите здоровый образ жизни. Если не планируете беременность,то используйте контрацептивы. Желательно придерживаться моногамных длительных отношений.
При обнаружении любого дискомфорта в интимной области обращайтесь к врачу.
Источник
Эрозия и эктопия шейки матки — чем опасны такие диагнозы?
Установить границы
Истинная эрозия шейки матки – это поврежденная поверхность шейки матки ярко красного цвета, при соприкосновении с которой может выделяться кровь. Локализована область поражения чаще всего на стыке шейки матки и цервикального канала. В медицинских учебниках эрозия обозначается, как дефект эпителия (поверхностного слоя клеток, выстилающего слизистые оболочки) с обнажением субэпителиальной (соединительной) ткани (стромы). Опасен данный процесс прежде всего тем, что на фоне повреждения в тканях возникает воспаление, отек. Согласно статистике, выявление истинной эрозии составляет 10% от заболеваний шейки матки. В быту же термином «эрозия» часто именуют другую патологию – эктопию. В этом случае врач определяет участки, где произошло замещение клеток эпителия шейки матки, структурами в норме выстилающими цервикальный канал. Эрозия и эктопия относятся к фоновым заболеваниям шейки матки, что означает риск перерождения патологии в злокачественную опухоль при наличии неблагоприятных факторов.

Выяснить причины
Спровоцировать патологические изменения тканей шейки матки может большое количество различных триггеров. Среди них наследственная предрасположенность, возрастные изменения, происходящие в организме женщины, травмирование шейки матки во время полового контакта или при гинекологическом осмотре, проведении различных лечебных манипуляций. Также свой негативный вклад вносят и ежедневные стрессы, вредные привычки, ослабляющие защитные силы, и усиливающие риски проникновения и размножения вредоносных микроорганизмов: вирусов, бактерий. Кстати, очень опасна и привычка откладывать профилактические визиты к врачу на неопределенное время. Специалисты не устают повторять, что предпосылки для развития злокачественных опухолей шейки матки всегда создают предшествующие, вовремя не вылеченные заболевания женской половой сферы.
Разобраться в диагнозе
Часто с эрозией не ассоциируются какие — либо негативные симптомы, она не болит. На шейке матки не чувствительных рецепторов. Косвенно на наличие патологи могут указывать:
- кровянистые выделения после полового акта,
- увеличение количества белей.
Для уточнения диагноза, определения характера изменения тканей – эрозия или эктопия, врач должен провести расширенную кольпоскопию. Это наиболее эффективный метод осмотра эпителия. Кстати, современные приборы, в частности прибор экспертного уровня Karl Kaps SOM 52, позволяют установить наличие даже очень небольших очагов изменения структуры шейки матки. Безусловно, инновационная медицинская техника есть не в каждой клинике. Точно можно сказать, что Karl Kaps SOM 52 установлен в специальном диагностическом кабинете в Клинике Современных технологий(КСТ), что расположена в центре Москвы, на Большом Головине переулке.
Перед началом восстановительного лечения гинеколог также должен провести дифференциальную диагностику эрозии шейки матки с твердым шанкром (сифилис), исключить диагноз «рак шейки матки».
Развеять мифы
Лечение эрозии связанно со множеством неверных представлений, которыми женщины делятся друг с другом при любом удобном случае.
Миф №1 «Эрозию не нужно лечить, это естественное состояние, и она заживет сама, даже к врачу идти не нужно».
Действительно, некоторые типы эрозии: воспалительная, ожоговая, травматическая заживают самостоятельно в течение 1-2 недель. Но, произойти это способно только в том случае, если нет инфекционного поражения, гормональных сбоев. В остальных случаях без помощи грамотного специалиста не обойтись. Может быть показана противовоспалительная, противовирусная, гормональная терапия наряду со специальными методиками восстановления слизистой.
Миф №2 «Лечение эрозии опасно, лучше жить с ней, чем соглашаться на хирургическое воздействие».
В начале лечения эрозии врач, скорее всего, отдаст предпочтение консервативным методам лечения. Но если повреждение имеет большие размеры, есть риски перерождения клеток, имеются наследственные предпосылки к онкологическим заболеваниям, гинеколог предложит малотравматичные методы хирургического удаления эрозии. К ним можно отнести:
- Лазерную коагуляцию. Она базируется на применении инфракрасного сконцентрированного в луч света, ведет к выпариванию тканей. Одним из наиболее инновационных и современных приборов для проведения манипуляции считается СО2 лазер. Им также оборудована клиника КСТ.
- Радиоволновая хирургия. При помощи аппарата «Сургитрон» осуществляется прижигание эрозии. Возможно также взятие биопсии для исключения рисков онкологии. Методика признана малотравматичной, редко вызывает кровотечения.

Миф №3 «Эрозия всегда появляется снова».
Если вылечены сопутствующие заболевания и осуществляются меры профилактики повторного повреждения слизистой оболочки шейки матки может и не быть. Чтобы предотвратить рецидив необходимо проходить регулярные профилактические осмотры у гинеколога, выполнять назначения врача.
Кстати, выбор гинеколога ответственный процесс. Психологический комфорт во время визитов к доктору важный момент профилактики стресса, что помогает добиться хороших результатов лечения. Гинекологи Клиники Современных Технологий (КСТ) практикуют индивидуальный подход в общении с каждой пациенткой. Кроме того, оборудованные по последнему слову техники кабинеты врачей, дают возможность провести осмотр без неприятных ощущений. Так, специальное гинекологическое кресло Medi-matic, установленное в КСТ, разработано с учетом строения женского тела, что позволяет устранить напряжение. Визиты к врачу больше не вызывают неприятных ассоциаций, а значит становятся полезной привычкой, которая может сделать фон жизни максимально благоприятным.
На фото: Харичкова Алефтина Михайловна, врач акушер-гинеколог, специалист по лазерному вульво-вагинальному ремоделированию Клиники Современных Технологий.
Опубликовано на правах рекламы.
Источник