Экстрофия мочевого пузыря у новорожденного
Содержание статьи
Экстрофия мочевого пузыря
Экстрофия мочевого пузыря – это порок развития мочеполовой системы, при котором формирование мочевого пузыря и передней брюшной стенки в его проекции остается незавершенным. С рождения наблюдается открытая и вывернутая наружу слизистая оболочка задней стенки мочевого пузыря, а также постоянное отделение и стекание мочи из открывающихся в нижней части органа протоков мочеточников. Экстрофия мочевого пузыря часто сочетается с пороками наружных и внутренних половых органов, мочеточников и почек. Диагностируется по характерным внешним признакам, дополнительно проводится рентгенологическое и УЗИ-обследование. Лечение оперативное, выполняются реконструктивно-пластические и заместительные операции.
Общие сведения
Экстрофия мочевого пузыря – одна из наиболее часто встречаемых аномалий развития мочеполовой системы. Частота в популяции – 1 случай на 30-50 тысяч новорожденных, примерно 1/5 часть пациентов имеет сочетанные пороки развития. В большей степени страдают мальчики, по данным разных авторов распространенность патологии среди них в 2-6 раз выше, чем среди девочек.
Специалисты в сфере педиатрии и хирургии сталкиваются с большими трудностями в лечении экстрофии мочевого пузыря, хотя первые операции для коррекции этой аномалии были предложены еще в 1960-х годах. Реконструкция и пластика не приводят к излечению. Сохраняющееся недержание мочи значительно ухудшает качество жизни ребенка, а частые восходящие инфекции становятся причиной хронической почечной недостаточности, представляющей серьезную опасность для жизни.
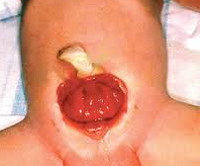
Экстрофия мочевого пузыря
Причины
Конкретной причины данной аномалии развития не выявлено, патология считается мультифакториальной. Доказана генетическая предрасположенность к некоторым сочетанным порокам органов брюшной полости, в числе которых присутствует и экстрофия мочевого пузыря. Кроме того, повышает риск развития аномалии воздействие различных токсических и инфекционных агентов во время беременности, в частности, курение, внутриутробные инфекции, некоторые медикаменты и т. д. Травмы плода также могут способствовать нарушению правильного эмбриогенеза с развитием пороков.
Патогенез
Основной патогенетический момент экстрофии мочевого пузыря – задержка обратного развития клоакальной перегородки, которая препятствует внедрению мезодермального листка между наружным и внутренним эмбриональными слоями. Это приводит к тому, что процесс формирования стенок мочевого пузыря оказывается незавершенным, и орган остается открытым и вывернутым наружу. Описанные процессы в норме протекают на 4-6 неделе эмбрионального развития, поэтому воздействие тератогенных факторов наиболее опасно в самом начале беременности. Впрочем, это касается не только экстрофии мочевого пузыря, но и большинства пороков развития.
Симптомы
Проявления порока визуально заметны сразу после рождения. Неонатолог при осмотре новорожденного обращает внимание на ярко-красную слизистую оболочку мочевого пузыря, которая замещает отсутствующую часть передней брюшной стенки. Слизистая, как правило, имеет обычную морфологию, но возможно и псевдопапилломатозное изменение. В нижней части заметны отверстия мочеточников, из которых постоянно выделяется моча.
С течением времени основной проблемой при экстрофии мочевого пузыря становится раздражение окружающих тканей мочевыми солями, постоянная мацерация вокруг открытого участка и в области бедер. Инфицирование слизистой оболочки мочевого пузыря является причиной восходящей инфекции мочеточников и почек.
Экстрофия мочевого пузыря часто сочетается с аномалиями верхних мочевыводящих путей. Кроме того, экстрофии всегда сопутствует расхождение лобкового симфиза. Вследствие анатомических различий у мальчиков и девочек наблюдаются разные изменения в соседних органах. У мальчиков встречается расщепление пещеристых тел или их редукция, у девочек – расщепление клитора, аномалии развития влагалища.
Диагностика
В последние годы активно развиваются методы антенатальной диагностики данного порока. Экстрофия мочевого пузыря может быть заметна уже на втором УЗИ-скрининге, однако такое случается не всегда. Часто аномалия развития обнаруживается только после рождения. Поскольку симптоматика специфична, диагноз не вызывает сомнений.
Обязательно проведение рентгенографии брюшной полости для выявления сочетанных пороков, в первую очередь, в мочевыделительной системе, но также в кишечнике и спинном мозге (наиболее характерные сочетания с экстрофией мочевого пузыря). С этой же целью проводится УЗИ. Рекомендована экскреторная урография, которая позволяет убедиться в целостности и правильном развитии мочеточников и почек.
Лечение экстрофии мочевого пузыря
Лечение оперативное. Тип операции зависит от степени экстрофии мочевого пузыря, а именно – от размеров вывернутой части органа и, соответственно, отсутствующего сегмента передней брюшной стенки, а также от сопутствующих пороков развития. Если размер дефекта не превышает 4 см, проводится реконструктивно-пластическое вмешательство, цель которого – закрытие дефекта с помощью близлежащих тканей и восстановление целостности мочевого пузыря. Этого достаточно, поскольку гистологически орган развит правильно, несмотря на патологию в анатомии.
В случае больших размеров дефекта создается искусственный мочевой пузырь, который может выполнять функцию резервуара и опорожняться по желанию. Также часто мочеточники выводятся в сигмовидную кишку (уретеросигмостомия) — это обязательная мера в случае их расщепления.
Большую проблему для детских хирургов представляет расхождение костей таза при экстрофии мочевого пузыря. Накопленный врачебный опыт говорит о высокой частоте неудовлетворительных результатов операций, что связано с большим количеством сочетанных пороков и значительным дефектом передней брюшной стенки.
Прогноз и профилактика
Прогноз для выздоровления сомнительный. Неоперированные пациенты редко доживают до 10 лет. Что касается успеха оперативного лечения, то 20-80% проведенных вмешательств приводят лишь к незначительному улучшению. Нарушения уродинамики продолжают прогрессировать, сохраняется недержание. Риск развития восходящей инфекции остается высоким.
Профилактика экстрофии мочевого пузыря возможна в антенатальном периоде, еще лучше – на этапе планирования беременности, чтобы максимально исключить воздействие тератогенных факторов, особенно на этапе закладки основных органов и систем, то есть в первые 4-8 недель внутриутробного развития.
Источник
Экстрофия мочевого пузыря у детей и новорожденных
Здоровый новорожденный малыш – счастье для родителей, однако порой это-го не происходит, и ребенок появляется на свет с патологиями. Согласно ста-тистике, 1 кроха на 40000-50000 младенцев рождается с заболеванием, кото-рое в классификации МКБ-10 обозначается как Q 64.1 – экстрофия мочево-го пузыря. Что же скрывается за этим названием?
При данной врожденной патологии отсутствует передняя стенка мочево-го пузыря и часть стенки брюшины. Также у новорожденного может быть диагностирована неполная экстрофия, при которой отсутствует передняя стенка органа, однако его сфинктер и мочеиспускательный канал сохранены.
Заболевание чаще выявляется у мальчиков, и без терапии прогнозы неутеши-тельные. Лишь треть пациентов с подобным диагнозом доживают до 17-20 лет.
Почему возникает экстрофия мочевого пузыря?
Специалистам до сих пор не удалось выявить, что является конкретной причиной аномального развития, поэтому заболевание считают мульти-факториальным.
Исследования показали, что существует наследственная предрасположен-ность к ряду пороков брюшины, в том числе и к экстрофии мочевого пузыря. Помимо этого, риски возникновения аномалий возрастают на фоне воздей-ствия на плод токсинов и инфекционных возбудителей в период внутри-утробного развития, например, при приеме медикаментозных препаратов и вредных привычках будущей матери.

Курение, прием алкоголя и наркотических веществ во время беременности могут привести к внутриутробному аномальному развитию плода
Помимо этого, травмирование плода также может привести к нарушению эм-брионального развития.
В основе патогенеза заболевания лежит задержка развития перегородки кло-аки, которая не дает внедриться мезодермальному листку между наружных и внутренних эмбриональных слоев. Это становится причиной того, что стенки мочевого пузыря оказываются не до конца сформированными, открытыми и вывернутыми наружу.
Данные этапы эмбрионального развития приходятся на 4-6 недели беремен-ности, поэтому тератогенное воздействие считается более опасным в первом триместре.
Симптомы
Экстрофия мочевого пузыря у детей выявляется с самого рождения, так как болезнь имеет ряд явных признаков:
- В нижней части живота находится дефект брюшины, через который виднеется ярко-красная поверхность мочевого пузыря.
- Из устьев мочеточников, которые располагаются в нижней части пузыря, постоянно выделяется урина. Данное явление приводит к образованию опрелостей, мацерации кожных покровов в области бедер и гениталий.
- Заболевание всегда осложняется еще одним патологическим состоянием – появлением пространства между лонных костей. Размеры расхождения могут достигать 12 см. Подобная патология провоцирует наружную ротацию ног, и пациент приобретает особенную, «чаплинскую» походку.
- При экстрофии мочевого пузыря чаще всего пупочный рубец отсутствует.
- Дефект касается и расположения ануса. Он передвинут вперед к мочевому пузырю.
- Иннервация мочевого пузыря нарушается. Это приводит к нарушениям функций органа после оперативного вмешательства.

При данной патологии выступ является задней стенкой мочевого пузыря
Экстрофия относится к серьезным патологиям и нуждается в обязательном лечение, но помимо этого, состояние осложняется и другими аномалиями.
Сопровождающие аномалии развития
Так как заболевание касается мочеполовой системы, то есть ряд отличий в развитии недуга в зависимости от пола пациента.
Таблица 1: Различия в проявлении болезни у мальчиков и девочек
| Пол пациента | Патологические изменения | Сопутствующие аномалии |
| Мужской | В большинстве случаев диагностируется неполная или тотальная эписпадия – состояние, при котором стенка уретры расщеплена. Наблюдается недоразвитие полового члена, он короткий и направляется вверх. | Крипторхизм (одно яичко) |
| Женский | У девочек клитор расщеплен; Уретра расщеплена или отсутствует; Обнаруживаются спаечные процессы в области половых губ; Внизу располагается вход в недоразвитое влагалище. | Удвоенное влагалище |
Помимо этого, болезнь может сопровождаться еще рядом пороков, которые возникают вне зависимости от пола больного:
- образование с одной или двух сторон паховых грыж;
- ослабление сфинктера ануса приводит к ректальному пролапсу (прямая кишка выпадает);
- аномальное развитие сигмовидной кишки;
- одно- или двустороннее расширение мочеточника (гидроуретонефроз);
- пороки развития прямой кишки и анального отверстия;
- недоразвитые крестец и копчик;
- недоразвитие крестцового участка спинного мозга (миелодисплазия).
Практически любая патология требует хирургического вмешательства.

Аганглиоз (болезнь Гиршпрунга) – врожденное патологическое нарушение развития нервных окончаний, которые должны обеспечивать полноценную иннервацию толстой кишки
Классификация заболевания
Различают несколько типов патологии, исходя из степени тяжести.
I степень
- изъян в передней стенке брюшины не превышает в размере 4 см;
- расхождение лонных костей (3-4 см);
- гистологическая структура органа нарушена незначительно.
II степень
- размер дефекта брюшины составляет 4-8 см;
- расхождение лонного сочленения 4-6 см;
- строение стенок мочевого пузыря имеет выраженные нарушения.
III степень
- дефект в стенке брюшины превышает 8 см;
- диастаз лонного сочленения больше 6 см;
- гистологическое строение стенок органа значительно нарушено.
Чем сложнее аномалии развития, тем в более тяжелом состоянии находится ребенок.
Диагностика
Так как заболевание сопровождается рядом характерных симптомов, особых трудностей при установлении диагноза не возникает. Дополнительное обследование может быть назначено в подтверждении того, что патология выходит в мочевой пузырь, а не в брюшную полость. Кроме того, диагностика позволяет выяснить полную картину патологии с сопутствующими нарушениями.
Прежде всего берется анализ выделений из дефекта брюшины. Если у пациента экстрофия, то в результатах будет указано наличие мочи, а при других патологических состояниях возможно обнаружение перитонеального или серозного экссудата.
Самой информативной методикой в данном случае является цистоскопия.

При данном заболевании аппарат вводят не через уретру, а в поврежденный участок мочевого пузыря
Исследование позволяет выявить параметры дефекта, а также определить со-путствующие анатомические аномалии мочеточников, мочеиспускательного канала, половых органов и анального отверстия.
Кроме этого, могут назначаться следующие диагностические процедуры:
- ультразвуковое исследование (позволяет оценить состояние печени, почек, селезенки);
- компьютерная томография;
- сдача анализов, выявляющих генетические болезни.
Последнее связано с тем, что нередко экстрофия мочевого пузыря выявляется у младенцев, страдающих синдромом Дауна, Эдвардса или другим генетиче-ским недугом.
Методика лечения экстрофии
Терапия подобной патологии включает обязательное хирургическое вмешательство, направленное на устранение следующих дефектов:
- отсутствие передней части брюшной полости и мочевого пузыря;
- создание пениса, приближенного к полноценному половому органу как эстетически, так и функционально;
- обеспечение удержания мочи при сохранении функций почек.
Таким образом, всем пациентам с подобной патологией проводят операцию по пластике органа и закрывают его. Подобное вмешательство, проведенное даже у новорожденных, дает неплохие результаты.
Устранение заболевания включает несколько этапов:
- I этап – первичная коррекция аномалии, которую проводят у новорож-денного малыша.
- II этап – коррекция, осуществляемая хирургическим путем. Назначает-ся при недержании мочи.
- III этап – пластика шейки мочевого пузыря. Перед реконструкцией оценивается объем мочевого пузыря.

Коррекция включает закрытие органа и выявление периодичности недержа-ния урины с постепенным увеличением емкости мочевого пузыря
Перед операцией пациенту назначается курс антибактериального препарата, что снизит риск развития инфекции. Если заболевание осложняется образованием паховой грыжи, то грыжесечение осуществляют одновременно с пластической коррекцией. Подобный метод позволяет избежать последующего оперативного вмешательства.
При тяжелых формах патологии рекомендовано проведение остеотомии – иссечение костей таза. Операцию проводят, если диагностировано значительное расхождение лонных костей, сведение которых при помощи пластики невозможно. Важно условие – младенец должен быть старше 2-х недельного возраста.
Выполняя начальную пластику, хирург не проводит устранение эписпадии. В большинстве случаев дополнительные мероприятия осуществляют в годовалом возрасте. Затем следует операция по удлинению и выпрямлению полового члена.
При незначительном смещении пупочного рубца коррекция может и не назначаться. Однако если это необходимо, природный пупок удаляется, а новый располагают выше предыдущего.
Затем проникают в забрюшинное пространство и отделают пузырь от прямых тканей. Операция проводится с обязательным дренированием и фиксацией мочеточников при помощи специальных трубочек.
После того как шейка сформирована, катетер и трубочки удаляются.

Новорожденным рекомендуется проведение тракции по Блаунту
Успех проведения операции зависит от множества факторов, помимо опыта и способностей хирурга. Во внимание берется размер органа, состояние его стенок.
Шансы на восстановление полноценных мочеиспускательных процессов вы-ше, если хирургическое вмешательство проводится сразу после появления малыша на свет.
Экстрофия мочевого пузыря – сложное аномальное развитие органа, которое требует оперативного вмешательства и нередко приводит в серьезным осложнениям. Поэтому женщине во время беременности важно беречь здоро-вье, свое и будущего малыша, проходить своевременные обследования и из-бегать ситуаций, способных вызвать аномалии развития плода.
Источник
кстрофия мочевого пузыря у детей. Диагностика и лечение
Экстрофия мочевого пузыря у детей. Диагностика и лечениеЭкстрофия мочевого пузыря встречается с частотой 1 случай на 35 000-40 000 новорожденных. Мальчиков среди больных в 2 раза больше, чем девочек. Тяжесть дефекта мочевого пузыря колеблется от мелкого наружного свища или простой эписпадии до полной клоакальной экстрофии, захватывающей дистальный отдел толстой кишки, прямую кишку и мочевой пузырь. Экстрофия возникает в результате того, что мезодерма не распространяется в краниальном направлении в клоакальную мембрану. Тяжесть экстрофии зависит от протяженности дефекта мембраны. При классической экстрофии мочевого пузыря его слизистая оболочка выпадает через дефект брюшной стенки. Пупок смещен книзу. Ветви лобковой кости и прямые мышцы живота по срединной линии разделены. При полной эписпадии у мальчиков мошонка широкая и плоская, яички в нее не опущены, имеется паховая грыжа. При полной эписпадии у девочек половые губы широко раздвинуты, клитор расщеплен. Как у мальчиков, так и у девочек задний проход смещен кпереди, имеется выпадение прямой кишки. Для больных экстрофией характерно отставание в росте. В отсутствие коррекции экстрофия сопровождается полным недержанием мочи и является фактором риска рака мочевого пузыря, как правило аденокарциномы. Грубая деформация половых органов делает невозможной нормальную половую жизнь, особенно у мужчин. Отсутствие лобкового симфиза приводит к характерной походке с широко расставленными ногами, но нормальному передвижению не препятствует. Верхние отделы мочевых путей обычно нормальные. Лечение экстрофии мочевого пузыря у детей начинают с рождения. Обнаженную слизистую оболочку мочевого пузыря покрывают пластиковой пленкой, чтобы она оставалась влажной. (Накладывать марлю, даже смоченную вазелиновым маслом, не следует.) Сразу после этого ребенка доставляют в клинику, в которой имеются условия для хирургической коррекции экстрофии. Раньше ее всегда проводили в несколько этапов, в последнее время популярна одномоментная пластика. Одномоментное устранение порока предпочтительно. Оно включает мобилизацию брюшной стенки и сведение ветвей лобковой кости к срединной линии. В первые 48 ч жизни подвижность их достаточна, чтобы восстановить лобковый симфиз. При операции в более поздние сроки, чтобы сблизить ветви лобковой кости, приходится проводить остеотомию костей таза. При классической экстрофии ранняя пластика выполнима почти всегда. Откладывать операцию приходится в тех случаях, когда она сопряжена с особым риском интра- и послеоперационных осложнений, например, у недоношенных. Классическая экстрофия мочевого пузыря у новорожденной девочки. Полная коррекция экстрофии включает восстановление целости мочевого пузыря и брюшной стенки, а у мальчиков, кроме того, коррекций эписпадии путем расщепления полового члена. В связи с риском гидронефроза и ИМП прооперированные дети нуждаются в тщательном проспективном наблюдении. Часто эписпадии сопутствует пузырно-мочеточниковый рефлюкс, поэтому после операции показана профилактика ИМП антибактериальными препаратами. Если коррекция эписпадии не проведена сразу после рождения, ее выполняют в возрасте 1-2 года. До этого из-за отсутствия сфинктера у больных наблюдается полное недержание мочи. Заключительная стадия хирургического лечения состоит в воссоздании сфинктера мочевого пузыря и коррекции пузырно-мочеточникового рефлюкса. Как правило, ее удается выполнить к 3 годам, когда емкость мочевого пузыря составляет по крайней мере 80 мл и ребенок в состоянии контролировать дефекацию. К пубертатному возрасту в области наружных половых органов появляется оволосение. Для воссоздания типа оволосения, близкого к нормальному, необходима пластика лобка. Прогноз экстрофии мочевого пузыря у детей. Описанная выше схема лечения, по данным некоторых клиник, позволяет в 70 % случаев устранить недержание мочи. Осложнения со стороны верхних отделов мочевых путей наблюдаются менее чем в 15 % случаев. Возможность устранить недержание зависит не только от успешного выполнения реконструктивных операций, но и от размера мочевого пузыря и качества его стенки. Восстановление контроля над мочеиспусканием более вероятно у детей, которым пластика мочевогo пузыря проведена в период новорожденности. При невозможности пластики шейки мочевого пузыря из-за его малого размера и в случаях, когда недержание сохраняется более 1 года после нее, прибегают к другим методам достижения контроля над мочеиспусканием. В их числе: Длительное проспективное наблюдение показало, что половая функция у мужчин с экстрофией мочевого пузыря удовлетворительная, хотя половой член достигает лишь 1/2 нормального размера. Однако фертильность у них низкая, по-видимому, из-за повреждения половых органов в ходе реконструктивных операций. У женщин фертильность не страдает, но возможно выпадение матки во время беременности. — Также рекомендуем «Клоакальная экстрофия и эписпадия мочевого пузыря у детей. Дивертикулы» Оглавление темы «Патология мочевых путей у детей»:
|
Источник