Измерение внутрибрюшного давления в мочевом пузыре
Содержание статьи
Измерение внутрибрюшного давления
Чтобы иметь точные цифры ВБД, его необходимо измерять. Непосредст-венно в брюшной полости давление можно измерять при лапароскопии, пе-ритонеальном диализе, либо при наличии лапаростомы (прямой метод). На сегодняшний день прямой метод считается наиболее точным, однако, его использование ограничено из-за высокой стоимости. Как альтернатива, описаны непрямые методы мониторинга ВБД, которые подразумевают использование соседних органов, граничащих с брюшной полостью: мочевой пузырь, желудок, матка, прямая кишка, нижняя полая вена.
В настоящее время «золотым стандартом» непрямого измерения ВБД является использование мочевого пузыря. [7]. Эластичная и хорошо растяжимая стенка мочевого пузыря при объеме, не превышающем 25 мл, выполняет функцию пассивной мембраны и точно передает давление брюшной полости. Первым этот способ предложил Kron и савт. В 1984 году. Для измерения он использовал обычный мочевой катетер Фолея, через который в полость мочевого пузыря вводил 50-100 мл стерильного физио-логического раствора, после чего присоединял к катетеру Фолея прозрачный капилляр, либо линейку и измерял внутрипузырное давление, принимая за ноль лонное сочленение. Однако, используя этот метод, приходилось при каждом измерении собирать систему заново, что предполагало высокий риск развития восходящей инфекции мочевыводящих путей.
В настоящее время разработаны специальные закрытые системы для измерения внутрипузырного давления. Некоторые из них подключаются к датчику инвазивного давления и монитору (AbVizertm), другие являются полностью готовыми к использованию без дополнительных инструмен-тальных аксессуаров (Unomedical). Последние считаются более предпоч-тительными, так как намного проще в использовании и не требуют дополни-тельной дорогостоящей аппаратуры.
При измерении внутрипузырного давления не последнюю роль играет скорость введения физиологического раствора и его температура. Так как быстрое введение холодного раствора может привести к рефлекторному сокращению мочевого пузыря и завышению уровня внутрипузырного, а, следовательно, и внутрибрюшного давления. Пациент при этом должен находиться в положении лежа на спине, на горизонтальной поверхности. Более того, адекватное обезболивание больного в послеоперационном периоде за счет расслабления мышц передней брюшной стенки позволяет получить наиболее точные цифры ВБД. [4,6].
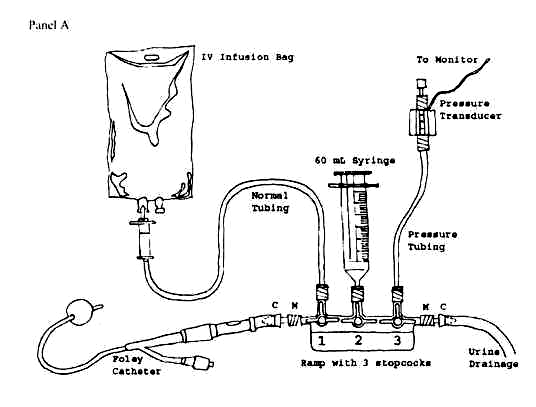
Рисунок 1. Закрытая система для длительного мониторинга ВБД с трансдьюсером и монитором
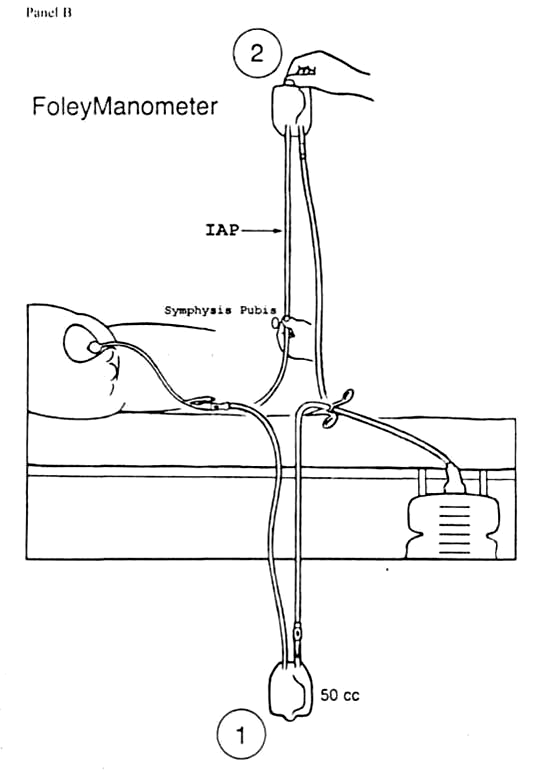
Рисунок 2. Закрытая система для длительного мониторинга ВБД без дополнительной аппаратуры
До недавнего времени одной из нерешенных проблем оставалось точное количество вводимой жидкости в мочевой пузырь, необходимой для измерения ВБД. И сегодня эти цифры варьируют от 10 до 200 мл. Этому вопросу было посвящено немало международных исследований, по результатам которых было доказано, что введение около 25 мл, не приводит к искажению уровня внутрибрюшного давления. Что было утверждено на согласительной комиссии по проблеме СИАГ в 2004 году [12].
Противопоказанием к применению этого метода является повреждение мочевого пузыря или сдавление гематомой или опухолью. В такой ситуации интраабдоминальную гипертензию оценивают, измеряя внутрижелудочное давление [6].
ИНТРААБДОМИНАЛЬНАЯ ГИПЕРТЕНЗИЯ ( ИАГ)
На сегодняшний день в литературе нет единого мнения относительно уровня ВБД, при котором развивается ИАГ. Однако в 2004 г. на конференции WSACS ИАГ была определена как: это стойкое повышение ВБД до 12 мм рт.ст. и более, которое определяется при трех стандартных измерениях с интервалом 4-6 часов [168].
Точный уровень ВБД, который характеризуется как ИАГ, до сегодняш-него дня остается предметом дискуссий. В настоящее время по данным литературы пороговые значения ИАГ варьируют от 12-15 мм рт.ст. [ 25, 98, 169 , 136 ]. Опрос, проведенный Европейским советом по интенсивной терапии (ESICM) и Советом по терапии критических состояний SCCM) ( (www.wsacs.Org.survey.htm), в котором участвовали 1300 респондентов, показал, что 13,6% до сих пор не имеют представления об ИАГ и о нега-тивном влиянии повышенного ВБД.
Около 14,8% респондентов считают, что уровень ВБД в норме составляет 10 мм рт.ст., 77,1% определяют ИАГ на уровне 15 мм рт. ст., а 58% — СИАГ на уровне 25 мм рт.ст.
Многочисленные публикации описывают влияние внутрибрюшной гипертензии на различные системы органов в большей или меньшей степени и на весь организм в целом [166, 167, 169, 113, 132 , 165, 174, 192 , 191].
В 1872 г. E.Wendt [207]-одним из первых сообщил о феномене интрааб-доминальной гипертензии, а Еmerson H. [115] показал развитие полиорган-ной недостаточности (ПОН) и высокую смертность среди эксперимен-тальных животных, которым искусственно повышали давление брюшной полости.
Однако широкий интерес исследователей к проблеме повышенного интрааб-доминального проявился в 80-х и 90-х годах XX века.
Интерес к внутрибрюшному давлению (ВБД) у тяжелых больных, находя-щихся в критических состояниях неуклонно растет. Уже доказано, [14,15,25, 150-155] что прогрессирование интраабдоминальной гипертензии у этих больных значительно увеличивает летальность.
По данным анализа международных работ частота развития ИАГ силь-но варьирует [ 136] . При перитоните, панкреонекрозе, тяжелой сочетанной травме живота происходит значительное повышение интраабдоминального давления при этом синдром интраабдоминальной гипертензии (СИАГ) развивается у 5,5 % таких больных.
Kirkpatrick с соавт. [136]) выделяют 3 степени интраабдоминальной гипертензии: нормальное (10 мм рт.ст. и менее), повышенное (10 — 15 мм рт. ст.) и высокое (более 15 мм рт. ст.). M. Williams и H. Simms [208]) считают повышенным внутрибрюшное давление более 25 мм рт. ст.D. Meldrum и соавт. [160] выделяют 4 степени повышения интраабдоминальной гипертензии: I ст.- 10-15 мм рт. ст., II ст. — 16-25 мм рт. ст., III ст. — 26-35 мм рт. ст., IV ст. — более 35 мм рт. ст.
СИНДРОМ ИНТРААБДОМИНАЛЬНОЙ ГИПЕРТЕНЗИИ
ИАГ является продормальной фазой развития СМАГ. Согласно выше-изложенному ИАГ с сочетании с выраженной полиорганной недостаточ-ностью и есть СИАГ.
В настоящее время определение синдрома интраабдоминальной гипертензии представлено так — это стойкое повышение ВБД более 20 мм рт.ст. ( с или без АПД <60 мм рт.ст. ) , которое ассоциируется с манифестацией органной недостаточностью / дисфункции.
В отличие от ИАГ , синдром интраабдоминальной гипертензии не нуждается в классификации по уровню ВБД, в виду того , что этот синдром в современной литературе представлен как феномен « все или ничего». Это означает , что при развитии синдрома интраабдоминальной гипертензии при какой-то степени ИАГ , дальнейшее увеличение ВБД не имеет значения.
Первичный СИАГ ( ранее хирургический , послеоперационный ) как след-ствие патологических процессов, развивающихся непосредственно в самой брюшной полости в результате внутрибрюшной катастрофы , такой как травма органов брюшной полости, гемоперитонеум, распространенный перитонит , острый панкреатит , разрыв аневризмы брюшного отдела аорты, забрюшинная гематома.
Вторичный СИАГ ( ранее терапевтический , экстраабдоминальный) характеризуется присутствием подострой или хронической ИАГ, причиной которой явилась экстраабдоминальная патология, например , сепсис, « капил-лярная утечка», обширные ожоги и состояния , требующие массивной инфу-зионной терапии.
Возвратный СИАГ ( третичный ) представляет собой повторное появ-ление симптомов, характерных для СИАГ , на фоне разрешающейся картины ранее возникшего первичного или вторичного СИАГ.
Возвратный СИАГ может развиваться на фоне наличия у больного «откры-того живота» или после раннего ушивания брюшной раны наглухо (ликви-дация лапаростомы). Третичный перитонит достоверно характеризуется высокой летальностью.
В развитии синдрома интраабдоминальной гипертензии играют роль следующие предрасполагающие факторы:
Факторы, способствующие снижению эластичности передней брюшной стенки
Искусственная вентиляция легких, особенно при сопротивлении дыхательному аппарату
Использование ПДКВ (РЕЕР), либо наличие ауто-ПДКВ (auto-РЕЕР)
Плевропневмония
Избыточная масса тела
Пневмоперитонеум
Ушивание передней брюшной стенки в условиях ее высокого натяжения
Натяжная пластика гигантских пупочных или вентральных грыж
Положение тела на животе
Ожоги с формированием струпов на передней брюшной стенке
Факторы, способствующие увеличению содержимого брюшной полости
Парез желудка, патологический илеус
Опухоли брюшной полости
Отек, либо гематома забрюшинного пространства
Факторы, способствующие накоплению патологической жидкости или газа в брюшной полости
Асцит
Панкреатит, перитонит
Гемоперитонеум
Пневмоперитонеум
Факторы, способствующие развитию «капиллярной утечки»
Ацидоз (pH ниже 7,2)
Гипотермия (температура тела ниже 33 С0)
Политрансфузия (более 10 единиц эритроцитарной массы/сутки)
Коагулопатия (тромбоциты менее 50000/мм3 или АЧТВ в 2 раза выше нормы, либо МНО выше 1,5)
Сепсис
Бактериемия
Массивная инфузионная терапия (более 5 литров коллоидо или кристаллоидов за 24 часа с капиллярным отеком и жидкостным балансом)
Обширные ожоги
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
способ измерения внутрибрюшного давления через мочевой пузырь
Изобретение относится к медицине, а именно к анестезиологии-реаниматологии, хирургии, акушерству-гинекологии, травматологии, и может быть использовано для косвенного определения давления в брюшной полости. В мочевой пузырь вводится 0,02% изотонический раствор фурацилина температурой 34-37°С в объеме 25-50 мл через отводную трубку мочеприемника с трехходовым краном, соединенную с мочевым катетером. Предложенный способ позволяет создать условия для измерения внутрибрюшного давления через мочевой пузырь без рассоединения мочеприемника с мочевым катетером, уменьшает риск воспалительных осложнений при частых измерениях внутрибрюшного давления, повышает точность измерения внутрибрюшного давления.
Формула изобретения
Способ измерения внутрибрюшного давления через мочевой пузырь, включающий введение физиологического раствора в мочевой пузырь через мочевой катетер и определение уровня столба жидкости в инфузионной системе по линейке, отличающийся тем, что в мочевой пузырь вводят 0,02% изотонический раствор фурацилина температурой 34-37 С° в объеме 25-50 мл через отводную трубку мочеприемника с трехходовым краном, соединенную с мочевым катетером.
Описание изобретения к патенту
Изобретение относится к медицине, а именно к анестезиологии-реаниматологии, хирургии, акушерству-гинекологии, травматологии, и может быть использовано для косвенного определения давления в брюшной полости.
Внутрибрюшное давление (ВБД) в норме в горизонтальном положении составляет приблизительно 6,5 мм рт.ст. (8,8 см водн. ст.) и изменяется с дыхательным циклом. Предполагается, что ВБД повышено примерно у 30% больных, находящихся в критических состояниях. Внутрибрюшная гипертензия (ВБГ) может ухудшать функции практически всех органов и систем человеческого организма [2, 3]. Рано распознанная ВБГ может поддаваться лечению, что предупреждает развитие абдоминального компартмент-синдрома (АКС) и неблагоприятного исхода заболевания. Наибольшую популярность заслужило измерение ВБД через мочевой пузырь. Хорошо растяжимая стенка мочевого пузыря служит пассивным проводником ВБД. Быстрое, простое и дешевое измерение внутрипузырного давления является методом выбора для диагностики АКС и мониторинга ВБГ.
Способы непрямого измерения внутрибрюшного давления через мочевой пузырь известны, например, из источников [1, 4, 5]. Наиболее близким к предлагаемому способу можно считать способ по источнику [5]. Пациент лежит на спине. В мочевой пузырь через катетер Фолея с раздутым баллоном вводится 80-100 мл физиологического раствора (обычно через дополнительный, аспирационный порт катетера). Затем катетер перекрывается зажимом дистальнее места измерения и к нему с помощью тройника или толстой иглы присоединяется обычная система от капельницы. Для регистрации внутрибрюшного давления используется или датчик измерения давления, или измерительная линейка. За нулевую отметку принимается верхний край лонного сочленения.
Недостатком этого способа является следующее: 1) присоединение измерительной системы для измерения внутрибрюшного давления проводится в проксимальной части мочевого катетера, которая может быть загрязнена каловыми массами, что повышает риск восходящей инфекции мочевых путей; 2) для исследования внутрибрюшного давления необходим мочевой катетер с дополнительным аспирационным портом, если таковой отсутствует, то необходимо отсоединять мочевой катетер от отводной трубки и присоединять измерительную систему; 3) введение физиологического раствора в объеме 80-100 мл может исказить результаты исследования внутрибрюшного давления.
Проведенное нами исследование у 27 больных с введением и последующим сливанием 25, 50, 75, 100 мл 0,02% изотонического раствора фурацилина температурой 34-37°С определило соответствующие величины внутрибрюшного давления: 9,2/9,3±3,8, 9,9/10,3±4,0, 10,5/11,1±4,2, 11,3/11,9±4,4 см водн. ст. (Ме/М± , где Me — медиана, М — среднее, — стандартное отклонение). Критерием соответствия величины внутрипузырного давления внутрибрюшному давлению было колебание столба жидкости, синхронное с дыхательным циклом. У 2 пациентов после введения 25 мл фурацилина отсутствовали колебания столба жидкости в измерительной линейке синхронные с дыхательным циклом, что свидетельствовало о недостаточном объеме введенной жидкости в мочевой пузырь и потребовало дополнительного введения 25 мл фурацилина. При введении 50 мл фурацилина у всех больных наблюдалось колебание столба жидкости, синхронное с дыхательным циклом. У одного пациента на фоне напряженного асцита при введении 100 мл фурацилина наблюдался резкий рост внутрипузырного давления (более 100 см водн. ст.), что было связано с мочеиспусканием вследствие гиперактивного мочевого пузыря из-за хронического простатита и цистита. Разница между величинами давления при введении фурацилина в объеме 25 мл и 75 мл, 25 мл и 100 мл составила соответственно 1,8 и 2,6 см. Выявленная завышенная величина внутрибрюшного давления может привести к неправильному принятию решению в тактике лечения и прогнозе заболевания.
Результат, который может быть достигнут изобретением, состоит в создании удобных условий для измерения внутрибрюшного давления через мочевой пузырь без рассоединения мочеприемника с мочевым катетером, уменьшении риска воспалительных осложнений при частых измерениях внутрибрюшного давления, повышении точности измерения внутрибрюшного давления.
Этот результат достигается за счет того, что в мочевой пузырь вводится 0,02% изотонический раствор фурацилина температурой 34-37°С в объеме 25-50 мл через отводную трубку мочеприемника с трехходовым краном, соединенную с мочевым катетером.
Сущность способа заключается в том, что при таком измерении внутрибрюшного давления через мочевой пузырь обеспечиваются удобные условия измерения внутрибрюшного давления через мочевой пузырь без рассоединения мочеприемника с мочевым катетером, когда измерительная система присоединяется не к мочевому катетеру, а на расстоянии 40-50 см от него. Перенос места соединения измерительной системы снижает риск воспалительных осложнений при частом измерении внутрибрюшного давления. Введение 0,02% изотонического раствора фурацилина температурой 34-37°С в объеме 25-50 мл в повышает точность измерения внутрибрюшного давления и оказывает антисептический эффект.
Введение 25 мл 0,02% изотонического раствора фурацилина температурой 34-37°С может быть недостаточным для заполнения мочевого пузыря и измерительной системы для определения внутрибрюшного давления.
При отсутствии колебания столба жидкости в измерительной системе, синхронной с дыхательным циклом, после введения 25 мл 0,02% изотонического раствора фурацилина температурой 34-37°С дополнительно вводится 25 мл этого раствора.
Введение более 50 мл 0,02% изотонического раствора фурацилина температурой 34-37°С может давать завышенные цифры внутрибрюшного давления.
Способ осуществляют следующим образом. Пациент лежит горизонтально на спине. В мочевой пузырь установлен катетер Фолея, с которым соединен мочеприемник, состоящий из переходника для соединения с мочевым катетером, отводной трубки с врезанным в нее трехходовым краном на расстоянии 40-50 см от переходника, мешка для сбора мочи со сливным краном. На стойке для внутривенных инфузий вертикально крепится измерительная линейка (длиной 35 см и более), нулевая отметка которой соответствует верхнему краю лонного сочленения. Вдоль измерительной линейки фиксируется незаполненная система для инфузий с открытым замком (вверху игла для введения во флакон, внизу резиновая/эластичная вставка и Luer-соединение). Систему для инфузии фиксируют на измерительной линейке так, что Luer-соединение располагается на расстоянии 30-40 см от нулевой отметки линейки.
На начало исследования трехходовой кран перекрывает канал бокового Luer-Lok-соединения, что обеспечивает свободное истечение мочи из мочевого пузыря через отводную трубку в мешок для сбора мочи. Luer-соединение системы для инфузий присоединяют к Luer-Lok-соединению трехходового крана. Винт трехходового крана поворачивают так, что закрывают канал поступления жидкости в мешок для сбора мочи. Резиновую/эластичную вставку системы для инфузий прокалывают иглой и шприцом вводят 25 мл 0,02% изотонического раствора фурацилина температурой 34-37°С в течение 30-40 секунд. Раствор фурацилина поступает в мочевой пузырь и в измерительную систему. После введения фурацилина иглу извлекают из резиновой/эластичной вставки. Выжидают 1-1,5 минуты, которые необходимы для адаптации мочевого пузыря к введенному объему. Визуально оценивают колебание столба жидкости в системе для инфузий, фиксированной на измерительной линейке. На вдохе столб жидкости опускается вниз, а на выдохе поднимается вверх. При отсутствии дыхательной недостаточности амплитуда колебания составляет 2-6 мм водн. ст. Внутрибрюшное давление регистрируют по уровню нижней отметки столба жидкости в соответствии с маркировкой шкалы измерительной линейки. После измерения внутрибрюшного давления винт трехходового крана поворачивают так, что происходит свободный отток жидкости из мочевого пузыря по отводной трубке в мешок для сбора мочи и одновременно перекрывается канал бокового Luer-Lok-соединения. Luer-соединение инфузионной системы отсоединяют от бокового Luer-Lok-соединения трехходового крана, на которое надевают колпачок-заглушку. Стойку с измерительной линейкой и системой для инфузии используют повторно по мере необходимости в течение суток у одного больного. Через 24 часа систему для инфузии меняют на новую.
Клинические примеры.
I. Больная Б., 19 лет, история болезни № 33643, 2008 г. Диагноз: сахарный диабет 1 тип, декомпенсация, кетоацидоз. Поступила в реанимацию для интенсивной терапии. При осмотре: в сознании, адекватна. Гемодинамика стабильная, умеренная тахикардия с частотой сердечных сокращений до 88-94 ударов мин -1, одышка с частотой дыхания 28 мин-1, по анализам крови метаболический ацидоз и гипокапния (pH 7,23; BE — 10,2 ммоль/л; paCO2 24 мм рт.ст.). Диспепсических расстройств нет. Живот мягкий, незначительно вздут. Перистальтика кишечника выслушивается, вялая. Моча выводится постоянным катетером Фолея, соединенным с мочеприемником. Для оценки наличия синдрома внутрибрюшной гипертензии проведено непрямое измерение внутрибрюшного давления через мочевой пузырь. Собирается измерительной устройство, состоящее из измерительной линейки («Медификс измерительная шкала», Bbraun, Германия), вертикально прикрепленной на стойке для инфузий. Нулевая отметка измерительной линейки соответствует верхнему краю лонного сочленения. В желоб измерительной линейки вставляется незаполненная система для инфузий (Luer-соединение системы внизу на расстоянии 30 см от нуля измерительной линейки). В отводную трубку мочеприемника на расстоянии 40 см от коннектора врезается трехходовой кран (инфузионный кран «Дискофикс», Bbraun, Германия): отводная трубка разрезается, Luer-соединение трехходового крана вставляется в дистальную часть отводной трубки, противоположное Luer-Lok-соединение трехходового крана вставляется в проксимальную часть отводной трубки. Трехходовой кран в отводной трубке располагается не на кровати, а свешивается сбоку от кровати. В боковое Luer-Lok-соединение трехходового крана вставляется Luer-соединение системы для инфузий. Винт трехходового крана поворачивается, перекрывая канал поступления жидкости в мешок для сбора мочи. Резиновая вставка системы для инфузий прокалывается иглой и шприцем вводится 25 мл 0,02% изотонического раствора фурацилина температурой 36°С в течение 30 секунд (флакон с раствором фурацилина нагревается на водяной бане). Происходит наполнение мочевого пузыря и трубки измерительного устройства. Игла извлекается из резиновой вставки. Визуально отмечается колебание столба жидкости в измерительной системе на уровне 10,0 см водн. ст. на вдохе и 10,5 см водн. ст на выдохе измерительной линейки. В течение 40 секунд уровень колебания столба жидкости опускается до отметки 9,4 см водн. ст. на вдохе и 9,9 см водн. ст на выдохе измерительной линейки и остается без изменений в последующие 20 секунд. Внутрибрюшное давление, измеренное через мочевой пузырь, у больной Б. составляет 9,4 см водн. ст. и соответствует нормальным цифрам, что свидетельствует об отсутствии внутрибрюшной гипертензии. Внутрибрюшное давление, измеренное на третьи сутки, составило 6,8 см водн. ст. Больная переведена на третьи сутки из палаты реанимации в эндокринологическое отделение для дальнейшего лечения.
II. Больной К., 38 лет. История болезни № 18751, 2008 г. Диагноз: панкреонекроз, геморрагическая форма. Синдром полиорганной недостаточности. Синдром системного воспалительного ответа. Поступил в палату реанимации для интенсивной терапии. В первые сутки в связи с нарушением сознания был переведен на искусственную вентиляцию легких в режиме SIMV, медикаментозная синхронизация с ИВЛ. Со вторых суток олигоурия, с третьих суток анурия. Установлен мочевой катетер Фолея с мочеприемником. С конца вторых суток больному проводится непрерывная низкопоточная гемодиафильтрация. При осмотре живот вздут, при пальпации умеренно напряжен, перистальтика кишечника вялая. По назогастральному зонду сброса желудочного содержимого нет. С третьих суток вздутие и напряжение живота увеличилось. По назогастральному зонду сброс застойного желудочного содержимого. С пятых суток больной переведен на инотропную поддержку (допмин). На шестые сутки больной умер. Измерение внутрибрюшного давления проводили через день. Для этого через резиновую вставку незаполненной системы для инфузий, соединенной с трехходовым краном отводной трубки мочеприемника, в мочевой пузырь шприцем вводили 0,02% изотонический раствор фурацилина температурой 35°С в объеме 25 мл. Данные измерения внутрибрюшного давления: 1-е сутки — 26,2 см водн. ст. на вдохе и 27,1 см водн. ст. на выдохе; 3-е сутки — 31,1 см водн. ст. на вдохе и 31,7 см водн. ст. на выдохе; 5-е сутки — 35,4 см водн. ст. на вдохе и 35,9 см водн. ст. на выдохе. Полученные данные измерения внутрибрюшного давления через мочевой пузырь свидетельствуют о наличии внутрибрюшной гипертензии с развитием абдоминального компартмент-синдрома. Нарастание внутрибрюшной гипертензии явилось дополнительным неблагоприятным фактором течения заболевания.
Таким образом, разработан и опробован способ измерения внутрибрюшного давления через мочевой пузырь, который создаст удобные условия для измерения внутрибрюшного давления через мочевой пузырь без рассоединения мочеприемника с мочевым катетером, уменьшит риск воспалительных осложнений при частых измерениях внутрибрюшного давления, повысит точность измерения внутрибрюшного давления.
Используемая литература
1. Бутров А.В., Онегин М.А. Возможности измерения внутрибрюшного давления как рутинного метода диагностики у больных в критических состояниях. Новости анестезиологии и реаниматологии. 2006. № 4. С.54.
2. Мхоян Г.Г., Акопян Р.В., Оганесян А.К. Интенсивная терапия и анестезиологическое обеспечение при внутрибрюшной гипертензии. Анестезиол. и реаниматол. 2007. № 5. С.40-46.
3. Hunter JD, Damani Z. Intra-abdominal hypertension and the abdominal compartment syndrome. Anaesthesia. 2004. 59(9): 899-907.
4. Hunter JD, Damani Z. Intra-abdominal hypertension and the abdominal compartment syndrome. Anaesthesia. 2004. 59(9): P.900.
5. https://okontur.narod.ru/art/abdominal.html#6. С.6.
Источник