Искусственный сфинктер мочевого пузыря у детей
Содержание статьи
Недержание мочи и имплантация искусственного сфинктера мочевого пузыря в вопросах и ответах.
Насколько распространено недержание мочи и как оно лечится?
Недержанием мочи (НМ) называется непроизвольное подтекание мочи в таких количествах, когда это неблагоприятно отражается на повседневной жизни человека и отрицательно сказывается на его социальном, физическом и психическом благополучии. НМ в различных формах страдает от 5 до 10% населения промышленно развитых стран, причем 70% из них женщины. Различают нейрогенное или ургентное НМ, вызванное функциональной избыточной сократимостью мочевого пузыря (патология накопления мочи в мочевом пузыре), а также НМ вызванное недостаточностью механизма удержания мочи или сфинктера мочевого пузыря. Ко второй группе относится и недержание мочи при напряжении (стрессовое недержание мочи), обусловленное истинной сфинктерной недостаточностью (III тип стрессового недержания мочи по классификации Международного Общества по удержанию Мочи или International Continence Society).
К большому сожалению, по данным американских авторов, около 50% больных НМ так и не обращаются за медицинской помощью из-за стеснения и неверной мысли о том, что их невозможно вылечить. От момента развития НМ и до первого обращения к врачу, как правило, проходит не менее 5 лет. В то же время современная медицина располагает очень эффективными возможностями лечения НМ.
В отличие от ургентного НМ, которое лечится в основном медикаментозно, стрессовое НМ III типа эффективно лечится почти исключительно хирургическим путем. Одним из основных методов лечения стрессового НМ III типа является имплантация искусственного сфинктера мочевого пузыря.
Что такое искусственный сфинктер мочевого пузыря?
Искусственным сфинктером мочевого пузыря называется механическое и гидравлическое медицинское устройство (протез), имплантируемое в тело человека и предназначенное для обеспечения удержания мочи у больного с полным недержанием мочи, когда собственный механизм удержания необратимо поврежден.
Когда и для чего он был создан?
Первый искусственный сфинктер был предложен американским урологом F.B. Foley в 1947 году. Устройство представляло собой манжетку, имплантируемую вокруг уретры и соединенную со шприцом-помпой, который размещался в кармане нижнего белья пациента. Хотя идея Foley была правильна, но технические возможности того времени не позволяли создать протез, полностью размещенный внутри тела человека и при этом нормально функционирующий. В связи с этим первые сфинктеры часто вызывали нагноения. Эрозии уретры и другие тяжелые и неизлечимые осложнения. В 1972 г. американский уролог F.B. Scott создал современную трехкомпонентную модель искусственного сфинктера мочевого пузыря, которая состояла из 3-х принципиально важных элементов: манжетки сжимающей уретру, двух помп надувающих и сдувающих манжетку и резервуара для жидкости, наполняющей систему. Успех применения первого сфинктера был в пределах 60%. Дальнейшее усовершенствование его конструкции привело к созданию в 1983 г. американской компанией American Medical Systems (AMS) ныне существующей модели искусственного сфинктера мочевого пузыря AMS, которая с различными существенными и незначительными доработками дожила и до настоящего времени. Внешний вид искусственного сфинктера мочевого пузыря AMS показан на рисунке 1.
Насколько совершенна современная модель искусственного сфинктера мочевого пузыря?
За последние годы были существенно доработаны конструкции манжетки, помпы, резервуара, соединительных трубок и способов их соединения. В результате имплантация современного искусственного сфинктера мочевого пузыря его успешная работа в течение 10 лет после операции наблюдается у 75% пациентов. При этом, 90% пациентов, пользующихся искусственным сфинктером мочевого пузыря, полностью удовлетворены его функцией. Примерно в 15 — 20% случаев может потребоваться хирургическая ревизия сфинктера (повторная операция) для коррекции недостатков в его работе.
Рис. 1. Искусственный сфинктер мочевого пузыря AMS.

Какие существуют показания и противопоказания к имплантации искусственного сфинктера мочевого пузыря?
Хотя искусственный сфинктер мочевого пузыря устанавливается при полной и необратимой недостаточности функции собственного сфинктера или при III типе стрессового НМ, показания к его имплантации различны у мужчин и у женщин и определяются разницей причин развития у них НМ. Идеальными кандидатами для имплантации искусственного сфинктера мочевого пузыря являются больные с необратимой дисфункцией сфинктера, нормальной функцией детрузора мочевого пузыря (мышцы его стенки), нормальной проходимостью уретры и отсутствием инфекции мочевых путей. Показания к имплантации искусственного сфинктера мочевого пузыря у женщин и мужчин суммированы в таблице 1.
Табл. 1 Показания к имплантации искусственного сфинктера мочевого пузыря.
Показания | |
Мужчины | Женщины |
Недержание мочи после таких операций, как: радикальная простатэктомия по поводу рака простаты; позадилонной или чреспузырной простатэктомии (аденомэктомии) итрансуретральной резекции простаты по поводу доброкачественной гиперплазии предстательной железы. | Нейрогенные расстройства удержания мочи, вызванные миеломенингоцеле, сакральным агенезисом, травмами и заболеваниями спинного и головного мозга, а также периферической нейропатией. |
Последствия травмы таза или хирургической реконструкции стриктуры уретры | Стрессовое недержание мочи IIIтипа, которое неудачно лечилось менее инвазивными хирургическими операциями, как например имплантация свободной синтетической петли и т.д. |
Нейрогенные нарушения функции сфинктера мочевого пузыря в результате заболеваний, травм головного и спинного мозга и врожденных аномалий. | |
Врожденные аномалии развития шейки мочевого пузыря и уретры | |
Противопоказания к имплантации искусственного сфинктера могут быть разделены на абсолютные и относительные. К первым относятся:
- Инфекция мочевых путей;
- Рецидивирующая стриктура или стриктурная болезнь уретры;
- Дивертикул уретры;
- Гиперактивный или нестабильный мочевой пузырь, который может привести к нарушению оттока мочи из почек и их повреждению;
- Мочевой пузырь очень низкого объема или сморщенный мочевой пузырь. Состояние может быть исправлено операцией — аугментационной цистопластикой.
Ко вторым относятся такие корригируемые состояния, как:
- Пузырно-мочеточниковый рефлюкс II стадии и выше.
- Хронические заболевания, периодически требующие эндоскопического лечения (мочекаменная болезнь, рак мочевого пузыря, опухоли уретры и т.д.).
- Контрактура или стеноз шейки мочевого пузыря.
Противопоказания к имплантации сфинктера мочевого пузыря могут исчезать по мере их коррекции, при условии, что у больного в течение длительного наблюдения не наступило рецидивов. Обязательным условием имплантации сфинктера является достаточная умственная и физическая способность к тонким манипуляциям, что необходимо для работы с помпой сфинктера. Женщин и детей, которым манжетка одевается на шейку мочевого пузыря, перед имплантацией следует предупредить о высокой вероятности пользования катетером для выпускания мочи у себя после операции. Необходим тесный контакт с врачом, который подразумевает детальное обсуждение всех аспектов операции и последующей работы сфинктера.
Какие нужно пройти обследования перед операцией имплантации сфинктера мочевого пузыря?
Все начинается с подробной беседы с врачом и физикального обследования, во время которых в основном определяются показания и противопоказания к имплантации искусственного сфинктера мочевого пузыря. Обязательно выполняются: анализ и посев мочи, необходимые анализы крови, возможно снятие ЭКГ и обследование у кардиолога. Могут потребоваться такие исследования, как уретрография и цистография, уретроскопия и цистоскопия, уродинамические исследования и другие специализированные тесты. От того насколько тщательно обследован больной, насколько точно определены показания к имплантации сфинктера и противопоказания к этой операции, зависит успешная работа сфинктера в течение многих лет.
Как выполняется операция имплантации сфинктера мочевого пузыря и как проходит послеоперационный период?
Технически эта операция близка к имплантации трехкомпонентного надувного фаллопротеза. В связи с этим в клинике Андрос, где имеется большой опыт таких имплантаций, операция по установке искусственного сфинктера мочевого пузыря не вызывает сложностей и выполняется на высоком техническом уровне. Возможно также выполнение одновременных имплантаций искусственного сфинктера и фаллопротеза у пациентов, которые страдают эректильной дисфункцией и недержанием мочи после радикальной простатэктомии. Операции, в зависимости от особенностей каждого пациента выполняются либо через промежностный (под мошонкой), либо через пеноскротальный доступ (угол полового члена и мошонки. При последнем доступе все компоненты сфинктера устанавливаются через 1 разрез. При промежностном доступе требуется отдельный разрез для установки резервуара сфинктера. После операции пациент находится в стационаре 1 — 3 дня. Установленный в уретру катетер удаляется на следующий день после операции. Сфинктер находится в деактивированном состоянии в течение 6 недель после операции, когда сохраняется недержание мочи. Это период времени требуется для полного приживления сфинктера. После активации сфинктера пациент обучается его пользованию и находится под контролем оперировавшего уролога, посещая его как минимум 1 раз в год.
В КЛИНИКЕ АНДРОС ВЫПОЛНЯЮТСЯ ОПЕРАЦИИ ИМПЛАНТАЦИИ ИСКУСТВЕННОГО СФИНКТЕРА МОЧЕВОГО ПУЗЫРЯ. НАШИ ХИРУРГИ ИМЕЮТ ОБШИРНЫЙ ОПЫТ ИМПЛАНТАЦИИ УРОЛОГИЧЕСКИХ ПРОТЕЗНЫХ УСТРОЙСТВ И СЧИТАЮТСЯ ВЕДУЩИМИ СПЕЦИАЛИСТАМИ В ДАННОЙ ОБЛАСТИ. ИСКУССТВЕННЫЙ СФИНКТЕР МОЧЕВОГО ПУЗЫРЯ — ДОРОГОСТОЯЩЕЕ МЕДИЦИНСКОЕ ОБОРУДОВАНИЕ. ИЗБАВЬТЕ СЕБЯ ОТ РИСКА И ДОВЕРЬТЕ ЕГО ИМПЛАНТАЦИЮ ПРОФЕССИОНАЛАМ С БОЛЬШИМ ОПЫТОМ.
Литература.
- A.C. Diokno, K.M. Peters. Artificial Urinary Sphincter for treatment of Male Urinary Incontinence. In.: Urologic Prostheses. The Complete Practical Guide to Devices, Their Implantation and Patient Follow up. C.C. Carson III, Ed. P. 263. Humana Press., Totowa, NJ, 2002.
- I.J. Fishman, F.B. Scott. Female Incontinence and the Artificial Urinary Sphincter. In.: Urologic Prostheses. The Complete Practical Guide to Devices, Their Implantation and Patient Follow up. C.C. Carson III, Ed. P. 285. Humana Press., Totowa, NJ, 2002.
Запись на прием в один клик
Источник
Нейрогенный мочевой пузырь у детей
Нейрогенный мочевой пузырь у детей — функциональные расстройства наполнения и опорожнения мочевого пузыря, связанные с нарушением механизмов нервной регуляции. Нейрогенный мочевой пузырь у детей может проявляться неконтролируемыми, учащенными или редкими мочеиспусканиями, ургентными позывами, недержанием или задержкой мочи, инфекциями мочевых путей. Диагноз нейрогенного мочевого пузыря у детей ставится по данным лабораторных, ультразвуковых, рентгенологических, эндоскопических, радиоизотопных и уродинамических исследований. Нейрогенный мочевой пузырь у детей требует комплексного лечения, включающего медикаментозную терапию, физиопроцедуры, ЛФК, хирургическую коррекцию.
Общие сведения
Нейрогенный мочевой пузырь у детей — резервуарная и эвакуаторная дисфункция мочевого пузыря, обусловленная нарушением нервной регуляции мочеиспускания на центральном или периферическом уровне. Актуальность проблемы нейрогенного мочевого пузыря в педиатрии и детской урологии обусловлена высокой распространенностью заболевания в детском возрасте (около 10%) и риском развития вторичных изменений мочевыводящих органов.
Зрелый, полностью контролируемый днем и ночью, режим мочеиспускания формируется у ребенка к 3-4 годам, прогрессируя от безусловного спинального рефлекса до сложного произвольно-рефлекторного акта. В его регуляции принимают участие кортикальные и субкортикальные центры головного мозга, центры спинальной иннервации пояснично-крестцового отдела спинного мозга, периферические нервные сплетения. Нарушение иннервации при нейрогенном мочевом пузыре у детей сопровождается расстройствами его резервуарно-эвакуаторной функции и может стать причиной развития пузырно-мочеточникового рефлюкса, мегауретера, гидронефроза, цистита, пиелонефрита, хронической почечной недостаточности. Нейрогенный мочевой пузырь значительно снижает качество жизни, формирует физический и психологический дискомфорт и социальную дезадаптацию ребенка.
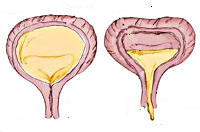
Нейрогенный мочевой пузырь у детей
Причины нейрогенного мочевого пузыря у детей
В основе нейрогенного мочевого пузыря у детей лежат неврологические нарушения разного уровня, приводящие к недостаточной координации активности детрузора и/или наружного сфинктера мочевого пузыря при накоплении и выделении мочи.
Нейрогенный мочевой пузырь у детей может развиваться при органическом поражении ЦНС вследствие врожденных пороков (миелодисплазии), травм, опухолевых и воспалительно-дегенеративных заболеваний позвоночника, головного и спинного мозга (родовой травме, ДЦП, спинномозговой грыже, агенезии и дисгенезии крестца и копчика и др.), приводящих к частичному или полному разобщению супраспинальных и спинальных нервных центров с мочевым пузырем.
Нейрогенный мочевой пузырь у детей может быть обусловлен неустойчивостью и функциональной слабостью сформировавшегося рефлекса управляемого мочеиспускания, а также нарушением его нейрогуморальной регуляции, связанным с гипоталамо-гипофизарной недостаточностью, задержкой созревания микционных центров, дисфункцией вегетативной нервной системы, изменением чувствительности рецепторов и растяжимости мышечной стенки мочевого пузыря. Основное значение имеет характер, уровень и степень поражения нервной системы.
Нейрогенный мочевой пузырь чаще встречается у девочек, что связано с более высокой эстрогенной насыщенностью, повышающей чувствительность рецепторов детрузора.
Классификация нейрогенного мочевого пузыря у детей
По изменению пузырного рефлекса различают гиперрефлекторный мочевой пузырь (спастическое состояние детрузора в фазу накопления), норморефлекторный и гипорефлекторный (гипотония детрузора в фазу выделения). В случае гипорефлексии детрузора рефлекс на мочеиспускание возникает при функциональном объеме мочевого пузыря, значительно превышающем возрастную норму, в случае гиперрефлексии — задолго до накопления нормального возрастного объема мочи. Наиболее тяжелой является арефлекторная форма нейрогенного мочевого пузыря у детей с невозможностью самостоятельного сокращения полного и переполненного мочевого пузыря и непроизвольным мочеиспусканием.
По приспособленности детрузора к нарастающему объему мочи нейрогенный мочевой пузырь у детей может быть адаптированный и неадаптированный (незаторможенный).
Нейрогенная дисфункция мочевого пузыря у детей может протекать в легких формах (синдром дневного частого мочеиспускания, энурез, стрессовое недержание мочи); среднетяжелых (синдром ленивого мочевого пузыря и нестабильного мочевого пузыря); тяжелых (синдром Хинмана — детрузорно-сфинктерная диссенергия, синдром Очоа — урофациальный синдром).
Симптомы нейрогенного мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей характеризуется различными расстройствами акта мочеиспускания, тяжесть и частота проявлений которого определяется уровнем поражения нервной системы.
При нейрогенной гиперактивности мочевого пузыря, преобладающей у детей раннего возраста, отмечаются учащенные (> 8 раз/сутки) мочеиспускания малыми порциями, ургентные (императивные) позывы, недержание мочи, энурез.
Постуральный нейрогенный мочевой пузырь у детей проявляется только при переходе тела из горизонтального положения в вертикальное и характеризуется дневной поллакиурией, ненарушенным ночным накоплением мочи с нормальным объемом ее утренней порции.
Стрессовое недержание мочи у девочек пубертатного возраста может возникать при физической нагрузке в виде упускания небольших порций мочи. Для детрузорно-сфинктерной диссинергии характерны полная задержка мочеиспускания, микции при натуживании, неполное опорожнение мочевого пузыря.
Нейрогенная гипотония мочевого пузыря у детей проявляется отсутствующими или редкими (до 3-х раз) мочеиспусканиями при полном и переполненном (до 1500 мл) мочевом пузыре, вялым мочеиспусканием с напряжением брюшной стенки, ощущением неполного опорожнения из-за большого объема (до 400 мл) остаточной мочи. Возможна парадоксальная ишурия с неконтролируемым выделением мочи вследствие зияния наружного сфинктера, растянутого под давлением переполненного мочевого пузыря. При ленивом мочевом пузыре редкие мочеиспускания сочетаются с недержанием мочи, запорами, инфекциями мочевыводящих путей (ИМП).
Нейрогенная гипотония мочевого пузыря у детей предрасполагает к развитию хронического воспаления мочевых путей, нарушению почечного кровотока, рубцеванию почечной паренхимы и формированию вторичного сморщивания почки, нефросклероза и ХПН.
Диагностика нейрогенного мочевого пузыря у детей
При наличии расстройств мочеиспускания у ребенка необходимо проведение комплексного обследования с участием педиатра, детского уролога, детского нефролога, детского невролога и детского психолога.
Диагностика нейрогенного мочевого пузыря у детей включает сбор анамнеза (семейная отягощенность, травмы, патология нервной системы и др.), оценку результатов лабораторных и инструментальных методов исследования мочевой и нервной системы.
Для выявления ИМП и функциональных нарушений со стороны почек при нейрогенном мочевом пузыре у детей выполняют общий и биохимический анализ мочи и крови, пробу Зимницкого, Нечипоренко, бактериологическое исследование мочи.
Урологическое обследование при нейрогенном мочевом пузыре включают УЗИ почек и мочевого пузыря ребенку (с определением остаточной мочи); рентгенологическое исследование (микционную цистографию, обзорную и экскреторную урографию); КТ и МРТ почек; эндоскопию (уретроскопию, цистоскопию), радиоизотопное сканирование почек (сцинтиграфию).
Для оценки состояния мочевого пузыря у ребенка отслеживают суточный ритм (количество, время) и объем спонтанных мочеиспусканий при нормальном питьевом и температурном режиме. Высокую диагностическую значимость при нейрогенном мочевом пузыре у детей имеют уродинамическое исследование функционального состояния нижних мочевых путей: урофлоуметрия, измерение внутрипузырного давления при естественном заполнении мочевого пузыря, ретроградная цистометрия, профилометрия уретры и электромиография.
При подозрении на патологию ЦНС показано проведение ЭЭГ и Эхо-ЭГ, рентгенографии черепа и позвоночника, МРТ головного мозга ребенку.
Лечение нейрогенного мочевого пузыря у детей
В зависимости от типа, тяжести нарушений и сопутствующих заболеваний при нейрогенном мочевом пузыре у детей используют дифференцированную лечебную тактику, включающую немедикаментозную и медикаментозную терапию, хирургическое вмешательство. Показано соблюдение охранительного режима (дополнительный сон, прогулки на свежем воздухе, исключение психотравмирующих ситуаций), прохождение курсов ЛФК, физиотерапии (лекарственного электрофореза, магнитотерапии, электростимуляции мочевого пузыря, ультразвука) и психотерапии.
При гипертонусе детрузора назначают М-холиноблокаторы (атропин, детям старше 5 лет — оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты Ca+ (теродилин, нифедипин), фитопрепараты (валерианы, пустырника), ноотропы (гопантеновая кислота, пикамилон). Для лечения нейрогенного мочевого пузыря с ночным энурезом у детей старше 5 лет применяют аналог антидиуретического гормона нейрогипофиза — десмопрессин.
При гипотонии мочевого пузыря рекомендованы принудительные мочеиспускания по графику (каждые 2-3 часа), периодические катетеризации, прием холиномиметиков (ацеклидин), антихолинэстеразных средств ( дистигмин), адаптогенов (элеутерококк, лимонник), глицина, лечебные ванны с морской солью.
В целях профилактики ИМП у детей с нейрогенной гипотонией мочевого пузыря назначают уросептики в малых дозах: нитрофураны (фуразидин), оксихинолоны (нитроксолин), фторхинолоны (налидиксовая кислота), иммунокорригирующую терапию (левамизол), фитосборы.
При нейрогенном мочевом пузыре у детей выполняют внутридетрузорные и внутриуретральные инъекции ботулотоксина, эндоскопические хирургические вмешательства (трансуретральную резекцию шейки мочевого пузыря, имплантацию коллагена в устье мочеточника, операции на нервных ганглиях, ответственных за мочеиспускание), проводят увеличение объема мочевого пузыря с помощью кишечной цистопластики.
Прогноз и профилактика нейрогенного мочевого пузыря у детей
При правильной лечебной и поведенческой тактике прогноз нейрогенного мочевого пузыря у детей наиболее благоприятен в случае гиперактивности детрузора. Наличие остаточной мочи при нейрогенном мочевом пузыре у детей увеличивает риск развития ИМП и функциональных нарушений почек, вплоть до ХПН.
Для профилактики осложнений важно раннее выявление и своевременное лечение нейрогенной дисфункции мочевого пузыря у детей. Детям с нейрогенным мочевым пузырем необходимо диспансерное наблюдение и периодическое исследование уродинамики.
Источник