Инвазия в подслизистый слой мочевого пузыря
Содержание статьи
Инвазивный рак мочевого пузыря
Заболеваемость
В среднем заболеваемость раком мочевого пузыря в Европе составляет 19.5, а смертность ― 7.9 случаев на 100 тыс. человек в год. У 70% больных рак мочевого пузыря диагностируется в возрасте старше 65 лет.
Диагноз
Морфологический диагноз устанавливается в соответствии с классификацией ВОЗ на основании данных биопсии, полученной с помощью трансуретральной (ТУР) резекции первичной опухоли (таблица №1).
Также в соответствии с последними критериями ВОЗ опухоли должны классифицироваться как высоко- и низкодифференцированные опухоли, но могут подразделяться и согласно классификации 1973 года на высокодифференцированные, умереннодифференцированные и низкодифференцированные опухоли мочевого пузыря. В 90% случаев диагностируется переходно-клеточный рак мочевого пузыря.
Таблица №.1 ВОЗ/МОУП 1998 консенсус ВОЗ, 2004
- Уротелиальная папиллома
- Папиллярная уротелиальная неоплазма с низким злокачественным потенциалом
- Низкодифференцированная уротелиальная карцинома
- Высокодифференцированная уротелиальная карцинома
ВОЗ ― всемирная организация здравоохранения; МОУП ― международное общество урологической патологии.
Стадирование и факторы риска
Должны быть представлены полный анамнез, физикальное обследование, общий анализ крови, уровень креатинина в сыворотке крови, рентгенография органов грудной клетки, КТ-исследование органов брюшной полости и малого таза, цитологическое исследование мочи.
Дополнительные диагностические тесты (сканирование костей скелета) проводятся, при наличии клинических показаний.
Стандартным является проведение цистоскопии, ТУР с биопсией, бимануального осмотра под анестезией с определением количества и размеров образования и наличия экстравезикального распространения или инвазии окружающих органов.
Оптимальным считается отправка патоморфологу образцов опухоли, взятых у ее основания и по краям, чтобы в них обязательно присутствовали собственная пластинка и мышечная оболочка, которые помогают в точной постановке диагноза.
Также, при локализации опухоли в области треугольника или шейки мочевого пузыря или при отсутствии опухоли мочевого пузыря, биопсии должны быть взяты из простатической части уретры и данная процедура выполняется для цитологического подтверждения, так как опухоль может быть расположена в уротелии, выстилающем простатическую часть мочеиспускательного канала или протоки.
Стадирование рака мочевого пузыря базируется на результатах морфологического исследования, включающего в себя гистологический вариант рака, степень дифференцировки и глубины инвазии.
Стратификация риска должна использоваться для неинвазивного рака мочевого пузыря в соответствии с размером, степенью дифференцировки и наличием в анамнезе опухоли (таблица №2а).
Стадирование инвазивного рака мочевого пузыря проводится в соответствии с классификацией TNM, на основании которой больные распределяются в следующие группы риска (таблица №2b).
Таблица №2а. Классификация групп риска неинвазивного рака мочевого пузыря
- Группа низкого риска — Первичная, низкодифференцированная, опухоль
- Группа промежуточного риска — Низкодифференцированная, рецидивирующая, множественная или опухоль >3 см
- Группа высокого риска — Любая высокодифференцированная неинвазивная опухоль или карцинома in situ
Таблица №2b. Стадирование инвазивного рака мочевого пузыря
Стадия 1 T1 N0 МО
Стадия II Т2а-Ь N0 МО
Стадия III Т3а-Т4а N0 МО
Стадия IV T4b N0 M0
Стадия IV Любая Т N 1-3 МО
Стадия IV Любая T Любая N M1
Лечение неинвазивного рака мочевого пузыря (I стадия)
Трансуретральная резекция (ТУР) является методом выбора у больных с начальной стадией болезни. ТУР должна сопровождаться в последующем однократным введением химиопрепаратов при низком риске рецидива, многократным — при промежуточном прогнозе и введением бацилл Кальметта-Герена (БЦЖ-вакцина) при высоком риске рецидива.
Повторная ТУР является разумным выбором в группе высокого риска либо до начала внутрипузырной терапии [II, B], либо после ее окончания [III, B].
В случае карциномы in situ или безуспешной вакцинотерапией высокодифференцированной Т1 опухоли пациентам выполняется цистэктомия в связи с высоким риском прогрессирования болезни [III, B].
Лечение инвазивного рака мочевого пузыря (II и III стадии)
Радикальная цистэктомия с выполнением расширенной лимфодиссекции является стандартом лечения.
Расширенная лимфаденкэтомия показала преимущество и может являться лечебной у пациентов с метастазами или микрометастазами в нескольких лимфоузлах.
Реконструкция может быть выполнена либо в подвздошном канале, либо перемещением мочевого пузыря, в зависимости от характеристик опухоли и желания пациента.
Дистанционная лучевая терапия может рассматриваться в качестве лечебного мероприятия только в случае, если пациенту невозможно выполнить цистэктомию или органосохраняющую операцию.
Результаты двух рандомизированных исследований и мета-анализа поддерживают использование неоадъювантной химиотерапии перед цистэктомией у больных Т2-Т3 стадией. Неоадъювантная химиотерапия комбинациями на основе платиновых производных перед радикальной цистэктомией или лучевой терапией способствует улучшению показателей выживаемости [I,A].
Данные о целесообразности проведения адъювантной химиотерапии попрежнему противоречивы. Адъювантная химиотерапия не может быть рекомендована для рутинного использования в клинической практике. Однако, данные, основанные на ретроспективном анализе, демонстрируют некоторое преимущество в проведении адъювантной химиотерапии у пациентов с «положительными » лимфоузлами, это дополнительное лечение может быть рассмотрено в данном контексте.
Органосохраняющие подходы с выполнением полной ТУР и одновременной химиолучевой терапией, или дистанционная лучевая терапия в полных дозах являются обоснованной альтернативой для пациентов, не подлежащих хирургическому лечению или отказывающихся от цистэктомии [II,A].
Одновременное применение цисплатина и лучевой терапии является наиболее распространенным химиолучевым методом.
В случае отсутствия остаточной опухоли после обследования малого таза и биопсии (рТ0), в дополнение к хирургическому методу лечения рекомендуется облучение.
При проведении контрольной цистоскопии до 70% пациентов являются здоровыми (т.е. у них отсутствует опухоль). Однако в дальнейшем у 1/4 больных развивается новое поражение, требующее дополнительного лечения.
Идеальным пациентом для выполнения органосохраняющей операции является пациент со стадией Т2, размером гидронефроза, в хорошем соматическом статусе, с хорошим объемом и функцией мочевого пузыря [II, A]. В обоих случаях рекомендуется ТУР для того, чтобы обеспечить ответ и рестадировать опухоль.
Лечение метастатического рака мочевого пузыря (IV стадия)
Платиносодержащая комбинированная химиотерапия (метотрексат, винбластин, адриамицин, цисплатин или гемцитабин+цисплатин) увеличивает продолжительность жизни больных [I,A].
Добавление третьего препарата (паклитаксел) к гемцитабину и цисплатину продемонстрировало преимущество только в той подгруппе пациентов, у которых мочевой пузырь являлся первичным местом возникновения болезни и должен рассматриваться в качестве исследуемого. У пациентов, которым невозможно проведение химиотерапии, основанной на цисплатине, могут быть использованы комбинации на основе карбоплатина либо применение таксанов или гемцитабина в монорежиме. У пациентов со статусом ECOG 2 и плохой функцией почек польза от проведения химиотерапии ограничена, и такие пациенты нуждаются в выработке новых стратегий лечения.
Отдельные больные с Т4b и/или N1 стадией могут являться кандидатами для выполнения цистэктомии и лимфодиссекции или лучевой терапии после предшествующей системной химиотерапии.
Роль антиангиогенных препаратов в качестве первой и второй линий терапии продолжает изучаться в клинических исследованиях. Винфлюнин появился в качестве альтернативы использования во второй линии у пациентов при прогрессировании болезни после первой линии терапии на основе платины [I, B], обеспечивая увеличение выживаемости у данной категории больных.
Лучевая терапия с паллиативной целью может использоваться для уменьшения симптомов, ассоциированных с опухолевым процессом. Определяется роль консолидирующей лучевой терапии после проведения химиотерапии у пациентов с локорегионарными рецидивами.
Оценка эффективности
Оценка эффективности лечения с проведением повторной цистоскопии и цитологичеким исследованием является обязательной процедурой у больных после БЦЖ терапии и органосохраняющего лечения. Рекомендуется оценка эффективности в процессе проведения химиотерапии с выполнением изначальных радиографических исследований.
Наблюдение
Для пациентов, получавших дистанционную лучевую терапию, цистоскопия и цитологическое исследование мочи должны проводиться каждые 3 месяца в течение первых 2 лет и далее каждые 6 месяцев. После цистэктомии клинический контроль должен осуществляться каждые 3 месяца в течение первых 2 лет и в последующем каждые 6 месяцев в течение 5 лет.
Источник
Инвазия опухоли: механизмы и последствия
Каждый пациент на приёме у врача больше всего боится, что у него заподозрят или, что хуже, найдут новообразование. Однако мало кто знает о механизме развития опухоли и за счет чего конкретно данный диагноз является настолько страшным. В этой статье мы разберёмся, что именно делает онкологические заболевания такими опасными для жизни.
Строение тканей с точки зрения формирования опухолевого процесса
Чтобы разобраться в механизме образования и развития опухоли, необходимо иметь представление о принципе строения тканей в организме. Большинство тканей, независимо от места их расположения, имеют сходный план строения:
- Базальная мембрана — это неклеточная структура, отграничивающая ткани друг от друга;
- Ростковый слой — группа активно делящихся клеток, расположенных на базальной мембране, которые обеспечивают обновление ткани. Именно изменение генетического материала клеток росткового слоя влечёт за собой развития опухоли;
- Слой созревающих клеток — клетки ростового слоя, которые постепенно продвигаются в верхние слои в процессе дифференцировки (приобретения формы и свойств, характерных для данной ткани);
- Поверхностный слой — группа клеток, которая и обеспечивает выполнение тканью определённой функции.
Между ростковым и поверхностным могут располагаться дополнительные слои в зависимости от конкретного вида ткани. Но принцип строения всегда один и тот же: клетки, способные делиться, находятся на базальной мембране. В процессе созревания они перемещаются в верхние слои, утрачивая способность к делению и приобретая специфические свойства.
Доброкачественные и злокачественные опухоли: в чем разница?
Исходя из того, клетки какого слоя подверглись мутации, выделяют два типа неоплазий — доброкачественные и злокачественные. Их отличия заключаются в том, что первый тип формируется из высоко дифференцированных клеток созревающего слоя. При доброкачественных опухолях клетки не будут сильно отличаться от здоровых клеток данной ткани. Такая неоплазия считается неагрессивной и растет медленно, а также не даёт метастазы. Патогенное действие доброкачественного новообразования заключается главным образом в сдавлении окружающих её тканей. Иногда такие опухоли полностью или частично закрывают просвет какого-либо полого органа.
Злокачественные новообразования возникают из-за мутаций клеток низкодифференцированного росткового слоя. Опухолевый рост происходит стремительно, из-за чего новообразование нуждается в активном питании. Эта потребность удовлетворяется за счет собственных ресурсов организма: новообразование обкрадывает своего носителя. Именно злокачественные неоплазии принято называть «раком». К доброкачественным образованиям этот термин не относится. При злокачественных опухолях происходит инвазия раковых клеток.
В процессе развития рака выделяют 4 стадии:
- Стадия предопухоли. В этот период наблюдается изменение клеток росткового слоя: они могут увеличиваться в размерах и приобретать нетипичные формы.
- Стадия неинвазивной опухоли. Ещё одно название этой стадии — «рак на месте» (или «рак in situ»). Клетки росткового слоя всё также созревают и продвигаются наверх, хотя теперь их структура и свойства изменены. Поэтому в стадии неинвазивной опухоли мы будем видеть изменения не только в самом глубоком слое.
- Стадия инвазивного роста — прорастание через базальную мембрану.
- Стадия метастазирования.

Что такое инвазия опухоли?
Данный термин происходит от латинского слова «invasio», что переводится как «нашествие» или «нападение». Инвазия — это процесс распространения раковых клеток посредством прорастания опухоли через базальную мембрану.
Инвазия обуславливает способность опухолей давать метастазы — вторичные очаги онкологического процесса вдали от материнской опухоли, возникшие из-за миграции раковых клеток. Обязательное условие метастазирования — наличие у опухоли собственной капиллярной сети. Она формируется, когда количество неопластических клеток достигает 103 (1-2 мм).
Этапы инвазии:
- Разрыв межклеточных связей, соединяющих раковые клетки между собой;
- Прикрепление клеток опухоли к базальной мембране;
- Разрушение базальной мембраны лизирующими (расщепляющими) ферментами;
- Миграция клеток в соседние ткани и органы.
Раковые клетки, находящиеся в процессе инвазии, более устойчивы к облучению и химеотерапии, чем стационарные. Во многом это связано с временной утратой мигрирующими клетками способности к делению. Также движущиеся опухолевые клетки проявляют повышенную активность антиапоптотических генов (гены, препятствующие запрограммированной смерти клетки — апоптозу). И, поскольку химиотерапевтические препараты направлены на стимуляцию апопоза, их устойчивость к лечению возрастает.
Инвазивный рост опухоли не только способствует её распространению по всему организму, но и обеспечивает раковым клеткам интенсивное питание. Поэтому можно сказать, что инвазия является фактором «укоренения» новообразования.
Факторы, определяющие степень инвазивности опухоли
Чтобы злокачественная опухоль проросла сквозь базальную мембрану, необходимо наличие следующих факторов:
- Быстрое деление и давление. Механическое воздействие опухолевой массы на базальную мембрану способствует её разрушению и, как следствие, инвазии раковых клеток;
- Подвижность клеток. Клетки новообразования способны к миграции, причем их движение не является хаотичным. Они движутся в направлении большей концентрации кислорода, питательных веществ, а также в сторону более нейтрального показателя кислотности (рН);
- Межклеточные связи. Чем прочнее эти контакты, тем меньше шансов, что опухоль начнет инвазивный рост. У злокачественных клеток связи слабые, поэтому клетки легко отрываются от новообразования и попадают в кровоток или в лимфатическую систему;
- Действие лизосомальных ферментов. Злокачественная опухоль вырабатывает вещества, способные разрушать здоровые клетки и межклеточное вещество, что будет способствовать инвазии;
- Иммунная система человека. В организме существует собственная противоопухолевая защита, которую обеспечивает наш иммунитет. Её активность у каждого человека индивидуальна. Она зависит от генетической предрасположенности и состояния всего организма в конкретный момент. Так, при заболеваниях, сопровождающихся угнетением иммунной системы (например, при ВИЧ), пациенты могут погибать от онкологических заболеваний, возникших из-за отсутствия противоопухолевой активности.
Инвазия раковых клеток в сосуды
Вслед за прорастанием в базальную мембрану наступает интравазальная (внутрисосудистая) инвазия опухоли. Чаще раковые клетки мигрируют в артерии. Это связано с тем, что стенки артерий более упругие и эластичные, в то время как у вен они тонкие и легко спадаются в опухолях. Однако раковые клетки могут быть занесены в вены из лимфатических сосудов.
Способствует интравазации также «неполноценность» сосудов, снабжающих злокачественное новообразование. Их базальная мембрана имеет щели, дефекты и истончения, что позволяет раковым клеткам с лёгкостью ее преодолеть. Такая структура обусловлена снижением продукции компонентов базальной мембраны или повышенной активностью разрушающих ее протеаз.
Циркуляция раковых клеток в системе кровотока и экстравазация
При попадании в кровоток опухолевая клетка покрывается фибрином и тромбоцитами, формируя микротромбоэмбол с опухолевой «сердцевиной». Не все они переживают движение в кровяном русле. Разрушение раковых клеток может быть обусловлено иммунными механизмами, а также турбулентностью кровяного потока и механическим повреждением во время циркуляции. Но около 80% деформированных клеток всё-таки сохраняют способность к размножению.
Экстарвазация представляет собой выход опухолевых клеток из сосудов для формирования метастатического очага. В этом процессе задействованы те же ферменты, что и в инвазии через базальную мембрану.
Резюме
Вот что следует знать об инвазии опухолей:
- Инвазия — это проникновение раковых клеток через базальную мембрану ткани, из которой развилась опухоль;
- Инвазия свойственна только злокачественным новообразованиям;
- В инвазии участвуют лизирующие ферменты, которые способны разрушать как неклеточные структуры, так и связи между здоровыми клетками (например, выстилка сосудов);
- Явление инвазии лежит в основе метастазирования;
- Инвазия бывает индивидуальной и групповой, и последняя чаще обуславливает появление метастазов,
- Самые распространенные виды инвазивных опухолей — рак шейки матки и рак молочной железы.
Источник
Рак мочевого пузыря
Рак мочевого пузыря — это злокачественная опухолевая инвазия стенки мочевого пузыря или его слизистой оболочки.
Содержание статьи:
- Причины рака мочевого пузыря
- Классификация и стадии рака мочевого пузыря
- Симптоматика рака мочевого пузыря
- Диагностика рака мочевого пузыря
- Лечение рака мочевого пузыря
- Прогноз и профилактика рака мочевого пузыря
Симптомами рака мочевого пузыря, довольно часто встречающегося в урологии, являются болевые ощущения, локализующиеся над лобком, гематурия и дизурия. Для постановки диагноза назначаются цитологические исследования мочи, УЗИ, цистография, эндовезикальная биопсия и др. Лечение данного заболевания может заключаться как в хирургическом методе, так и в консервативной терапии.
Рак мочевого пузыря у мужчин возникает в разы чаще, чем у женщин, преимущественно в преклонном возрасте — после 65-ти лет. Рак мочевого пузыря у женщин, у молодых людей также фиксируется, но, скорее, в виде исключительных случаев. Известно, что чаще данным видом рака болеют люди, живущие в странах с хорошо развитой индустрией.
Причины рака мочевого пузыря
Нельзя точно назвать причины появления рака мочевого пузыря, но многолетние исследования, проводящиеся во всем мире, позволяют выделить некоторые факторы, способные привести к появлению опухоли.
Прежде всего, это биологическая принадлежность человека к мужскому полу, у женщин, как было сказано выше, рак мочевого пузыря встречается редко. Доказано, что на образование опухоли влияет время пребывания мочи в пузыре, поскольку метаболиты, имеющиеся там, при длительном контакте приводят к трансформации уротелия. У людей, задерживающих мочу специально (по привычке терпеть, а не опорожнять мочевой пузырь по каждому позыву), риск повышается. Задержка мочи в полости пузыря также бывает связана с наличием различных заболеваний и патологий: хроническим циститом, простатитом, дивертикулами мочевого пузыря, аденомой, раком простаты, мочеполовым шистосомозом и пр. Специалисты дискутируют, причислять ли к факторам риска папилломавирусную инфекцию, поскольку данные на сегодня противоречивы.
На возникновение рака мочевого пузыря имеют влияние профессиональные факторы, а именно: контакты с различными вредными веществами (фенолами, ароматическими аминами, противоопухолевыми препаратами, фталатами). Это значит, что заболеванию в большей степени подвержены художники, маляры, медработники, автомобилисты, а также люди, задействованные в сферах лакокрасочной, химической, текстильной, нефтеперерабатывающей промышленности.
Известно, что табачный дым обладает канцерогенным свойством, поэтому курильщики сталкиваются с раком мочевого пузыря в разы чаще.
Серьезную опасность для здоровья человека представляет питьевая вода с хлором. Длительное ее употребление приводит к возникновению онкологического заболевания. Также свою коварную роль играет и генетическая предрасположенность к заболеванию.
Классификация и стадии рака мочевого пузыря
Медицинская наука предлагает несколько классификаций рака мочевого пузыря по различным принципам.
Исходя из степени проникновения опухоли в ткани, выделяют поверхностный и инвазивный виды заболевания. Поверхностный рак локализуется на слизистой оболочке. Инвазивным является рак, опухоль которого находится в мышечном слое или же проникла в ткани, находящиеся вокруг мочевого пузыря. Больший вред наносят именно инвазивные варианты, так как провоцируют возникновение метастазов.
По морфологическому признаку, или типу клеток злокачественной опухоли, выделяют карциному или плоскоклеточный рак мочевого пузыря и некоторые редкие формы (лимфому, аденокарциному и др.). Почти 90% пациентов сталкиваются с карциномой мочевого пузыря — переходно-клеточной формой рака. Что касается плоскоклеточного рака мочевого пузыря, то причиной его возникновения часто служит цистит.
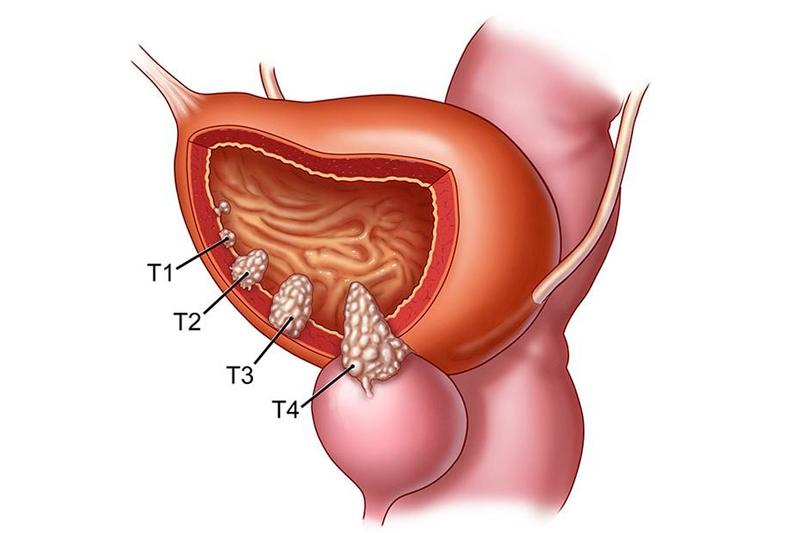
По международной системе ТNМ выделяют следующие стадии рака мочевого пузыря:
- Т1: опухолевая инвазия находится под слизистой оболочкой;
- Т2: захватывает и поверхностный слой мышц;
- Т3: проникает глубоко в мышцы стенки мочевого пузыря;
- Т4: распространяется на тазовую клетчатку, а также находящиеся рядом органы (брюшную стенку, влагалище, предстательную железу);
- N1-3: наблюдается метастазирование (регионарные и смежные лимфоузлы);
- М1: возникает метастазирование в отдаленные органы.
Симптоматика рака мочевого пузыря
Одним из ранних симптомов рака мочевого пузыря является наличие вкраплений крови в моче, количество их может быть как большим, так и незначительным. При микрогематурии моча становится розоватой, признак проявляется время от времени. При макрогематурии она приобретает красный цвет, иногда могут выходить кровяные сгустки. На фоне интенсивной и продолжительной гематурии проявляется острая задержка мочи, возникает тампонада органа. Выделение крови становится причиной анемии у больного.
В процессе развития заболевания возникают болевые ощущения и дизурические признаки рака мочевого пузыря. Например, мочеиспускание становится более частым, возникает боль при самом процессе, случаются императивные позывы. Болевые симптомы локализуются в паху, промежности, области лона, крестце. На первых стадиях боль может возникать только при наполненном мочевом пузыре, на следующих этапах развития рака она становится постоянной.
Если опухолевый узел сдавливает устье мочеточника, нормальный отток мочи из соответствующей почки становится невозможным. Больной чувствует резкие колющие боли, возникает гидронефроз. В случае сдавливания обоих устьев возникает почечная недостаточность, на последних стадиях приводящая к уремии.
При некоторых видах рака пузырная стенка мочевого пузыря изъязвляется, это часто провоцирует развитие пиелонефрита, цистита и других мочевых инфекций. О таких изменениях свидетельствует зловонный запах мочи, появление в ней гноя.
При распространении опухоли на близлежащие органы (влагалище, прямую кишку) наблюдается появление пузырно-влагалищных и пузырно-прямокишечных свищей с характерной для них симптоматикой.
Многие симптомы рака не являются определенными, а могут встречаться и при других урологических заболеваниях: цистите, аденоме простаты, туберкулезе, мочекаменной болезни, простатите, склерозе шейки мочевого пузыря и пр. На начальной стадии заболевания раком пациент получает неверное консервативное лечение, например, от аденомы простаты. Терапия имеет длительный и неэффективный путь, теряется время, которое должно было бы пойти на борьбу с ранними проявлениями рака. По причине затягивания диагностики происходят необратимые последствия в организме, опухоль растет, ухудшаются прогноз и состояние здоровья пациента.
Диагностика рака мочевого пузыря
Для постановки диагноза в этом случае требуется выявить, на какой стадии находится онкопроцесс. Для этого назначают комплекс клинико-лабораторных, а также инструментальных исследований. Иногда опухоль обнаруживается при пальпаторном обследовании: ректальном ощупывании у мужчин и гинекологическом бимануальном у женщин.
Лабораторная диагностика начинается, как правило, с комплексных анализов мочи, позволяющих выявить наличие гематурии. Бактериологический посев дает информацию об имеющихся инфекциях. С целью выявления атипичных клеток проводится цитологический анализ остатка. Также назначается тест на особый антиген ВТА. По результатам анализа крови можно сделать выводы об анемии, которая, в свою очередь, свидетельствует о происходящих в организме кровотечениях.
Также назначается трансабдоминальное УЗИ мочевого пузыря, позволяющее увидеть образования размером от 5 мм, особенно если они локализуются в области боковых пузырных стенок. В случае проявления опухоли в части шейки предпочтительно трансректальное сканирование. Довольно часто применяется трансуретральная эндолюминальная эхография, в процессе которой непосредственно в мочевой пузырь помещается специальный датчик. Предположение рака мочевого пузыря требует назначения ультразвукового исследования мочеточников и почек.
Одним из наиболее результативных методов является цистоскопия, она позволяет точно определить местонахождение, форму, состояние опухоли, изучить устья мочеточников. Исследование может предполагать взятие биопсии для проведения морфологического анализа опухоли.
Определяя деформацию контуров стенки мочевого пузыря, дефекты наполнения пузыря, которые становятся заметными при проведении лучевой диагностики (экскреторная урография, цистография), можно определить характер роста образования.
Проследить распространение рака мочевого пузыря на лимфатический аппарат и тазовые вены возможно при лимфангиоаденографии, тазовой венографии, компьютерной, магнитно-резонансной томографии.
Для определения метастазов (местных и отдаленных) назначают ультразвуковое исследование органов брюшной полости, малого таза, рентгенографию грудной клетки, сцинтиграфию костей скелета.
Лечение рака мочевого пузыря
При наличии поверхностно растущего, локализованного рака мочевого пузыря предпринимается проведение трансуретральной резекции (ТУР) мочевого пузыря. ТУР становится радикальным вмешательством, если имеются Т1-Т2 стадии рака мочевого пузыря. При распространении процесса (стадия Т3) резекция достигает паллиативную цель. При проведении трансуретральной резекции мочевого пузыря новообразование удаляют через мочеиспускательный канал посредством резектоскопа. После проведения процедуры обычно назначается местная химиотерапия.
В прошлом часто применялась открытая частичная цистэктомия мочевого пузыря, но опыт нескольких лет показал ее неэффективность, большое количество возникновения рецидивов и осложнений, низкий процент выживаемости.
Инвазивный рак мочевого пузыря зачастую требует радикальной цистэктомии. В процессе этой операции удаляются комплексно мочевой пузырь, предстательная железа и семенные пузырьки (у мужчин), придатки и матка (у женщин). Одновременно удаляется полностью или частично уретра, тазовые лимфоузлы.
После удаления мочевого пузыря мочеточники имплантируют в кожу, или сегмент кишки выводят на переднюю брюшную стенку для выведения мочи наружу. Также данный процесс можно осуществлять посредством сигмовидной кишки. Иногда для этого формируют ортотопический мочевой пузырь — кишечный резервуар из тканей желудка, тонкой или толстой кишки. Для сохранения способности удержания мочи, а также сохранения функции самостоятельного мочеиспускания радикальную цистэктомию совмещают с кишечной пластикой.
Кроме оперативных методов применяется системная, местная внутрипузырная химиотерапия, контактная, дистанционная лучевая терапия, местная иммунотерапия.
Лучевая терапия используется для профилактики возникновения метастазов и рецидивов. Она дополняет оперативные методы, ее результативность повышает прием цитостатиков. Лучевая терапия вместе с химиотерапией проводится с целью снижения болевых ощущений у неоперабельных пациентов на последних стадиях заболевания.
Химиотерапия позволяет блокировать рост образования. Иногда с ее помощью раковые клетки можно уничтожить полностью.
Осуществляется и медикаментозная терапия: препараты вводят внутривенно, в спинномозговую жидкость или через трубку в пораженную область мочевого пузыря.
Прогноз и профилактика рака мочевого пузыря
Прогноз при раке мочевого пузыря зависит от характера образований и течения заболевания. Благоприятный прогноз невозможен при наличии рецидивов, опухолей, растущих инвазивно, проявлении отдаленных метастазов. В случае возникновения инвазивного образования пятилетняя выживаемость наблюдается у 85% больных.
Профилактика возникновения заболевания состоит в минимизации контактов с канцерогенными веществами, провоцирующими рак мочевого пузыря. Рекомендуется регулярная диспансеризация людей, чья работа связана с такими веществами.
Действенная профилактическая мера — отказ от курения и прочих вредных привычек. Необходимо своевременное выявление и лечение различных воспалений. Также благоприятный эффект дает правильный питьевой режим с употреблением достаточного количества очищенной воды.
Источник