Гипоталамус и мочевой пузырь
Содержание статьи
Симптомы и лечение нейрогенной дисфункции мочевого пузыря — Семейная клиника ОПОРА г. Екатеринбург
Нейрогенный мочевой пузырь — это не одно конкретное заболевание, а группа расстройств мочевыделительной системы, при которых нарушается процесс опорожнения. При этом никаких анатомических отклонений в строении органов обычно нет.
У заболевания есть и другое название — нейрогенная дисфункция мочевого пузыря (НДМП). К развитию патологии приводят две группы факторов. Одна из них связана с различными заболеваниями ЦНС и мочевых путей, а вторая — с органическим поражением спинного мозга.
Симптомы и клиническая картина при нейрогенном мочевом пузыре
В зависимости от вида травмы ЦНС различают 2 вида симптомов нейрогенного мочевого пузыря.
- Гипертонический. Характеризуется незначительным количеством выделяемой мочи при частых позывах, болезненным гипертонусом органа.
- Гипотонический. Для него характерно переполнение мочевого пузыря и невозможность мочеиспускания.
Учитывая то, что любой вид данной патологии для пациента становится тяжелым потрясением, признаки нейрогенного мочевого пузыря дополняются психическим расстройством.
Общая информация
Возникновение нейрогенной дисфункции мочевого пузыря может диагностироваться не только у маленьких детей, но и у взрослых пациентов. Болезнь возникает на фоне нарушений в работе нервной системы.
При заболевании наблюдаются разнообразные расстройства в работе органа на фоне воздействия определенного провоцирующего фактора.
Причины
Нарушение в работоспособности органа наблюдается при неправильной работе нервной системы. На фоне этого диагностируется недостаточная координация активности детрузора.
Частой причиной развития патологии в детском возрасте является наследственная предрасположенность. Если в организме человека протекают опухолевые или воспалительно-дегенеративные болезни, то развивается патология.

Дисфункция может диагностироваться на фоне разнообразных травм органа. Заболевание диагностируется при:
- детском церебральном параличе;
- родовых травмах;
- спинномозговых травмах;
- агенезий в копчике и т.д.
Если сформировавшийся рефлекс мочеиспускания является неустойчивым и функционально слабым, то это приводит к возникновению патологии. Так как у представительниц слабого пола эстрогенная насыщенность является более высокой, то у них болезнь диагностируется более часто.
Симптомы
Признаки ндмп развиваются в соответствии со степенью тяжести патологии. У пациентов может диагностироваться появление дискомфорта или болезненных ощущений различной степени выраженности.
Если заболевание развивается на ранних стадиях, то у пациента диагностируется недержание мочи в ночное время. При несвоевременном лечении патологии наблюдается атрофия мышц, с помощью которых обеспечивается работа органа.
У людей с болезнью диагностируется учащение мочеиспускания. При этом количество урины значительно уменьшается. Симптоматика является более выраженной в ночной период.
Пациенты жалуются на возникновение резких приступов недержания мочи. Заболевание сопровождается неприятными симптомами в области таза. Если орган сильно переполняется уриной, то она может выделяться спонтанно.
При гипоактивности мочевого пузыря диагностируется возникновение неприятных ощущений в области таза.
Диагностика нейрогенного мочевого пузыря
Для правильной диагностики нейрогенного мочевого пузыря важное значение имеет ежедневный учет больным объема выделяемой урины и частоты мочеиспусканий. Первичный диагноз ставится врачом-урологом после осмотра пациента. Для его подтверждения назначаются инструментальные исследования и анализы на нейрогенный мочевой пузырь.
Методы диагностики
Проводятся следующие диагностические мероприятия:
- цистоскопия, МРТ, экскреторная урография, УЗИ мочевыделительной системы, урофлоуметрия, профилометрия;
- неврологические исследования спинного и головного мозга: МРТ, КТ, электроэнцефалография, рентгенография;
- дифференциальная диагностика;
- лабораторные исследования: анализ крови и мочи (общий и биохимический), анализ мочи на инфекции, по Зимницкому, по Нечипоренко.
Симптоматика
Клиническая картина у больных многообразна и обусловлена типом нейрогенного мочевого пузыря, степенью тяжести и расстройства в работе ЦНС. Нейрогенная дисфункция проявляется в основном нарушением процесса накопления и выведения мочи.
Гипертонический тип нейрогенного мочевого пузыря появляется на фоне гиперрефлексии органа в сочетании с повышенным внутрипузырным давлением и спастикой. Для гипертонического типа характерна симптоматика:
- учащенные позывы к мочеиспусканию с последующим выделением скудного объема урины, либо полной невозможностью помочиться;
- повышенный тонус мочевика — постоянное напряжение, проявляющееся в виде дискомфорта в надлобковой зоне;
- частые позывы к мочеиспусканию ночью, особенно у мужчин;
- акт мочеиспускания происходит с затруднением, больной вынужден поднатуживаться для полного опорожнения мочевого;
- скопление остаточной мочи;
- общее недомогание — слабость, обильное потоотделение.
Неврогенный мочевой пузырь по гипотоническому типу имеет иные клинические проявления — орган переполняется, возможность нормально помочиться отсутствует — человек не может заставить себя выделить мочу. Сократительная способность мышечного слоя мочевика полностью утрачивается, внутрипузырное давление снижено.

Симптомы:
- полная задержка урины или вялый акт мочевыделения;
- натуживание при мочеиспускании;
- постоянное ощущение переполненного мочевика;
- развитие парадоксальной ишурии;
- скопление больших объемов остаточной мочи, как следствие — тяжесть внизу живота.
Осложнения
Нейрогенная дисфункция опасна осложнениями. При любой форме патологии возрастает риск развития психических расстройств. Больные начинают ощущать стыд перед окружающими, страх перед актом мочеиспускания. Сильные моральные страдания могут приводить к суицидальным попыткам, особенно у молодых людей.
Грозное осложнение — атрофия мочевика с последующим склерозированием и сморщиванием. Атрофия возникает на фоне длительного течения патологии из-за развития трофических нарушений. Мочевой пузырь полностью утрачивает все функции и восстановлению не подлежит.
Серьезные воспалительные процессы с инфицированием мочевыводящей системы нередко сопровождают нейрогенную дисфункцию — формирование камней с последующей закупоркой мочеточников, гнойный пиелонефрит, острый бактериальный цистит. При повышенной спастике развивается пузырно-мочеточниковый рефлюкс — состояние, приводящее к обратному забросу урины в почки.
Крайний исход при отсутствии лечения дисфункции — разрыв стенок мочевика. Такое осложнение характерно для гипертонического типа. Разрыв может вызвать инфицирование брюшной полости и перитонит. Такое состояние опасно для жизни больного и требует немедленной госпитализации.

Частым осложнением при течении гипотонической формы недуга является уремия — опасное патологическое состояние, связанное с отправлением организма продуктами обмена белка. Уремия возникает из-за скопления больших объемов урины и невозможности ее выделения. На фоне уремии может дополнительно развиться острая почечная недостаточность.
Схема лечения нейрогенного мочевого пузыря
Как лечить нейрогенный мочевой пузырь, решают совместно уролог и невролог с учетом анамнестических сведений, результатов диагностических исследований и возрастных особенностей больного. Самолечение исключено.
Основные методы лечения и противопоказания
Лечение нейрогенного мочевого пузыря комплексное и проводится медикаментозными, немедикаментозными и хирургическими средствами.
- Медикаментозная терапия предусматривает применение антидепрессантов, адреноблокаторов, антагонистов кальция, внутрипузырные инъекции Капсаицина, Резинфератоксина.
- Немедикаментозная терапия представлена лечебной физкультурой, психотерапией, сбалансированным питанием.
- Хирургическое вмешательство проводится при необходимости установки цистостомического дренажа, увеличения вместительности мочевого пузыря, эвакуации мочи.
Повышению эффективности лечения способствует физиотерапия: сеансы электростимуляции, лазеротерапии, тепловые аппликации.
Причины патологии
У расстройства мочеиспускания множество причин. Иногда заболевание имеет врожденный характер, иногда это следствие других недугов.
Часто виновником становится длительно существующий психоэмоциональный фактор. Замечено, что к нейрогенной дисфункции мочевого пузыря склонны люди тревожные, мнительные, с «подвижной» нервной системой.
Основными причинами, приводящими к данному расстройству являются:
- Врожденные поражения головного или спинного мозга;
- Травмы спинного или головного мозга. При этом нарушается взаимодействие между корковыми центрами мозга, мочеполовой системы, мочеточника и мочевого пузыря;
- Патологии ЦНС и ее отделов. Сюда входит целая группа заболеваний (энцефалит, разные виды полинейропатии, рассеянный склероз, болезнь Паркинсона и другие);
- Сложные роды у женщин;
- Злокачественные образования различной этиологии, чаще всего в позвоночнике;
- Аденома простаты у мужчин;
- Хронический стресс;
- ВИЧ;
- Заболевания позвоночника. Сюда относят грыжи, сложные формы остеохондроза, травмы позвоночника, опухоли и осложнения после хирургических вмешательств.
При длительно протекающих инфекциях мочевого пузыря могут возникнуть изменения в сфинктере, что приведет к дисфункции.
Также любое хроническое заболевание мочеполовой системы, будь то цистит или пиелонефрит – фактор риска заполучить нейрогенный мочевой пузырь.
Клиническая картина
Проявления патологии зависят от характера дисфункции.
Гиперрефлекторный
Частое мочеиспускание – нормальное количество позывов 3-5 во время бодрствования и 1-2 во время сна. Позывы ощущаются при наполнении мочевого пузыря более чем на 66% — на 250-300 мл во время бодрствования и более 80% – 300 мл и более – во время сна.
Гиперрефлекторный мочевой пузырь характеризуется увеличенным количеством позывов в 3-5 раз во время бодрствования, а во время сна – мочевик непроизвольно опорожняется.
Позыв продолжается после мочеиспускания на протяжении 1-3 мин. На острой стадии или во время обострения до и после опорожнения ощущается режущая боль.
Позыв, который продолжается более 5 минут, вызывает головную боль.
При длительном протекании заболевания – 3 месяца и дольше – круги или точки при расфокусировки зрения, слабость, возможны кратковременные обмороки.
Гипорефлекторный
При данном характере дисфункции появляются такие симптомы:
- нет позывов к мочеиспусканию или ощущение, что мочевик не пуст;
- непроизвольное мочеиспускание без присущих данному процессу ощущений;
- прерывистая струя, акт сопровождается режущей болью;
- субфебрильная температура, тошнота, слабость при застоях мочи.
Проявление
Рассматриваемое состояние является специфическим нарушением, при котором все пациенты изъявляют жалобы на то, что у них имеются проблемы с процессом выведения биологической жидкости (урины) из организма. Однако стоит понимать, что все признаки, которые будут описаны далее, могут встречаться единично или комплексно, а также имеют разную степень выраженности.
Патолоигческое состояние сопровождается различной неприятной симптоматикой. Источник: 1lustiness.ru
Среди основных симптомов специалисты выделяют следующие:
- Внезапно возникающие позывы к испражнению;
- Ощущение давление в области нижней части живота;
- Отсутствие позыва к мочеиспусканию или же он чрезмерно слабый;
- Неспособность удерживать урину;
- Задержка биологической жидкости в организме;
- Затрудненное мочеиспускание.
Практически все пациенты, при разговоре с урологом, обращают внимание на то, что ранее уверенная струя стала вялой или ослабленной. Также нередко людей мучает ощущение, что орган испражнился не полностью, от чего появляется чувство повышенного давления в животе. Реже люди сталкиваются с тем, что для начала процесса мочеиспускания им следует прикладывать определенные усилия.
Совместно с этим появляется и другая неприятная сопутствующая симптоматика:
- Синдром раздраженного мочевого пузыря у женщин, мужчин и детей
- Невозможность совершения акта дефекации;
- Недержание каловых масс;
- Нарушение менструального цикла;
- Снижение уровня сексуального влечения;
- Развитие эректильной дисфункции;
- Паралич или парез нижних конечностей;
- Формирование трофических язв и пролежней;
- Изменение походки у человека;
- Колебания температурной и болевой чувствительности ног.
В тех ситуациях, когда нервно-мышечная дисфункция мочевого пузыря своевременно не диагностирована, и патология прогрессирует, в процесс могут быть вовлечены верхние отделы этой системы. Это становится причиной того, что к описанной симптоматике присоединяются состояния, характерные для поражения почек: повышение температуры тела, боль в поясничном отделе спины, потеря аппетита, сухость в ротовой полости, тошнота и рвота (ХПН).
Источник
Нейрональный контроль мочеиспускания. Часть 1.
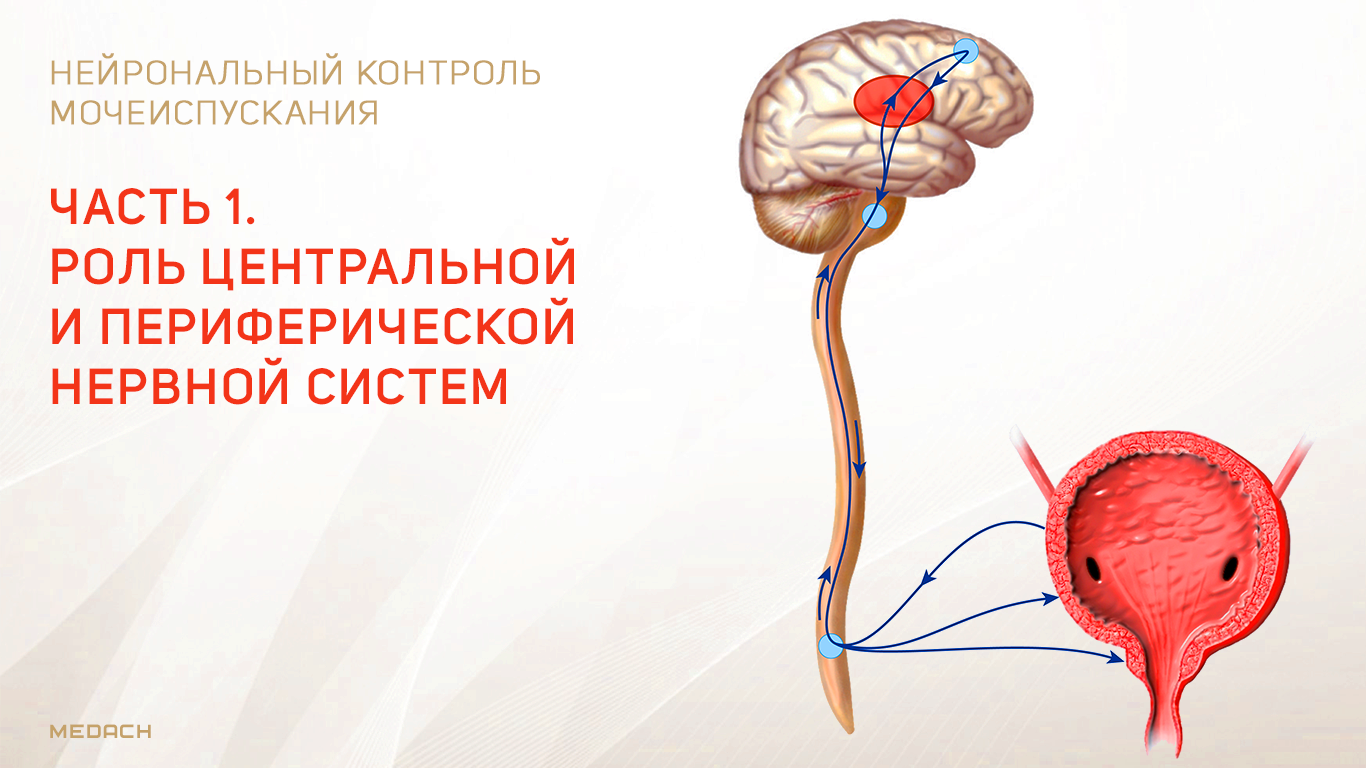
Хранение мочи и периодическое опорожнение мочевого пузыря (МП) зависят от координированной работы гладких и поперечнополосатых мышц, условно разделенных на два структурно функциональных отдела: резервуара (мочевой пузырь) и выпускной системы, состоящей из шейки МП, уретры и наружного сфинктера мочеиспускательного канала. За координированную работу вышеперечисленных структур отвечают сложные нейронные системы управления, расположенные в периферических ганглиях, спинном и головном мозге.
Обеспечение сознательного контроля мочеиспускания требует сложных взаимодействий между вегетативным (симпатика и парасимпатика) и соматическим отделами нервной системы.
Симпатические нервные волокна берут свое начало из боковых рогов грудопоясничного отдела (спинномозговой центр Якобсона) и ганглиях нижнего брыжеечного сплетения и достигают МП в составе подчревного нерва. Симпатические постганглионарные нервы выделяют норадреналин, который активирует β-адренергические рецепторы, ингибирующие сокращение детрузорной мышцы, и α-адренергические рецепторы, возбуждающие мускулатуру уретры и шейки МП. Симпатическое воздействие приводит к расслаблению мышцы, изгоняющей мочу, сокращению мускулатуры уретры и шейки МП и ингибированию интрамуральных ганглиев МП.
Центральный отдел парасимпатической иннервации МП располагается в промежуточных ядрах крестцовых сегментов. Холинергические преганглионарные волокна из промежуточных ядер посылают свои аксоны через тазовые нервы к ганглиозным клеткам тазового сплетения и интрамуральным нейронам в стенке мочевого пузыря. Ганглиозные клетки в свою очередь возбуждают детрузор мочевого пузыря, что приводит к его сокращению с последующим опорожнением. Основными медиаторами парасимпатической нервной системы тут являются ацетилхолин и другие нехолинергические медиаторы. Ацетилхолин действует опосредованно, возбуждая M3-холинорецепторы клеток детрузора. Парасимпатические нервные окончания в нервно-мышечных синапсах и в парасимпатических ганглиях тоже имеют холинорецепторы, возбуждение этих рецепторов на нервных окончаниях может усиливать (через рецепторы М1) или подавлять (через рецепторы М4) высвобождение медиаторов в зависимости от интенсивности нейронного возбуждения. Основной нехолинергический медиатор это АТФ, который активирует внутриклеточную пуринергическую систему через возбуждение P2X рецепторов и тоже способствует сокращению детрузора. Парасимпатические волокна вызывают расслабление ГМК уретры путем высвобождения оксида азота (NO).
Аксоны соматических двигательных нейронов передних рогов крестцовых сегментов S2–S4 (ядро Онуфа) проходят в срамном нерве и иннервируют поперечно-полосатые мышцы наружного уретрального сфинктера. Нейроны более медиально расположенного моторного ядра на том же уровне позвоночника иннервируют мускулатуру тазового дна.
Афферентные пути НМП состоят из цепочек чувствительных нейронов. Первые нейроны, располагающиеся в спинальных ганглиях на уровне S2–S4 и T11–L2, реагируют на пассивное растяжение и активное сокращение мышц МП и передают эту информацию на нейроны второго и третьего порядка. Эти нейроны обеспечивают координированную работу спинальных рефлексов и восходят к вышележащим структурам головного мозга, контролирующих фазы накопления и опорожнения МП. Наиболее важные афферентные волокна от мочевого пузыря идут в составе тазового нерва, в то время как чувствительность от шейки МП и уретры передается по срамным и подчревным нервам. Афферентные волокна этих нервов состоят из миелинизированных (Аδ) и немиелинизированных (С) аксонов. Aδ-волокна передают информацию о наполнении мочевого пузыря. С-волокна нечувствительны к изменению объема мочевого пузыря в физиологических условиях, поэтому они называются «тихими». Они реагируют главным образом на патологические стимулы, такие как химическое раздражение или охлаждение.
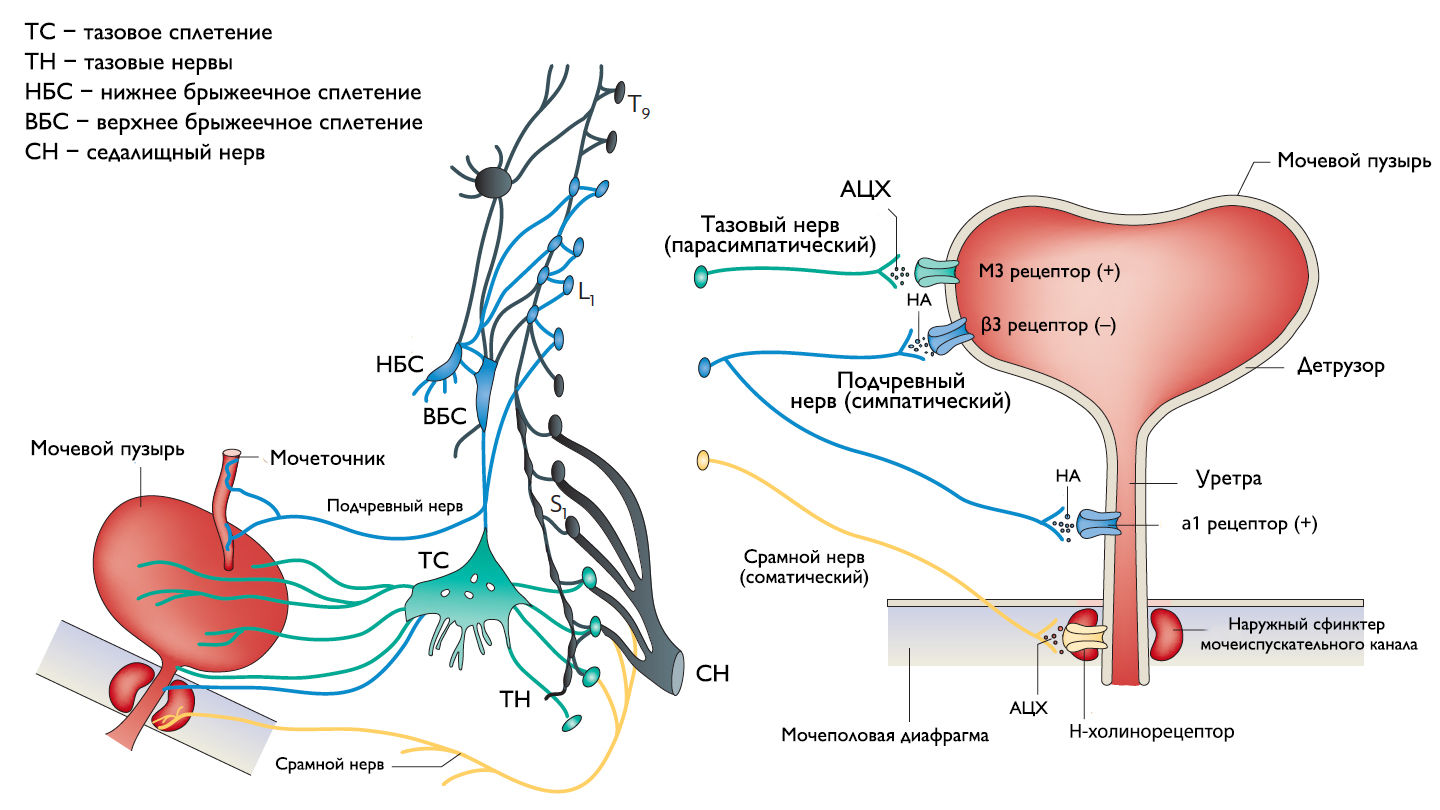
Рисунок 1 | Иннервация нижних мочевыводящих путей.
Специфический и неспецифический восходящий супраспинальный сенсорный путь
Одни спинномозговые промежуточные нейроны посылают восходящие волокна к определенным областям моста и среднего мозга, участвующим в мочеиспускании. Другие промежуточные нейроны передают информацию из нижних мочевыводящих путей в структуры переднего мозга, включая таламус и гипоталамус. Спиноталамический и спиногипоталамический тракты хотя и не играют главную роль в мочеиспускании, но могут включаться в сознательный контроль полноты мочевого пузыря. Чувствительные зоны коры ГМ через спиноталамический тракт информируются о состоянии наполнения МП.
Мостовой центр мочеиспускания (МЦМ) и его нисходящие спинномозговые двигательные пути
Впервые центр управления мочеиспусканием был открыт в дорсальной части моста Баррингтоном в 1925 году и с тех пор называется мостовым центром мочеиспускания или ядром Баррингтона. МЦМ располагается в области покрышки моста. Нейроны МЦМ имеют нисходящие возбуждающие синаптические контакты с клетками парасимпатических преганглионарных мотонейронов, иннервирующих постганглионарные клетки мочевого пузыря. Электрическая и химическая стимуляция МЦМ у крыс и кошек инициирует сокращение мочевого пузыря и расслабляет сфинктер уретры имитируя нормальное мочеиспускание. Цикл рефлекса мочеиспускания состоит из трех фаз, контролируемых различными центральными механизмами: фаза реализации безопасной среды — для начала мочеиспускания человеку необходимо осознание, что окружающие обстановка комфортна; фаза релаксации наружного уретрального сфинктера; и фаза сокращения мышцы, выталкивающей мочу. Процесс нормального мочеиспускания невозможен без какой-либо из этих фаз. МЦМ является командным центром мочеиспускания, который контролирует последовательное переключение фазы расслабления наружного уретрального сфинктера на фазу сокращения детрузорной мышцы.
Мостовой центр удержания мочи (МЦУ) и его нисходящие спинномозговые двигательные пути
Его роль заключается в расслаблении детрузора и сокращении наружного уретрального сфинктера. МЦУ располагается вентролатеральней МЦМ. Синапсы волокон МЦУ возбуждают ядро Онуфа в крестцовых сегментах спинного мозга, повышая таким образом тонус наружного сфинктера уретры. Стимуляция области МЦУ останавливает мочеиспускание, возбуждает мышцы тазового дна и сокращает уретральный сфинктер. Наоборот, двусторонние поражения МЦУ вызывают недержание мочи, чрезмерную детрузорную активность, невозможность хранения мочи и снижение тонуса уретрального сфинктера. На сегодняшний день нет анатомических доказательств связи между МЦУ и МЦМ, и было высказано предположение, что эти центры функционально независимы.
Роль кортикальных областей
Наиболее частые симптомы поражения кортикальных областей ГМ это поллакиурия и ургентное недержание мочи. Поэтому Andrew и Nathan выдвинули гипотезу, что отсоединение лобной или передней поясной извилины от гипоталамуса приводит к непроизвольному началу мочеиспускания [3]. Действительно, префронтальная кора головного мозга человека и передняя поясная извилина активируются во время мочеиспускания [4].
Мозжечок и базальные ганглии
Существует ряд исследований о том, что мозжечок и базальные ганглии оказывают в основном ингибирующее действие на мочевой пузырь. Мозжечковая патология приводит к увеличению частоты мочеиспускания и ургентному недержанию мочи. Симптомы гиперактивного мочевого пузыря также встречаются при болезни Паркинсона. Поскольку нет прямых связей этих областей с МЦМ, ингибирующее влияние, вероятно, косвенное через структуры переднего и среднего мозга.
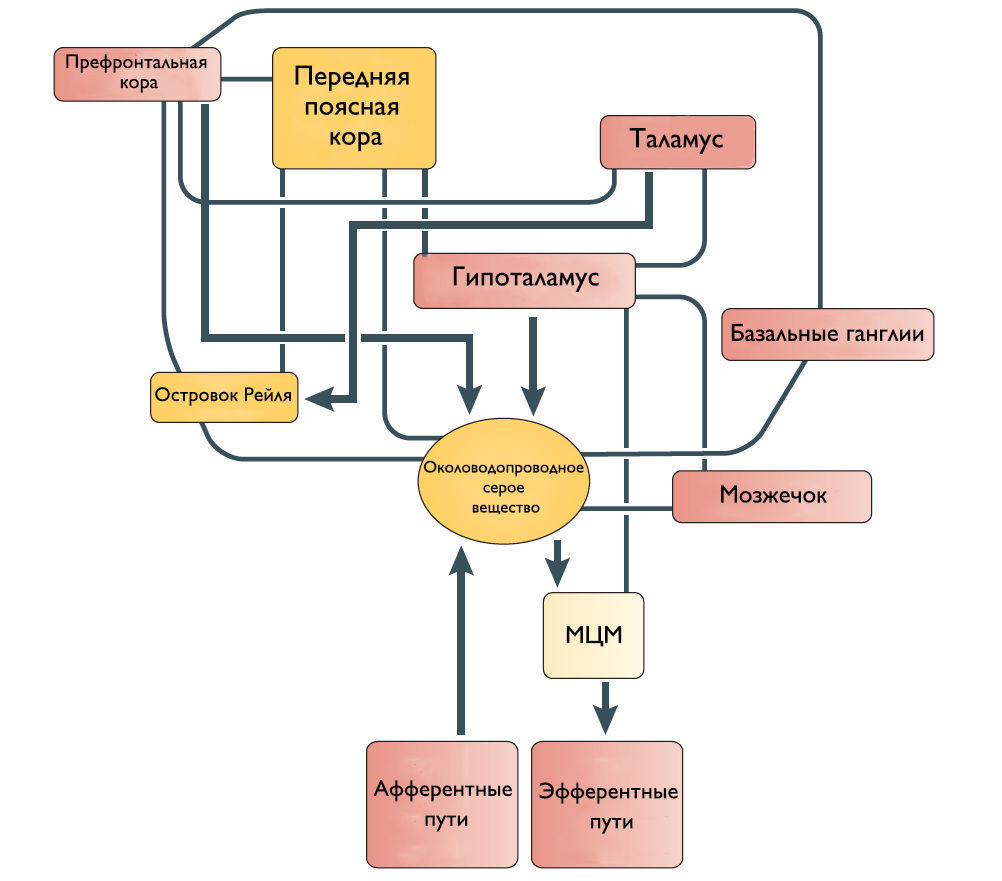
Рисунок 2 | Предположительное схематическое изображение связей между различными структурами переднего мозга и ствола мозга, которые участвуют в контроле мочеиспускания.
- Liao L., Madersbacher H. (ed.). Neurourology: Theory and Practice. — Springer, 2019.
- Clare J. Fowler et al. The neural control of micturition. — Nature Reviews | Neuroscience, volume 9. — June 2008.
- Andrew J, Nathan PW. Lesions of the anterior frontal lobes and disturbances of micturition and defecation. Brain. 1964;87:233–62.
- Griffiths, Derek J. «Use of functional imaging to monitor central control of voiding in humans.» Urinary Tract. Springer, Berlin, Heidelberg, 2011. 81-97.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник