Гемангиома мочевого пузыря фото
Содержание статьи
Доброкачественная опухоль мочевого пузыря
Опухолью мочевого пузыря называют доброкачественное новообразование, возникающее на его стенках. Наиболее часто патологические процессы происходят на задней и боковых стенках пузыря, шейке, в мочепузырном треугольнике (треугольник Льето), изменяя количественный и качественный состав клеток эпителия слизистых оболочек.
Доброкачественная опухоль мочевого пузыря, как правило, локализуясь на определённом участке поверхностей, изменяет его клетки, в результате чего образуются полипы, аденомы, эндометриоз, феохромоцитомы (фиброепителиомы), лейомиомы, рабдомиомы, невриномы и папилломы в мочевом пузыре, где преимущественно располагаются все опухоли мочевыделительной системы. Мужское население от 50 до 70 лет заболевает опухолевыми болезнями мочевого пузыря в 4 раза чаще, чем женское.
Эпителиального происхождения доброкачественные опухоли встречаются у 95-98% больных в виде папиллом и полипов, которые при озлокачествлениипроцесса могут перейти в разные виды рака мочевого пузыря и аденокарциному (90-96% от всех опухолей мочевого пузыря). Папиллома мочевого пузыря, невзирая на её морфологически доброкачественнуюструктуру, определяется как предраковая опухоль, потому как имеет склонность к частым рецидивами перерождению в злокачественную.
Доброкачественные опухоли мочевого пузыря отличаются отсутствием метастазирования, поражения здоровых тканей вокруг и продолжением роста после оперативного удаления. Самую большую распространенность среди мужчин после 45 лет получила аденома, хотя за последние десятки лет она значительно «помолодела».
Неэпителиального происхождения (из соединительной ткани) опухоли мочевого пузыря в виде фибром, миом, гемангиом, фибросарком — очень редко встречающиеся новообразования, хотя саркомы, дающие лимфогенные и гематогенные метастазы на ранних стадиях, определяются гораздо чаще.

Классификация опухолей мочевого пузыря
Доброкачественныеопухоли делятся на группы эпителиальногои неэпителиальногопроисхождения. К эпителиальным условно доброкачественным опухолям относятся:
- Папилломы, представляющие собой многочисленные длинные разветвленные ворсинки со множеством кровеносных сосудов, которые определяются как потенциально злокачественные, т.к. склонны к малигнизированию.
- Аденома (гиперплазия) предстательной железы, образующаяся из клеток слизистой мочевого пузыря или стромальной составляющей предстательной железы. Она имеет узелки, которые при увеличении размеров сдавливают мочевыводящий канал, мешая процессу мочеотделения.
- Эндометриозмочевого пузыря — это опухоль, являющаяся итогом гормональных нарушений, когда имеется избыток эстрогенов и дефицит прогестерона, с губчатой структурой из разнокалиберных кист на стенке, выпирающих в пузырь, на фоне повышенной отечности и гиперемии околослизистого пространства. Эндометриоз зависим от менструального цикла, имеет склонность к озлокачествлению клеток.
- Полипы — это выступающие над слизистым слоем мочевого пузыря патологические разрастания тканей.
- Феохромоцитома — нейроэндокринная опухоль в мышечном слое шейки, образовавшаяся из клеток хромаффинной ткани, выделяющей переизбыток катехоламинов.
- Типичная фиброэпителиома — нежное ворсистое новообразование на ножке, которое может размножиться.
- Атипичная фиброэпителиома — ворсинчатое образование с более грубыми ворсинками на более толстой ножке, с умеренно отечной и гиперемированной слизистой оболочкой вокруг. При объединении с папилломатозом она опасна перерождением в злокачественную опухоль.
К неэпителиальным доброкачественным опухолям мочевого пузыря относятся фибромы, миомы, фибромиксомы, гемангиомы, липомы, лимфангиомы, опухоль Абрикосова (зернистоклеточная опухоль), невриномы, встречающиеся в урологической практике относительно нечасто.
Прогноз и профилактика доброкачественных опухолей мочевого пузыря
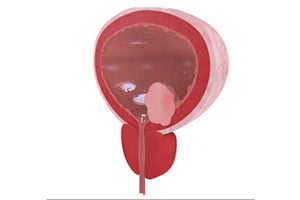
В основной практике полипы и папилломы продолжительное время могут никак себя не проявлять, поэтому их обнаружение и лечение на запущенных стадиях озлокачествления редко даёт положительные результаты. Чтобы избежать усложнений заболевания, люди из группы риска должны периодически обследоваться, избавляться от провоцирующих опухолеобразование болезней, вести здоровый образ жизни и находиться под наблюдением врача. Послеоперационный период при неосложненных новообразованиях длится недолго, и возврат к нормальной полноценной жизни равен практически 100%.
Причины развития доброкачественных опухолей мочевого пузыря
Этиология развития опухолей мочевого пузыря окончательно не определена, однако, исходя из известных факторов, определяются следующие:
- анилиновые красители, особенно их производные — ароматические амины с их конечными метаболитами (бензидином, нафтиламином и др.), обладающие канцерогенным действием на работников лакокрасочных, бумажных, химических и резиновых производств;
- различные канцерогены окружающей среды, попадая в организм и выводясь с мочой, приобретают патологическое влияние на уротелий при застое мочи;
- курение и стаз мочи являются толчковым механизмом к образованию опухолей мочевого пузыря, когда ортоаминофенолы (продукты конечного обмена аминокислоты триптофана) вызывают разрастание клеток эпителия мочевыводящего тракта;
- возраст и пол больного, анатомические особенности строения мужской мочевыводящей системы, морфологические отличия слизистой пожилых людей, часто приводящие к застою мочи;
- наличие и частота воспалительных заболеваний уретры и мочевого пузыря, таких как шеечный цистит, простатит, мочекаменная болезнь, лейкоплакия, изъязвления мочевого пузыря;
- нарушения гормонального фона, снижение активности Т-системы иммунитета;
- паразитарные инвазии типа бильгарциоза, шистомоза и другие.
Кроме этого, существует обсуждаемая тема в мировой медицине о вирусном происхождении новообразований в мочевом пузыре.
Симптомы доброкачественных опухолей мочевого пузыря
Доброкачественная опухоль мочевого пузыря, симптомы которой обычно никак не проявляются, обнаруживается, как правило, случайно. Основные и наиболее выраженные симптомы доброкачественных опухолей:
- гематурия различных типов выраженности (микро-, макрогематурия, тотальная, терминальная): главный симптом при любой доброкачественной опухоли — это наличие крови и её сгустков в мочевой жидкости на различных этапах мочеиспускания у большинства пациентов, что отличает виды и стадии опухоли;
- дизурия — затрудненное мочеиспускание, наблюдаемое у трети пациентов с частотой, увеличивающейся в результате ухудшения состояния больного;
- вторичный цистит и восходящий пиелонефрит как результат распада новообразования;
- различной выраженности дискомфорт, жжение или болезненность при мочеиспускании;
- докучающие позывы к мочеиспусканию;
- недержание мочи у мужчин и женщин;
- ложные позывы к дефекации, боль, распространяющаяся в промежность, прямую кишку, крестец при опухоли шейки мочевого пузыря;
- нарушение опорожнения мочевого пузыря при сжимании устьев мочеточников опухолями приводит к проявлению признаков хронической почечной недостаточности, пиелонефроза и уретерогидронефроза;
- болевые ощущения, рези внизу живота, локализующиеся в лобковой, а затем и в паховой области.
Иногда, вследствие перекручивания полипа или папилломы пузыря, происходит острое нарушение кровообращения, ведущее к инфаркту новообразования, что сопровождается усилением гематурии. Доброкачественные опухоли мочевого пузыря являются катализаторами рецидивов воспалительных заболеваний мочевыводящих путей — циститов, восходящих уретеропиелонефритов.
Опасность перерождения доброкачественных тканей папиллом мочевого пузыря в злокачественные наиболее велика у заядлых курильщиков. Папилломы мочевого пузыря имеют склонность к повторному прорастанию с непредсказуемой периодикой, с каждым рецидивом становясь более злокачественными, чем прежде удаленные опухоли.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика доброкачественных опухолей мочевого пузыря
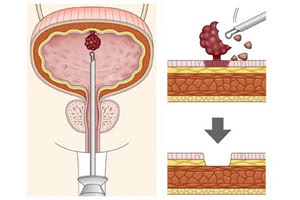
Чтобы выявить и достоверно определить наличие, тип и стадию опухоли мочевого пузыря, необходимо провести комплексную диагностику пациента всеми доступными в настоящее время методами. Особенно следует отметить следующие.
Бимануальная пальпация (ручное исследование) — обязательное исследование, однако маленькие опухоли, выросшие вовнутрь, как правило, не пальпируются, а новообразование, которое удалось пальпировать, указывает на распространившееся проникающее поражение мочевого пузыря.
Ряд клинических и биохимических анализов крови и мочи через определённые этапы времени, позволяющие провести точную оценку развития заболевания.
Рентгенологическое исследование пузыря с введением контрастного вещества (экскреторная урография) в полость пузыря для определения дефекта наполнения его мочевой жидкостью и определения состояния его слизистой оболочки. Иногда это исследование проводят в условиях двойного контрастирования, вводя кислород в мочевой пузырь и окружающую его клетчатку, чтобы уточнить степень инфильтрации стенки пузыря и распространения её на окружающие участки.
Эндоскопическое исследование полости пузыря (цистоскопия) предоставляет его внутреннюю картину, помогает с достаточной точностью определить вид опухоли, её характеристики и площадь поражения с обязательным получением тканей и мочи для бактериологического анализа.
Цитологический анализ мочевой жидкости с целью выявления атипичных клеток проводится в случаях, когда нет возможности произвести биопсию на гистологию.
Трансуретральная пункционная биопсия тканей опухоли для определения их гистологии выполняется как отдельная процедура или при трансуретральной резекции мочевого пузыря.
УЗИ (ультразвуковое исследование) пузыря и органов малого таза выявит новообразование, его вид, размеры, экспозицию и широту распространенности.
Использование магнитно-резонансной и компьютерной томография почек с введением контрастного вещества позволит обнаружить опухоль пузыря, степень её прорастания в стенки и соседние органы, развитие метастазов в регионарных лимфатических узлах.
Экскреторная томография с введением контрастных веществ в вену позволит осуществить контроль над их выходом из почек и последующим выводом из организма.
Лечение доброкачественных опухолей мочевого пузыря
Хирургическое удаление является обязательным при диагностике доброкачественных новообразований методом трансуретральной резекции, эндоскопии, электро- или лазерной коагуляции опухоли. Также предписывается полное удаления мочевого пузыря в случае значительного вовлечения его и уретры в опухолевый процесс.
Лекарственное лечение обычно бывает направлено на укрепления местного и общего иммунитета.
Противовоспалительная, противопаразитарная и противовирусная терапия назначается при необходимости.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Источник
учевая диагностика мезенхимального новообразования мочевого пузыря
Лучевая диагностика мезенхимального новообразования мочевого пузыряа) Определение: • Первичные новообразования мочевого пузыря, растущие из неэпителиальных элементов: о Лейомиома, параганглиома, фиброма, гемангиома, нейрофиброма, плазмацитома о Злокачественные аналоги (саркомы) встречается крайне редко • Мезехимальные опухоли мочевого пузыря встречаются редко; в совокупности насчитывают < 5% опухолей мочевого пузыря б) Визуализация: 1. Лейомиома: • Определение: наиболее частая мезенхимальная опухоль, обладающая четкой мышечной дифференциацией • Демография: насчитывает < 0,5% всех опухолей мочевого пузыря: о Средний возраст обнаружения: 44 года (в интервале от 11 до 75 лет); по некоторым сведениям отмечается небольшая предрасположенность к женскому полу • Признаки при визуализации: о Внутристеночное образование, растущее из подслизистого слоя или из собственного мышечного (детрузора); может обладать внутрипросветным (в 65% случаев) или внепузырным (в 30% случаев) ростом о Цистография: гладкая поверхность; образует тупые углы к просвету мочевого пузыря (имитирует любое другое внутристеночное образование) о УЗИ: обычно гипоэхогенное; крупные образования имеют тенденцию к гетерогенности, вследствие очагов дегенерации о КТ: Внутристеночное образование мягкотканной плотности с выраженным контрастированием; более крупные образования имеют тенденцию к гетерогенности с неравномерным контрастированием (также вследствие очагов дегенерации) о МРТ: низкая/умеренная интенсивность сигнала на Т1 и низкая интенсивность сигнала на Т2: — Меньшие по размеру образования усиленно контрастируются; более крупные образования имеют тенденцию к гетерогенности с неравномерным контрастированием — Области дегенерации представлены областями 1 сигнала на Т2 и не накапливают контраст • Клинические проявления: в большинстве случаев опухоли имеют небольшой размер, с отсутствием клинической картины и обнаруживаются случайно: о Более крупные опухоли проявляются симптомами обструкции, ирритативной симптоматикой, гематурией • Микроскопические особенности: чередование пучков веретеновидных клеток с выступающей эозинофильной цитоплазмой: о Покрыта интактным уротелием • Лечение: для дифференциального диагноза высокодифференцированной лейомиосаркомы от других мезенхимальных опухолей требуется гистологическое исследование: о Небольшие образования можно удалить с помощью трансуретральной резекции (ТУР); более крупные требуют частичной цистэктомии о Предоперационная настороженность по поводу наличия опухоли является залогом избегания радикальной операции 2. Параганглиома: • Определение: крайне редкая опухоль, растущая из хромаффинных клеток симпатической системы мочевого пузыря: о Также известна как феохромацитома мочевого пузыря • Демография: насчитывает < 0,5% всех опухолей мочевого пузыря: о Около 6% всех экстраадреналовых параганглиом возникают в мочевом пузыре о Около 10% имеет злокачественное течение (т.е. метастазируют) о Средний возраст обнаружения: 43 года (в интервале от 11 до 84 лет); отсутствие половой предрасположенности • Признаки на визуализации: о Располагается обычно вдоль задней или боковой стенки мочевого пузыря о Средний размер опухоли: 3,9 см (в интервале от 1 до 9 см) о Цистография: внутрипузырный дефект наполнения на широкой ножке о УЗИ: неподвижное эхогенное образование с четкими границами, на широкой ножке, прикрепляющейся к стенке мочевого пузыря: — Картина визуализации неспецифичная и не позволяет отличить опухоль от папиллярного уротелиального рака — Цветовая допплерография позволяет определить кровоток о КТ: Округлое или овальное образование мягкотканной плотности на широком основании: — Как правило отмечается сильное и гомогенное накапливание контраста: Крупные злокачественные образования более гетерогенные, вследствие опухолевого некроза — КТ-урография увеличивает чувствительность отображения небольших образований на широкой ножке о МРТ: обычно обладают ↑ сигналом на Т1 и умеренным на Т2: — Интенсивное контрастирование: Ввиду того, что образования обычно обладают внутренним гиперинтенсивным сигналом на Т1, то может появиться необходимость выполнения субтракционных изображений для обнаружения контрастирования — Ограниченная диффузия: Wang и др (EJR2011) описали значение значении ИКД равное 973×10-6 мм2/с (диапазон 723-1110×10-6 мм2/с) о Сцинтиграфия: сцинтиграфия с применением метайодобензилгуанидина (МЙБГ) и рецептором соматостатина позволяет отследить накопление радиометки опухолью: — Чувствительность данных тестов для обнаружения парагангиомы мочевого пузыря меньше по сравнению с феохромацитомой надпочечников • Микроскопия: гнездовидное скопление однообразных, округло-полигональных клеток, окруженных нежной, богато васкуляризированной тканью и поддерживающими клетками (Зеллбаллена) о Поверхностный уротелий остается не пораженным о Экспрессия нейроэндокринных маркеров (таких как синапто-физин, хромогранин-А и CD56) • Клиническая картина: согласно большому мета-анализу (Beilan и др. 2013) в большинстве случаев сообщается о том, что большинство опухолей обладают клиническими проявлениями и являются функциональными: о Артериальная гипертензия (в 55% случаев), приступы (потеря сознания) при мочеиспускании (в 53% случаев), головная боль (в 48% случаев), гематурия (в 47% случаев): — Опорожнение, растяжение мочевого пузыря, дефекация или половой акт может вызвать выброс катехоламинов о ↑ ванилилминдальной кислоты, метанефрина и катехоламинов в моче/плазме о С широким использованием срезовых изображений все больше опухолей обнаруживаются случайно и на ранних стадиях: — Многие из этих случайных опухолей не имеют клинической картины и не являются функциональными, вероятно, вследствие их небольшого размера • Различают: локализованные, регионарные и метастатические (классификация NCI): о Признаки, ассоциированные со злокачественностью — Большой размер опухоли, обширный некроз — ↑ количества митозов, анэуплоидия ДНК • 25% параганглиом возникают при врожденных синдромах: о МЭН 2 типа, НФ 1 типа, болезнь фон Гиппеля-Линдау о Синдром врожденной параганглиомы: вызван мутацией в гене, кодирующем фермент сукцинат дегидрогеназу (СДГ) • Лечение: о Частичная или радикальная цистэктомия являются методами выбора: — Вследствие неэпителиальной внутристеночной природы опухоли, велика вероятность рецидива опухоли после трансуретральной резекции (ТУР) о Диссекция тазовых лимфоузлов применяется при регионарном или отдаленном метастазировании о Следует избегать биопсии тканей (из-за риска развития тяжелой артериальной гипертензии) до тех пор, пока не будут отсутствовать биохимические признаки гиперсекреции катехоламинов или до тех пор, пока пациент находится на лечении альфа-блокаторами 3. Нейрофиброма: • Определение: опухоль оболочки нерва, растущая из пузырного/околопузырного нервного сплетения: о Может быть изолированной или, что наиболее часто, ассоциирована с нейрофиброматозом 1 типа (НФ-1): — Локализованный, диффузный или плексиформный подтипы; плексиформный тип встречается наиболее часто о Интрамуральный процесс, приводящий к заметному утолщению стенки мочевого пузыря; вышележащий уротелий обычно не повреждается • Признаки на визуализации: о Диффузное или узловое утолщение стенки мочевого пузыря о Плексиформные нейрофибромы могут также распространятся в прилегающие предстательную железу, семенные пузырьки, матку, влагалище и боковые стенки таза о КТ: гиподенсное узловое утолщение стенки мочевого пузыря (вследствие миксоидного матрикса) и неоднородное контрастирование о МРТ от низкой до умеренной интенсивности сигнала на Т1 и ↑ интенсивности сигнала (признак мишени) на Т2; + контрастирование: — Признак мишени: ↓ интенсивности центральной части (фиброз), окруженной ↑ интенсивности миксоидной стромой • Лечение: консервативное лечение до тех пор, пока симптомы не поддаются лечению или есть подозрение на злокачественную дегенерацию (к примеру, резкое увеличение опухоли в размере): о Радикальная цистэктомия является наиболее частой хирургической техникой 4. Гемангиома/Сосудистая мальформация: • Может возникать изолированно или в ассоциации с синдромом: Стерджа-Вебера или с синдромом Клиппеля-Треноне-Вебера о Большинство образований являются сосудистыми мальформациями (отсутствие пролиферации эндотелия) • Встречается как и у взрослых, так и у детей; средний возраст взрослых: 58 лет (диапазон: от 19 до 76 лет); наиболее часто встречается у мужчин • Растет в подслизистом слое и выпячивается в просвет мочевого пузыря; вышележащий уротелий не повреждается • На цистоскопии определяется в виде камерного синевато-красного образования • Признаки на визуализации: о Солитарное, небольшое (<3 см), внутристеночное образование, выпячивающее в просвет мочевого пузыря о Обладает богатым кровоснабжением и накапливает контраст (имитируя гемангиому и сосудистую мальформацию в других деталях) • Лечение: биопсия (для исключения других образований) и фул-гурация; резекция мочевого пузыря может быть выполнена при крупных образованиях 5. Саркома: • Лейомиосаркома является наиболее частой первичной злокачественной мезенхимальной опухолью у взрослых о Встречается крайне редко; ↑ встречаемости у пациентов с предшествующей радио- или химиотерапией; чаще встречается у мужчин (М:Ж=3:1) о Признаки высокодифференцированной лейомиосаркомы и лейомиомы частично совпадают на визуализации О Саркомы обычно крупнее (средний диаметр составляет 7 см) и более гетерогенные: — Клиническая картина обычно представлена гематурией или обструктивными/ирритативными симптомами о Лечение: радикальная цистэктомия ± адъювантная химиотерапия • Рабдомиосаркома является наиболее частой злокачественной опухолью мочевого пузыря у детей: о Крайне редко встречается у взрослых о Средний возраст после появления клинической картины: три года; чаще заболевают мальчики (М:Ж = 3:1) о Крупное гетерогенное образование мочевого пузыря, которое обычно прорастает в предстательную железу о Обычно обладает полипоидным внутрипросветным ростом, который приводит к лозоподобному виду (гроздевидный тип саркомы) о Лечение: хирургическая резекция и/или химиотерапия • Другие саркомы (такие как ангиосаркома, остеосаркома, плеоморфная недифференцированная саркома и др.) встречаются исключительно редко: о Признаки при визуализации обычно неспецифичны и для постановки диагноза требуется биопсия ткани
(Справа) На микрофотографии с окрашиванием гематоксилином и эозином определяется классические гнезда или клетки Зеллбаллена, архитектура, характерная для параганглиомы. (Справа) MPT, Т2, аксиальный срез: у этого же пациента определяется гиперинтенсивный сигнал на Т2 от полипоидных внутрипросветных отростков. Эти признаки характерны для миксоидной стромы. (Справа) Цветовая допплерография: определяется сосудистый характер опухоли. Обратите внимание на отросток опухоли, который растет из задней стенки. Пациенту была проведена трансуретральная резекция опухоли. При патоморфологическом исследовании выявлена параганглиома мочевого пузыря. в) Дифференциальная диагностика мезенхимальных новообразований мочевого пузыря: 1. Уротелиальный рак мочевого пузыря: • Признаки папиллярного уротелиального рака и мезенхимальных опухолей могут частично совпадать на визуализации • Мезенхимальные опухоли являются внутристеночными, вышележащий уротелий остается интактным: о Гладкая поверхность и тупые углы к просвету мочевого пузыря являются критериями диагноза • Некоторые мезенхимальные опухоли обладают почти отличительными признаки на МРТ: о К примеру, ↓ интенсивности сигнала на Т2 у лейомиомы, ↑ интенсивности сигнала на Т1 у параганглиомы и признаки мишени у нейрофибромы 2. Метастазы мочевого пузыря: • Метастатические образования почечноклеточного рака и меланомы могут быть представлены в виде гиперваскулярных внутристеночных образований • Анамнез заболевания и обнаружение дополнительных метастазов помогают в постановке диагнозе г) Список использованной литературы: 1. Beilan JA et al: Pheochromocytoma of the urinary bladder: a systematic review of the contemporary literature. BMC Urol. 13:22, 2013 2. Mouli S et al: Imaging features of common and uncommon bladder neoplasms. Radiol Clin North Am. 50(2):301 -16, vi, 2012 3. Bullock R et al: Leiomyoma: an unusual bladder neoplasm. BMJ Case Rep. 2011, 2011 4. Wang H et al: Bladder paraganglioma in adults: MR appearance in four patients. EurJ Radiol. 80(3): e217-20, 201 1 5. Tavora F et al: A series of vascular tumors and tumorlike lesions of the bladder. Am J Surg Pathol. 32(8): 1213-9, 2008 6. Wong-You-Cheong J et al: Neoplasms of the urinary bladder: Radiologicpathologic correlation. RadioGraphics 26: 553-580, 2006 7. Purandare NC et al: Pheochromocytoma of the urinary bladder. J Ultrasound Med. 24(6):881 -3, 2005 — Также рекомендуем «КТ при воспалительной псевдоопухоли мочевого пузыря» Редактор: Искандер Милевски. Дата публикации: 14.10.2019 |
Источник
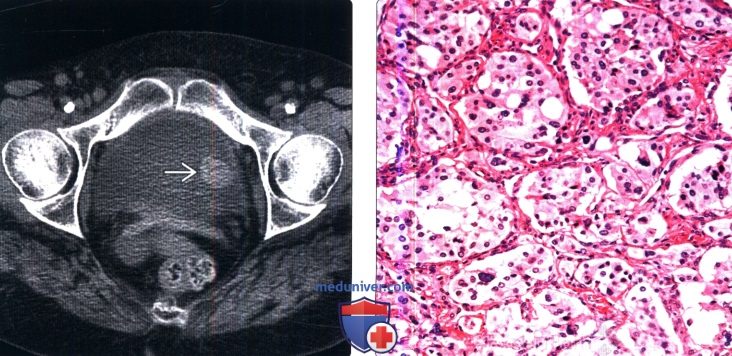 (Слева) КТ без контрастирования, аксиальный срез: у мужчины 74 лет с отсутствием мочевых симптомов определяется случайно найденное отростчатое образование вдоль левой боковой стенки мочевого пузыря. Была выполнена трансуретральная резекция опухоли. При патоморфологическом исследовании обнаружена параганглиома.
(Слева) КТ без контрастирования, аксиальный срез: у мужчины 74 лет с отсутствием мочевых симптомов определяется случайно найденное отростчатое образование вдоль левой боковой стенки мочевого пузыря. Была выполнена трансуретральная резекция опухоли. При патоморфологическом исследовании обнаружена параганглиома.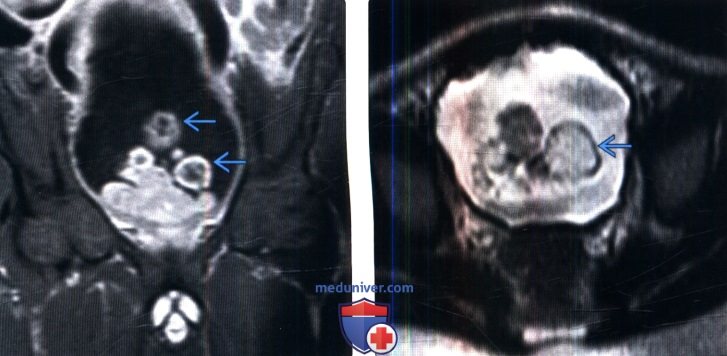 (Слева) МРТ, постконтрастное Т1, корональный срез: у трехлетнего мальчика определяется крупное контрастируемое образование мочевого пузыря с полипоидным внутрипросветным ростом. Такая картина характера для рабдомиосаркомы мочевого пузыря (гроздевидный тип саркомы).
(Слева) МРТ, постконтрастное Т1, корональный срез: у трехлетнего мальчика определяется крупное контрастируемое образование мочевого пузыря с полипоидным внутрипросветным ростом. Такая картина характера для рабдомиосаркомы мочевого пузыря (гроздевидный тип саркомы).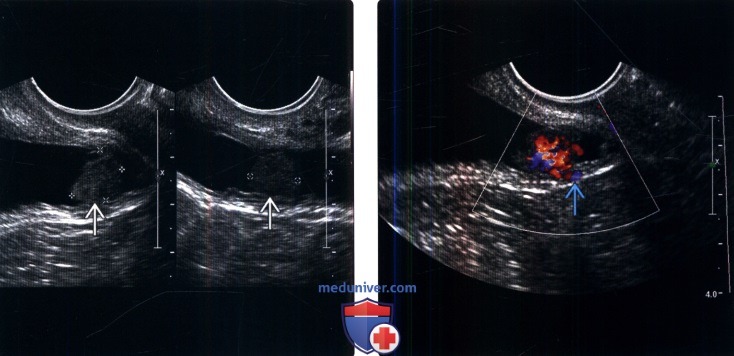 (Слева) УЗИ мочевого пузыря в поперечной и продольной плоскостях: у женщины 66 лет определяется полипоидное образование на нижней поверхности мочевого пузыря.
(Слева) УЗИ мочевого пузыря в поперечной и продольной плоскостях: у женщины 66 лет определяется полипоидное образование на нижней поверхности мочевого пузыря.