Если матка подшита к мочевому пузырю
Содержание статьи
Операция при опущении мочевого пузыря у женщин
- Главная
- >
- Цистоцеле
- >
- Операция при цистоцеле — опущении мочевого пузыря
Наиболее результативным способом лечения цистоцеле является хирургическое вмешательство, с помощью которого выпавшие органы возвращаются на свои анатомические позиции и быстро восстанавливаются для осуществления своих прямых функций. В оперативной хирургии для устранения данного недуга используется множество различных методик, выбор которых, как и цены операции цистоцеле, зависит от результатов анализов, а также от характерных особенностей женского организма, возраста пациентки, имеющихся осложнений патологии на определенных стадиях ее развития.
Цель оперативного лечения
Причиной возникновения пролапса мочевого пузыря является невозможность мышечно-связочного аппарата выполнять функции поддержки органа в анатомическом положении. Поэтому основное назначение операции — коррекция дефектов мышечной ткани путем формирования новых поддерживающих фасций и восстановление физиологических функций мочевого пузыря и стенок вагинального канала.
Операция при цистоцеле направлена на снижение возникновения подобных дефектов в будущем, а также на устранение трудностей с мочеиспусканием и возвращение пациентки к нормальной сексуальной жизни.
Для устранения недуга хирургическим путем в современной медицине применяются наименее травматичные и безопасные для здоровья пациентки методики.
Показания к проведению
Хирургическое лечение применяется на последних стадиях развития патологии, когда мочевой пузырь через переднюю стенку вагинального канала частично или полностью выпадает за пределы половой щели. Неоперабельность заболевания может иметь разные причины и выявляется довольно редко, поскольку благодаря инновационным методикам сегодня устранить дефекты можно даже в самых запущенных случаях цистоцеле.
Виды хирургических методик
На сегодняшний день в хирургии насчитывается более 200 технологий проведения операций. Однако не все из них дают хорошие результаты и не вызывают рецидивы заболевания в будущем. Операция может проводиться при условии влагалищного или лапараскопического доступа. Все зависит от тяжести опущения.
Среди прочих эффективных методик лечения пролапса выделяют облегченную лапарскопическую промонтофиксацию. Данный способ является наиболее безопасным и менее травматичным для женского организма. В процессе проведения такой операции при цистоцеле производиться восстановление анатомии мочевого пузыря и влагалищных стенок, устойчивая к любым воздействиям фиксация мышечно-связочного комплекса при помощи биоинертной сетки. Оперативное вмешательство проводиться путем миниатюрных надрезов на животе, не превышающих 1,5 мм. Стенки влагалища подшиваются, устраняется проблема недержания мочи, ликвидируются воспалительные процессы в мочевом пузыре. В отличие от других подобных оперативных технологий, имплантат устанавливается не в рыхлой клетчатке, что полностью исключает развитие пролежней и воспалений в тканях. После применения методики пациентка очень быстро восстанавливается, не ограничивая свою нормалью жизнь. Риск рецидива снижен до 3-4%.
Другая возможная операция при опущении мочевого пузыря — меш-сарковагинопексия — заключается в фиксации купола влагалища к крестцовому выступу позвоночника при помощи эндопротеза из полихлорвиниловой сетки. Также производиться ушивание стенок влагалища и их подтяжка. При цистоцеле сарковагинопексия дает хорошие результаты, тем более что она позволяет зафиксировать и попутно опускающуюся матку в анатомической позиции. Однако метод имеет некоторые противопоказания и не назначается при наличии каких-либо инфекций органов малого таза.
При боковых дефектах диафрагмы таза операция при цистоцеле может выполняться и через брюшные разрезы. В таком случае также проводиться устранение дефектов мышечной ткани и возвращение органов на свои позиции. Для проведения мероприятия врач делает небольшой надрез чуть выше лобка.
Подготовка к хирургическому лечению
В зависимости от анамнеза перед проведением операции при опущении мочевого пузыря больной может быть назначен курс гормонов. Прием лекарственных препаратов на основе эстрогенов даст возможность стабилизировать кровоснабжение стенок вагинального канала, сделать легче работу врача-хирурга и ускорить послеоперационное восстановление. При выявлении инфекций возможно также применение антибиотиков.
Во время проведения хирургических манипуляций для подстраховки врачи иногда устанавливают катетер в мочевой пузырь, который остается еще на сутки после проведения всех манипуляций.
Реабилитация
Срок реабилитационного периода в зависимости от выбранной методики может длиться от 3 до 20 дней. После пластики женщине запрещается поднимать тяжести, заниматься интенсивными физическими упражнениями и сексом в течение месяца.
Источник
Подтягивание мочевого пузыря с подшиванием к поясничной мышце
Если длина мочеточника недостаточна для формирования уретеронеоцистоанастомоза без натяжения, например после ранее выполненной операции по отведению мочи, то мочевой пузырь можно подтянуть к мочеточнику и фиксировать к поясничной мышце. Эта методика применима при уретеронеоцистостомии, выполняемой по поводу стойкого пузырно-мочеточникового рефлюкса, обструкции после неудачной имплантации мочеточника, при утрате дистального отдела мочеточника. В некоторых случаях подтягивание к поясничной мышце позволяет произвести реконструкцию мочевых путей путем трансуретероуретеростомии.
Оценивают емкость мочевого пузыря, чтобы убедиться в достаточном объеме и эластичности его стенок. Назначают антибиотики.
Положение больного — на спине. Детей укладывают в «позу лягушки», но у взрослых и подростков такое положение недопустимо, так как может вызвать боль в переднемедиальных отделах бедра и парестезии в результате натяжения пояснично-крестцового нервного сплетения. Мочевой пузырь осматривают при цистоскопии. По уретре проводят катетер Фолея и заполняют пузырь жидкостью до половины объема.
Разрез. Производят поперечный разрез в нижних отделах живота или, для более широкого доступа, длинный срединный разрез; выбор разреза отчасти зависит от расположения рубцов после ранее перенесенных операций.

Рис.1. Мобилизуют брюшину медиально, выделяют мочеточник из окружающих тканей, соблюдая осторожность
Мобилизуют брюшину медиально, выделяют мочеточник из окружающих тканей, соблюдая осторожность, чтобы максимально сохранить сосуды, подходящие к среднему и верхнему его отделам с медиальной стороны. Дистальный конец мочеточника косо срезают, накладывают на него шов-держалку. Культю перевязывают синтетической рассасывающейся нитью 2-0. Определяют протяженность дефекта.
Выделяют семенной канатик; круглую связку матки можно пересечь. Круговым разрезом отсекают складку брюшины у верхушки мочевого пузыря, дефект брюшины ушивают непрерывным швом хромированной или обычной кетгутовой нитью. Отделять брюшину от верхушки мочевого пузыря необходимо с осторожностью, чтобы не вызвать истончения его стенки. Отделение брюшины облегчается при использовании гидропрепаровки физиологическим раствором. Следуя вдоль облитерированной пупочной артерии, находят верхний мочепузырный сосудисто-нервный пучок, который пересекают и перевязывают синтетической рассасывающейся нитью 2-0.
При альтернативном способе при повторных операциях вскрывают брюшину и мобилизуют мочеточник чрезбрюшинным доступом так, чтобы не нарушить его кровоснабжение.

Рис.2. Накладывают швы-держалки на переднюю стенку мочевого пузыря
Накладывают швы-держалки на переднюю стенку мочевого пузыря. Косым разрезом, как показано на вставке к рисунку п. 1, между швами-держалками электроножом вскрывают мочевой пузырь. Разрез производят посредине передней стенки мочевого пузыря на уровне наиболее широкой его части на протяжении чуть больше полуокружности. При ушивании этого разреза в вертикальном направлении передняя стенка мочевого пузыря удлиняется на расстояние, несколько превышающее половину максимальной окружности мочевого пузыря. Таким образом, верхушку мочевого пузыря можно поднять выше подвздошных сосудов, как при формировании лоскута по Боари. В некоторых случаях для подтягивания до необходимой высоты производят Z-пластику передней стенки мочевого пузыря (Cormio et al., 1993).

Рис.3. Вводят 2 пальца в верхушку мочевого пузыря и подтягивают ее к сухожилию поясничной мышцы до культи мочеточника
А. Вводят 2 пальца в верхушку мочевого пузыря и подтягивают ее к сухожилию поясничной мышцы до культи мочеточника, при этом поперечный дефект в стенке мочевого пузыря становится вертикальным.
Б. При необходимости дополнительно удлинить мочевой пузырь рассекают электроножом края отверстия кнаружи (пунктир).
Если мочевой пузырь исходно не был увеличен, его приходится дополнительно мобилизовать. Для этого отслаивают брюшину от контралатеральной поверхности мочевого пузыря, стенки малого таза и рассекают тазовую фасцию.

Рис.4. Если даже после рассечения краев разреза стенки мочевого пузыря его не удается подтянуть к концу мочеточника
Если даже после рассечения краев разреза стенки мочевого пузыря его не удается подтянуть к концу мочеточника (с учетом необходимости формирования туннеля длиной 3 см), перевязывают верхний мочепузырный сосудисто-нервный пучок синтетической рассасывающейся нитью 2-0. Верхняя мочепузырная артерия может отходить от внутренней подвздошной и отдает 2-3 ветви, кровоснабжающие верхушку и заднюю поверхность мочевого пузыря.

Рис.5. Обнажают малую поясничную мышцу и ее сухожилие
Обнажают малую поясничную мышцу и ее сухожилие. Вводят 2 пальца в мочевой пузырь и удерживают его без натяжения рядом с сухожильной частью малой поясничной мышцы, чтобы определить место имплантации мочеточника. На детрузор накладывают 2-3 шва-держалки толстой нерассасывающейся нитью (швы не должны проникать в просвет мочевого пузыря), захватывая сухожилие малой поясничной мышцы, чтобы мочевой пузырь не сместился во время формирования уретеронеоцистоанастомоза. Швы завязывают, при необходимости накладывают дополнительные швы, поддерживающие мочевой пузырь.

Рис.6. Формируют уретеронеоцистоанастомоз по способу Политано-Ледбеттера
Формируют уретеронеоцистоанастомоз по способу Политано-Ледбеттера. В поперечном направлении надсекают слизистую оболочку мочевого пузыря в месте предполагаемого нового устья мочеточника. Ножницами Лахея под слизистой оболочкой формируют туннель длиной 3 см. Затем ножницы поворачивают и протыкают ими стенку мочевого пузыря в косом направлении. В полученное отверстие вводят изогнутый зажим, захватывают шов-держалку на мочеточнике и проводят мочеточник в мочевой пузырь. При другом способе между браншами ножниц выводят конец хлорвиниловой трубки 8F. К этому концу привязывают держалку, наложенную на мочеточник, и вводят мочеточник в мочевой пузырь.
При альтернативном способе формирования нового устья мочеточника вводят диссектор с расширенными концами в мочевой пузырь к месту предполагаемого устья. Стенку мочевого пузыря над диссектором рассекают электроножом. Через дефект вводят зажим, втягивают с его помощью мочеточник в мочевой пузырь и проверяют правильность выбора места для нового устья. Затем мочеточник убирают из мочевого пузыря и ножницами Лахея формируют подслизистый туннель.

Рис.7. Конец мочеточника фиксируют синтетической рассасывающейся нитью 4-0 к краю отверстия
Конец мочеточника фиксируют синтетической рассасывающейся нитью 4-0 к краю отверстия, глубоко прошивая стенку мочевого пузыря. Завершают формирование анастомоза 4-5 узловыми швами, захватывая слизистую оболочку мочевого пузыря и наполовину толщины стенки мочеточника. Если мочевой пузырь не удается поднять высоко, чтобы сформировать туннель достаточной длины, выполняют прямой уретеронеоцистоанастомоз, при котором велика вероятность пузырно-мочеточникового рефлюкса.
В мочеточник до почечной лоханки проводят хлорвиниловую трубку диаметром 8F, дистальный конец которой выводят наружу через стенку мочевого пузыря и контрапертуру в передней брюшной стенке. Трубку подшивают к коже шелковой нитью 1-0. При альтернативном способе устанавливают мочеточниковый стент с J-образными концами и 2-3 узловыми швами 4-0 сшивают адвентицию мочеточника и стенку мочевого пузыря в зоне нового мочеточникового отверстия.

Рис.8. Двумя пальцами, введенными в мочевой пузырь, приподнимают его и удерживают рядом с сухожилием малой поясничной мышцы
Двумя пальцами, введенными в мочевой пузырь, приподнимают его и удерживают рядом с сухожилием малой поясничной мышцы на 2 см выше места имплантации мочеточника. Мочевой пузырь фиксируют 5-6 швами синтетической рассасывающейся нитью 1-0 или 2-0 к сухожилию малой поясничной мышцы и брюшку большой поясничной мышцы выше и латеральнее подвздошных сосудов. Если сухожилие малой поясничной мышцы не выражено, следует глубже захватывать брюшко мышцы, чтобы добиться прочной фиксации и не допустить прорезывания швов во время сокращений детрузора. Следует соблюдать осторожность, чтобы не захватить в шов бедренно-половой нерв. Швы завязывают нетуго во избежание некроза стенки мочевого пузыря.
Через контрапертуру в мочевой пузырь вводят катетер Фолея или Малеко. Это особенно необходимо при сомнениях в надежности анастомоза. Ушивают дефект брюшины над верхушкой мочевого пузыря. Подслизистую основу мочевого пузыря ушивают непрерывным швом кетгутовой нитью 3-0, мышечную оболочку и адвентицию -узловыми швами синтетической рассасывающейся нитью 2-0. Вблизи зоны операции в позадипузырное пространство устанавливают дренажную трубку, рану послойно ушивают. Через 2-3 дня после прекращения отделяемого из раны дренажи удаляют. Мочеточниковый стент удаляют через 1 нед после операции и выполняют цистографию. Если на цистограмме отсутствуют затеки контрастного вещества, надлобковый дренаж удаляют.
ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ
Непрекращающееся отделяемое из раны — показание к восходящей цистографии, которая позволяет исключить подтекание мочи в зоне уретеронеоцистоанастомоза. Введение мочеточникового стента с J-образными концами и уретрального катетера способствует закрытию свища. Обструкция может возникнуть в результате сужения мочеточника в подслизистом туннеле или в зоне нового устья либо в результате перегиба мочеточника во время фиксации мочевого пузыря. Для устранения обструкции необходимо эндоскопически установить мочеточниковый стент.
Комментарий М. Дроллера (M. Droller)
Операция подтягивания мочевого пузыря с подшиванием его к поясничной мышце позволяет преодолеть трудности, связанные с отведением мочи при поражении нижней трети мочеточника. Это — альтернатива более сложным способам отведения мочи или даже удалению функционирующей почки, к которым прибегают исключительно из-за поражения мочеточника. Подтягивание мочевого пузыря к поясничной мышце обеспечивает значительное его удлинение, при котором он может достигать даже средней трети мочеточника.
Наиболее важно при этой операции обеспечить достаточную подвижность мочевого пузыря, чтобы его можно было подтянуть вверх к неизмененному мочеточнику, а также зафиксировать заднюю его стенку выше уровня подвздошных сосудов для формирования уретеронеоцистоанастомоза без пузырно-мочеточникового рефлюкса и натяжения мочеточника. Хотя благодаря мобильности, присущей мочевому пузырю, его иногда легко удается подшить к поясничной мышце, чаще возникает необходимость в его дополнительном удлинении путем пересечения сосудисто-нервного пучка, противоположного уретеронеоцистоанастомозу, и выделении его стенки до уровня нижней мочепузырной артерии. Иногда для удлинения мочевого пузыря приходится рассекать его стенку на значительном протяжении.
Если для компенсации недостаточной длины мочеточника необходима реконструкция по Боари, то на передней стенке мочевого пузыря выше предшествующей цистотомии выкраивают ромбовидный лоскут. Затем его вытягивают в сторону мочеточника, а дефект мочевого пузыря ушивают вертикальными швами. Лоскут должен быть достаточной длины, чтобы его можно было фиксировать узловыми швами рассасывающейся нитью к поясничной мышце выше общих подвздошных сосудов.
Не следует захватывать слишком большой объем поясничной мышцы при фиксации мочевого пузыря, поскольку при этом возможны боли после операции, ограничение подвижности ноги и некроз тканей, приводящий к прорезыванию швов. Следует соблюдать осторожность, чтобы не захватить в шов ветви бедренно-полового нерва. После формирования уретеронеоцистоанастомоза (прямого или антирефлюксного) устанавливают постоянный мочеточниковый стент, который выводят через отдельную контрапертуру в стенке мочевого пузыря и на коже.
Такая методика сводит к минимуму опасность мочевых затеков, которые могут нарушить заживление тканей и привести к развитию фиброза. Дефект в стенке мочевого пузыря (оставшийся после цистотомии или после выкраивания лоскута для удлинения мочевого пузыря до срединной или верхней трети мочеточника) следует герметично ушить 2 рядами швов: 1-м — непрерывным, накладываемым рассасывающейся нитью на мышечный слой и слизистую оболочку, и 2-м — узловым серозно-мышечным швом. Дренажные трубки устанавливают выше разреза мочевого пузыря и в области уретеронеоцистоанастомоза так, чтобы их концы не соприкасались с линией швов. Мочевой пузырь дренируют уретральным катетером, чтобы не допустить его переполнения и натяжения швов. Дренирование надлобковым катетером обычно не требуется.
Подтягивание мочевого пузыря с подшиванием к поясничной мышце — надежная и эффективная операция, которая нередко позволяет восстановить непрерывность мочевых путей и избежать отведения мочи, а иногда — даже удаления почки.
Хинман Ф.
Опубликовал Константин Моканов
Источник
овреждения мочеточника и мочевого пузыря во время операции
Повреждения мочеточника и мочевого пузыря во время операции
С учетом того, что половые органы и мочевые пути анатомически тесно взаимосвязаны, даже самый опытный хирург может повредить мочеточник и мочевой пузырь. Конечно, до начала радикальной или расширенной операции при злокачественных новообразованиях половых органов важно распознать основные структуры мочевыводящего тракта.
Диагностическая операция в забрюшинном пространстве и вскрытие латеральных забрюшинных пространств (параректального и околопузырного) способствуют распознаванию мочеточника и латеральных полостей. Если необходима резекция медиальной брюшины таза, мочеточник должен быть мобилизован латерально (уретролизис). Такое выделение мочеточника может простираться через всю полость таза по направлению к мочевому пузырю, но, дойдя до маточной артерии, пересекающей мочеточник, используют технологии, как при радикальной гистерэктомии II или III типа.
Распознать мочевой пузырь, как правило, довольно легко; однако иногда вследствие анатомической деформации при распространенном злокачественном новообразовании в результате ЛТ или обширного спаечного процесса после предшествующей операции мочевой пузырь трудно найти.
Для распознавания мочевого пузыря используют ретроградный метод его наполнения через баллонный катетер Фоли. Растяжение мочевого пузыря облегчает диссекцию матки или опухоли мочевого пузыря. Открытие позадилобкового пространства (пространства Ретциуса) и околопузырного пространства также способствует распознаванию и защите мочевого пузыря.
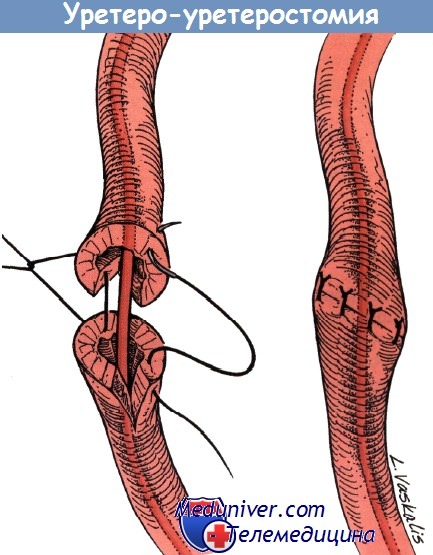
При повреждение мочеточника на уровне верхней границы входа в таз при выполнении уретероуретеростомии используют прерывистый шов 4-0 из рассасывающегося шовного материала.
Создают анастомоз над мочеточниковым стентом и проводят аспирационный дренаж.
Повреждение мочевого пузыря, как правило, легко корректировать во время операции. Рассечение в верхушке мочевого пузыря необходимо ушить двухрядным швом, используя тонкий рассасывающийся шовный материал (3-0 или 2-0). Для заживления мочевого пузыря необходим пассивный дренаж через баллонный катетер Фоли в течение 5 дней.
При цистотомии существует высокий риск формирования свища и окклюзии мочеточника; эти осложнения иногда трудно распознать. При подозрении на повреждение мочевого пузыря он должен быть заполнен стерильным раствором индигокармина ретроградно.
Если повреждено основание мочевого пузыря, важно определить расположение устьев мочеточников. Это можно сделать при цистоскопии или при вскрытии верхушки мочевого пузыря и непосредственной визуализации устьев мочеточников. С этой целью можно также в/в ввести индигокармин. Ушивание мочевого пузыря проводят двухрядным швом, используя тонкий рассасывающийся шовный материал.
Если цистотомия произошла рядом е устьем мочеточников, необходимо осторожно ввести ретроградный стент, чтобы убедиться в отсутствии окклюзии или сужения. Если органы таза были предварительно облучены, мы рекомендуем установить J-образный сальниковый лоскут между мочевым пузырем и сводом влагалища, чтобы обеспечить кровоснабжение этой области. Для дренирования следует оставить баллонный катетер Фоли в течение нескольких недель; перед удалением катетера необходимо выполнить цистографию.
Повреждение мочеточника устраняется несколькими методами в зависимости от его локализации и объема. Повреждение мочеточника выше верхней границы входа в таз обычно ликвидируется плотным анастомозом через уретральный стент. Повреждения ниже верхней границы входа в таз устраняется уретероцистонеостомией с помощью подшивания к поясничной мышце или пластикой мочеточника по методу Боари. Для предотвращения мочевого затека необходимо установить в тазовой полости закрытую дренажную трубку.
При подозрении на повреждение мочеточника необходимо в/в введение индигокармина, чтобы выявить подтекание окрашенной мочи. Если место повреждения мочеточника смято зажимом или лигатурой, установка двойного J-стента на 6 нед., как правило, позволяет восстановить поврежденный мочеточник и предупредить сужение его просвета.
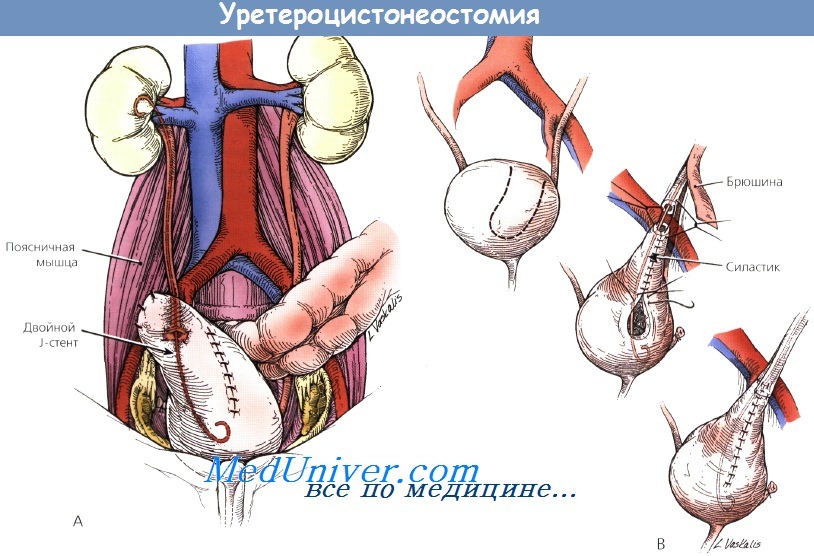
(А) Уретероцистонеостомия с помощью подшивания к поясничной мышце.
Мочевой пузырь мобилизуют и подшивают к поясничной мышце рядом с местом планируемого уретеровезикального анастомоза.
(В) Пластика мочеточника по методу Боари.
Пласт, сформированный из верхушки мочевого пузыря, сворачивают в трубку для замены дистального отдела мочеточника и присоединяют к проксимальному отделу мочеточника с помощью анастомоза.
Необходима закрытая вакуум-аспирация.
— Также рекомендуем «Послеоперационная обструкция мочеточника и свищ мочевого пузыря»
Оглавление темы «Осложнения в онкогинекологии»:
- Лечение тромбоза глубоких вен — антикоагулянтная терапия
- Диагностика тромбоэмболии легочной артерии (ТЭЛА)
- Синдром верхней полой вены — диагностика, лечение
- Непроходимость желчных путей и желтуха в онкогинекологии
- Лечение повреждений сосудов во время операции в онкогинекологии
- Методика ушивания подчревной (внутренней подвздошной) артерии
- Лечение геморрагического шока в гинекологии
- Повреждения мочеточника и мочевого пузыря во время операции
- Послеоперационная обструкция мочеточника и свищ мочевого пузыря
- Нарушение функции мочевого пузыря после операции
Источник