Дифференциальный диагноз опухоли мочевого пузыря
Содержание статьи
Рак мочевого пузыря
Злокачественная опухоль или рак мочевого пузыря — это опасное, а зачастую и смертельное новообразование, изначально исходящее из слизистой мочевого пузыря, способное поразить как располагающиеся рядом с мочевым пузырем органы (предстательную железу, мочеиспускательный канал, матку, прямую кишку), так и отдаленные (легкие, печень, кости, головной мозг).
Злокачественные опухоли мочевого пузыря, классификация, стадии
В зависимости от вида клеток, из которых происходит опухоль, выделяют разные типы рака мочевого пузыря. Наиболее распространена уротелиальная, или переходно-клеточная, карцинома. Она встречается в 90–95% случаев. Гораздо реже опухоль представляет собой аденокарциному, плоскоклеточный рак, мелкоклеточную карциному, саркому (злокачественную опухоль из соединительной ткани).
Стадии рака мочевого пузыря:
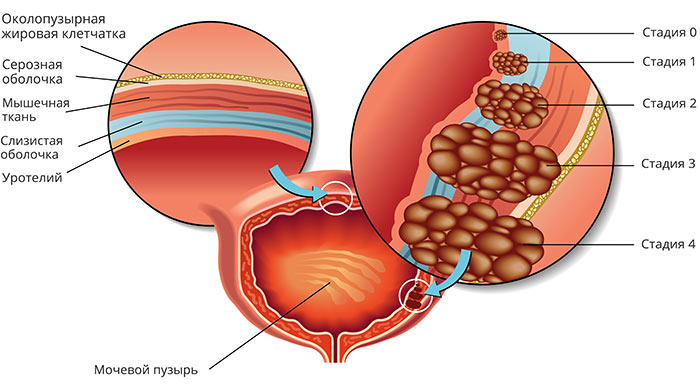
- I — опухоль находится в пределах уротелия (слизистой оболочки) и не прорастает глубже.
- II -опухоль проросла глубже в стенку мочевого пузыря, но все еще не прорастает за его пределы.
- III — опухоль проросла за пределы мочевого пузыря и распространилась на окружающие ткани.
- IV — рак мочевого пузыря с метастазами.
Причины рака мочевого пузыря, факторы риска
Известно, что существуют факторы, которые повышают риск онкологии мочевого пузыря. На некоторые из них можно повлиять, на другие (такие как наследственность и возраст) нельзя:
- Самый значимый фактор риска — курение. У курильщиков заболевание возникает в три раза чаще, чем у некурящих людей. Считается, что примерно половина случаев рака мочевого пузыря у мужчин и женщин связана с курением. Табачный дым содержит токсичные вещества, которые попадают в кровь и выделяются вместе с мочой. Они задерживаются в мочевом пузыре и вызывают злокачественное перерождение клеток слизистой оболочки.
- Некоторые профессии предполагают контакт с вредными веществами, которые повышают вероятность возникновения злокачественных опухолей мочевого пузыря. В группе повышенного риска работники предприятий, которые занимаются производством красителей (воздействие бензидина и бета-нафтиламина), резиновой, кожевенной, текстильной, лакокрасочной продукции, художники, машинисты, парикмахеры (воздействие веществ, которые входят в состав красок для волос), водители грузовиков (воздействие продуктов сгорания дизельного топлива).
- Было замечено, что раком мочевого пузыря реже страдают люди, которые пьют много жидкости. Вероятно, причина в том, что мочевой пузырь у них регулярно очищается.
- Чаще всего заболевание диагностируют в старшем возрасте. Более 90% пациентов с раком мочевого пузыря — люди старше 55 лет.
- У мужчин риски выше, чем у женщин.
Как избежать рака мочевого пузыря? На что обратить внимание?
- Извечный совет всех врачей — не курите. Не курите вообще.
- Частный совет онкоуролога: убедитесь, что вы не используете бензидиновых красителей в творчестве.
- Не задерживайте мочу, лучше посетить туалет каждые 2-3 часа, чем мочиться раз в день.
- И если вдруг в моче показалась кровь, даже капелька, то срочно, в этот же день — к урологу.
Особенно опасно появление крови в моче без боли, жжения и учащения мочеиспускания. Чаще всего это означает, что кровотечение происходит из опухоли мочевого пузыря. Также важным является ежегодная диспансеризация у уролога: УЗИ почек и мочевого пузыря, особенно для тех, у кого родственники болели раком мочевого пузыря.
Что делать, если у близкого человека выявили опухоль мочевого пузыря?
На приём к онкоурологу. Максимально возможно – быстро. Онкоуролог выполнит ряд диагностических процедур и предложит тот или иной вариант лечения. Важно понимать, что способы лечения рака мочевого пузыря разных стадий имеют кардинальные отличия. И чем раньше опухоль выявлена, тем больше шансов, что лечение будет радикальным. Не относитесь равнодушно к появлению даже слабого красного окрашивания в моче, это может иметь самые печальные последствия.
Симптомы злокачественных опухолей мочевого пузыря
Чаще всего признаки злокачественных опухолей мочевого пузыря неспецифичны, в большинстве случаев они бывают вызваны другими заболеваниями. Установить точный диагноз можно только после обследования.

Обычно первый признак рака мочевого пузыря — примеси крови в моче. Они могут окрашивать мочу в оранжевый, розовый, темно-красный цвет. Кровь может появиться один раз, а потом моча несколько недель или месяцев снова выглядит нормально.
Другие возможные симптомы:
- Частые мочеиспускания.
- Боли, рези во время мочеиспусканий.
- Затруднение во время мочеиспускания, слабая струя мочи.
При запущенном злокачественном образовании мочевого пузыря возникают такие симптомы, как боли в пояснице, невозможность помочиться, постоянная слабость и усталость, снижение аппетита и потеря веса, боли в костях, отеки на ногах.
Многие из симптомов, перечисленных выше, возникают при аденоме простаты у мужчин, мочекаменной болезни, отеке слизистой оболочки мочевого пузыря при цистите и других заболеваниях.
Особенности и симптомы рака мочевого пузыря у женщин
Несмотря на различия в строении женской и мужской мочеполовой системы, признаки рака мочевого пузыря у женщин и мужчин не различаются. Есть только один небольшой нюанс: женщины чаще игнорируют кровь в моче, особенно если она появилась незадолго до месячных или во время них. Из-за этого они позже обращаются к врачу.
Некоторые факты:
- Женщины страдают злокачественными опухолями мочевого пузыря реже, чем мужчины.
- Шансы среднестатистической представительницы прекрасного пола заболеть этим онкозаболеванием — 1:88.
- У женщин заболевание обычно диагностируют в более позднем возрасте, чем у мужчин.
- Обычно у женщин обнаруживают менее агрессивные и менее инвазивные опухоли.
- Но если обнаружен запущенный инвазивный рак, шансы выжить у женщины ниже, чем у мужчины.
Особенности рака мочевого пузыря у мужчин
- Мужской пол — фактор риска рака мочевого пузыря. У мужчин заболевание встречается чаще, чем у женщин.
- Шансы мужчины заболеть данной онкопатологией в течение жизни — 1:26.
- У мужчин рак мочевого пузыря обычно диагностируют в более раннем возрасте, чем у женщин, опухоль обычно оказывается более агрессивной и инвазивной.
- У мужчин опухоль может имитировать симптомы аденомы простаты.
Что важно в диагностике рака мочевого пузыря?
Методы диагностики:
- ТУР-биопсия,
- цистоскопия.
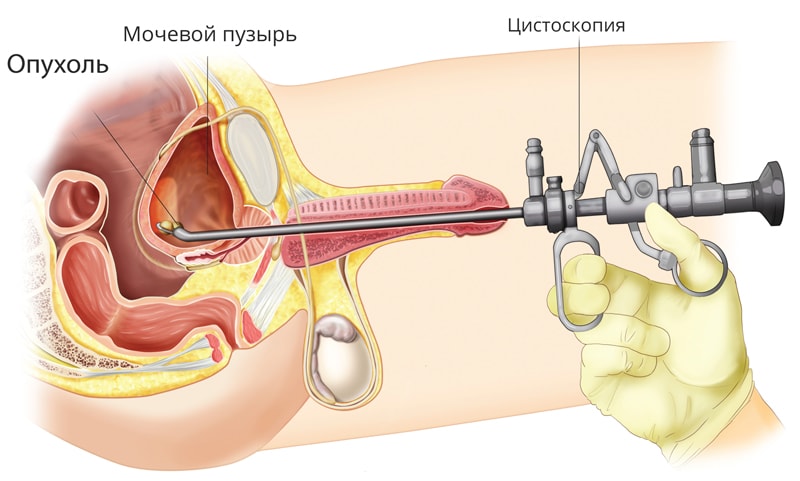
Первое и совершенно необходимое исследование — это цистоскопия. Многие знают про гастроскопию — процедуру осмотра желудка. Практически так же можно определить и цистоскопию — осмотр внутренней поверхности мочевого пузыря.
В Европейской онкологической клинике используются современные цистоскопы Karl Storz и Olympus, процедура выполняется с обезболиванием.
Еще один важный способ диагностики рака мочевого пузыря — ТУР-биопсия. Через мочеиспускательный канал без внешних разрезов вводится специальный инструмент — резектоскоп. Опухоль удаляется в пределах здоровых тканей и отправляется на гистологическое исследование и цитологию мочевого пузыря. И здесь применение фотодинамической диагностики позволяет расширить возможности стадирования: ведь ТУР – это не только диагностика, но в ряде случаев и способ лечения опухоли мочевого пузыря. В синем цвете хирургу видны самые мелкие участки слизистой, пораженных опухолью, для возможности их полного удаления.
Безусловно, важны такие исследования, как компьютерная томография, рентгенография грудной клетки, УЗИ органов брюшной полости. КТ позволяет оценить наличие и размер метастазов, находить пораженные лимфатические узлы, понять, успела ли опухоль выйти за пределы мочевого пузыря и поразить прямую кишку, матку, предстательную железу. Рентгенография грудной клетки делает возможным исключение метастазов в легкие, а УЗИ – в печень.
Методы лечения рака мочевого пузыря
Способ лечения зависит от стадии рака мочевого пузыря. На первых стадиях возможно сохранение мочевого пузыря, хирургическим способом удаляется только сама опухоль. Как было сказано выше, для этого используется ТУР – трансуретральная резекция – операция без каких-либо разрезов, через мочеиспускательный канал. Резко уменьшает количество рецидивов использование фотодинамической диагностики во время ТУР, ведь врач легко видит все пораженные участки мочевого пузыря. После удаления опухоли мочевого пузыря используется внутрипузырная химиотерапия или иммунотерапия: в мочевой пузырь курсами вливается либо химиопрепарат, активный против опухоли, либо вакцина БЦЖ. Введение противотуберкулезной вакцины БЦЖ при раке мочевого пузыря используется в медицине давно и увеличивает безрецидивную выживаемость больных.
Особым случаем является наличие опухоли мочевого пузыря, которая «сидит» прямо на устье мочеточника. Такая опухоль может блокировать отток мочи из почки. Для восстановления функции почки выполняется пункционная нефростомия – установка специальной трубочки в почку для восстановления оттока мочи.
К сожалению, удаление опухоли устья мочеточника сопряжено с обязательным повреждением этого органа. В Европейской онкологической клинике мы предлагаем удаление подобной опухоли при помощи трансуретральной резекции с сохранением мочеточника. Для этого мы пересаживаем мочеточник в верхнюю часть мочевого пузыря лапароскопическим способом, что позволяет избавить пациента от нефростомы.
Если же мы видим, что опухолей много, что имеются метастазы в местные лимфатические узлы, что опухоль слишком глубоко поражает стенку мочевого пузыря, то здесь необходимо решать вопрос об удалении мочевого пузыря и проведении облучения либо системной химиотерапии.
Необходимо понимать, что удаление мочевого пузыря – цистэктомия – это одна из наиболее сложных операций в урологии. Для обеспечения безопасности пациентов, кому показана цистэктомия, в Европейской онкологической клинике создан хирургический блок, отвечающий стандартам безопасности Израиля. Это мощная анестезиологическая и реанимационная служба, операционный зал, оснащенный самым современным оборудованием, позволяющим минимизировать кровопотерю. В блоке интенсивной терапии происходит круглосуточное врачебное наблюдение послеоперационных больных, постоянно мониторируются функции жизненно важных органов.
Как жить без мочевого пузыря, если онкоуролог рекомендует его удаление?
Самый неприятный вариант – удалили мочевой пузырь, а мочеточники вывели на кожу. У пациента нет резервуара для накопления мочи, она выходит в пластиковые мочеприемники, прикрепленные к телу. Качество жизни этих людей оставляет желать лучшего: это постоянный запах мочи, затруднения в гигиенических процедурах, резко повышенный риск инфекции почек, часто – невозможность просто выйти на улицу. Между тем, существует несколько способов создания нового мочевого пузыря, так называемая неоцистопластика. Изолируется участок кишечника, туда пересаживаются мочеточники, создается анастомоз (соединение) с мочеиспускательным каналом. Это позволяет пациенту мочиться как обычно.

Важно знать и понимать, что в лечении рака мочевого пузыря важна не только операция. Комплексный подход, совместные усилия хирурга-онкоуролога, химиотерапевта, радиолога зачастую помогают не только спасти жизнь пациенту, но и сохранить качество его жизни. В Европейской онкологической клинике по поводу каждого пациента с раком мочевого пузыря обязательно проводится консилиум этих специалистов, что позволяет достигнуть хороших результатов. В сложных неоднозначных случаях мы стараемся получить «второе мнение» наших коллег из ведущих университетских клиник Австрии, Германии и Израиля.
Почему при обнаружении маленькой опухоли врач-онкоуролог рекомендует выполнение расширенного обследования костей, печени, легких?
В онкологии нет понятия «маленькая опухоль». Есть понятие «стадия». В довольно большом количестве случаев первичная опухоль не превышает полсантиметра, однако она уже успела «забросать метастазами» отдаленные органы. Если просто удалить опухоль, даже удалить радикально, вместе с мочевым пузырем, то человека убьет метастаз, который вовремя не был выявлен.
Иммунотерапия при раке мочевого пузыря
Иммунотерапия — современное, активно развивающееся направление в лечении онкологических заболеваний, на которое многие врачи и ученые возлагают большие надежды. Применяется она и при злокачественных опухолях мочевого пузыря.
Внутрипузырное введение вакцины БЦЖ практикуется уже более 30 лет. В мочевой пузырь, зачастую после трансуретральной резекции опухоли на ранней стадии, вводят ослабленные туберкулезные палочки. Они не могут вызвать туберкулез, но активируют клетки иммунной системы, которые начинают «замечать» и атаковать опухоль.
Более современное направление в иммунотерапии злокачественных опухолей мочевого пузыря — применение ингибиторов контрольных точек. Контрольные точки — это молекулы, которые использует иммунная система, чтобы не допустить атаки на здоровые ткани. Эти молекулы иногда используют опухолевые клетки, чтобы подавить иммунный ответ. Ингибиторы контрольных точек помогают снять этот блок:
- Блокаторы PD-L1: атезолизумаб (Тецентрик), авелумаб (Бавенсио), дурвалумаб (Имфинзи).
- Блокаторы PD-1: ниволумаб (Опдиво), пембролизумаб (Кейтруда).
Цены в Европейской онкологической клинике на лечение рака мочевого пузыря
- Консультация онколога — 5100 руб.
- Консультация химиотерапевта — 6900 руб.
- Проведение внутрибрюшной химиотерапии (инфузия, без стоимости лекарственных препаратов) — 19100 руб.
- Резекция мочевого пузыря — 61000 руб.
- Резекция мочевого пузыря с резекцией мочеточника — 93800 руб.
- Трансуретральная резекция (ТУР) мочевого пузыря — 120000 руб.
- Расширяющая кишечная пластика мочевого пузыря — 85300 руб.
- Проведение химиотерапии (инфузия, без стоимости лекарственных препаратов) — 15000 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 15000 руб.
- Анти PD-1 терапия — 334000 руб.
Источник
Диагностика опухолей мочевого пузыря
Сложности в диагностике рака мочевого пузыря в большинстве случаев возникают вследствие бессимптомного течения заболевания на ранних стадиях. Точная диагностика рака мочевого пузыря позволяет определить стадию заболевания, степень распространения опухолевого процесса, что, безусловно, важно для выбора вида лечения.
Среди диагностических методов важное место занимает цитологическое исследование мочи. В диагностике низкодифференцированных опухолей и внутриэпителиального рака эффективность его равна 95%, а в диагностике высокодифференцированных опухолей — только 10—50%. Цитологическое исследование мочи необходимо при цистоскопическом выявлении аномалий слизистой оболочки, не имеющих макроскопического характера опухоли. В отличие от гистологического метода для цитологического исследования требуется значительно меньшее количество материала, из которого можно быстро, в течение нескольких минут приготовить цитологический препарат (мазок, отпечаток). Данное исследование является полезным и в определении резидуальной опухоли после проведения трансуретральной резекции и может служить прогностическим фактором рецидива рака.
Необходимо отметить, что частота ложноотрицательных результатов при использовании данного метода достигает 20%, в 1—12% случаев получают ложноположительные результаты, что связано с атипией уротелия, воспалением или изменениями, вызванными лучевой или химиотерапией.
С появлением современных методик, позволяющих определить антиген опухоли мочевого пузыря с помощью исследования опухолевого антигена мочевого пузыря (bladder tumor antigen) или NMP 22, чувствительность и специфичность исследования мочи повышаются.
С помощью проточной цитометрии определяют содержание ДНК в клетках, что является диагностическим и прогностическим фактором в отношении прогрессирования и рецидивирования опухоли. Чувствительность проточной цитометрии примерно в 1,5 выше обычного цитологического исследования (40%). Данный метод позволяет определять количество анеуплоидных клеток, повышенную пролиферативную активность, что свидетельствует о наличии рака мочевого пузыря.
Анеуплоидные популяции клеток обычно выявляют при низкодифференцированном и внутриэпителиальном раке и обусловливают самый неблагоприятный прогноз (частота рецидивов 87%, прогрессии 60%), в то время как диплоидные — при высокодифференцированных формах рака мочевого пузыря (частота рецидивов 34%, прогрессии 2%).
Количественный анализ флюоресцентного изображения — цитологическая методика, которая заключается в количественном определении содержания ДНК в отдельных клетках. Приданной методике используется флюоресцентный микроскоп, соединенный с компьютером, для получения автоматического изображения ядра каждой клетки и определения флюоресценции, которая пропорциональна содержанию ДНК. Таким способом количественный анализ флюоресцентного изображения определяет отдельные клетки, в которых изменено содержание ДНК, что характерно для злокачественых новообразовании.
Ультразвуковое исследование мочевого пузыря производится путем трансабдоминального, трансректального или трансуретрального сканирования. Не во всех случаях возможна убедительная диагностика глубины инвазии опухоли при ультразвуковом исследовании, в чем данный метод уступает компьютерной и магнитно-резонансной томографии. Ультразвуковое исследование также имеет существенные ограничения в распознавании опухолей, располагающихся в области шейки, передней стенки, верхушки мочевого пузыря, простатического отдела уретры. Чувствительность и специфичность трансабдоминальной ультрасонографии в диагностике поверхностных опухолей мочевого пузыря составляет примерно 54—72% (рис. 1, а, б).
Рис. 1. а — экскреторная урограмма с нисходящей цистограммой; б — нисходящая цистограмма того же больного после операции.
Трансректальное ультразвуковое исследование позволяет практически в 100% случаев определять степень инвазии опухоли, если последняя располагается в шейке мочевого пузыря или треугольнике Льето, но малоинформативно при поражении боковой стенки и верхушки мочевого пузыря — 55,5%.
Трансуретральное ультразвуковое сканирование является наиболее инвазивным в этой группе методов. Точность этого метода превышает таковую при других видах сканирования, однако уступает точности цистоскопии и биопсии мочевого пузыря. Необходимо помнить, что ряд вторичных изменений (инкрустация опухоли или гематома) может давать ложное представление об объеме и характере поражения.
Ультразвуковое исследование также малоинформативно в диагностике опухолей небольших размеров, опухолей в трабекулярной стенке мочевого пузыря и при микроцистите.
Совершенствование ультразвукового оборудования привело к созданию аппаратов, позволяющих получить трехмерное изображение мочевого пузыря (3D-режим), что облегчает диагностику объемных поражений мочевого пузыря.
Компьютерная томография является одним из точных и специфичных методов диагностики при раке мочевого пузыря. Ограничениями для метода являются опухоли мочевого пузыря размером менее 1 см и опухоли малых размеров нежно-ворсинчатой структуры. Так как рентгенологическая плотность опухоли и стенки мочевого пузыря одинакова, при компьютерной томографии не удается разграничить поверхностные опухоли (Та, Т1) от инвазии в стенку мочевого пузыря (рис. 2).
Рис. 2. а — ультразвуковая картина поверхностной опухоли мочевого пузыря; б — трехмерная ультразвуковая картина опухоли мочевого пузыря.
Роль экскреторной урографии возрастает в случаях обнаружения опухоли мочевого пузыря и изменений со стороны верхних мочевых путей (пислоказия и коэктазия и др.). Последние могут быть связаны с поражением опухолевым процессом мочеточника и чашечно-лоханочной системы, так как известно что опухоль верхних мочевых путей и опухоль мочевого пузыря по морфологической структуре идентичны. Изменения верхних мочевых путей может быть обусловлено также сдавлением либо прорастанием опухолевого новообразования в устье мочеточника.
Опухоль мочевого пузыря при выполнении экскреторной урографии расслаивается по дефекту наполнения контрастного вещества на нисходящей цистограммe. Однако данное исследование позволяет выявить лишь 60% опухолей мочевого пузыря. Поэтому в подобных ситуациях необходимо проведение цистоскопического исследования в сочетании с уретеропиелоскопией — наиболее информативным методом в выявлении опухолей верхних мочевых путей. При невозможности выполнения последней, можно прибегнуть к ретроградной пиелоуретрографии.
Однако компьютерная томография предоставляет важную информацию в экстравезикальном распространении опухоли (стадии Т3b, Т4), наличия отдаленных метастазов (рис. 3).
Рис. 3. Компьютерная томограмма поверхностной опухоли мочевого пузыря
В областях, смежных с мочепузырно-простатической или мочепузырно-влагалищной частью органа, отмечается недостаточная дифференцировка слоев, это снижает диагностические возможности компьютерной томографии в oпределении опухолевого процесса в этих областях.
Компьютерная томография не может дифференцировать опухолевую ткань лимфатического узла от его гиперплазии. Вовлечение лимфатических узлов в опухолевый процесс возможно только при размерах лимфоузла более 1,5 см. Точность компьютерной томографии в определении метастазов в лимфатические узлы составляет от 70 до 90%, при этом ложноотрицательные результаты наблюдаются в 25—40% случаев, ложноположительные — в 15%. Биопсия или аспирационная цитология, проведенная под контролем компьютерной томографии, является методом, альтернативным диагностической лимфаденэктомии и посредством открытого оперативного доступа или лапароскопии.
Магнитно-резонансная томография имеет ряд преимуществ по сравнению с другими источниками получения изображения при диагностике рака мочевого пузыря: возможность получения многоплоскостного изображения, отсутствие ионизирующего излучения, высокая разрешающая способность при распознавании внутренних структур. Магнитно-резонансная томография превосходит по диагностической ценности компьютерную томографию и ультразвуковое исследование в определении стадии рака мочевого пузыря. Методика позволяет лучше визуализировать верхушку мочевого пузыря, треугольник Льета прямую кишку, предстательную железу и семенные пузырьки, надежно распознает опухоли мочевого пузыря размером более 1,5 см. Для оценки слизистой оболочки мочевого пузыря и инвазии опухоли в окружающую орган жировую ткань используются Т1-взвешенные изображения, в то время как для определения инфильтрации мышечного слоя органа — Т2-взвешенные изображения (рис. 4).
Рис. 4. Магнитно-резонансная томография. Опухоль мочевого пузыря
Магнитно-ядерный резонанс обладает большей диагностической значимостью в определении метастазов в лимфатические узлы. Частота выявления поражения лимфоузлов при компьютерной томографии составила 48%, при использовании магнитно-ядерного резонанса — 94%. Однако оба метода не позволяют различить микрометастатическое поражение лимфатических узлов.
Цитоскопическое исследование является основным диагностическим пособием при первичном и рецидивном раке мочевого пузыря, несмотря на появление новых мало- и неинвазивных способов диагностики (компьютерная и магнитно-резонансная томография, ультразвуковое сканирование, цитологическое исследование, ДНК-проточная цитометрия, различные скрининг-тесты и др.). С помощью цистоскопии определяют локализацию, размеры, количество опухолевых образований мочевого пузыря, макроскопическую структуру опухоли (папиллярная или плотная), расположение по отношению к устьям мочеточников и шейки мочевого пузыря, изменения слизистой оболочки органа.
Эндоскопическое определение макроскопической формы опухоли мочевого пузыря позволяет заподозрить конкретную гистологическую форму опухоли и тем самым определить объем необходимого оперативного вмешательства (рис. 5).
Рис. 5. Папиллярная опухоль мочевого пузыря.
Динамическая цистоскопия заключается в тщательном визуальном исследовании мочевого пузыря при его постепенном наполнении и опорожнении. Заполнение органа жидкостью под действием гидростатического давления позволяет постепенно осмотреть все стенки органа. Передняя стенка мочевого пузыря может быть наиболее эффективно осмотрена при незначительном наполнении органа и отсутствии «воздушных пузырей» в поле зрения. В каждом случае необходимо достигать наибольшего наполнения мочевого пузыря, что дает возможность, во-первых, определить истинную емкость органа при условии выполнения исследования под общим обезболиванием и, во-вторых, оценить истинный объем опухоли и количество макроскопически сохранной слизистой оболочки в случаях обширного множественного экзофитного роста.
При выполнении динамической цистоскопии особое внимание уделяется степени подвижности стенок мочевого пузыря в области расположения опухоли (либо участка, подозрительного на опухоль) и смежных с ней зон органа. Выполнение этого приема позволяет определить ригидность стенки мочевого пузыря при его гидростатическом заполнении (опорожнении), которая, как правило, встречается у больных раком мочевого пузыря в стадии Т3-Т4.
Фиброцистоскопия производится с помощью гибких эндоскопов. Использование подобного инструмента особенно оправдано в диагностике заболеваний мочевого пузыря у мужчин.
Гибкие эндоскопы выгодно отличаются от жестких тем, что значительно уменьшают дискомфорт и болевые ощущения, возникающие при использовании жесткого инструментария. Технические возможности этих эндоскопов обеспечивают беспрепятственный осмотр всей поверхности мочевого пузыря.
Биопсия мочевого пузыря является единственным методом верификации опухолевого процесса, с помощью которого можно оценить гистологическую структуру опухоли и определить степень дифференцировки опухолевых клеток. Различают «холодную» биопсию, производимую специальными эндоскопическими щипцами, и трансуретральную биопсию, выполняемую с помощью трансуретральной резекции петлевым электродом. Обе методики имеют преимущества и недостатки.
При выполнении «холодной» биопсии не нарушается структура полученной ткани, что облегчает последующий гистологический анализ. Биопсия мочевого пузыря предполагает получение материала не только из самой опухоли мочевого пузыря, но и из разных участков неизмененной слизистой оболочки органа, непосредственно прилежащих к опухоли, и других стенок мочевого пузыря. Подобная «ступенчатая» биопсия представляет информацию о распространенности опухолевого процесса, однако частота обнаружения в биопсийных образцах, взятых из не измененной на глаз слизистой дисплазии или внутриэпителиального рака, составляет всего лишь 15- 20%. Для установления стадии заболевания данный вид биопсии недостаточно точен, так как с его помощью можно получить лишь поверхностные участки опухоли, в то время как для определения инвазии мышечного слоя опухоли необходимо исследование более глубоких слоев, полученных из основания опухоли и подлежащих тканей.
Трансуретральная биопсия более информативна для определения стадии заболевания, что важно для разработки тактики лечения. Биопсия заключается в последовательном удалении всей экзофитной части опухоли, поверхностного и глубокого мышечного слоя, краев резецированной поверхности. Данная методика дает возможность получить большой по объему гистологический материал и с большей достоверностью оценить истинную стадию опухолевого процесса и степень морфологической дифференцировки опухолевых клеток.
В последние годы в практическую урологию внедрен новый метод диагностики поверхностных опухолей мочевого пузыря — фотодинамическая диагностика.
Данный метод диагностики основан на введении в мочевой пузырь (за 2-4 ч до исследования) 5-аминолевулиновой кислоты (5-AJIK), которая превращается в протопорфирин IX, избирательно накапливающийся в опухолевых тканях и вызывающий флюоресценцию опухолевых тканей при воздействии поляризованного синего света (рис. 6, а, б, в).
Рис. 6. а — папиллярная опухоль мочевого пузыря в белом свете; б — свечение опухоли в фиолетовом свете; в — очаг внутриэпительного роста непосредственно вблизи основной опухоли
Эндоскопическое вмешательство с использованием фотодинамической диагностики имеет бесспорные преимущества перед стандартной цистоскопией, выполняемой в стандартном белом свете. Применение флюоресцентной цистоскопии позволяет получать биопсийный материал из всех заинтересованных участков мочевого пузыря и тем самым оптимизировать диагностику эндоскопического исследования при опухолевом процессе мочевого пузыря (рис. 7).
Рис. 7. Тангенциальное свечение
Дифференциальная диагностика
Опухоли мочевого пузыря необходимо дифференцировать от патологических процессов, которые при цистоскопии имеют большое сходство с опухолью, а иногда и неотличимы от нее. К таким процессам относят туберкулезные или сифилитические опухолеподобные грануляции в мочевом пузыре, туберкулезные и простые язвы мочевого пузыря.
Цистоскопическая картина при прорастающих в пузырь опухолях матки и придатков, предстательной железы, прямой кишки практически не отличается от таковой при раке мочевого пузыря. Дифференциальный диагноз труден, требуется всестороннее обследование больного.
При дифференцировании опухолей мочевого пузыря со всеми указанными выше заболеваниями наибольшее значение имеет биопсия.
У детей, особенно у девочек, дифференциальную диагностику проводят прежде всего с хроническим циститом. Трудности для диагностики представляют случаи сочетания опухоли с хроническим циститом. У этих детей предварительно проводится противовоспалительная терапия, направленная на ликвидацию цистита, и при повторной смотровой цистоскопии в условиях уменьшения воспалительного процесса удается достаточно точно установить или отвергнуть диагноз.
Лопаткин Н.А., Пугачев А.Г., Аполихин О.И. и др.
Урология
Опубликовал Константин Моканов
Источник