Цистоскопия мочевого пузыря рефлюкс
Содержание статьи
Пузырно-мочеточниковый рефлюкс
Шмыров О.С.
Пузырно-мочеточниковый рефлюкс (ПМР) — это ретроградный ток (заброс) мочи из мочевого пузыря в мочеточник. ПМР воздействует отрицательно на почку, создавая условия для активизации инфекции мочевых путей и хронического пиелонефрита, а также вызывает патологические изменения ткани почки со снижением её функции — рефлюкс нефропатию.
Моча, образуясь в ткани почки, далее попадает в почечную лоханку, из лоханки — в мочеточник, из мочеточника — в мочевой пузырь. В мочевом пузыря моча накапливается (фаза накопления мочи), и при сокращении мочевого пузыря выводится наружу через мочеиспускательный канал (фаза изгнания мочи).В норме, моча течёт только в направлении «от почки к мочеиспускательному каналу», что обеспечивается волнообразными сокращениями мышечных волокон лоханки и мочеточника, и наличием функционального клапана в месте впадения мочеточника в мочевой пузырь. Пузырно-мочеточниковый рефлюкс — заболевание, при котором ток мочи приобретает обратное направление, вследствие несостоятельности клапанного механизма пузырно-мочеточникового сегмента, т.е. моча забрасывается в мочеточник в фазу накопления мочи (пассивный рефлюкс), в фазу изгнания мочи (активный рефлюкс) или в обе фазы (смешанный рефлюкс).
Синонимами термина «пузырно-мочеточниковый рефлюкс» являются: пузырно-почечный рефлюкс и пузырно-лоханочный рефлюкс.
Основной опасностью существования пузырно-мочетоикового рефлюкса (ПМР) является рецидивирующая инфекция мочевыхпутей и рефлюкс- нефропатия, приводящие к ухудшению функции почки, или даже, в тяжёлых случаях, к потере функции почки.
Под термином «рефлюкс-нефропатия» понимают комплекс склеротических изменений в структуре почки, приводящих к замещению паренхимы почки — патологической соединительной тканью,неспособной выполнять почечную функцию.
Симптомы
Наиболее частым проявлением пузырно-мочеточникового рефлюкса является инфекция мочевых путей, в виде:
- лейкоцитурии (увеличение количества лейкоцитов в анализе мочи)
- пиелонефрита (повышение температуры тела, недомогание, увеличение количества лейкоцитов в анализе мочи, иногда боли в поясничной области)
Если у ребёнка любого возраста отмечается устойчивое увеличение количества лейкоцитов в анализе мочи — первое состояние, которое нужно диагностировать — ПУЗЫРНО-МОЧЕТОЧНИКОВЫЙ РЕФЛЮКС.
Диагностика
На первом этапе диагностики выполняется ультразвуковое исследование почек, мочеточников и мочевого пузыря. При расширении лоханки почки и мочеточника может быть заподозрен пузырно-мочеточниковый рефлюкс. При наличии признаков истончения паренхимы почек — требуется проведение дополнительного исслеования — ультразвуковой допплерографии почек. УЗДГ почек позволит выявить признаки рефлюкс-нефропатии.
Так же на начальном диагностическом этапе выявляются варианты дисфункции мочевого пузыря, которые могут быть причиной и(или) усугублять течение пузырно-мочеточникового рефлюкса, путём регистрации ритма спонтанных мочеиспуканий, выполнения УЗИ с полным и опорожнённым мочевым пузырём, функциональных исследований мочевого пузыря в случае необходимости.
Основным способом диагностики ПМР является микционная цистография.
Микционная цистография заключается в введении раствора, содержащего контрастное вещество в мочевой пузырь (через катетер) и выполнении рентгеновских снимков до и во время мочеиспускания. Если отмечен заброс контрастного вещества в мочеточник и лоханку почки — диагностируется ПУЗЫРНО-МОЧЕТОЧНИКОВЫЙ РЕФЛЮКС.
В зависимости от уровня ретроградного заброса контрастноговещества на цистографии и сопутствующих изменений размеров мочеточника и почечной лоханки разделяют 5 степеней ПМР (внутренняя ссылка):
- 1 степень — на цистографии контрастируется только нерасширенный мочеточник;
- 2 степень — контрастируется мочеточник и почечная лоханка, не расширены;
- 3 степень — мочеточник и лоханка незначительно расширены;
- 4 степень — контраст определяеся в умеренно извитом, расширенном мочеточнике и расширенной почечной лоханке;
- 5 степень — контрастируется коленообразно извитой, расширенный мочеточник и расширенная коллекторная система почки.
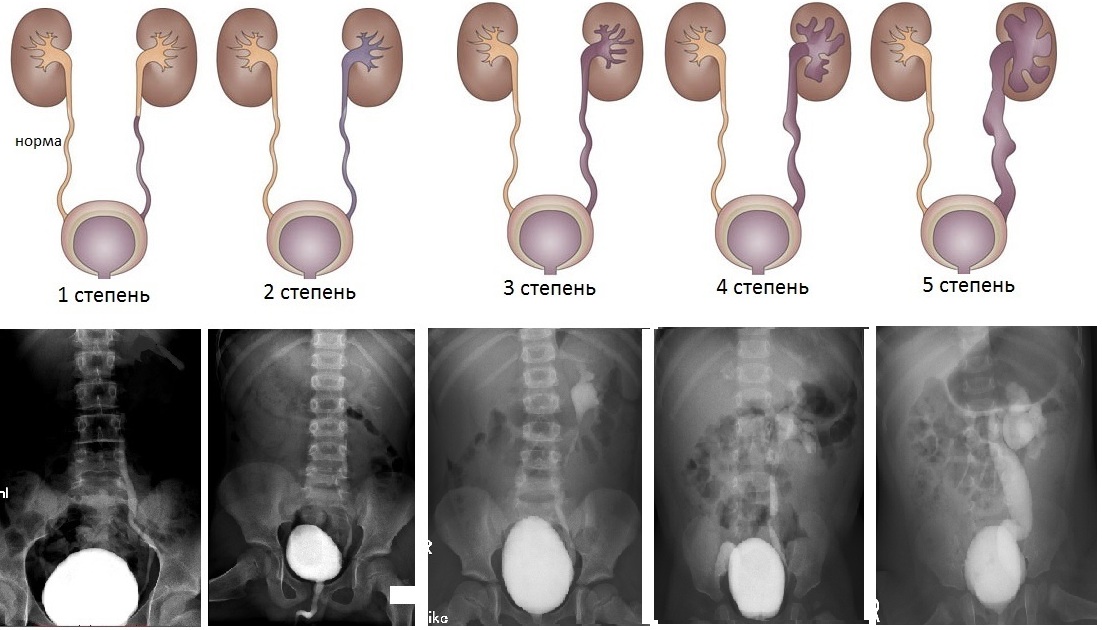 Рис.1 Градация пузырно-мочеточникового рефлюкса по степеням, в зависимости от уровня заброса контрастного вещества на цистографии.
Рис.1 Градация пузырно-мочеточникового рефлюкса по степеням, в зависимости от уровня заброса контрастного вещества на цистографии.
В ряде случаев, с целью исключения сопутствующих пороков верхних мочевых путей необходимо выполнение экскреторной урографии (введения контрастного вещества внутривенно и последующим выполнением серии рентгеновских снимков, с целью визуализации структуры лоханки почки и мочеточника и для выявления нарушения эвакуации контрастного вещества из верхних мочевых путей).
С целью оценки функции почек и выраженности рефлюкс-нефропатии выполняется радиоизотопное исследование почек — статическая нефросцинтиграфия.
Цистоскопия — инструментальное исследование, которое выполняется на этапе выбора тактики лечения. Технология выполнения цистоскопии: Через мочеиспускательный канал в полость мочевого пузыря вводится ЦИСТОСКОП — оптический прибор, имеющий вид стержня — трубки, диаметром от 1,2 до 4 мм (подбирается в зависимости от возраста), подключённый к видеокамере и экрану. Через цистоскоп осматривается полость мочевого пузыря, слизистая и устья мочеточников — отверстия, которыми открываются мочеточники в полость мочевого пузыря. Визуальная анатомия устьев мочеточников оказывает влияние на выбор тактики лечения пузырно-мочеточникового рефлюкса.
Лечение
На выбор тактики лечения оказывает влияние степень рефлюкса, активность инфекции мочевых путей (как часто возникают изменения в анализе мочи и(или)обострение пиелонефрита), выраженность признаков рефлюкс-нефропатии и цистоскопическая анатомия устьев мочеточников.
При первой и второй степени рефлюкса показана консервативная терапия (средства направленные на профилактику инфекции мочевых путей, на улучшение трофики мочевого пузыря, физиотерапия). Только при неэффективности терапии и персистенции инфекции мочевых путей рассматривается вопрос об эндоскопической инъекционной коррекции ПМР.
При третьей степени рефлюкса частота перехода от консервативной терапии к инъекционной коррекции выше. У части пациентов с прогрессирующей нефропатией, рецидивирующей инфекцией мочевых путей и нарушением эндоскопической анатомии устьев мочеточников целесообразно выполнение хирургического вмешательства для ликвидации ретроградного заброса мочи — антирефлюксной операции — реимплантации мочеточников.
При четвёртой и пятой степени рефлюкса эффективность эндоскопической инъекционной коррекции существенно ниже, чем при меньших степенях и используется ограниченно, при невыраженных нарушениях эндоскопической анатомии устьев мочеточников. Наибольшее значение при высоких степенях ПМР приобретают варианты оперативного лечения — антирефлюксные операции Лич-Грегуара, Политано-Леадбеттера, Коэна, Барри.
Описание способов коррекции ПМР
Эндоскопическая инъекционная коррекция пузырно мочеточникового рефлюкса заключается в введении гелевого импланта через специальную иглу в область устья мочеточника во время цистоскопии.
Введённый имплант формирует «бугорок», который при отсутствии выраженных изменений анатомии устья обеспечивает «функциональный клапан» и препятствует забросу мочи из мочевого пузыря в мочеточник.
Существуют различные типы имплантов — биодеградируемые (рассасывающиеся), частично биодеградируемые и небиодеградируемые (нерассасывающиеся). При выборе импланта специалист руководствуется множеством различных факторов — активностью инфекции, возрастом, степенью рефлюкса, анатомией устьев — и осуществляет его (выбор) индивидуально дифференцированно.
Оперативное лечение пузырно-мочеточникового рефлюкса сохраняет свою актуальность для высоких степеней ПМР и в случае неудачных эндоскопических инъекционных коррекций, заключается в реимплантации мочеточников в мочевой пузырь с хирургическим формированием антирефлюксного механизма.
Предложено множество открытых оперативных методик формирования антирефлюксного механизма через разрез передней брюшной стенки и мочевого пузыря. Самые распространённые и часто используемые: уретероцистонеоимплантации по Коэну (Cohen), Лич-Грегуару (Lich-Gregoir), Политано-Леадбеттеру (Politano-Leadbetter), Барри (Barry).
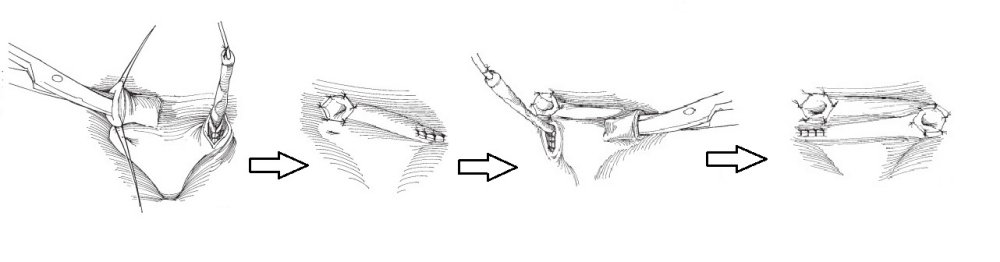 Рис.2 Транстригональный способ уретероцистонеоимплантации по Коэну (Cohen)
Рис.2 Транстригональный способ уретероцистонеоимплантации по Коэну (Cohen)
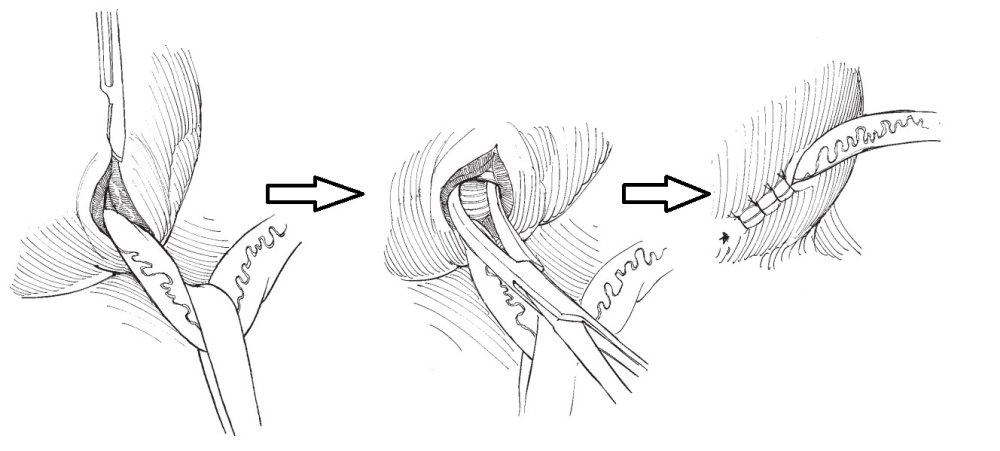 Рис.3 Экстравезикальное формирование антирефлюксного тоннеля по Лич-Грегуар (Lich-Gregoir)
Рис.3 Экстравезикальное формирование антирефлюксного тоннеля по Лич-Грегуар (Lich-Gregoir)
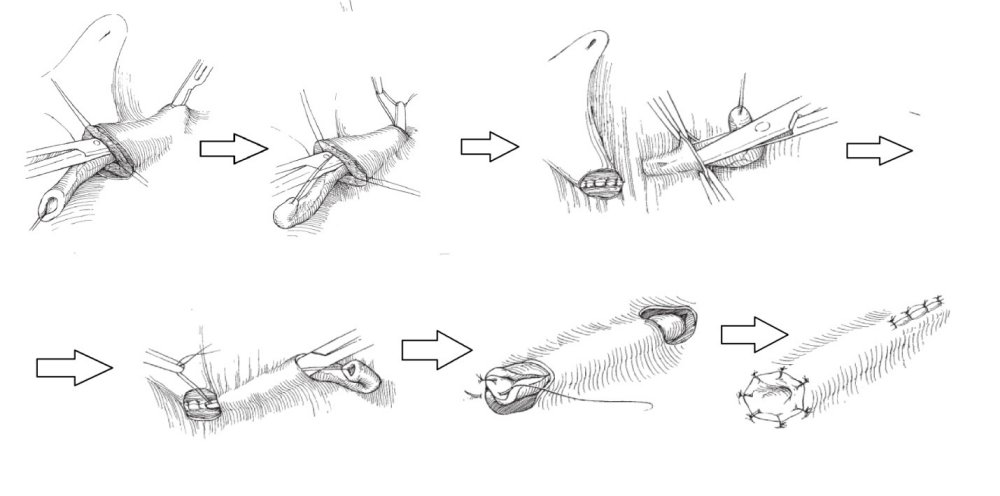 Рис.4. Интра-экстравезикальный способ Политано-Леадбеттера (Politano-Leadbetter)
Рис.4. Интра-экстравезикальный способ Политано-Леадбеттера (Politano-Leadbetter)
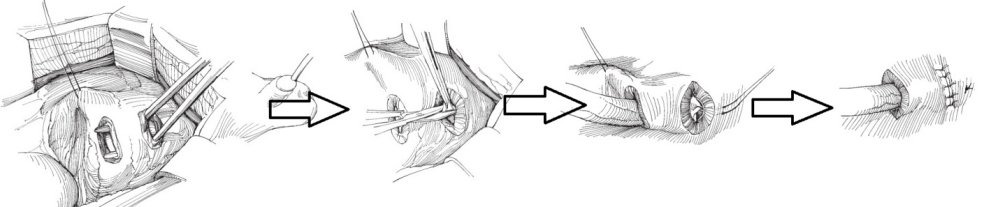 Рис.5. Экстравезикальный уретероцистонеоанастомоз по Барри (Barry)
Рис.5. Экстравезикальный уретероцистонеоанастомоз по Барри (Barry)
С ними Вы можете подробнее ознакомиться в любом руководстве по урологии. В нашей статье мы опишем своё «ноу-хау» — модификации открытых методик, которые мы выполняем лапароскопически или везикоскопически — через проколы передней брюшной стенки и мочевого пузыря, без больших разрезов, малотравматически.
Везикоскопическая уретроцистонеоимплантация по Коэну (Cohen). Выполняется в нашем отделении при высоких степенях рефлюкса с нарушением анатомии устья мочеточника, в том числе после неудачных инъекционных эндоскопических коррекций.
Через 3 прокола передней брюшной стенки в полость мочевого пузыря вводится лапароскоп и два эндоскопических инструмента. Мочеточник мобилизовывается в полости мочевого пузыря, затем формируется подслизистый тоннель в поперечном направлении. Длина тоннеля, согласно классическим представлениям, подтвердившим свою эффективность должна быть в 4 раза больше диаметра мочеточника. Мобилизованный отдел мочеточника перемещается в подслизистый тоннель. Неоустье (новое устье) фиксируется по окружности мочеточника 5-6 узловыми швами тонкой, саморассасывающейся нитью на атравматичной игле. Затем ушиваются оставшиеся дефекты слизистой мочевого пузыря, троакары удаляются.
Лапароскопическая операция выгодно отличается ототкрытой более лёгким протеканием послеоперационного периода, отличным косметическим эффектом (нет разреза) и более быстрой выпиской из стационара (5-8 дней).
Лапароскопическая операция Лич-Грегуара (Lich-Greoir). Выполняется в нашем отделении при 3 и 4 степени рефлюкса при неэффективности эндоскопических коррекций, типичной локализации устья мочеточника, когда требуется создание дополнительной антирефлюксной защиты.методика применяется преимущественно у мальчиков (у девочек расположение матки и её кровеносных сосудов может препятствовать применению способа).
Через три троакара в брюшную полость вводится лапароскоп и два эндоскопических инструмента. Мобилизуется дистальный отдел мочеточника, рассекается мышечный слой мочевого пузыря. На слизистую мочевого пузыря укладывавется мочеточник и над ним сшивается рассечённый мышечный слой мочевого пузыря — формируется антирефлюксный механизм.
Лапароскопическая модификация операция Политано-Леадбеттера подразумевает под собой сохранение направления хода мочеточника по направлению к шейке мочевого пузыря. Это делает её предпочтительной у пациентов с мочекаменной болезнью в анамнезе, так как предоставляет возможность для эндоскопического удаления или дробления камней в просвете мочеточника. В мочевой пузырь через переднюю брюшную стенку устанавливаются 3 троакара, мочеточник мобилизовывается внутрипузырно. Слизистая мочевого пузыря рассекается по направлению к шейке мочевого пузыря. На мышечный слой укладывается мочеточник, швами фиксируется устье, рассечённая слизистая мочевого пузыря сшивается над мочеточником — формируется антирефлюксная защита.
Лапароскопическая экстравезикальная уретероцистонеоимплантация (модификация операции Barry) незаменима при необходимости изолированной реимплантации рефлюксирующего мочеточника нижнего сегмента при удвоении почек. Методика предотвращает травматизацию мочеточника верхнего, неповреждённого сегмента.
В брюшную полость устанавливаются три тоакара, над дистальными отделами удвоенных мочеточников вскрывается брюшина и порочный мочеточник нижнего сегмента отделяется от нормального мочеточника верхнего сегмента. Со стороны брюшной полости мышечный слой мочевого пузыря рассекается в поперечном направлении до слизистой. В сформированное ложе укладывается дистальный отдел мочеточника, перфорируется слизистая, узловыми швами формируется устье, а мышечный слой сшивается над мочеточником — создаётся антирефлюксный механизм.
Все описанные оперативные методики являются ультрасовременными, и освоены далеко не во всех клиниках России и стран развитого капитализма. В нашем отделении выполнено более 30 подобных операций. Какую методику применить в конкретном случае мы каждый раз решаем коллегиально, оценивая данные обследования и все необходимые аспекты описанные Выше. На момент публикации этого текста у наших пациентов, перенёсших лапароскопические или везикоскопические антирефлюксные операции по поводу пузырно-мочеточникового рефлюкса РЕЦИДИВОВ или других осложнений, характерных для открытых методик, НЕТ.
Дети быстрее восстанавливаются, болевой синдром минимален, соответственно выписываются домой раньше.
Отделение плановой хирургии и урологии андрологии
Морозовская детская городская клиническая больница
Москва, 2014
Источник
Цистоскопия: что это такое, подготовка, как делается, противопоказания
Оглавление
- Когда проводится?
- Показания
- Противопоказания
- Лечение цистоскопией
- Как подготовиться?
- Как проходит процедура
- Цистоскопия разным пациентам
- Последствия процедуры
- Преимущества проведения процедуры в МЕДСИ
Цистоскопия мочевого пузыря — эндоскопическое исследование, то есть визуальный осмотр стенок уретры, мочевого пузыря и выходов мочеточников с помощью оптики с целью выявления патологии. Является диагностической процедурой, однако дает возможность прицельного забора биоматериала (одновременное проведение биопсии) при обнаружении патологических очагов, введения лекарств.
Исследование позволяет не только провести осмотр полости мочевого пузыря, но и оценить функции каждой почки в отдельности по характеру отделяемого из правого и левого мочеточников, так как они открываются в мочевой пузырь и хорошо визуализируются при процедуре; может быть использовано как вспомогательный метод для диагностики простатита, аденомы и аденокарциномы простаты — таким образом медицинские показания для цистографии достаточно широки.
Когда проводится?
Процедура может быть назначена в любом возрасте и является основным методом диагностики при некоторых заболеваниях мочеполовой системы, когда более безопасные методы исследований (ультразвуковое, лучевое, магнитно-резонансное) не дают необходимых сведений, а также при необходимости взятия на гистологическое исследование биоматериала из очагов воспаления/новообразований, инородных тел (получение образцов мочевых камней с целью уточнения их состава для назначения правильного лечения и диеты). При обнаружении конкрементов (камней) небольшие образования могут быть разрушены и удалены с помощью эндоскопа, полипы — удалены и отправлены на анализ.
При наличии язвенных поражений слизистой может быть сделана электрокоагуляция (прижигание) поврежденных участков.
Также возможно получение отделяемого каждого мочеточника с целью оценки функции почек, диагностики воспаления (инфекционное или аутоиммунное, одностороннее или двустороннее). Это особенно важно при планировании операции по удалению одной из почек, когда функциональное состояние оставшейся будет играть решающую роль.
При опухолях и воспалительных заболеваниях простаты цистография мочевого пузыря у мужчин поможет определить распространенность процесса на окружающие ткани, степень и характер вовлеченности мочевого пузыря и уретры в патологический процесс.
Показания:
- Циститы и уретриты — боль, жжение и рези при мочеиспускании, боли в области пояснично-крестцового отдела позвоночника, частые позывы в туалет при малых порциях выделяемой мочи
- Опухоли мочевого пузыря — симптоматика схожа с циститом, однако при исследовании мазка из уретры или мочи были обнаружены атипичные клетки
- Простатиты, аденома и аденокарцинома простаты — частые позывы к мочеиспусканию, ощущение неполного опорожнения мочевого пузыря, недержание/задержка мочи, никтурия (частые ночные позывы в туалет)
- Половые расстройства у мужчин (мужское бесплодие) — для оценки состояния семенного бугорка
- Подозрение на мочекаменную болезнь с локализацией камней в мочевом пузыре — боли и рези внизу живота, затрудненное болезненное мочеиспускание маленькими порциями, ощущение недостаточного опорожнения пузыря, помутнение мочи до белесого оттенка, появление в моче кристаллов солей (кристаллурия)
- Энурез — ночное недержание мочи (мочеиспускание происходит во сне) при отсутствии психических и неврологических патологий
- Пиурия — выделение гноя с мочой (появление в жидкости инородных светлых сгустков, помутнение)
- Гематурия — примеси крови в моче (изменение цвета и прозрачности жидкости, появление кровянистых сгустков) при отсутствии травм
- Аномалии развития мочеполовой системы или подозрения на них — для оценки объема и формы резервуара и мочевыводящих путей
- Оценка эффективности лечения
Противопоказания
Противопоказания означают, что цистоскопия в этих случаях показана лишь при неинформативности других методов.
- Острые воспалительные процессы в мочевом пузыре (острый цистит), уретре (острый уретрит), простате (острый простатит), яичках (острый орхит) — у мужчин, матке и придатках — у женщин, в период лихорадки
- Кровотечения из уретры неясной этиологии
- Травмы уретры и мочевого пузыря
- Нарушение в системе гемостаза (гемофилия)
- Беременность
Лечение цистоскопией
Несмотря на то, что цистоскопия является диагностической процедурой, с ее помощью, как и с помощью почти всех эндоскопических исследований, можно производить некоторые терапевтические манипуляции:
- Дробление и выведение небольших конкрементов
- Удаление полипов, малых опухолей с их дальнейшим исследованием с одновременной коагуляцией раневых поверхностей
- Коагуляция эрозий и язв утерты, мочевого пузыря
- Удаление сгустков или инородных тел и восстановление проходимости мочевыводящих путей при обтурации кровью, гноем или небольшими конкрементами
- Введение лекарственных растворов, промывание пузыря и уретры (промывные воды также собираются на исследование)
Как подготовиться?
Цистоскопия под наркозом потребует заблаговременного (10-12 часов до) отказа от пищи и приема жидкостей (за 3-4 часа), после процедуры потребуется время, чтобы прийти в себя, поэтому не рекомендуется пользоваться личным транспортом и заниматься потенциально опасной деятельностью, требующей концентрации внимания.
Цистоскопия без наркоза не требует никакой особой подготовки: достаточно прибыть натощак, совершив туалет половых органов перед выходом из дома. Перед процедурой опорожнить мочевой пузырь.
Выбор типа анестезии будет зависеть от показаний: цистоскопия под наркозом или «во сне» показана легковозбудимым или психически неуравновешенным пациентам. Наркоз может быть как общим, так и спинальным (чувствительность теряет только нижняя половина тела, от поясницы, сознание сохраняется).
Так как строение мужской уретры несколько сложнее (она до 6 раз длиннее женской), для проведения цистоскопии у мужчин чаще рекомендуют спинальное или общее обезболивание, чтобы устранить болевые ощущения. Также наркоз может быть рекомендован, если предполагается длительное обследование, удаление множественных новообразований или если пузырь испытуемого имеет маленькую (150 мл и менее) емкость.
Как проходит процедура
- Перед началом диагностики обследуемому выдается стерильный халат, его просят раздеться и лечь на кушетку на спину, согнув ноги в коленях, объясняют, как будет проходить исследование и какие ощущения при этом возникнут
- Наружные половые органы обрабатываются антисептическими растворами, эндоскоп смазывается глицерином для улучшения скольжения. Мужчинам вводят анестетик в уретру с помощью шприца с резиновой трубкой и с помощью зажима удерживают до начала обезболивающего действия (около 10 минут)
Техника процедуры будет разнится в зависимости от типа инструмента. Выделяют жесткую и гибкую эндоскопию.
- Жесткая эндоскопия мочевого пузыря проводится с помощью жесткого эндоскопа на длинной (30 см) металлической трубке. Такой эндоскоп хорошо расправляет ткани, упрощая осмотр, однако является более травматичным и доставляет больше дискомфорта испытуемому, особенно мужчинам. Жесткий эндоскоп не применяется при наличии крупных опухолей органов малого таза, беременности. При жесткой цистоскопии в уретру вводится туба эндоскопа и к пузырю подается жидкость, которая одновременно промывает его и расправляет складки слизистой, улучшая визуализацию. Для подведения и отвода жидкости к тубе эндоскопа подключают двухходовой кран, так как при наличии в полости гноя или крови, замутняющих среду, орган перед осмотром необходимо будет промыть. Промывные воды собирают для анализа
- Гибкая эндоскопия использует гибкий эндоскоп — подвижную тонкую трубку из полимерного материала с оптикой и лампой на конце. Прибор повторяет изгибы тела и потому может легко проникать в труднодоступные места, что делает осмотр достаточно информативным. Такой метод позволяет минимизировать травматизм и свести на нет болевые ощущения при процедуре. В современной диагностике гибкая цистоскопия постепенно вытесняет жесткую
Цистоскопия разным пациентам
Цистоскопия мочевого пузыря у женщин. Как правило, цистоскопия у женщин не вызывает затруднений и не требует общей анестезии, так как женская уретра прямая и короткая (до 5 см). Для обезболивания используется местный анестетик, нанесенный на тубу эндоскопа. Трудности возникают при наличии крупных опухолей матки или поздних сроках беременности, когда матка сдавливает пузырь и меняет его конфигурацию. В этом случае показано применение гибкой эндоскопии. Осмотр во время беременности выполняется только по жизненным показаниям, так как любые вмешательства на органах малого таза могут спровоцировать самопроизвольный аборт.
Цистоскопия мочевого пузыря у мужчин. Уретра мужчины составляет в длину от 17 до 22 см, поэтому осмотр требует особой осторожности и опыта от эндоскописта, особенно на этапе введения инструмента. Во время процедуры в операционной должен постоянно находиться анестезиолог, который сможет обезболить пациента при возникновении у того сильных болей во время процедуры.
Детям цистоскопия мочевого пузыря проводится только гибким детским эндоскопом, который значительно тоньше взрослого, и только опытным диагностом педиатрического профиля.
Последствия процедуры
После прекращения действия анестетика пациенты, как правило, испытывают небольшой дискомфорт и жжение в мочевыводящих путях, усиливающиеся при мочеиспускании (особенно после цистоскопии у мужчин), частые позывы в туалет. После применения жесткого эндоскопа возможно выделение светло-розовой слизи. Чтобы снизить болевые ощущения рекомендуется увеличить количество потребляемой жидкости (что, в свою очередь, снизит концентрацию мочи), применить однократно обезболивающее средство.
Если симптомы не проходят в течение трех дней или к ним присоединяются выделение свежей крови, озноб, лихорадка — необходимо немедленно вернуться в клинику или вызвать врача.
Преимущества проведения процедуры в МЕДСИ:
- При высокой репутации докторов клиники, цена цистоскопии на уровне средней стоимости услуги в частных клиниках Москвы
- Территориальная доступность
- Возможность провести обследование и получить консультацию специалиста в том же филиале до и после процедуры
- Профилактика и контроль осложнений, госпитализация по желанию или по показаниям в стационар клиники
- Опытные диагносты с большим стажем, наличие специалистов педиатрического профиля
- Тактичный персонал, техничное и вежливое обслуживание
Для записи на прием звоните по круглосуточному телефону: 8 (495) 7-800-500
Источник