Что такое рецидив мочевого пузыря
Содержание статьи
Рецидив рака мочевого пузыря
 Рецидив рака мочевого пузыря означает повторное развитие опухоли после проведенного лечения и ремиссии. Многие люди сталкиваются с чрезмерным беспокойством и страхом на фоне опасения, что болезнь повторится. Проблема проявляется в виде неправильной трактовки симптомов и постоянными навязчивыми мыслями. Одной из главных задач врачей-онкологов является профилактика рецидивов после лечения рака. Уролог обговаривает с пациентом симптомы и признаки, которые могут указывать на возможный рецидив болезни, чтобы предупредить его. Пациенту важно регулярно посещать врача, проходить обследование. Так можно будет выявить рецидив на ранней стадии.
Рецидив рака мочевого пузыря означает повторное развитие опухоли после проведенного лечения и ремиссии. Многие люди сталкиваются с чрезмерным беспокойством и страхом на фоне опасения, что болезнь повторится. Проблема проявляется в виде неправильной трактовки симптомов и постоянными навязчивыми мыслями. Одной из главных задач врачей-онкологов является профилактика рецидивов после лечения рака. Уролог обговаривает с пациентом симптомы и признаки, которые могут указывать на возможный рецидив болезни, чтобы предупредить его. Пациенту важно регулярно посещать врача, проходить обследование. Так можно будет выявить рецидив на ранней стадии.
Виды рецидивов рака мочевого пузыря
Новообразование может иметь разную локализацию. От этого зависит вид рецидива патологии:
- Местный. Опухоль появляется в тканях, где была ранее локализована основная опухоль до удаления (может встречаться и в других участках в пределах мочевого пузыря).
- Региональный. Появление новообразования в уретре и мочеточнике. Развивается в первые три года после хирургического вмешательства.
- Отдаленный. Распространение рака за пределы органов малого таза. Встречается после удаления мочевого пузыря у пациентов с высоким риском рецидива.
Симптомы, указывающие на рецидив болезни
При повторном развитии опухоли пациент обычно наблюдает подобные симптомы, что и первичном раке. Основной признак – гематурия, когда в моче появляется примесь крови. Иногда глазом обнаружить ее не удается, но наличие проблемы подтверждает анализ мочи.
Если у пациента цистит, в совокупности с ростом новообразования учащаются позывы к мочеиспусканию. Причем процесс опорожнения мочевого пузыря вызывает неприятные ощущения. В нижней части живота могут появляться эпизодические, а затем постоянные боли.
Факторы риска повторного развития рака
Рецидив возникает на фоне:
- Вредных привычек (курение, употребление алкоголя).
- Хронического воспаления.
- Контакта с канцерогенами в быту или производстве.
- Карциномы мочевого пузыря у кровных родственников.
Риск повторного образования опухоли повышен у пациентов старше 65 лет, особенно среди представителей мужского пола.
Частота рецидива рака составляет 50%.
Диагностика и лечение рецидива
 Пациенты после ТУР стенки мочевого пузыря с опухолью обязательно должны наблюдаться у врача, проходить регулярно цистоскопию (в первый год каждые 3 месяца). При необходимости врач может назначать МРТ или КТ. Если опухоль выявилась во время цистоскопии, пациенту проводится операция по ее удалению. Однако в будущем это не исключает рецидив патологии. В некоторых случаях больному могут назначить курс внутрипузырной химиотерапии для снижения риска повторения заболевания.
Пациенты после ТУР стенки мочевого пузыря с опухолью обязательно должны наблюдаться у врача, проходить регулярно цистоскопию (в первый год каждые 3 месяца). При необходимости врач может назначать МРТ или КТ. Если опухоль выявилась во время цистоскопии, пациенту проводится операция по ее удалению. Однако в будущем это не исключает рецидив патологии. В некоторых случаях больному могут назначить курс внутрипузырной химиотерапии для снижения риска повторения заболевания.
Пациенты сдают цитологический анализ мочи и при необходимости проводится биопсия с целью получения гистологического заключения о состоянии тканей. Обследование может видоизменяться в каждом индивидуальном случае, учитывая состояние больного.
Тактика лечения рецидива отличается в каждом случае и зависит от стадии заболевания, степени злокачественности, локализации новообразования. При рецидиве может проводиться повторная ТУР или Эн-блок резекция стенки мочевого пузыря. При мышечноинвазивном раке, выполняют радикальную цистэктомию, когда мочевой пузырь полностью удаляют.
При повторном развитии онкологического заболевания средняя 5-летняя выживаемость составляет около 25%. Вероятность положительного исхода при рецидиве зависит от периода возникновения патологии, размера опухоли, пола и возраста больного.
Источник
Рецидив рака мочевого пузыря
Рецидив рака мочевого пузыря

Злокачественные новообразования могут поражать разные отделы мочевыделительного тракта, включая мочевой пузырь. Такие заболевания распространены среди различных категорий пациентов, но чаще первичная опухоль или рецидив рака мочевого пузыря выявляется у мужчин. Эта особенность может быть связана с многочисленными негативными факторами, влияющими на здоровье таких пациентов. Врачебная консультация поможет больному узнать больше о такой патологии, как рецидив рака мочевого пузыря: этиология недуга, негативные последствия, диагностика, лечение, профилактика и прочие особенности.
Информация о патологии
Онкология мочевого пузыря – это злокачественная опухоль, формирующаяся из эпителиальной выстилки внутренней оболочки органа. Это патология, характеризующееся аномальным разрастанием клеток и распространением злокачественного процесса на другие органы и ткани. Больные чаще всего имеют жалобы на боль при мочеиспускании, выделение крови с мочой и общее недомогание, однако возможны и другие симптомы. Пациенты от 65 до 85 лет являются самой распространенной возрастной категорией с предрасположенностью к такой болезни, однако нередко рецидив рака мочевого пузыря выявляют и у молодых людей.
Ученым известные разные гистологические типы онкологии мочевого пузыря. Морфологические признаки эпителиальных клеток, из которых происходит новообразование, влияют на характер течения и распространения болезни. Также специалисты учитывают степень функциональной специализации клеток, поскольку этот показатель связан с прогнозом. Низкодифференцированные опухоли быстро переходят на другие анатомические области и дают метастазы, а для высокоспециализированного рака характерен более благоприятный прогноз. Биопсия помогает уточнить все признаки новообразования.
8 (495) 320-19-03
Круглосуточно без выходных
Почти все онкологические заболевания имеют общие особенности. Злокачественные опухоли – это патологические клеточные структуры, отличающиеся от здоровых тканей скоростью роста, деления и обмена веществ. Аномальные клетки быстро распространяются и нарушают функции пораженного органа. Питательные компоненты, необходимые для метаболизма, поступают в раковые клетки вместе с кровотоком. Иногда новообразования даже стимулируют васкуляризацию для улучшения питания. Специалистам нужно использовать такое лечение, которое бы помогало устранять патологию без выраженного вреда для жизненно важных органов.
Позднее обнаружение первичного новообразования и рецидив рака мочевого пузыря – это актуальные проблемы в современной онкологической практике. Если выявление поздних стадий болезни связано с бессимптомным течением и несовершенством диагностики, то частое возникновение рецидивов во многом определяется подбором терапии и особенностями рака. На сегодняшний день врачи существенно продвинулись в ранней диагностике опухолей. Проведение скрининговых исследований для пациентов из группы риска помогает вовремя выявлять патологический процесс и улучшать показатель выживаемости пациентов.
Причины возникновения
Этиология рака до сих пор остается предметом многочисленных исследований. Врачам известны разные факторы риска, способные повлиять на онкогенез. Это внешние и внутренние влияния, изменяющие морфологию и функции клеток кишечника. В первую очередь учитывается образ жизни пациента, наследственные факторы, заболевания мочевыделительной системы и вредные привычки. При обнаружении предрасположенности пациенту необходимы регулярные обследования.
Новообразование мочевого пузыря может формироваться достаточно долго. Сначала эпителиоциты внутренней оболочки органа изменяются под воздействием негативных факторов. В эпителии возникают аномальные клетки, способные быстро расти и делиться. Постепенно в органе формируется злокачественный процесс, распространяющийся на отделы стенки мочевого пузыря. Противоопухолевые механизмы иммунитета не способны остановить развитие болезни.
Возможные факторы риска:
- Вредные привычки: курение и употребление алкоголя. Вредные вещества из табачного дыма проникают в мочу и воздействуют на эпителиальную выстилку органа.
- Воздействие химических веществ при вредных условиях работы или отравлении.
- Лучевая терапия органов тазовой области в анамнезе. Ионизирующее облучение является одним из самых выраженных факторов риска формирования генетических мутаций в клетках.
- Постоянное раздражение эпителиальной выстилки органа, связанное с паразитарными инфекциями, бактериальной, вирусной или грибковой инвазией в орган.
- Возраст. Наибольший риск формирования онкологии у пожилых пациентов старше 65 лет, однако людям после 40, имеющим факторы риска, также следует регулярно проходить обследования.
- Половая принадлежность. У мужчин чаще обнаруживают новообразование мочевого пузыря.
- Воздействие токсинов из красителей, резины, кожи, текстиля и лакокрасочных материалов.
- Химиотерапия в анамнезе. Прием циклофосфамида по поводу онкологических заболеваний увеличивает вероятность развития карциномы мочевого пузыря.
- Хронические воспалительные патологии мочевого пузыря. Это могут быть повторно возникающие инфекции (цистит), аутоиммунные процессы и воспаления, вызванные катетеризацией или другими медицинскими манипуляциями. Также фактором риска может быть паразитарная инфекция.
- Карцинома мочевого пузыря в семейном анамнезе. Выявление такой опухоли у матери или отца пациента увеличивает индивидуальный риск онкогенеза.
Некоторые перечисленные факторы риска легко устранить с помощью профилактических мероприятий. Пациентам из группы риска рекомендуют тщательно следить за здоровьем мочевыделительной системы и отказаться от вредных привычек. Послеоперационная профилактика также помогает предотвратить рецидив рака мочевого пузыря.
8 (495) 320-19-03
Круглосуточно без выходных
Стадии и причины рецидива
Для онкологических заболеваний характерно прогрессирующее течение. Новообразования постепенно увеличиваются в размере, вовлекая в злокачественный процесс все большее количество тканей. На поздних этапах развития рака аномальные клетки проникают в кровоток и лимфу, из-за чего и возникают вторичные новообразования (метастазы) в других органах. Стадийная классификация помогает врачам прогнозировать развитие болезни и назначать эффективное лечение.
Стадии карциномы:
- Первая стадия. Размер злокачественной опухоли до 3 см. Заболевание распространяется на подслизистую оболочку. В лимфатической системе нет аномальных клеток.
- Вторая стадия. Новообразование распространяется на мышечную оболочку мочевого пузыря.
- Третья стадия. Рак врастает в жировые ткани вокруг мочевого пузыря. Опухоль достигает достаточного размера для визуальной диагностики.
- Четвертая стадия. Опухоль распространяется на соседние ткани и органы тазовой области.
Переходит от локализованной стадии, при которой новообразование находится в пределах одного органа, к распространенному процессу является важным диагностическим критерием. В случае карциномы мочевого пузыря распространение патологии происходит достаточно медленно. Важно понимать, что хирургическое лечение показывает лучшие результаты на первых стадиях.
Рецидив рака мочевого пузыря после лечения может формироваться по разным причинам. Во время оперативного вмешательства врачам не всегда удается полностью удалить злокачественную ткань, поэтому риск повторного возникновения опухоли исключить не удается. Терапевтическое лечение также не гарантирует отсутствия рецидивов.
Типы опухоли и симптомы

Врачам известны следующие гистологические формы онкологии мочевого пузыря:
- Уротелиальная карцинома – раковая опухоль клеток внутренней части мочевого пузыря. Уротелиальные клетки расширяются, когда мочевой пузырь заполнен, и сжимаются, когда орган пуст. Это наиболее распространенная гистологическая форма болезни.
- Плоскоклеточная карцинома. Такая форма рака связана с хроническим раздражением мочевого пузыря из-за инфекции или длительного использования мочевого катетера.
- Аденокарцинома – опухоль из клеток, выделяющих слизь. Редкая форма болезни.
Симптоматическая картина зависит от стадии болезни и типа опухоли. Чаще всего локализованное новообразование не проявляется симптоматически, однако по мере роста патологии возникают осложнения.
Распространенные симптомы:
- Кровь в моче (гематурия).
- Болезненное мочеиспускание.
- Боль в области таза.
- Изменение цвета мочи.
- Болезненность в области спины.
- Частое мочеиспускание.
При обнаружении перечисленных симптомов следует обратиться к врачу.
Диагностика и лечение
Для постановки окончательного диагноза и выявления причины рецидива врачу необходимы результаты лабораторных и инструментальных исследований. Обычно онкологи назначают следующие процедуры:
- Эндоскопическое обследование эпителия мочевого пузыря.
- Биопсия злокачественных клеток для определения формы опухоли.
- Цитологическое исследование мочи для выявления аномальных клеток.
- Урография.
- Томография.
Методы лечения:
- Частичная или полная резекция мочевого пузыря.
- Удаление небольшого участка эпителия при мелких опухолях.
- Химиотерапия.
- Лучевая терапия.
- Таргетная терапия.
Важно своевременно обратиться к онкологу для прохождения обследования. На ранних стадиях доступно более эффективное лечение.
8 (495) 320-19-03
Круглосуточно без выходных
Источник
ISSN 1996-3955
ИФ РИНЦ = 0,580
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Леонов М.Г.
1
Алексеенко С.Н.
2
Тхагапсо А.А.
1
Шадринова М.Д.
3
Тесленко Л.Г.
3
1 ГБУЗ «Онкологический диспансер № 3»
2 ФБОУ «Кубанский государственный медицинский университет»
3 ГБУЗ «Клинический онкологический диспансер № 1»
В статье представлены результаты ретроспективного исследования 627 больных раком мочевого пузыря (РМП), изучены частота и сроки возникновения рецидивов заболевания после проведенного лечения. По результатам обследования 173 больных РМП после проведенного лечения с использованием цистоскопии и цитологического исследования промывных вод мочевого пузыря с помощью метода жидкостной цитологии. Показано, что эффективность метода жидкостной цитологии в диагностике местных рецидивов РМП превышает традиционное цитологическое исследование на 29,6 % и количество неудовлетворительных цитологических препаратов снижается на 24,6 %.
рак мочевого пузыря
рецидив заболевания
цитологическая диагностика
жидкостная цитология
1. Лопаткин Н.А., Камалов А.А., Кудрявцев Ю.В. и соавт. Флуоресцентная диагностика рака мочевого пузыря // Урология. – 2000. – № 4. – С. 3–6.
2. Матвеев Б.П., Фигурин К.М. Результаты оперативного лечения больных раком мочевого пузыря // Урология и нефрология. – 1997. – № 2. – С. 25–28.
3. Переверзев А.С., Петров С.Б. Опухоли мочевого пузыря. – Харьков: Факт, 2002. – 303 с.
4. Поляничко М.Ф. Усовершенствование, диагностика и разработка восстановительных операций при хирургическом и комбинированном лечении злокачественных новообразований мочевого пузыря: Автореф. дис. д-ра мед. наук. – Ростов-на-Дону, 1980. – 26 с.
5. Семыкин Ю.А. Аутопластика после расширенных резекций в хирургическом и комбинированном лечении глубокоинвазивного рака мочевого пузыря: дис. … канд. мед. наук. – Томск, 1991. – 214 с.
6. Badjuk M., Dvoracek J. Diagnosis and therapy of superficial tumors of urinary bladder // Cas. Lek. Cesk. – 2002. – Vol. 22. – P. 723–728.
7. El-Bolkainy M.N., Mokhtar N.M., Ghoneim M.A. et al. The impact of schistosomatosis on the pathology of bladder carcinoma // Cancer. – 1981. – № 18. – P. 2643–2648.
8. Konofaos P., Zietman A., Wishnow K. Bladder cancer. In: Cancer of medicine, ed. 5 Ed. by J.F. Holland et al. Lea&Febiger. – 2001. – P. 1544–1558.
9. Pieras E., Palou J., Salvador J. et al. Management and prognosis of transitional cellcarcinoma. Superficial recurrence in muscle invasive bladder cancer after bladderpreservation. // Eur. Urol. – 2003. – Vol. 44. – P. 222–225.
10. Sweeney P., Kursh E.D., Resnick M.I. Partial cystesctomy // Urol. Clin. North. Amer. – 1992. – Vol. 19. – P. 701–711.
Частота местных рецидивов РМП после проведенного лечения, по данных разных авторов, составляет 50–95 % [1]. Долгие годы стандартом оказания медицинской помощи больным с мышечно-инвазивным РМП была цистэктомия. Цистэктомия является травматичной операцией, а пожилой и старческий возраст больных, наличие выраженной сопутствующей патологии часто ограничивают возможности и объем оперативного вмешательства, также немаловажное значение имеет отказ части больных от этого вида хирургического лечения [4].
Учитывая тот факт, что в последние годы изменилось отношение к вопросам качества жизни, то в настоящее время большое значение уделяется органосохраняющему лечению при инфильтративных формах опухолей мочевого пузыря – трансуретральной резекции (ТУР) мочевого пузыря в сочетании с адъювантной химиолучевой терапией [2, 7, 8, 10].
Поверхностный РМП среди злокачественных новообразований мочевого пузыря встречается в 80 % случаев. Частота рецидивов заболевания при этой форме РМП колеблется от 56,0 % до 65,5 % при I стадии заболевания, от 31,5 % при Т2а до 70,1 % – при T2b стадии [2, 5].
Возникновение рецидивов РМП после проведенного лечения зависит от многих факторов, среди которых наиболее значимыми являются: стадия процесса, величина опухоли и мультицентричность ее роста [1, 3, 7, 9].
Основными методами диагностики местных рецидивов РМП после окончания лечения являются цистоскопия и цитологическое исследование промывных вод мочевого пузыря. Диагностическая точность традиционного цитологического исследования в диагностике РМП невелика и составляет не более 40–54 % [1].
Для РМП характерна высокая частота рецидивов и прогрессии опухоли, что предполагает длительное наблюдение за больным, включающее проведение лабораторных и инструментальных методов исследований. В связи с этим совершенствование существующих методов своевременной диагностики рецидивов РМП остается актуальной задачей, решение которой позволит улучшить качество и увеличить продолжительность жизни больных [3]
Цель исследования – изучение частоты и сроков рецидивирования РМП после проведенного лечения и оценка эффективности использования метода жидкостной цитологии в своевременной диагностике местных рецидивов этого заболевания.
Материалы и методы исследования
Проведено ретроспективное изучение данных 627 больных РМП I–IV стадий, проходивших лечение в ГБУЗ «Клинический онкологический диспансер № 1» (г. Краснодар) в 2008–2010 гг.
Больные были разделены на две группы в зависимости от стадии первичной опухоли. В первую группу вошли 528 (84,2 %) пациентов, проходивших лечение по поводу поверхностного РМП (Tis–T1N0M0 стадии), подвергнутых органосохраняющему лечению. Во вторую группу – 99 (22,8 %) больных, лечившихся по поводу инвазивного РМП (II–IVстадий), которым была выполнена резекция мочевого пузыря или цистэктомия.
При проведении стадирования первичного опухолевого процесса использовалась Международная классификация злокачественных опухолей TNM 7-го пересмотра (2009), в рубрике С67 мочевой пузырь.
В каждой группе больных изучены частота и сроки возникновения рецидивов в течение трех лет.
С целью улучшения цитологической диагностики местных рецидивов РМП за период 2011–2013 гг. в ГБУЗ «Онкологический диспансер № 3» (г. Новороссийск) былои обследованы 173 больных РМП после проведенного лечения (комплексного или комбинированного) с использованием эндоскопического (фиброцистоскопия) и цитологического (жидкостная цитология и традиционное исследование) методов.
Всем обследуемым выполняли цистоскопию гибким фиброцистоскопом Karl Storz (Германия). Перед проведением цистоскопии выполняли общие клинические обследования, позволяющие определить противопоказания к проведению внутрипузырного инвазивного вмешательства и необходимые мероприятия по подготовке пациента к фиброцистоскопии. После окончания фиброцистоскопии получали спиртовой смыв мочевого пузыря по методу В.Т. Кузьмина (1963), делили его на две порции, одну из которых исследовали традиционным цитологическим методом, другую – методом жидкостной цитологии. При выполнении жидкостной цитологии полученный смыв центрифугировали на центрифуге «Эликон ЦЛМН-Р10-01» при скорости 1 500 об/мин в течение 10 мин. Из полученного клеточного осадка готовили традиционные цитологические препараты. При выполнении жидкостной цитологии к клеточному осадку в объеме 100–400 мкл добавляли 4 мл питательной среды 199 для получения клеточной суспензии. Клеточную суспензию цитофугировали в CytoFuge 2 (Stat Spin, США) при скорости 1 000 об/мин в течение 8 мин. Полученные монослойные препараты высушивали на воздухе. Фиксацию препарата проводили фиксатором Май-Грюнвальда, окраску – по методу Романовского-Гимзе автоматизированным методом на универсальном настольном роботе Shandon Varistain Gemini ES (Англия), обеспечивающем быстрое и одновременное окрашивание большого количества цитологических препаратов. Микроскопирование цитологических препаратов проводилось под иммерсионной системой с использованием видеомикроскопа МС 1000 (LCD), Австрия (окуляр 10х, объектив 100х, увеличение 1000). Видеомикроскоп МС (LCD) со встроенной электронной системой, жидкокристаллическим сенсорным дисплеем, позволяющим проводить просмотр изображения в реальном времени. Результаты микроскопирования фотографировались и сохранялись на CD Cart, что позволило составить фотоархив микропрепаратов.
Была проведена сравнительная оценка эффективности метода жидкостной цитологии и традиционного цитологического исследования путем сопоставления полученных результатов.
Результаты исследования и их обсуждение
Возраст 627 больных РМП колебался от 49 до 79 лет. Средний возраст составил 63,2 ± 1,8 года. По полу больные распределились следующим образом: мужчин – 559 (89,2 %), женщин – 68 (10,8 %) (соотношение 8:1).
У 528 больных поверхностным РМП была выполнена ТУР мочевого пузыря с последующей внутрипузырной химиотерапией (ВПХТ). При инвазивном РМП выполнены следующие виды лечения: 18 пациентам – резекция мочевого пузыря с последующей ВПХТ, 27 – резекция мочевого пузыря с последующей лучевой терапией, 42 – резекция мочевого пузыря с последующей химиолучевой терапией и 12 больным проведена цистэктомия.
У пяти пациентов из группы больных с проведенным лечением в объеме резекции мочевого пузыря с последующей лучевой терапией в лечении применяли препарат УРО-БЦЖ. Инстилляции проводили в течение шести недель.
В следующей группе больных с резекцией мочевого пузыря и последующей ВПХТ (четырем больным из 18) сразу после ТУР мочевого пузыря в мочевой пузырь вводили 50 мг доксорубицина или цисплатина, а через 3 недели проводили БЦЖ-терапию.
Большинство больных инвазивным РМП имели выраженную сопутствующую соматическую патологию, препятствующую проведению радикальной операции, а часть пациентов отказалась от цистпростатэктомии. Комплексное лечение в этих случаях включало проведение органосохраняющего хирургического вмешательства в объеме ТУР-опухоли мочевого пузыря, химиотерапии и/или дистанционной лучевой терапии.
Таблица 1
Частота рецидивов РМП (через 36 месяцев наблюдения) в зависимости от стадии первичной опухоли
Рецидивы РМП | Стадия первичного РМП | Всего | ||||
группа (Tis–T1 стадии) | группа (II–IV стадии) | |||||
абс. | % | абс. | % | абс. | % | |
Поверхностные рецидивы | 189 | 91,7 | 16 | 28,1 | 206 | 77,9 |
Инвазивные рецидивы | 17 | 8,3 | 41 | 71,9 | 57 | 22,1 |
Всего | 206 | 100 | 57 | 100 | 263 | 100 |
Таблица 2
Сравнительная оценка эффективности цитологических методов
Исследуемая группа | Количество исследуемых, N | Метод жидкостной цитологии, N ( %) | Традиционное цитологическое исследование, N ( %) | Р |
Диспансерные больные РМП | 173 | 70 (40,4) | 54 (31,2) | < 0,05 |
Через три года после окончания специального лечения было диагностировано 57 рецидивов (57,6 %) у 99 больных с инвазивным раком мочевого пузыря, относящихся ко второй группе исследования.
В группе больных с поверхностным раком мочевого пузыря рецидив заболевания после проведенного лечения диагностирован у 206 (39 %) (табл. 1).
При этом установлено, что у большинства больных, проходивших лечение по поводу поверхностного РМП, выявлены неинвазивные рецидивы. Среди больных после лечения изначально инвазивного РМП большинство рецидивов также имело инвазивный характер.
При изучении сроков возникновения рецидива у больных РМП после окончания лечения можно отметить, что в первой группе больных с поверхностным РМП наиболее часто рецидив заболевания возникал на первом году наблюдения – у 176 (85,4 %), на втором году – у 19 (9,2 %), на третьем – у 11 (5,4 %).
Во второй группе больных с инвазивным РМП также на первом году наблюдения частота рецидивов была наиболее высокой и составила 41 (72,0 %), на втором году – 11 (19,3 %), на третьем году – 5 (8,7 %).
В связи с вышеприведенным анализом, учитывая высокую частоту рецидивирования рака мочевого пузыря после проведенного лечения, был проведен поиск наиболее надежного и информативного метода своевременной диагностики рецидивов РМП с помощью метода жидкостной цитологии.
В результате проведенного исследования обнаружена существенная разница в диагностике местных рецидивов РМП после проведенного лечения среди сравниваемых методов (табл. 2).
Из 173 больных, находящихся на диспансерном наблюдении после проведенного лечения по поводу РМП, рецидив заболевания диагностирован в 54 (31,2 %) случаях, а при использовании метода жидкостной цитологии – в 70 (40,4 %). Диагностическая точность жидкостной цитологии на 29,6 % выше (р < 0,05), чем при обычном цитологическом методе.
В результате применения метода жидкостной цитологии снизилось количество неудовлетворительных микроскопических препаратов на 24,6 %.
Клинический случай использования метода жидкостной цитологии в диагностике местного рецидива РМП. Больной П., 62 лет, мужского пола. 04.06.13 г. выполнена операция ТУР опухоли мочевого пузыря. ПГИ № 2134–07 переходно-клеточный рак. В послеоперационном периоде получил семь курсов внутрипузырной химиотерапии (препарат доксорубицин 50 мг еженедельно). Больной находился под диспансерным наблюдением.
При контрольном обследовании 02.09.13 г. проведена фиброцистоскопия. При эндоскопическом исследовании обнаружен подозрительный участок в области послеоперационного рубца. Полученный спиртовый смывы мочевого пузыря был разделен на две порции. Цитологическое исследование первой порции было проведено традиционным методом. Опухолевых клеток обнаружено не было. Вторая порция смыва мочевого пузыря была исследована методом жидкостной цитологии с использованием питательной среды 199. При этом в смыве мочевого пузыря были обнаружены клетки переходно-клеточного рака (рисунок). По результатам выполненного обследования у больного диагностирован местный рецидив РМП.
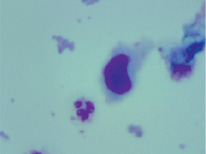
Цитологический микропрепарат – переходно-клеточный РМП (микрофотография). Окраска по Романовском-Гимзе, х1000
Заключение
Таким образом, жидкостная цитология с использованием питательной среды 199, в отличие от традиционного цитологического исследования осадка мочи или смыва мочевого пузыря, значительно повышает чувствительность цитологического метода исследования за счет получения монослойных препаратов, которые характеризуются равномерным, монослойным распределением клеточного материала на небольшом участке предметного стекла, хорошей визуализацией деталей ядра и цитоплазмы, значительным снижением числа элементов воспаления, эритроцитов, слизи, бактерий, кристаллов мочевых солей, артефактов, сокращает время и повышает производительность исследования.
Использование метода жидкостной цитологии в онкологии, урологии, клинической лабораторной диагностике значительно повышает чувствительность метода цитологического исследования в диагностике местных рецидивов РМП.
Библиографическая ссылка
Леонов М.Г., Алексеенко С.Н., Тхагапсо А.А., Шадринова М.Д., Тесленко Л.Г. РЕЦИДИВЫ РАКА МОЧЕВОГО ПУЗЫРЯ И ВОЗМОЖНОСТИ ЦИТОЛОГИЧЕСКОГО МЕТОДА ИХ ДИАГНОСТИКИ // Международный журнал прикладных и фундаментальных исследований. – 2016. – № 9-3. – С. 393-396;
URL: https://applied-research.ru/ru/article/view?id=10258 (дата обращения: 17.03.2021).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник